Betrachtet man den menschlichen Verdauungstrakt, so wird die Richtung vom Mund zum Anus als kaudal.
- Betaserc® (Betaserc® )
- Pharmakokinetik.
- Leitfaden
- Anwendungen in der menschlichen Anatomie
- Angabe der Richtungen
- Gliedmaßen
- Vertikale Ebene
- Vertiefen Sie Ihr Wissen
- Konzentration auf die Präparation
- 1. seitlich und medial.
- 2. distal und proximal
- Lungenflügel und -segmente
- Rechte Lunge
- Oberer Lappen
- Oberer Lappen
- Unterer Lappen
- Was zeigt eine CT-Aufnahme der Lunge?
- Aufbau des Gebisses
- Das internationale bifaziale Diagramm von Viola
- Charakteristische Verletzung des Unterkiefers
- Ursachen des Metatarsophalangealfalten-Syndroms
- Symptome des Metatarsophalangealfalten-Syndroms
- Die Ebenen des menschlichen Körpers. Arten der Bewegung.
- Die grundlegende Aktion der Gliedmaßengelenke im Yoga:
- Ausrüstung für die laterale Kanthomie
- Schritt-für-Schritt-Beschreibung der Technik
Betaserc® (Betaserc® )
Runde, bikonvexe, weiße oder farblose Tabletten mit abgeschrägten Kanten, einer Öffnung auf einer Seite und der Gravur ‚289‘ auf beiden Seiten der Öffnung.
Der Wirkmechanismus von Betahistin ist nur teilweise bekannt. Es gibt mehrere mögliche Hypothesen, die durch präklinische und klinische Daten gestützt werden:
1. Wirkungen auf das histaminerge System
Partielles H1-Histamin und Antagonist von H3-Histamin in den vestibulären Kernen des ZNS, hat eine vernachlässigbare Aktivität gegen H2-Rezeptoren. Betahistin erhöht den Histaminstoffwechsel und die Histaminfreisetzung durch Blockierung präsynaptischer H -Rezeptoren3-Rezeptoren und vermindert die Anzahl der H3-Rezeptoren.
2. Erhöhte Durchblutung des Cochlea-Bereichs sowie des gesamten Gehirns
Präklinischen Studien zufolge verbessert Betahistin den Blutfluss in den Gefäßen des Innenohrs, indem es die präkapillaren Schließmuskeln der Innenohrgefäße entspannt. Betahistin erhöht nachweislich auch die Hirndurchblutung beim Menschen.
3. die Erleichterung der zentralen vestibulären Kompensation
Betahistin beschleunigt die Rückkehr der vestibulären Funktion bei Tieren nach einseitiger vestibulärer Neurektomie durch Beschleunigung und Erleichterung der zentralen vestibulären Kompensation durch Antagonismus mit H3-Histamin-Rezeptoren. Die Erholungszeit nach einer vestibulären Neurektomie beim Menschen wird durch die Behandlung mit Betahistin ebenfalls verkürzt.
4 Stimulation der Neuronen in den vestibulären Kernen
Betahistin reduziert dosisabhängig die Erzeugung von Aktionspotentialen in den lateralen und medialen Neuronen der Vestibulariskerne. Die bei Tieren festgestellten pharmakodynamischen Eigenschaften sprechen für eine positive therapeutische Wirkung von Betahistin auf das vestibuläre System. Die Wirksamkeit von Betahistin wurde bei Patienten mit vestibulärem Schwindel und Menière-Syndrom nachgewiesen, wobei eine Verringerung der Schwere und Häufigkeit des Schwindels erreicht wurde.
Pharmakokinetik.
Absorption. Nach oraler Einnahme wird Betahistin schnell und fast vollständig im Magen-Darm-Trakt resorbiert. Nach der Resorption wird das Arzneimittel rasch und fast vollständig zu dem Metaboliten 2-Pyridylessigsäure metabolisiert. Die Plasmakonzentration von Betahistin ist sehr niedrig. Daher basieren pharmakokinetische Analysen auf der Messung der Konzentration des Metaboliten 2-Pyridylessigsäure in Plasma und Urin.
Wenn das Arzneimittel mit der Nahrung eingenommen wird, ist die maximale Konzentration ( Cmax ) des Präparats im Blut niedriger als im nüchternen Zustand. Die Gesamtabsorption von Betahistin ist jedoch in beiden Fällen ähnlich, was darauf hindeutet, dass die Nahrungsaufnahme die Absorption von Betahistin nur verlangsamt.
Verteilung. Die Bindung von Betahistin an Plasmaproteine beträgt weniger als 5%.
Biotransformation. Nach der Resorption wird Betahistin rasch und fast vollständig zu dem Metaboliten 2-Pyridylessigsäure (der keine pharmakologische Wirkung hat) metabolisiert. Cmax von 2-Pyridylessigsäure im Plasma (oder Urin) wird eine Stunde nach der Verabreichung erreicht. Die Halbwertszeit der Eliminationsphase ( T1/2 ) beträgt etwa 3,5 Stunden.
Ausscheidung. 2-Pyridylessigsäure wird rasch mit dem Urin ausgeschieden. Nach Verabreichung einer Dosis von 8-48 mg werden etwa 85 % der Anfangsdosis im Urin nachgewiesen. Die renale oder intestinale Ausscheidung von Betahistin ist gering.
Linearität. Die Ausscheidungsrate bleibt nach einer oralen Dosis von 8-48 mg konstant, was darauf hindeutet, dass die Pharmakokinetik von Betahistin linear ist und dass der beteiligte Stoffwechselweg ungesättigt bleibt.
Leitfaden
Bei Tieren befindet sich der Kopf normalerweise an einem Ende des Körpers und der Schwanz am anderen Ende. Das Ende des Kopfes wird in der Anatomie als Schädel, cranialis (Cranium – Schädel) bezeichnet, das kaudale Ende wird als kaudal, caudalis (cauda – Schwanz). Der Kopf selbst ist auf die Nase des Tieres ausgerichtet, und die Richtung zu seiner Spitze wird als rostral, rostralis (rostrum – Schnabel, Nase).
Die der Schwerkraft entgegengesetzte, nach oben gerichtete Seite des Tierkörpers wird als dorsal, dorsalis (Dorsum, Rücken), und die gegenüberliegende Seite des Körpers, die dem Boden am nächsten ist, wenn das Tier in seiner natürlichen Position ist, d. h. wenn es läuft, fliegt oder schwimmt ventral, ventralis (Bauch – Abdomen). Zum Beispiel befindet sich die Rückenflosse eines Delfins dorsalund das Euter der Kuh befindet sich auf dem ventralen Seite.
Für die Gliedmaßen gelten die gleichen Begriffe: proximal, proximalisfür einen Punkt, der weniger weit vom Rumpf entfernt ist, und distal, distalisfür einen weiter entfernten Punkt. Die gleichen Bezeichnungen für innere Organe beziehen sich auf die Entfernung vom Ursprung des Organs (z. B.: ‚distaler Teil des Jejunum‘).
Gesetz, dexter, и links, sinisterDie Seiten sind so beschriftet, wie sie aus der Sicht des untersuchten Tieres erscheinen würden. Der Begriff homolateral, weniger häufig ipsilateral bezieht sich auf eine Stelle auf derselben Seite, während kontralateral – auf der gegenüberliegenden Seite liegt. Bilateral – bezeichnet eine Stelle auf beiden Seiten.
Anwendungen in der menschlichen Anatomie
Alle Beschreibungen in der menschlichen Anatomie basieren auf der Annahme, dass sich der Körper in anatomischer Haltung befindet, d. h. die Person steht aufrecht, die Schultern nach unten, die Handflächen zeigen nach vorne.
Die Bereiche, die dem Kopf am nächsten liegen, werden als obere…und weiter … untere .. obere , übergeordnetentspricht dem Konzept der Schädelund inferior, untere, entspricht dem Begriff von kaudal. anterior, anterior, и posterior, posteriorentsprechen den Begriffen ventral и dorsal. Darüber hinaus sind die Begriffe anterior и hinten für vierfüßige Tiere nicht korrekt ist, sollte der Begriff verwendet werden für ventral и dorsal.
Angabe der Richtungen
Formationen, die näher an der medialen Ebene liegen, sind medial, medialisund diejenigen, die weiter entfernt liegen, sind lateral, lateralis. Die in der medialen Ebene liegenden Formationen werden als medial, medianus. Die Wange zum Beispiel befindet sich lateral zum des Nasenflügels, und die Nasenspitze ist median Struktur. Wenn ein Organ zwischen zwei benachbarten Strukturen liegt, nennt man es ein Zwischenglied, intermedius.
Die Einheiten, die näher am Rumpf liegen, sind proximal im Verhältnis zu den weiter entfernten, entfernteren. Diese Konzepte gelten auch für die Beschreibung von Organen. Zum Beispiel, distal Ende des Harnleiters in die Harnblase ein.
Zentral – befindet sich in der Mitte des Körpers oder eines anatomischen Bereichs;
peripher – außen, vom Zentrum entfernt.
Bei der Beschreibung der Lage von Organen, die sich in unterschiedlichen Tiefen befinden, werden Begriffe verwendet: tief, profundus, и oberflächlich, superficialis ..
Begriffe externus, externus, и internus, internuswird verwendet, um die Lage von Strukturen in Bezug auf verschiedene Körperhöhlen zu beschreiben.
Der Begriff viszeral, visceralis (viscerus) bedeutet die Zugehörigkeit zu einem Organ und dessen unmittelbare Nähe. А parietal, parietalis (paries – Wand), bezeichnet die Zugehörigkeit zur Wand. Zum Beispiel, viszeral . Rippenfell bedeckt die Lunge, während das parietale Pleura die Innenseite der Brustwand bedeckt.
Gliedmaßen
Die Oberfläche der oberen Gliedmaßen in Bezug auf den Palmaris wird mit dem Begriff palmaris, palmaris bezeichnet, die Oberfläche der unteren Gliedmaßen in Bezug auf den Soleus mit plantaris, plantaris.
Der Rand des Unterarms auf der Seite der Speiche wird als radial, Radialisund auf der ulnaren Seite ulnar, ulnaris. Am Schienbein wird die Kante, auf der sich das Schienbein befindet, als Schienbein, Tibialisund der gegenüberliegende Rand, auf dem das Wadenbein liegt, wird als Peronaeus, Fibularis.
Vertikale Ebene
Bitte denken Sie daran, dass es in der Anatomie keine Ebene mit diesem Namen gibt!
Um Verwirrung zu vermeiden, sollten Sie die Aufzählung der Ebenen in der Anatomie niemals mit der horizontalen Ebene beginnen. Es kann passieren, dass Sie automatisch das Wort ‚vertikal‘ in den Mund nehmen, und Ihr Gesprächspartner/Lehrer wird dann denken, dass Sie Anatomie übersprungen haben.
Am besten sprechen Sie über die horizontale Ebene erst ganz zum Schluss, nach der Sagittal- und der Frontalebene.
Vertiefen Sie Ihr Wissen
Verwenden wir eine weitere Illustration des großen Da Vinci. Versuchen Sie zu bestimmen, in welcher Ebene wir den Schädel betrachten und in welcher Ebene er gesägt ist. Die Antwort finden Sie unter den Vokabeln in diesem Artikel.
Konzentration auf die Präparation
1. seitlich und medial.
Lateral = weit von der konditionellen Körpermitte entfernt. Medial bedeutet nahe an der Körpermitte. Das ist sehr leicht zu merken – es gibt ein bekanntes englisches Wort ‚middle‘, das ‚Mitte‘ bedeutet. Denken Sie also daran, dass alles, was näher an der Körpermitte liegt, also in der Mitte, medial ist. Alles, was seitlich und weiter von der Körpermitte entfernt ist, ist lateral.
Schauen wir uns ein Beispiel an. Das Schlüsselbein (Clavicula) hat ein acromiales Ende (etremitas acromialis), das wir in der Zeichnung lokalisieren und blau markieren. Als Nächstes lokalisieren wir das Sternum und markieren seine zervikale Kerbe (incisura jagularis) in Rot. Wir werden das acromiale Ende des Schlüsselbeins und die zervikale Kerbe des Brustbeins (incisura jagularis) anhand ihrer Position vergleichen:
Die zervikale Kerbe nimmt eine deutlich mediale Position ein, da sie sich sehr nahe an der Körpermitte befindet. Das acromiale Ende des Schlüsselbeins befindet sich seitlich der zervikalen Kerbe, da es weiter von der Körpermitte entfernt ist als diese Kerbe.
2. distal und proximal
In den Erklärungen von Anatomen oder Chirurgen hört man oft Ausdrücke wie ‚distale Phalanxfraktur‘, ‚proximaler Ileuskanal‘, ‚die Haut nach proximal verschieben‘. Was ist damit gemeint?
‚Distal‘ bedeutet ‚weit vom Ursprung, vom oberen Teil, vom Körper entfernt‘. Proximal‘ bedeutet ’nahe am Ursprung, von oben, vom Körper her‘. Vereinfacht ausgedrückt: proximal = nah, distal = fern.
Behalten Sie dies auf eine sehr einfache Weise im Gedächtnis. Das Wort ‚distal‘ hat die gleiche Wurzel wie das Wort ‚Abstand‘. ‚In der Ferne‘ bedeutet ‚weit weg‘. Dementsprechend bedeutet ‚proximal‘ ’nah‘.
Das einfachste Beispiel ist, dass sich der Nagel an der distalen Phalanx des Fingers befindet. Ich habe die distale Phalanx in rot und die proximale Phalanx in blau markiert. Elementar, nicht wahr?
Lungenflügel und -segmente
Rechte Lunge
Oberer Lappen
Oberes Segment, S1 -. Befindet sich hinter der zweiten Rippe des Brustkorbs. Lungensegment 1 hat Atemwege mit einer Gesamtlänge von etwa 2 cm. Dieses Segment ist durch einen Luftweg mit S2 verbunden.
Das hintere Segment, S2 -. im Verhältnis zum apikalen Segment, Segment 2, befindet sich dorsal (nach unten) auf Höhe der 2. bis 4. Rippe. Dieses Segment ist respiratorisch mit S1, über den Gefäßast zu S3 und mit der Pulmonalarterie verbunden.
Das vordere Segment, S3 -. liegt anterior zwischen der 2. und 4. Rippe. Segment 3 der Lunge umfasst den oberen Ast der Pulmonalarterie.
Die meisten infektiösen und entzündlichen Lungenerkrankungen wie Lungenentzündung, Tuberkulose und Granulomatose gehen von Läsionen in den oberen Lungenflügeln aus. Da die angrenzenden Lungenabschnitte – Arterie und Bronchus – miteinander verbunden sind, ist es wichtig, die Art des Infektionserregers zu erkennen und rechtzeitig mit der Behandlung zu beginnen, um eine weitere Ausbreitung der Krankheit zu verhindern.
Bei einem Emphysem befinden sich hier auch die Alveolen (Atemhöhlen).
Oberer Lappen
Seitliches Segment, S4 -.liegt im vorderen Teil der Achselhöhle zwischen der 4. und 6. Rippe.
Das mediale Segment, S5liegt im vorderen Teil des Brustkorbs auf Höhe der 4. und 6. Rippe.
Die Segmente 4 und 5 der Lunge befinden sich also im medial-anterioren Teil auf gleicher Höhe und sind von röhrenförmigen Bronchialästen und Gefäßen durchzogen. Tumore und Metastasen sind auf dieser Ebene häufiger als in den oberen Lungenflügeln.
Unterer Lappen
Oberes Segment, S6 -.Projektionen auf die untere Hälfte des Schulterblatts: von der Mitte zum Horn, in Höhe der Rippen 3-7. Die Blutversorgung im Segment 6 der rechten Lunge erfolgt über die Arterie – eine Verlängerung der unteren Lungenarterie.
Das mediale Basalsegment, S7 -.wird auch als ‚kardiales‘ Segment bezeichnet, da es auf der Innenseite näher am Zwerchfell und näher am rechten Vorhof liegt. Ein Zweig der Hohlvene befindet sich in seiner Nähe. Ein hochauflösender CT-Scan ist der einzige Scan, der eine gute Sicht auf das Lungensegment 7 bietet.
Was zeigt eine CT-Aufnahme der Lunge?
Studien zeigen, dass Lungenlappen, wie z. B. Segmente, auf Röntgenbildern nicht zuverlässig erkannt werden, selbst wenn sie auf einem digitalen Scanner mit zusätzlicher Kontrastverstärkung durchgeführt werden.
Die Computertomographie der Lunge ermöglicht es, das Organ sozusagen ‚von innen‘ zu untersuchen, indem nacheinander jeder Lappen (Schrittweite bis zu 1 mm) mit hoher Auflösung gescannt wird. Auf diese Weise kann der Radiologe die Grenzen der Lappen bestimmen und eine korrekte Schlussfolgerung für den behandelnden Arzt – Lungenarzt, Internist oder HNO-Arzt – formulieren, der das letzte Wort bei der Diagnosestellung und Verschreibung der Therapie hat.
Die Computertomographie (CT, MSCT) der Lunge zeigt:
- Segmentale Struktur des Atmungsorgans und kleinste pathologische Veränderungen;
- Integrität und Durchlässigkeit der Atemwege;
- Zustand der Herzscheidewand, entzündliche Prozesse;
- Durchblutungsstörungen, Thrombose, Vasokonstriktion (CT mit Kontrastmittel);
- Lymphknotenvergrößerung;
- Lokale entzündliche Prozesse;
- Tumore;
- Metastasen;
- Mechanische Anomalien.
Im Rahmen des CT-Untersuchungsalgorithmus beurteilt der Radiologe die anatomischen Elemente der Lunge:
- Weichteile;
- Knochengewebe;
- Zwerchfell und Nebenhöhlen;
- Lungenwurzeln;
- Bronchialbaum;
- Mediastinalorgane;
- Interstitium und Architektur der pulmonalen Matrix.
Aufbau des Gebisses

Die Zähne im Kiefer sind so angeordnet, dass die Zahnkronen Zahnreihen (Zahnbögen) bilden – oben und unten. Die Kieferlinie funktioniert als Ganzes und ist ein dynamisches System, das sich mit dem Alter verändert. Das Gebiss des Erwachsenen besteht aus 16 Zähnen. Die Anordnung der Zähne wird in der Regel in Form eines Zahnschemas festgehalten, in dem einzelne Zähne oder Zahngruppen in der Regel durch Nummern gekennzeichnet sind.
Das internationale bifaziale Diagramm von Viola
Alle Zähne sind in 4 Sektoren unterteilt (von innen gesehen gegen den Uhrzeigersinn):
- Oberkieferzähne auf der rechten Seite (zentraler Schneidezahn 11, zweiter Schneidezahn 12, Eckzahn 13, erster Prämolar 14, zweiter Prämolar 15, erster Backenzahn 16, zweiter Backenzahn 17, dritter Backenzahn bzw. Weisheitszahn 18).
- Oberkieferzähne auf der linken Seite (21, 22, 23, 24, 25, 26, 27, 28 wie auf der rechten Seite).
- Unterkieferzähne auf der linken Seite (31, 32, 33, 34, 35, 36, 37, 38).
- Unterkieferzähne auf der rechten Seite (41, 42, 43, 44, 45, 46, 47, 48).
Für Kinderzähne wird eine ähnliche Nummerierung von 51 bis 85 verwendet oder sie werden mit römischen Ziffern bezeichnet.
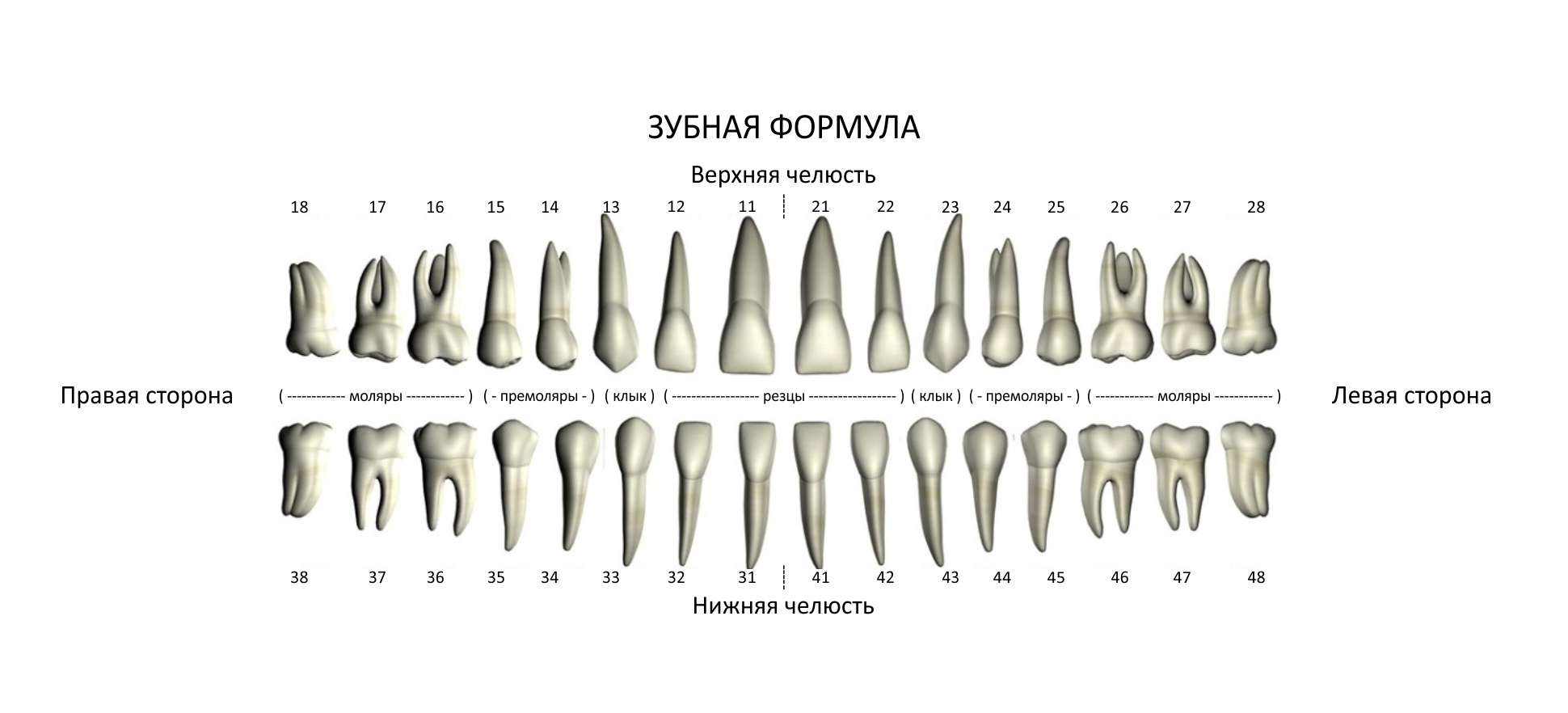
Im Zentrum des Gebisses befinden sich die Schneide- und Eckzähne, die beißen, und an den Seiten die Prämolaren und Molaren, die die Nahrung mahlen und zerkleinern. Die Schneide- und Eckzähne sind einzahnige und einwurzelige Zähne. Die Prämolaren und Molaren sind mehrwurzelige Zähne mit mehreren Wurzeln.
Die Höhe der Kronen nimmt von den Schneidezähnen zu den Seitenzähnen hin ab, vor allem im Unterkiefergebiss. Im Oberkiefer stehen die bukkalen Höcker der Molaren höher als die palatinalen Höcker. Die Stabilität des Gebisses hängt von der Stellung der Zähne und der Richtung ihrer Kronen und Wurzeln ab.
Bei den Frontzähnen befinden sich die interdentalen Kontaktzonen in der Nähe der Schneidekante und bei den Seitenzähnen in der Nähe der Kaufläche. Unter den Approximalflächen befindet sich ein dreieckiger Raum, der mit Zahnfleischpapillen (Interdentalpapillen) gefüllt ist.
Während des Kauens haben die Zähne den Charakter einer einheitlichen Anordnung. Der Druck, der auf einen Zahn ausgeübt wird, wird nicht nur über seine Wurzeln in den Alveolarbereich geleitet, sondern auch über die interdentalen Kontakte zu den Nachbarzähnen.
Mit zunehmendem Alter nutzen sich die Kontaktstellen der Zähne ab, die Kontinuität des Zahnbogens wird jedoch nicht beeinträchtigt, obwohl es zu einer Verkürzung des Gebisses um bis zu 1 cm kommt. Die Einheit des Gebisses wird auch durch den Zahnhalteapparat und den Alveolarkamm gewährleistet. Der Kommunikation zwischen den einzelnen Zähnen dient das marginale interdentale Ligament, das als kräftiges Bündel von Bindegewebsfasern den Zement des einen Zahns mit dem Zement des anderen oberhalb des Scheitelpunkts der Interdentalseptum verbindet. Dieses Bündel erleichtert die Bewegung eines Zahns nach mesial oder distal, was zu einer Bewegung der Nachbarzähne führt.
Charakteristische Verletzung des Unterkiefers
Der Unterkiefer ist nicht monolithisch. Das Vorhandensein von Kanälen und Bereichen mit unterschiedlicher Knochendichte führt zu typischen traumatischen Verletzungen.
Die folgenden Bereiche sind am häufigsten gebrochen:
1. der Hals des hinteren (artikulären) Zahnfortsatzes.
2. die Fossa der Eckzähne oder Prämolaren (kleine Backenzähne). 3.
3. der Winkel des Unterkiefers.
Eine plötzliche Seitwärtsbewegung (z. B. durch einen Schlag), ein übermäßiges Öffnen des Mundes oder der Versuch, auf etwas Hartes zu beißen, kann zu einer anderen Art von Verletzung führen: der Verrenkung des Kiefergelenks. Die Gelenkflächen verschieben sich und verhindern die normale Bewegung des Gelenks.
Der Kiefer muss von einem spezialisierten Unfallchirurgen wiederhergestellt werden, um eine Überdehnung der umliegenden Bänder zu verhindern. Die Gefahr dieser Verletzung besteht darin, dass die Verrenkung bei plötzlichen Bewegungen regelmäßig wieder auftreten kann.
Das Kiefergelenk ist im Laufe des Lebens einer ständigen Belastung ausgesetzt. Es wird beim Essen und Sprechen beansprucht und ist wichtig für die Mimik. Lebensstil, Ernährung und systemische Erkrankungen des Bewegungsapparats können den Zustand beeinflussen.
Ursachen des Metatarsophalangealfalten-Syndroms
- Schwellungen
- Hypertrophie des Pleuragewebes (Verdickung)
- verminderte Elastizität
- fibröse Veränderungen
- sekundäre Synovitis
- Chondromalazie
- Überbeanspruchung des Kniegelenks – Radfahren, Springen
- Traumatisierung
- chirurgischer Eingriff
- chronische Entzündung (Synovitis)
Seltenere Ursachen sind rheumatoide Arthritis, Einblutungen in das Gelenk im Zusammenhang mit Hämophilie, volumetrische Veränderungen des Knies
Symptome des Metatarsophalangealfalten-Syndroms
Zu den klinischen Anzeichen des Syndroms gehören:
- Schmerzen an der Vorderseite des Knies, die sich beim Aufstehen aus dem Sitzen verstärken
- ein Knackgeräusch beim Beugen
- hörbare Phänomene wie Schnappen, Knirschen, Ploppen usw.
- Unbehagen beim Drücken
- Schwellungen, Ödeme und Schwellungen im Kniegelenk
- Schmerzhaftes Hocken, Treppensteigen, Springen, nach längerem Stehen
- Einschränkung der Gelenkbeweglichkeit
Die Ebenen des menschlichen Körpers. Arten der Bewegung.

- • Beugung und Streckung(Beugung-Streckung). Dies ist eine Bewegung in der Sagittal Ebene. – Abduktion-Reduktion(Abduktion-Adduktion). Dies ist eine Bewegung in der vorderen Ebene. – Drehung nach außen и nach innen(laterale und mediale Drehung). Diese Bewegung in horizontalen Ebene.
Flexion (Neigung, Rundung) -. Eine Bewegung in der Sagittalebene, bei der sich die Vorderflächen des Ober- und Unterkörpers einander annähern.
Extension (Beugung) -. Bewegung in der Sagittalebene, bei der sich die Vorderflächen des Ober- und Unterkörpers voneinander entfernen.
Lateralflexion (seitliche Beugung, seitliche Neigung) -. Bewegung in der Frontalebene, die mit einer seitlichen Neigung der Wirbelsäule einhergeht.
Drehung (Rotation, Twist, Turn) -. Bewegung in der horizontalen Ebene, die eine Drehung der Wirbelsäule verursacht.
Außerdem: axiale Extension (axiale Traktion) -. Eine entlang der vertikalen Achse gerichtete Bewegung, die die Wirbelsäule durch gleichzeitiges Aufrichten aller Biegungen verlängert.
Die grundlegende Aktion der Gliedmaßengelenke im Yoga:
Dorsalflexion -. Eine Bewegung, die den Winkel zwischen dem Handrücken und dem Unterarm verkleinert (oft als Handgelenkstreckung bezeichnet).
Handflächenbeugung -. Eine Bewegung, bei der der Winkel zwischen Hand und Unterarm verkleinert wird (auch oft als Handgelenksbeugung bezeichnet).
Rotation. Die Bewegung, bei der sich Speiche und Elle überkreuzen, wird als PronationDie Bewegung, bei der die Knochen des Ellenbogens und der Elle einander kreuzen, wird als Supination.
Beugung Vorwärtsbewegung des Arms in der Sagittalebene.
Streckung Die Bewegung des Arms nach hinten in der Sagittalebene.
Abduktion Bewegung des Arms vom Körper weg.
Abduktion Bewegung des Armes zum Körper hin.
Drehung nach außen. Eine Bewegung des Arms nach außen, so dass sich der Arm nach außen dreht.
Einwärtsdrehung Die Bewegung des Arms, bei der er sich nach innen dreht.
Anheben (Elevation) – (Englisch). Die Aufwärtsbewegung des Schulterblatts in der Frontalebene.
Absenken Die Abwärtsbewegung des Schulterblatts in der Frontalebene.
Streckung Bewegung in der horizontalen Ebene, die das Schulterblatt von der Wirbelsäule wegbewegt.
Konvergenz Bewegung in der horizontalen Ebene, bei der sich das Schulterblatt nahe an der Wirbelsäule befindet.
Plantarflexion ist. Eine Bewegung, die den Winkel zwischen der Fußsohle und der Rückseite des Schienbeins verkleinert (manchmal auch Fußbeugung genannt).
Dorsalflexion (Dorsalflexion) ist. Eine Bewegung, die den Winkel zwischen der Rückfläche des Fußes und dem Vorfuß verringert (manchmal auch als Fußstreckung bezeichnet).
Flexion Eine Bewegung, die den Winkel zwischen dem Unterschenkel und dem Oberschenkel verkleinert.
Dehnen Eine Bewegung, die den Winkel zwischen Unterschenkel und Oberschenkel vergrößert.
Beugung Vorwärtsbewegung des Beins in der Sagittalebene.
Streckung Bewegung des Beins nach hinten in der Sagittalebene.
Ausrüstung für die laterale Kanthomie
Lokalanästhetikum (z. B. 1%ige oder 2%ige Lidocainlösung mit Adrenalin), kleine Injektionsnadeln und eine kleine (ca. 3 ml) Spritze
Die rechtzeitige Erkennung eines orbitalen Kompressionssyndroms ist wichtig, um die Dauer der Netzhautischämie zu minimieren und eine Kanthomie oder Kantholyse durchzuführen. Es sollte ein Augenarzt konsultiert werden, was jedoch die Operation nicht verzögern sollte. Da die Diagnose des orbitalen Kompressionssyndroms rein klinisch ist, sollte die Operation auch nicht aufgeschoben werden, bis bildgebende Untersuchungen durchgeführt worden sind.
Der Eingriff ist schmerzhaft. Ein Patient, der bei Bewusstsein, desorientiert oder kontaktschwach ist, benötigt möglicherweise eine regionale Nervenblockade, eine Sedierung oder eine mechanische Ruhigstellung, um Bewegungen zu verhindern, die den Augapfel während des Eingriffs beschädigen könnten. Bei Kindern kann während des Eingriffs eine Vollnarkose erforderlich sein.
Schritt-für-Schritt-Beschreibung der Technik
Alle vorbereitenden Schritte sollten so bald wie möglich durchgeführt werden, einschließlich einer groben Beurteilung der Sehschärfe, einer Untersuchung des Augapfels und manchmal eines einfachen Eingriffs und einer Spülung des seitlichen Lidbereichs.
Legen Sie alle Instrumente auf einem Tablett in der Nähe des Kopfendes des Bettes ab, damit alles in Reichweite ist und Sie keine Hilfe rufen müssen.
Bereiten Sie die Haut mit einem Antiseptikum wie Povidon, Jod oder Chlorhexidin vor; lassen Sie das Antiseptikum nicht in das Auge gelangen. Decken Sie das Operationsfeld mit sterilen Tüchern (Laken) ab.
1 ml oder 2 ml adrenalinhaltiges Lokalanästhetikum in den Bereich der lateralen Canthomie injizieren.
Mit einer Nadel oder einer Gefäßklemme das Gewebe vom lateralen Winkel der Augenhöhle bis zum Orbitarand aufbrechen, was in einem Abstand von 20 Sekunden bis 2 Minuten geschehen sollte. Die Zerstörung dieses Gewebes trägt dazu bei, die Blutung zu verringern, und erleichtert die Inspektion der Inzisionsstelle im Falle einer ausgedehnten posttraumatischen Schwellung.
Verwenden Sie eine Iridektomieschere, um einen ca. 1-2 cm langen Schnitt vom seitlichen Augenwinkel bis zum Orbitarand (Kanthotomie) zu machen.
Der untere und manchmal auch beide Äste des Ligamentum canthale lateralis (Kantholyse) sollten durchtrennt werden. Die meisten Experten empfehlen, mit dem unteren Ligament zu beginnen. Heben Sie den unteren Teil des seitlichen Augenlidrandes an. Mit einer Schere, die vom Augapfel weg zeigt, die betroffene Wurzel lokalisieren und entfernen. Die Durchtrennung des Ligamentum inferior unterstützt die Bewegung der Schere. Wenn die Sehne noch intakt ist, spüren Sie ein Zittern wie beim Ziehen einer Achillessehne.
Als nächsten Schritt empfehlen einige Experten die routinemäßige Dissektion des Ligamentum superior. Andere empfehlen eine erneute Untersuchung, um die Auswirkungen des orbitalen Kompressionssyndroms zu lindern (z. B. durch Messung des Augeninnendrucks); die Dissektion des Ligamentum superior wird empfohlen, wenn die Auswirkungen fortbestehen.
Lesen Sie mehr:- Die seitliche Seite ist.
- Der so genannte laterale Fußknochen.
- Was ist distal?.
- Die mediale Oberfläche des Schienbeins.
- Personalisierte mediale Einlagen.
- Beule an der Seite des Kinderfußes.
- Seite des Fußes.
- Die interkondyläre Syndesmose ist die.
