Bei der visuellen Untersuchung Beachten Sie das Vorhandensein einer Masse (Infiltrat) mit 1 eitrigem Stäbchen.
- Keratose: Symptome, Behandlung, Vorbeugung
- Was ist eine seborrhoische Keratose?
- Diagnose
- Behandlung
- Was sollte ich tun, wenn mein Kind an Windpocken erkrankt?
- Was sollten Sie tun, wenn Ihr Kind Fieber hat?
- Symptome der Verkalkung
- Diagnose
- Wie wird ein Furunkel behandelt?
- Chirurgische Behandlung
- Auf den Erreger gerichtete Behandlung (aetiotrope Behandlung)
- Lokale Behandlung von Furunkeln in Abhängigkeit vom Entwicklungsstadium
- Stadium der Infiltration
- Diagnose, Behandlung und Vorbeugung
- Komplikationen und Folgen
- Vorbeugung
Keratose: Symptome, Behandlung, Vorbeugung
Vor kurzem postete ich auf Instagram und VK eine interessante Begegnung mit einem Kollegen über die Diagnose der seborrhoischen Keratose. Das Thema weckte reges Interesse, und so beschloss ich, einen Artikel über dieses Phänomen zu schreiben. Darin werden wir die Ursachen der seborrhoischen Keratose (und natürlich die Mythen), ihre Varianten, mögliche gesundheitliche Komplikationen, Behandlungs- und Vorbeugungsmethoden näher beleuchten.
Der Einfachheit halber werden die Begriffe seborrhoische Keratose und Keratom im Folgenden synonym verwendet.
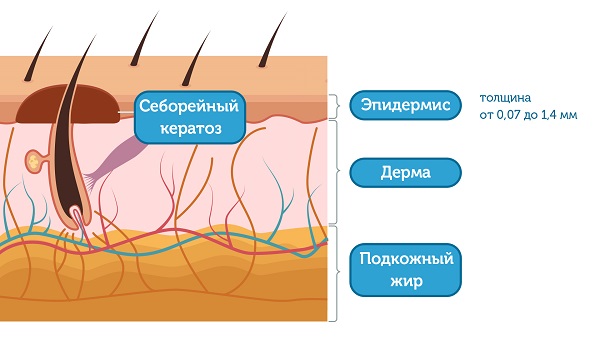
Was ist eine seborrhoische Keratose?
Eines der häufigsten gutartigen Hautkrebse beim Menschen. Er entwickelt sich in der Regel im fortgeschrittenen Alter aufgrund einer epidermalen Hyperplasie mit ausgeprägter Keratose. [1]
Die Epidermis ist die oberste Schicht der Haut, die sich kontinuierlich abschält und sich in etwa zwei Wochen vollständig verändert. Ihre Dicke schwankt zwischen 0,07 und 1,4 mm. Somit ist die Keratose eine sehr oberflächliche Masse. Obwohl die Herde der seborrhoischen Keratose sehr großflächig sein können, dringen sie nicht tief in die Haut ein.
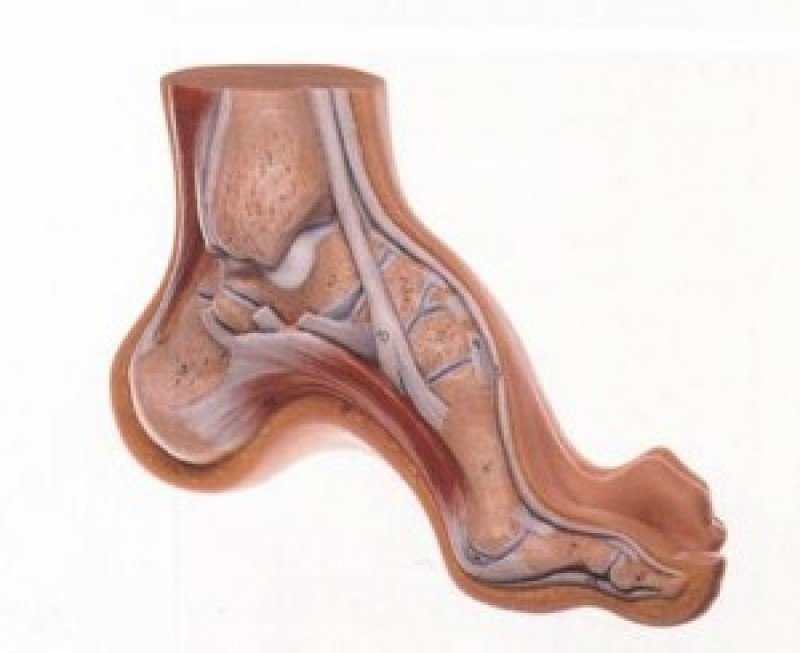
Diagnose
Die Krankheit wird durch Untersuchung und Konsultation eines Neurologen diagnostiziert. Genauere Informationen können durch zusätzliche Untersuchungen gewonnen werden:
- Röntgenaufnahme: Sie hilft, das Vorhandensein eines Hohlfußes zu bestätigen und das Ausmaß und die Merkmale der Deformität zu bestimmen;
- Plantographie: Hierbei wird der Abdruck des Fußes auf Papier untersucht; kann kein eindeutiges Bild ergeben;
- CT-Scan: wird bei älteren Verletzungen eingesetzt.
Elektromyographie und MRT können ebenfalls erforderlich sein. Wenn der Patient keine früheren neuromuskulären Probleme und keine charakteristischen Läsionen hat, kann ein neu diagnostizierter Hohlfuß ein Grund sein, die Entwicklung eines Tumors im Rückenmark zu vermuten. Ist dies der Fall, muss der Patient einen Termin bei einem Onkologen vereinbaren.
Behandlung
Bei einer mittelschweren oder weniger schweren Erkrankung wird eine konservative Behandlung empfohlen, deren Hauptziel die Stärkung der Gewölbekomponenten ist. Die Behandlung wird von Unfallchirurgen und Orthopäden mit den folgenden Techniken und Verfahren durchgeführt:
Wenn der Zustand vernachlässigt wird, ist ein chirurgischer Eingriff erforderlich:
- Sehnentransplantation;
- Arthrodese – Ruhigstellung des Gelenks;
- Durchtrennung der Plantarfaszie;
- Osteotomie – Durchtrennung und Formung des Knochens.
Bei rechtzeitiger Überweisung an einen Spezialisten ist die Behandlungsprognose immer positiv.
Was sollte ich tun, wenn mein Kind an Windpocken erkrankt?
Hat sich Ihr Kind mit Windpocken angesteckt? Natürlich kann diese akute Viruserkrankung auch Fieber verursachen. Was sollten Sie in einem solchen Fall tun?
Das Wichtigste ist, dass Sie ein fiebersenkendes Mittel für Ihr Kind finden. Auf keinen Fall darf Nurofen verwendet werden. Zur Behandlung von Fieber bei Windpocken können Paracetamol-haltige Produkte verwendet werden.

Was sollten Sie tun, wenn Ihr Kind Fieber hat?
Hat Ihr Kind Fieber? Wenn ja, sollten Sie so schnell wie möglich einen Arzt aufsuchen. Vor allem, wenn es von Fieber begleitet wird:
Aber keine Panik: Fieber tritt bei den meisten typischen viralen Atemwegsinfektionen auf, und die Höchsttemperatur liegt bei etwa 40 Grad. So reagiert unser Körper auf eine Infektion. Der Kinderarzt oder die Kinderärztin wird das Kind lediglich untersuchen und unter Berücksichtigung der Schwere der Erkrankung die geeignete Behandlung für das Kind auswählen.
Symptome der Verkalkung
Im Anfangsstadium ist es sehr schwierig, die Krankheit zu erkennen, da sie asymptomatisch verläuft. Einige Arten weisen jedoch ein recht ausgeprägtes klinisches Bild auf.
Bei der systemischen Kalzinose, d. h. bei Befall von Haut und Gelenken, ist die Epidermis mit kleinen Bläschen bedeckt, und es gibt keine Veränderung der Textur oder Farbe. Mit fortschreitender Pathologie schwellen die Kalziumkonglomerate an, werden bei Berührung dichter und verändern ihre Farbe. Eine Fistelbildung ist möglich.
Kalziumablagerungen können bei Routineuntersuchungen durch Fachärzte oder bei instrumenteller Untersuchung an Zähnen, Knochen, Gefäßen, Muskel- und Nervenfasern gefunden werden. Die Anhäufung von Makronährstoffen an Organgeweben führt zu einer Beeinträchtigung der Organfunktion.
Wenn der Herzmuskel und das Gefäßsystem geschädigt sind, verspürt der Patient Schmerzen im Brustbein, im Arm, im Nacken und im Rücken, die über längere Zeit anhalten. Auch der Blutfluss wird beeinträchtigt, was zu einem Anstieg des Blutdrucks und einem Kältegefühl in den Extremitäten führt.
Wenn die Nieren geschädigt sind, verstärken sich die Vergiftungserscheinungen, die Harnausscheidung ist beeinträchtigt und die Haut wird trocken und schlaff. Wenn der Magen-Darm-Trakt verkalkt ist, wird der Magen-Darm-Trakt in Mitleidenschaft gezogen, was zu Übelkeit, Erbrechen, Schweregefühl in der Bauchgegend und Verstopfung führt.
Wenn die Krankheit das Gehirn betrifft und sich zu viel Kalzium ansammelt, kann es zu häufigen Kopfschmerzen, Schwindel, Schwankungen des Hirndrucks, Koordinationsstörungen, Gedächtnisverlust, Seh- und Hörproblemen kommen. Im weiteren Verlauf der Krankheit kann es zu Ohnmachtsanfällen kommen.
Die Kalzinose führt zu Leistungsschwäche, ständiger Demenz und Müdigkeit, Schwäche und Gewichtsverlust.
Diagnose
Zur Bestätigung der Diagnose werden Röntgenaufnahmen gemacht. Damit lassen sich Art und Größe der Ablagerung sowie das Ausmaß der Schädigung des Organs, in dem sich das Kalkkonglomerat befindet, feststellen. Weitere Untersuchungsmethoden sind der Doppler-Ultraschall des Gefäßsystems:
- Doppler-Ultraschall zur Untersuchung des Gefäßsystems;
- EKG zur Untersuchung des Herzmuskels;
- Computertomographie mit Kontrastmittel;
- MRT.
Um die Ursache der Gewebeverkalkung zu ermitteln, werden zusätzliche Untersuchungen in Form von allgemeinen klinischen und biochemischen Bluttests vorgeschrieben. Letztere ermöglichen die Bestimmung des Kalzium-, Phosphor- und Magnesiumspiegels im Blut. Bei eingeschränkter Nierenfunktion werden eine allgemeine klinische Untersuchung und eine bakteriologische Untersuchung des Urins zur Beurteilung der Nierenfunktion empfohlen.
Zum Ausschluss eines bösartigen Tumors in dem betroffenen Organ wird eine Gewebebiopsie angeordnet. Bei dieser Methode wird biologisches Material entnommen und unter dem Mikroskop unter Laborbedingungen untersucht. Eine Biopsie hilft auch bei der Unterscheidung zwischen gutartigen und bösartigen Tumoren.
Wie wird ein Furunkel behandelt?
Zur Behandlung von Furunkeln gibt es mehrere Möglichkeiten.
Chirurgische Behandlung
Wichtig ist, dass eine chirurgische Behandlung angezeigt ist, wenn der Furunkel einen geschlossenen, mit Eiter gefüllten Hohlraum gebildet hat.
- Der Abszess (Eiteransammlung) wird eröffnet.
- Nach dem Einschnitt kann es erforderlich sein, Watte und Mullbinden in die Wunde einzuführen, um den flüssigen Inhalt zu entfernen (Drainage).
Auf den Erreger gerichtete Behandlung (aetiotrope Behandlung)
Die aetiotrope Behandlung besteht in der Verabreichung von systemischen antimikrobiellen Wirkstoffen, die gegen den Erreger gerichtet sind. Diese werden verabreicht, wenn Symptome einer akuten Entzündung vorliegen: Fieber, Kopfschmerzen, allgemeine Schwäche, Lethargie, und wenn Furunkel im Gesicht und multiple Furunkel – Furunkulose – vorliegen 1,8 .
Bitte beachten Sie, dass es strengstens verboten ist, den Inhalt des Furunkels zu quetschen oder in dessen Nähe zu massieren!
Lokale Behandlung von Furunkeln in Abhängigkeit vom Entwicklungsstadium
Stadium der Infiltration
In dem Stadium, in dem die schmerzhafte Schwellung einsetzt, wird die Haut mit 70%igem Alkohol oder Povidon-Jod-Lösung (Betadine® ) behandelt. Auch Antibiotika und Elektrophorese mit Antiseptika können eingesetzt werden.
Um die Reifung des Furunkels zu beschleunigen, wird empfohlen, 1-3 Tage lang wärmende Umschläge mit 20-30%igem Ethanol oder einer 5-10%igen wässrigen Lösung von Ichthyol anzulegen. Es ist auch möglich, Salben mit folgenden Wirkstoffen anzuwenden 10 :
- Povidon-Jod (Betadine® ) Wirkt antiseptisch und hilft bei der Entfernung von Eiter, der durch das Vorhandensein von Makrogallus entsteht. Hilft, schädliche Mikroorganismen zu zerstören und Entzündungen zu verringern.
- Kalanchoe (Phytopräparat) Wirkt entzündungshemmend und regenerierend.
- Dimethylsulfoxid Wirkt entzündungshemmend, antiseptisch und schmerzlindernd.
- Teer und Xeroform Wirkt antibakteriell und regenerierend.
- Kiefern-Oleoresin.Kiefern-Oleoresin, hat antibakterielle und regenerative Wirkungen.
- Ichthiol Wirkt antibakteriell, entzündungshemmend, keratoplastisch (beschleunigt die Bildung des Stratum corneum) und schmerzlindernd.
- SalicylsäureSalicylsäure, die das Stratum corneum aufweicht und antibakteriell wirkt.
Diagnose, Behandlung und Vorbeugung
Die Diagnose von Scharlach bei Kindern wird in der Regel zu Hause anhand des klinischen Bildes der Krankheit gestellt. Zur Bestätigung der Diagnose kann der Arzt einen Rachenabstrich zum Nachweis von Bakterien vornehmen.
Die Behandlung wird in der Regel zu Hause durchgeführt. Die Behandlung ist umfassend und umfasst Antibiotika, Bettruhe und Diät.
Eine an Scharlach erkrankte Person sollte in einem separaten Raum isoliert werden, und der Kontakt mit anderen Menschen sollte auf ein Minimum beschränkt werden. Er oder sie sollte über eigenes Geschirr und Handtücher verfügen. Eine Isolierung ist für mindestens 2 Wochen nach Auftreten der ersten Symptome erforderlich. Wenn ein gesundes Kind mit einer erkrankten Person in Kontakt war, muss es ebenfalls eine Woche lang unter Quarantäne gestellt werden, und wenn es mit einer erkrankten Person in Kontakt war, für die gesamte Dauer der Krankheit.
Weitere Informationen über die Diagnose, Behandlung und Vorbeugung von Scarlatina finden Sie in diesem Artikel.
- Shulman ST. Streptokokken der Gruppe A. In: Kliegman RM, Stanton BF, St. Geme JW, Schor NF, eds. Nelson Textbook of Pediatrics. 20th ed. Philadelphia, PA: Elsevier; 2016:chap 183.
- Bogadelnikov I.V., Kramarev S.A., Bezdolnaya T.N. Scarlatina // Journal of Child Health 3(30) 2011.
- https://www.ncbi.nlm.nih.gov/books/NBK507889/Salvatore Pardo; Thomas B. Perera. Scarlatina. 28. Februar 2019.
Die in diesem Artikel enthaltenen Informationen dienen nur zu Informationszwecken und sind kein Ersatz für die Beratung durch eine qualifizierte Fachkraft. Behandeln Sie sich nicht auf eigene Faust! Bei den ersten Anzeichen der Krankheit sollte ein Arzt aufgesucht werden.
Komplikationen und Folgen
Im fortgeschrittenen Stadium der Krankheit kommt es zu entzündlichen Schäden an anderen Organen, darunter Herz, Nieren und Gelenke. Zu den schwerwiegendsten Komplikationen gehören:
- Mediastinitis – Mediastinitis;
- Chronische Bronchitis. – Entzündliche Bronchialerkrankung;
- Sepsis. Ausbreitung der Infektion über den Blutkreislauf;
- Gelenkentzündung – Arthritis;
- Glomerulonephritis schwere Nierenerkrankung;
- eitrige Hirnhautentzündung. Schäden an den Hirnhäuten des Gehirns;
- perianale Abszesse – Sklerose der Lymphknoten und des peribronchialen Raums.
Eine frühzeitige Kontaktaufnahme mit dem Gesundheitszentrum beugt negativen gesundheitlichen Folgen vor.
Vorbeugung
Durch die Beachtung präventiver Maßnahmen kann das Risiko, an der Krankheit zu erkranken, verringert werden. Zu einer wirksamen Vorbeugung gehören:
- Vermeidung von Unterkühlung (Tragen von warmer Kleidung, Kontrolle der mikroklimatischen Parameter in Innenräumen);
- regelmäßige präventive Besuche beim Zahnarzt, um die Frühstadien von Karies und Stomatitis zu erkennen;
- Vermeidung von ungesunden Gewohnheiten (Rauchen, Alkoholkonsum);
- Mäßige körperliche Betätigung, regelmäßige Spaziergänge im Freien;
- Normalisierung der Ernährung, des Schlaf- und Wachrhythmus;
- Einhaltung von Hygienestandards und -anforderungen, Sauberkeit in der Wohnung und am Arbeitsplatz;
- Begrenzung des Kontakts mit unbekannten Personen in Zeiten einer ungünstigen epidemiologischen Situation.
Um Infektionen zu vermeiden und eitrige Halsschmerzen besser zu überstehen, hilft es, das Immunsystem durch einen gesunden Lebensstil zu stärken.
![]()
Wenn Sie an Halsschmerzen erkrankt sind, rufen Sie uns unter +7 (499) 653-58-25 an und wir helfen Ihnen!
Lesen Sie mehr:- Loch in der Ferse.
- Fußgewölbe.
- Foto des Ellbogens am Fuß.
- Orthopädische Sporteinlagen.
- Absätze für Mädchen 12.
- Ein Kind beginnt im Alter von 1 5 Jahren einen Klumpfuß zu haben.
- Die Person hat einen gewölbten Fuß.
- Zu welchem Arzt gehen Sie bei Gelenkproblemen?.
