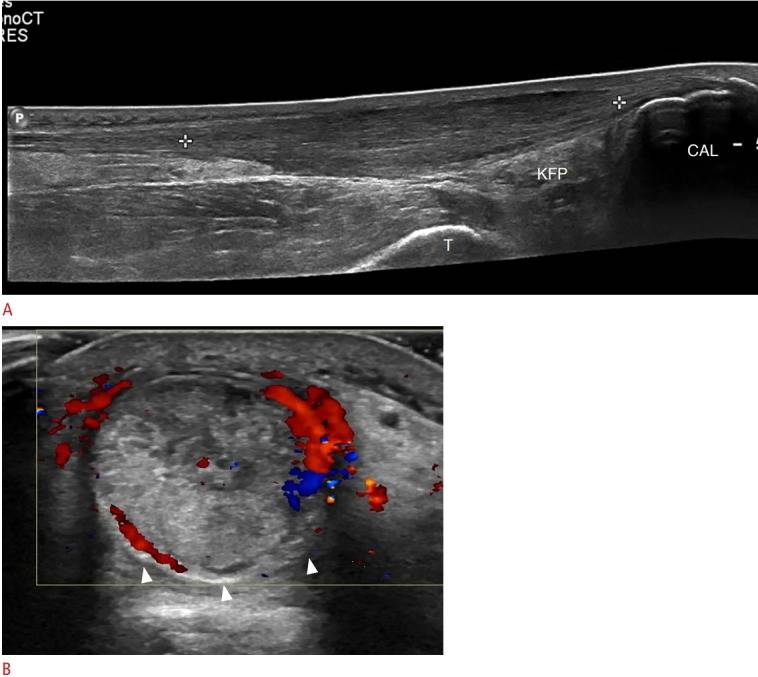
PTFS-Verletzungen verursachen ähnliche Symptome wie andere Bänderverletzungen. Bei akuten partiellen Rissen ist das Band hypoechoisch mit einigen intakten Fasern. Bei akuten Vollrupturen sind die Fasern diskontinuierlich oder nicht vorhanden und werden durch ein heterogenes Hämatom ersetzt (Abbildung 17). Risse werden als echogene Herde in der Nähe von Bandansätzen erkannt. Die dynamische Bildgebung kann helfen, einen Teilriss von einem Vollriss zu unterscheiden.
- Muskuloskelettale Ultraschalluntersuchung: Verletzungen der unteren Gliedmaßen. Teil 2
- Riss des M. soleus
- Ursachen der Schmerzen
- Behandlungsmöglichkeiten
- Endoskopische Fibulavertiefung
- Periartikuläre Tendinopathie in der Ultraschalluntersuchung der unteren Gliedmaßen
- Subluxation und Dislokation der Fibularsehne bei der Ultraschalluntersuchung der unteren Gliedmaßen
- Symptome
- Ursachen
- Warum kommt es zu einer Entzündung des Wadenbeinnervs?
- Behandlung der Wadenbeinnervenentzündung
- Allgemeine Informationen.
- Anatomie des Nervus sagittalis
- Ursachen der Neuropathie des Nervus fibularis
- Stretching-guru.ru
- Langer Oberschenkelmuskel
- Zusammenfassung
- Weitere Informationen zu diesem Thema
- Leonid Klimow
Muskuloskelettale Ultraschalluntersuchung: Verletzungen der unteren Gliedmaßen. Teil 2
Ein Riss des medialen Kopfes des Wadenmuskels, bekannt als Tennisbein, betrifft am häufigsten Sportler mittleren Alters, die über starke Schmerzen im Mittelfuß bei aktiver Knöchelbeugung und gleichzeitiger Kniestreckung berichten.
Bei der Beurteilung der Symptome einer vermuteten Ruptur sollte der Arzt die alternative Diagnose einer tiefen Venenthrombose in Betracht ziehen, die ebenfalls mit Symptomen einhergehen kann.
Der mediale Kopf des Wadenmuskels lässt sich am besten in der Längsebene beurteilen. Zu den ultraschalltechnischen Merkmalen des Risses gehört eine Unterbrechung des normalen, abwechselnd linearen, hyperechoischen und hypoechoischen Erscheinungsbildes des distalen Muskel-Sehnen-Übergangs, wobei hypoechoische Blutungen das normale konische Erscheinungsbild des distalen Aspekts ersetzen (Abbildung 10).
Große Risse sind durch eine Retraktion und heterogene Flüssigkeit gekennzeichnet, die sich proximal zwischen dem medialen Kopf des Wadenmuskels und dem M. soleus erstreckt.
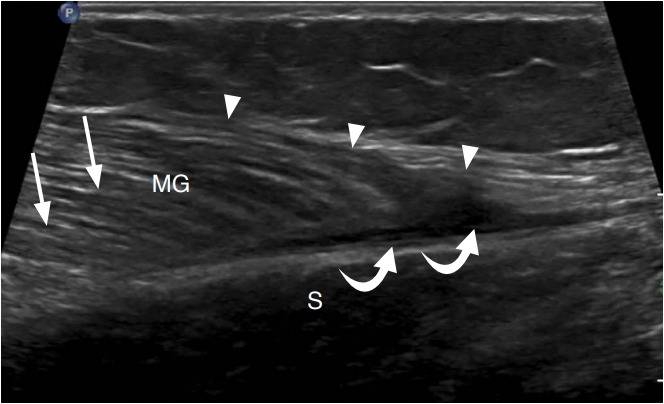
Abbildung 10. Eine 30-jährige Frau mit einem Riss des medialen Kopfes des Wadenmuskels (Tennisbein).
Ultraschall der Längsachse der Tibia bis zum distalen medialen Kopf des Wadenmuskels (MG) zeigt einen unregelmäßigen und hypoechoischen distalen myoendinösen Übergang (Pfeilspitzen) mit einem kleinen hypoechoischen Hämatom (gebogene Pfeile) zwischen dem MG und dem kambio-ossären Muskel (S). Vergleiche mit dem normalen Aussehen des Muskels (Pfeile).
Riss des M. soleus
Patienten mit einer Ruptur der Soleus-Sehne beschreiben einen plötzlich auftretenden Schmerz im Wadenmuskel, den sie ähnlich wie bei einer Verletzung des medialen Wadenmuskelkopfes als Stoß oder direkten Schlag empfinden.
Der Kniescheibenmuskel beginnt entlang des hinteren oberen Aspekts des lateralen Kondylus des Oberschenkels und der Muskel erstreckt sich nach unten und medial entlang des hinteren Aspekts des Knies. Die lange und dünne Längssehne, die sich zwischen dem Längskopf und dem medialen Kopf des Wadenmuskels befindet, endet entweder am Calcaneus neben dem posteromedialen Aspekt der Achillessehne oder an der Achillessehne selbst.
Im Ultraschall wird eine Ruptur der Soleussehne durch das Fehlen einer normalen Soleussehne mit heterogener hypoechoischer Flüssigkeit in Form eines Hämatoms an einer vermuteten Stelle zwischen dem Soleusmuskel und dem medialen Kopf des Wadenmuskels diagnostiziert (Abbildung 11).
Abbildung 11. Eine 32-jährige Frau mit einer Soleus-Dissektion.
Die Ultraschalluntersuchung der Längsachse der Tibia bis zum medialen Kopf des Wadenmuskels (MG) zeigt ein heterogenes hypoechoisches Hämatom (Pfeilspitzen), das den medialen Kopf des Wadenmuskels und den Kambiummuskel (S) begleitet. Die Soleus-Sehne wurde nicht identifiziert.
Der kurze Wadenbeinmuskel ist für 63 % der für die Aufrichtung des Fußes erforderlichen Kraft verantwortlich. Zusammen mit dem langen Fibulamus ist er auch an der Plantarflexion beteiligt. [2][3] Die okulomotorischen Muskeln sorgen gemeinsam für eine dynamische Stabilisierung der lateralen Seite des Sprunggelenks bei Belastungen, die mit einer plötzlichen Inversion einhergehen. [3]
Knöchel- und Fußverletzungen sind in der Physiotherapie häufig, wobei Verletzungen der lateralen Seite des Sprunggelenks deutlich überwiegen. Die häufigsten Verletzungen der kurzen Fibula betreffen die Sehne und umfassen Tendinopathie, Luxation/Subluxation, Verstauchung und Dissektion. [1] Verletzungen der kurzen Fibulasehne werden am häufigsten durch Inversions- oder Supinationskräfte verursacht. Bei einer Verrenkung des lateralen Sprunggelenks kann der kurze Fibulamuskel reißen und eine Schwellung der lateralen Seite des Sprunggelenks verursachen. [1] Bei einer Supinations-Adduktions-Verletzung kann die kurze Fibulasehne ebenfalls beschädigt werden, wodurch sie an der Basis des fünften Mittelfußknochens ziehen kann, was zu einer Berstungsfraktur, der so genannten Jones-Fraktur, führt. [1]
Bei der Untersuchung eines Patienten auf eine Verletzung des kurzen Wadenmuskels sollte zunächst die allgemeine Stellung der Tibia- und Rückfußstrukturen beurteilt werden. Patienten mit einer Varusstellung des Rückfußes haben ein höheres Risiko für eine Verletzung des Musculus tuberculi. Für die Auswahl der orthopädischen Behandlung sollten die Flexibilität und die Korrekturfähigkeit des Varus beurteilt werden. [3]
Bei der Beobachtung zeigt sich eine Dysfunktion des Peroneusmuskels häufig durch eine Schwellung direkt hinter dem Wadenbein und entlang der Seitenfläche des Fersenbeins. Die Patienten haben in der Regel Schmerzen im posterolateralen Bereich des Sprunggelenks, die bei Aktivität zunehmen und in Ruhe abklingen. Beim Abtasten kann die Sehne empfindlich sein. Die Prüfung des Bewegungsumfangs kann Schmerzen bei Streckung mit Widerstand, passiver Streckung-Extension oder Plantarflexion des ersten Radius mit Widerstand zeigen. Aktive zirkuläre Bewegungen des Sprunggelenks können wiederum eine Sehnensubluxation hervorrufen. Spezielle Tests, wie der Periost-Muskelkompressionstest, sollten durchgeführt werden, um Schmerzen, Knirschen und Knacken am hinteren Rand der distalen Fibula bei kräftiger Streckung und Dorsalflexion des Sprunggelenks zu beurteilen. [3]
Ursachen der Schmerzen
Oberschenkelschmerzen können in Ruhe (nachts oder morgens nach dem Schlafen), beim Gehen oder Laufen, mit oder ohne Bewegung auftreten; sie können von Blutergüssen, Schwellungen, Knirschen, Knacken, Brennen, Taubheitsgefühlen, Spannungsgefühlen begleitet sein; scharf, stechend, ziehend, stechend, dumpf, brennend, sich ausdehnend, pochend, löchrig; betrifft nur das rechte Bein, nur das linke Bein oder beide Beine; oberer Teil in der Nähe des Wadenbeinkopfes, unterer Teil in der Nähe des Knöchels oder über die gesamte Länge des Muskels.
Mögliche Ursachen für Schmerzen im Musculus tuberculosus sind u. a:
- Verletzung des Piriformis-Muskels (Peronaeus-Muskel);
- Prellung des Wadenbeins;
- Spasmus des Peroneusmuskels;
- Myokarditis der Peronäusmuskeln;
- Poststrainings-Syndrom;
- Tendinose oder Tendonitis;
- Triggerpunkte.
Behandlungsmöglichkeiten
Verschiedene Studien und unsere Erfahrung zeigen, dass die konservative Behandlung zu eher unvorhersehbaren Ergebnissen und einer hohen Rate an erneuten Sehnenverrenkungen führt.
Chirurgische Eingriffe führen zu hervorragenden Ergebnissen und werden daher als Hauptpfeiler der Behandlung angesehen.
Es gibt mehrere chirurgische Optionen zur Stabilisierung und Verhinderung weiterer Sehnensubluxationen und -verrenkungen, von denen die wirksamste die Knochentransplantation zur Vertiefung der Sehnenrinne ist.
Derzeit werden diese Operationen endoskopisch (arthroskopisch) über mehrere Hauteinstiche durchgeführt.
Offene Eingriffe sind durch ein höheres Risiko einer Schädigung des Wadennervs, eine schmerzhafte postoperative Narbe und infektiöse Komplikationen gekennzeichnet. Aufgrund der Gipsimmobilisierung in der postoperativen Phase kann die Rehabilitationszeit länger sein, während endoskopische Eingriffe eine sofortige funktionelle Heilung ermöglichen.
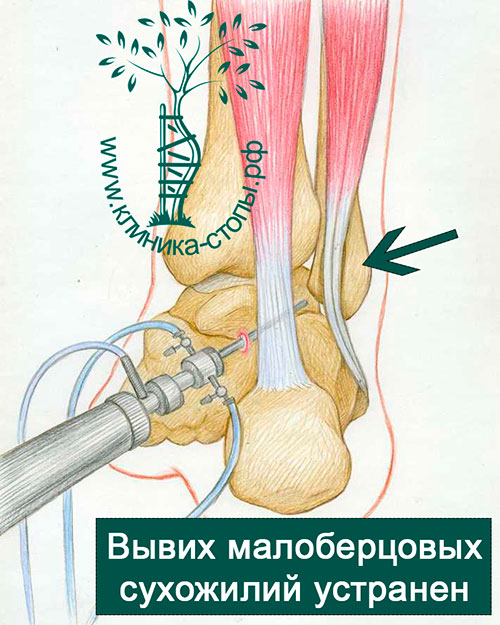
Endoskopische Fibulavertiefung
Die Operation wird ambulant unter Spinalanästhesie durchgeführt. Sie beginnt mit zwei Hautschnitten von je 4 mm. Ein spezielles Endoskop, ein so genanntes Arthroskop, wird zur Untersuchung der Sehnen des Wadenbeins eingesetzt. Es überträgt die Bilder aus dem Gelenk auf Monitore im Operationssaal. Unter direkter arthroskopischer Kontrolle wird die Rinne mit einem speziellen Knochenbohrer, der mit einem Shaver verbunden ist, vertieft.
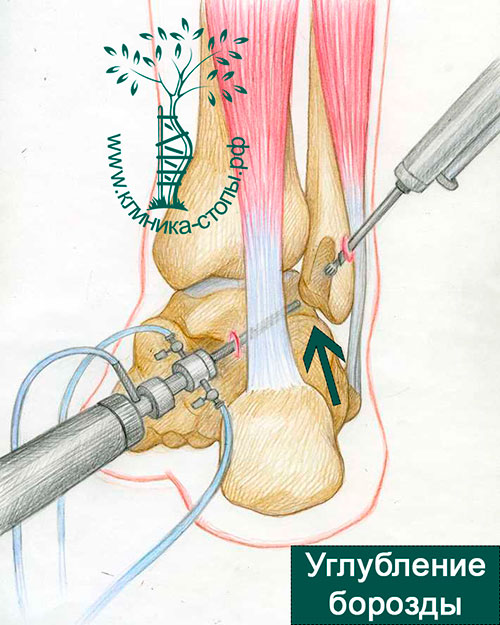
Die arthroskopische Operationstechnik ermöglicht eine stabile Positionierung der Oberschenkelsehnen in der neu geschaffenen Furche und ein hervorragendes kosmetisches Ergebnis.
Periartikuläre Tendinopathie in der Ultraschalluntersuchung der unteren Gliedmaßen
Eine häufige Ursache für posterolaterale Schmerzen im Sprunggelenk ist die Sehne des Kniesehnenmuskels, die zu übermäßigem Trauma neigt. Während der lange Fibulamus, der proximal von Fibula und Tibia entspringt, seinen Muskel-Sehnen-Übergang lange vor dem Sprunggelenk hat, verjüngt sich der kurze Fibulamus, der distal von der Fibula ausgeht, nach distal zum lateralen Knöchel, wo die Sehne posterior im Sulcus retromalleolaris verläuft. Der kurze Fibulamuskel berührt normalerweise das Wadenbein zwischen ihm und dem langen Fibulamuskel, was wahrscheinlich seine Neigung zu Verletzungen an dieser Stelle erklärt. Die Sehnen werden in ihrem Verlauf hinter und distal des Außenknöchels durch eine obere und untere Halterung in Position gehalten. Distal verläuft die Sehne anterior auf beiden Seiten des knöchernen Fortsatzes des Fersenbeins, des so genannten Tuberculum humeri, bis die kurze Sehne an der Basis des fünften Mittelfußknochens und die lange Sehne in einem Bogen entlang der Fußsohle an der Basis des ersten Mittelfußknochens und der Mittelphalanx ansetzt.
Im Ultraschall erscheint die Peronäus-Tendinose hypoechoisch mit einer möglichen Vergrößerung der Sehne. Eine schalltote Lücke deutet auf eine partielle Ruptur der Sehne hin. Eine schalltote Lücke, die sich bis zur Oberfläche der Sehne, in der Regel der kurzen Fibula, erstreckt, wird als partieller Längsriss bezeichnet. Ein Riss voller Dicke ist eine Sehnenruptur mit Retraktion. Die ultraschallgesteuerte Sehnenscheidenentzündung kann von einer Ruptur mit echofreier Flüssigkeit in der Sehnenscheide bis hin zu gemischter Echogenität reichen, wobei jedoch eine hypoechoische Sehnenscheidenentzündung mit verstärkter Vaskularisierung überwiegt.
Subluxation und Dislokation der Fibularsehne bei der Ultraschalluntersuchung der unteren Gliedmaßen
Abnormale Bewegungen der Wadenbeinmuskelsehne können zu Knacken, Schmerzen und Schäden an der Sehne führen. Dieser Zustand lässt sich am besten mit Ultraschall bei dynamischer Bildgebung mit Beugung und Streckung des Sprunggelenks beurteilen. Die Subluxation und Dislokation der Fibularsehnen ist eine Folge der Beschädigung des oberen Halters, der die Sehnen normalerweise entlang der hinteren Seite des Wadenbeins in der retromalleolären Rinne hält. Wenn der Halteapparat am Uchi der unteren Extremität beschädigt oder gerissen ist, kann er die Form einer hypoechoischen oder diskontinuierlichen Linie annehmen, mit oder ohne gerissenem Fragment am Wadenbein, das bei Bewegungen zurückgezogen wird. Bei Beuge- und Rückzugsbewegungen können sich eine oder beide Sehnen des Oberarmmuskels teilweise nach vorne und zur Seite aus ihrer normalen Position verschieben (Subluxation) oder vollständig verschieben (Retraktion) und in Ruhe zurückkehren, was zu einer Sehnenscheidenentzündung und einem Sehnenriss führen kann.
Eine Sehnensubluxation liegt vor, wenn sich die Sehnen des Musculus rectus und des Musculus longus des Oberarmknochens abnormal zueinander bewegen und ein Schnappgefühl verursachen, während sie tiefer als die intakte obere Extremität liegen. Dieser Zustand kann mit einem Längsriss der kurzen Fibula einhergehen, bei dem sich die Sehne der langen Fibula bei Belastung zwischen den beiden Sehnenbündeln der kurzen Fibula bewegt. Die intramedulläre Subluxation geht mit einem abnorm konvexen hinteren Rand des vorderen Sprunggelenks und einem tief liegenden kurzen Fibulamus einher, bei dem die Muskel-Sehnen-Verbindung distal vom lateralen Knöchel verläuft.
Symptome
Triggerpunkte in der langen Fibula übertragen den Schmerz auf die Außenseite des Sprunggelenks (Abb. 10.13).
Der Schmerz konzentriert sich in der Regel auf und unter dem lateralen Malleolus (Malleolus – lateinisch malleolus – ist der äußere Knochen des Knöchels oder das hervorstehende Ende des Wadenbeins). Manchmal befindet sich der Schmerz im mittleren Drittel des Schienbeins an der Außenseite und entlang der Außenkante des Fußes (nicht dargestellt). Der gesamte Knöchel ist in der Regel schmerzempfindlich, während bei einem Bänderriss die Empfindlichkeit lokal begrenzt ist. Schmerzen und Druckempfindlichkeit im Knöchel werden oft mit Anzeichen von Arthritis verwechselt.
Eine häufige Fehldiagnose ist eine Triggerpunkt-Tendinitis im Wadenbeinmuskel, die durch eine Schwäche des Sprunggelenks gekennzeichnet ist. Außerdem kann eine Nervenkompression durch diesen Muskel Taubheitsgefühle im Unterschenkel, Knöchel und oberen Fuß verursachen. Durch die Schwäche des Muskels ist es schwierig, den Fuß anzuheben. Bei einer Nervenkompression kann die Schwäche nicht von Schmerzen begleitet sein. Diese Symptome ähneln denen eines komprimierten Nervs in der Wirbelsäule aufgrund eines Bandscheibenschadens.
Bevor Rückschlüsse auf die Wirbelsäule gezogen werden können, müssen die Triggerpunkte in der Augenmuskulatur beseitigt werden, obwohl in einigen Fällen beide Zustände auftreten können.
Ursachen
Übermäßiges Gehen, Laufen und Klettern sind Voraussetzungen für Triggerpunkte in den langen Wadenbeinmuskeln. Gehen ist besonders schlecht für diese Muskeln, wenn Sie ein kürzeres Bein als das andere haben, Plattfüße oder den Morton-Fuß (mehr über den Morton-Fuß im entsprechenden Kapitel).
Wenn Sie auf dem Bauch oder auf dem Rücken schlafen und dabei die Füße hochlegen, werden die Muskeln in einen verkürzten Zustand versetzt. Wenn Sie nicht allzu viel Wert auf Sauberkeit legen, versuchen Sie, die Bettdecke so umzulegen, dass Ihre Beine und Zehen mehr Platz haben. Schuhe mit hohen Absätzen belasten die Muskeln in den Unterschenkeln, da sie zu Verkürzungen und Steifheit führen. In hochhackigen Schuhen ruht das Gewicht des Körpers auf den Zehen, und die Periostmuskeln befinden sich in einem Zustand der Kontraktion und halten das Gleichgewicht.
Strümpfe oder therapeutische Socken komprimieren die Muskeln und tragen zu Triggerpunkten bei. Das Überkreuzen der Beine im Sitzen übt Druck auf die Knöchelnerven aus und führt zu Taubheit und Muskelschwäche. Die hockende Position hat die gleiche Wirkung auf die Nerven und Gefäße und führt darüber hinaus zu einer pathologischen Verspannung vieler Muskeln, einschließlich der Oberschenkelmuskelgruppe. Triggerpunkte entstehen in allen Fällen, wenn eine bestimmte unnatürliche Position zu lange eingenommen wird.
Warum kommt es zu einer Entzündung des Wadenbeinnervs?
- Vergiftungen Durch verschiedene Substanzen.
- Verletzungen Verletzungen des Unterschenkels.
- Diabetes – Eine der Komplikationen dieser Krankheit ist die Schädigung der kleinen Gefäße und die Beeinträchtigung der Durchblutung verschiedener Nerven, einschließlich des Knöchelnervs.
- Vaskulitis – Ein entzündlicher Prozess in der Gefäßwand.
- Durchblutungsstörungen Aufgrund von anhaltendem Druck. Tritt häufig bei Menschen auf, die gerne mit hochgelegten Beinen sitzen.
- Dysproteinämie – Ein Zustand, bei dem das Verhältnis der verschiedenen Eiweißarten im Blut unausgewogen ist.
- Tunnelsyndrom – Die Nervenentzündung wird durch eine Kompression des Nervenstamms zwischen Knochen und Bändern verursacht. Der ‚Tunnel‘, in dem die Kompression des Knöchelnervs am häufigsten auftritt, verläuft in der Nähe des Wadenbeinkopfes.
Haben Sie Taubheitsgefühle oder Probleme bei der Bewegung in Ihrem Bein festgestellt? Suchen Sie einen Neurologen auf – wie früh Sie Ihren Arzt aufsuchen, kann über die Wirksamkeit Ihrer Behandlung entscheiden.
Behandlung der Wadenbeinnervenentzündung
Die Behandlungsprinzipien sind die gleichen wie bei entzündlichen Prozessen in anderen Nerven:
- Präparate mit B-Vitaminen – helfen, die Funktion des Nervensystems zu verbessern.
- Medikamente zur Verbesserung der Blutzirkulation in den kleinen Gefäßen.
- Medikamente zur Verbesserung der Stoffwechselvorgänge im Nervengewebe und der Übertragung von Nervenimpulsen.
- Krankengymnastik.
- Massagen.
- Therapeutische Übungen.
Ist die Entzündung des Nervs die Folge eines Tunnelsyndroms, werden zur Unterdrückung der Entzündung Betäubungslösungen und Präparate von Nebennierenhormonen (Glukokortikoide) in die Kompressionsstelle des Nervs injiziert. In schweren Fällen kann der Arzt eine Operation empfehlen, um die Kompression des Nervenstamms zu lösen.
Wenn der Entzündungsprozess durch ein Trauma verursacht wird und die Behandlung innerhalb von 1 bis 2 Monaten unwirksam ist, wird der Neurologe zusätzliche Untersuchungen und eine chirurgische Behandlung empfehlen.
Die Wirksamkeit der Behandlung von Nervenentzündungen hängt davon ab, wie früh sie begonnen wird. Sie sollten den Besuch beim Arzt nicht zu lange hinauszögern. Ein erfahrener Neurologe erwartet Sie im Medica24 International Medical Centre.
Der Nervus oculomotorius ist ein Mischnerv (er enthält sowohl sensorische als auch motorische Fasern) und sorgt zusammen mit dem Nervus tibialis für Bewegung und Muskelgefühl im Unterschenkel. Bei einem entzündlichen Prozess – einer Nervenentzündung – sind diese Funktionen gestört. Die folgenden charakteristischen Symptome treten auf:
Motorische Störung. Unfähigkeit, den Fuß und die Zehen zu strecken oder den Fuß nach außen zu drehen. Der Fuß ist ständig hechelnd und leicht nach innen gedreht. Dies wird mit dem lateinischen Begriff pes equinovarus bezeichnet. Es gibt einen ‚Hahnenfuß-Gang‘ (Schritt): Beim Auftreten hebt der Betroffene den Fuß hoch, um nicht mit der Zehe auf den Boden zu stoßen. Es ist nicht möglich, die Zehen anzuheben und auf den Fersen zu stehen oder zu gehen.
Sensibilitätsstörung. Verminderte Berührungsempfindlichkeit der Haut und Schmerzen an der Außenseite des Unterschenkels, Hinterfuß.
Allgemeine Informationen.
Die peroneale Neuropathie oder Neuropathie des Knöchelnervs nimmt eine Sonderstellung unter den peripheren Mononeuropathien ein, zu denen auch die Neuropathie des Schienbeinnervs, die Neuropathie des Oberschenkelnervs, die Neuropathie des Ischiasnervs usw. gehören. Da der Nervus oculomotorius aus dickeren Nervenfasern mit einer dickeren Myelinscheide besteht, ist er bei Stoffwechselstörungen und Hypoxie anfälliger für Schäden. Dies erklärt wahrscheinlich die relativ hohe Inzidenz der Sagittalnerven-Neuropathie. Einigen Berichten zufolge tritt die femorale Neuropathie bei 60 % der Traumapatienten auf, die operiert und mit Schienen oder Gips behandelt werden. Nur 30 % dieser Patienten haben eine Neuropathie aufgrund einer primären Nervenschädigung.
Zu beachten ist auch, dass Neurologen häufig mit Patienten zu tun haben, bei denen eine Neuropathie des Wadenbeinnervs vorliegt, auch nach Operationen oder Immobilisationen. Dies erschwert die Behandlung, verlängert sie und verschlechtert die Ergebnisse, denn je früher mit der Therapie begonnen wird, desto wirksamer ist sie.
Anatomie des Nervus sagittalis
Der Nervus oculomotorius (n. Peroneus) zweigt in Höhe des unteren Drittels des Oberschenkels vom Ischiasnerv ab. Er setzt sich hauptsächlich aus Fasern der Spinalnerven LIV-LV und SI-SII zusammen. Nachdem er die Kniekehle durchquert hat, tritt der Knöchelnerv am Kopf desselben Knochens aus, wo sich sein gemeinsamer Stamm in einen tiefen und einen oberflächlichen Ast aufteilt. Der tiefe Peronaeusnerv verläuft zum vorderen Teil des Schienbeins, steigt ab, verläuft zum hinteren Teil des Fußes und teilt sich in einen inneren und einen äußeren Ast. Er innerviert die Muskeln, die für die Streckung (Dorsalflexion) des Fußes und der Zehen sowie für die Pronation (Anhebung der Außenkante) des Fußes verantwortlich sind.
Der Nervus peroneus superficialis verläuft entlang der anterolateralen Oberfläche des Schienbeins, wo er einen motorischen Ast zu den Peroneusmuskeln abgibt, die für die Pronation des Fußes bei gleichzeitiger Beugung der Fußsohle verantwortlich sind. Im medialen Drittel des Schienbeins verläuft der oberflächliche Ast des N. peroneus. Der Okulomotor verläuft unter der Haut und teilt sich in zwei dorsale Hautnerven: den mittleren und den medialen. Der erste innerviert das untere Drittel des Schienbeins, die dorsale Oberfläche des Fußes und die Interdigitalräume III-IV, IV-V. Der zweite ist für die Empfindung der medialen Seite des Fußes, des Dorsums der ersten Zehe und der Zehenzwischenräume II-III verantwortlich.
Ursachen der Neuropathie des Nervus fibularis
Es gibt mehrere Gruppen von Auslösern, die die Entwicklung einer Neuropathie des Nervus fibularis einleiten können: Trauma des Nervs, Kompression des Nervs durch die ihn umgebenden muskuloskelettalen Strukturen, Gefäßstörungen, die zu einer Ischämie des Nervs führen, sowie infektiöse und toxische Läsionen. Eine Knöchelneuropathie traumatischen Ursprungs kann durch eine Knieprellung und andere Knieverletzungen, einen Schienbeinbruch, einen isolierten Wadenbeinbruch, eine Verrenkung, eine Sehnenverletzung oder eine Verrenkung des Knöchelbandes, eine iatrogene Nervenschädigung bei einer Schienbeinreposition oder einer Knie- oder Sprunggelenkoperation verursacht werden.
Kompressionsneuropathie (so genanntes Tunnelsyndrom) des N. Am häufigsten ist der Peroneus auf der Höhe seines Übergangs am Wadenbeinkopf betroffen – superiores Tunnelsyndrom. Es kann im Zusammenhang mit beruflichen Tätigkeiten auftreten, z. B. bei Beerenpflückern, Zimmerleuten und anderen, deren Arbeit langes Hocken erfordert. Diese Neuropathie kann auch nach längerem Sitzen auftreten, bei dem ein Fuß auf dem anderen steht. Wenn der Knöchelnerv an der Stelle, an der er in den Fuß eintritt, zusammengedrückt wird, entsteht das untere Tunnelsyndrom. Dies kann durch das Tragen von zu engen Schuhen verursacht werden. Häufig ist eine Kompression des Nervs während der Ruhigstellung die Ursache für eine kompressive Peroneusneuropathie. Darüber hinaus kann die Kompression des N. peroneus sekundär zu einer vertebrogenen Neuropathie sein, d. h. aufgrund von Veränderungen des Bewegungsapparats und reflexartigen myofaszialen Störungen, die durch Erkrankungen und Krümmungen der Wirbelsäule (Osteochondrose, Skoliose, Spondylarthrose) verursacht werden. Eine iatrogene kompressions-ischämische Peroneusneuropathie kann nach einer Kompression des Peroneusnervs infolge einer Fehlstellung des Beins bei verschiedenen chirurgischen Eingriffen auftreten.
Zu den selteneren Ursachen der periartikulären Neuropathie gehören systemische Erkrankungen, die mit einer Bindegewebswucherung einhergehen (deformierende Arthrose, Sklerodermie, Gicht, rheumatoide Arthritis, Polymyositis), Stoffwechselstörungen (Dysproteinämie, Diabetes mellitus), schwere Infektionen, Intoxikationen (einschließlich Alkoholismus, Drogenabhängigkeit) und lokale Tumorprozesse.
Stretching-guru.ru

Spinning – für absolut jeden, in jedem Alter und unabhängig vom Grad der Beweglichkeit! Ohne vorbereitende Übungen ist Spinning jedoch nicht nur schwierig, sondern auch riskant: Sie können Ihre Muskeln überdehnen und sich verletzen.
Hier sind also die besten Übungen für die Beherrschung des Längs- und Quertwine, die Ihre Muskeln und Gelenke sanft und schmerzfrei dehnen.
Langer Oberschenkelmuskel
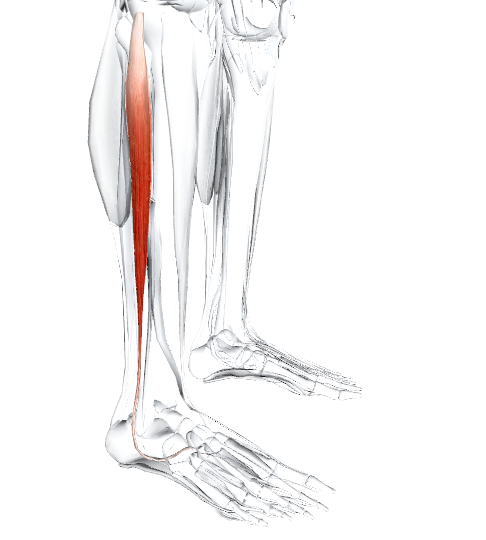
Lateinischer Name Name Fibula, Stange, Schaft; longus, lang.
Die Ansatzrichtung der Sehne des M. longus fibularis stützt das Quer- und das seitliche Längsgewölbe des Fußes.
Ursprungsort: Obere 2/3 der Seitenfläche des Wadenbeins. Seitlicher Kondylus des Schienbeins.
Ansatzstelle: Laterale Seite der medialen Seite des Sitzbeins. Basis des ersten Mittelfußknochens.
Aktivitäten: Dehnt den Fuß. Beteiligt sich an der Plantarflexion des Sprunggelenks.
Unbenannt: Oberflächlicher Nervus oculomotorius von L4, 5, S1.
Gefäßversorgung: Arteria oculi über Arteria tibialis posterior (aus der Arteria poplitea).
Wichtigste funktionelle Bewegung: Beispiel: Gehen auf einer unebenen Fläche.
Dieser Artikel wurde auf wikipedia verfasst
Haben Sie eine Frage?
Wenn Sie nach dem Lesen dieses Artikels noch Fragen oder Missverständnisse haben, fragen Sie uns in den Kommentaren unten oder schreiben Sie uns in der offiziellen Facebook-Gruppe. Du wirst auf jeden Fall so schnell wie möglich eine Antwort erhalten.
Zusammenfassung
Wie bereits erwähnt, wird diese bescheidene Muskelgruppe oft vergessen, wenn es um die Pseudo-Aufgaben eines großen Bizeps oder eines kräftigen Gesäßes geht. Aber die Fibeln spielen eine Schlüsselrolle bei der Stabilisierung von Fuß und Knöchel. Es wäre ein Fehler, sie zu ignorieren!
. Wir möchten Sie daran erinnern, dass Sie Ihren Arzt oder Trainer konsultieren sollten, bevor Sie Änderungen an Ihrem Trainingsprogramm vornehmen.
Wenn Sie Fragen zu dem gelesenen Material haben, können Sie sich über das Kontaktformular an unsere Experten wenden oder eine KOSTENLOSE BERATUNG vereinbaren. Wir beantworten sie gerne!
Weitere Informationen zu diesem Thema
Übungen für die Beine
Das gemeinsame Ziel aller Workouts ist die Gesundheit. Das Training der Beine hat viele Vorteile und wirkt sich auf den gesamten Körper aus. Die Beinmuskeln helfen dem Herzen, eine gute Blutzirkulation zu gewährleisten.
Übungen für die Unterschenkel
Warum es wichtig ist, die Wadenübungen je nach Muskelfasertyp und Zielsetzung auszuwählen. Techniken und Übungen für die Unterschenkelmuskulatur.
Übungen für den Fuß
Dieser Artikel befasst sich mit den Grundlagen der Anatomie und Biomechanik von Fuß und Knöchel, der Vorbeugung von Verletzungen in diesem Bereich und Übungen für diese anatomischen Strukturen.
Dehnung der Beine
Steigern Sie Ihre Beweglichkeit, indem Sie Dehnungsübungen für die Beine durchführen, die sich an Ihrem Gefühl orientieren und nicht daran, wie weit Sie sich dehnen können.
Rückenschmerzen zwischen den Schulterblättern, Ursachen
Schmerzen zwischen den Schulterblättern sind ein recht häufiges Problem. Menschen mit Rückenschmerzen zwischen den Schulterblättern können unterschiedliche Ursachen für dasselbe Symptom haben.
Hersteller von Sporternährung in Russland
Die Liste der besten Sporternährungshersteller ist heute nicht sehr lang. Es ist sehr schwierig, das Vertrauen der Verbraucher zu gewinnen, da sich der Ruf bekanntlich im Laufe der Jahre bildet.
Leonid Klimow
Autor des Artikels | Rehabilitationstherapeut
Lesen Sie mehr:- Syndrom des Nervus tibialis.
- Lange Fibel.
- Der lange Wadenbeinmuskel schmerzt.
- Tibialis posterior-Muskel.
- Peroneus-Muskel.
- Innervation der Unterschenkelmuskeln.
- Sehne des Musculus tibialis anterior.
- Langer Beugemuskel.
