Um ehrlich zu sein, hat mich dieser Name schon immer verwirrt. Es kommt darauf an, woher man zählt, nicht wahr? Die Anatomen des Altertums haben sich jedoch einen solchen Namen ausgedacht, so dass wir uns diesen Muskel als drittes Wadenbein merken müssen.
- Muskuloskelettaler Ultraschall: Verletzungen der unteren Gliedmaßen. Teil 2
- Riss des M. soleus
- Struktur
- Funktion
- Funktion
- Körperhaltung und Gleichgewicht
- Wenn die Peronäusmuskeln übermäßig angespannt sind.
- Bei übermäßiger Spannung und Schwäche der Knochenhautmuskulatur
- Stretching-Guru.ru
- Langer Oberschenkelmuskel
- Symptome
- Ursachen
- Behandlungsmöglichkeiten
- Video über unsere Klinik für Traumatologie und Orthopädie
- Seitliche Schienbeinmuskelgruppe
- 1. langer Schienbeinmuskel (musculus fibularis longus)
- Anatomie des menschlichen Wadenbeins – Informationen:
- Welche Ärzte sollten Sie für eine Fibula-Untersuchung aufsuchen:
- Arten von Wadenbeinfrakturen
- Symptome eines Wadenbeinbruchs
- Diagnose der femoralen Neuropathie
- Behandlung der femoralen Neuropathie
Muskuloskelettaler Ultraschall: Verletzungen der unteren Gliedmaßen. Teil 2
Ein Riss des medialen Kopfes des Wadenmuskels, der als ‚Tennisfuß‘ bekannt ist, betrifft am häufigsten Sportler mittleren Alters, die bei aktiver Knöchelbeugung und gleichzeitiger Kniestreckung einen stechenden Schmerz im mittleren Schienbeinbereich bemerken.
Bei der Beurteilung der Symptome im Hinblick auf den Verdacht auf eine Ruptur sollte der Arzt auch die alternative Diagnose einer tiefen Venenthrombose in Betracht ziehen, die ebenfalls mit Symptomen einhergehen kann.
Der mediale Kopf des Wadenmuskels lässt sich am besten in der Längsebene beurteilen. Zu den ultraschalltechnischen Merkmalen des Risses gehört eine Unterbrechung des normalen abwechselnden linearen hyperechoischen und hypoechoischen Erscheinungsbildes am distalen Muskel-Sehnen-Übergang, wo hypoechoische Blutungen das normale konische Erscheinungsbild des distalen Aspekts ersetzen (Abbildung 10).
Große Risse sind durch eine Retraktion und heterogene Flüssigkeit gekennzeichnet, die sich proximal zwischen dem medialen Kopf des Wadenmuskels und dem M. soleus erstreckt.
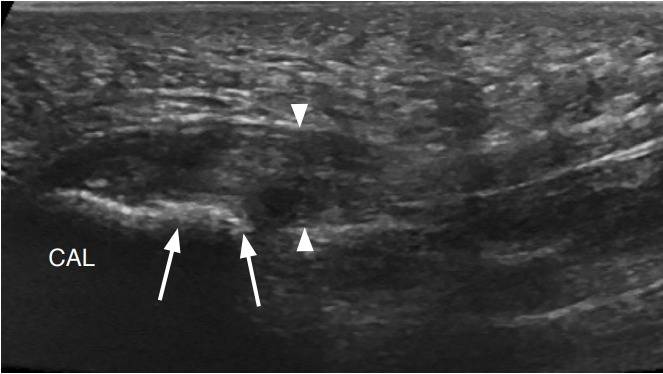
Abbildung 10. : Eine 30-jährige Frau mit einem Riss des medialen Kopfes des Wadenmuskels (Tennisbein).
Die Ultraschalluntersuchung in der Längsachse der Tibia bis zum distalen medialen Kopf des Wadenmuskels (MG) zeigt einen unregelmäßigen und hypoechoischen distalen myotendinösen Übergang (Pfeilspitzen) mit einem kleinen hypoechoischen Hämatom (gebogene Pfeile) zwischen dem MG und dem Kambialmuskel (S). Vergleiche mit dem normalen Aussehen des Muskels (Pfeile).
Riss des M. soleus
Patienten mit einer Ruptur der Soleussehne beschreiben einen plötzlich auftretenden Schmerz im Wadenmuskel, den sie als Schlag oder direkte Einwirkung empfinden, ähnlich wie Patienten mit einer Verletzung des Kopfes des medialen Wadenmuskels.
Der Musculus soleus beginnt an der hinteren oberen Seite des lateralen Kondylus des Oberschenkels und erstreckt sich nach unten und medial entlang der Rückseite des Knies. Die lange und dünne Längssehne, die sich zwischen dem M. soleus und dem medialen Kopf des Wadenmuskels befindet, endet entweder am Calcaneus neben dem posteromedialen Aspekt der Achillessehne oder an der Achillessehne selbst.
Im Ultraschall wird eine Ruptur der Soleussehne durch das Fehlen einer normalen Soleussehne mit heterogener hypoechoischer Flüssigkeit in Form eines Hämatoms an einer vermuteten Stelle zwischen dem Soleusmuskel und dem medialen Kopf des Wadenmuskels diagnostiziert (Abbildung 11).
Abbildung 11 : 32-jährige Frau mit Plantarfasziitis.
Die Ultraschalluntersuchung der langen Achse des Schienbeins bis zum medialen Kopf des Wadenmuskels (MG) zeigt ein heterogenes hypoechoisches Hämatom (Pfeilspitzen), das den medialen Kopf des Wadenmuskels und den Kambiummuskel (S) begleitet. Die Soleussehne wurde nicht beobachtet.
Struktur
Sie entspringt aus dem Kopf und den oberen zwei Dritteln der seitlichen Oberfläche des Fibulaschaftes, aus der tiefen Oberfläche der Faszie und aus dem intermuskulären Spalt zwischen ihr und den Muskeln des vorderen und hinteren Beins; manchmal auch durch einige Fasern aus dem seitlichen Condylus des Schienbeins. Zwischen seinen Ansätzen am Kopf und am Schaft des Wadenbeins befindet sich ein Spalt, durch den der Nervus peroneus communis zum vorderen Teil des Beins verläuft.
Sie endet in einer langen Sehne, die hinter dem seitlichen Knöchel in einer gemeinsamen Rinne und Sehne des Peroneusmuskels verläuft; diese Rinne wird durch das obere Wadenbein in einen Kanal umgewandelt, und die Sehne ist darin in einer gemeinsamen Schleimhaut enthalten.
Die Sehne verläuft dann in einem anterioren Winkel durch die laterale Seite des Fußes unterhalb des Wadenbeinhöckers und der Sehne des Wadenbeinmuskels und unter der Scheide des unteren Teils des erhaltenen Wadenbeins.
Sie kreuzt die laterale Seite des Ellbogens und verläuft dann entlang der Unterseite dieses Knochens in einer Rinne, die durch das lange Plantar-Band zum Fibulakanal wird; die Sehne kreuzt dann die Fußsohle in einem Winkel und setzt an der lateralen Seite der Basis des ersten Mittelfußknochens und an der lateralen Seite des medialen Keilbeins an.
Manchmal setzt sie auch an der Basis des zweiten Mittelfußknochens an.
Die Sehne wechselt an zwei Stellen die Richtung: erstens hinter dem seitlichen Knöchel, zweitens am Ellbogen; in beiden Fällen ist die Sehne verdickt, und in letzterem Fall bildet sich in ihrer Substanz gewöhnlich ein Faserknorpel des Sesambeins (manchmal auch ein Knochen).
Funktion
Die Sehne des langen und des kurzen Wadenbeins des Fußes wirkt zusammen mit dem Musculus tibialis posterior dem Musculus tibialis anterior und dem Musculus fibularis posterior (Peroneus tertius) entgegen, die die Dorsalflexoren des Fußes bilden.
Das lange Wadenbein stützt auch die Fußsohle und ist aufgrund des schrägen Verlaufs der Sehne durch die Fußsohle ein wichtiger Faktor für die Aufrechterhaltung des Quergewölbes.
Die Augenmuskeln, die ihren Fixpunkt unten haben, dienen dazu, den Fuß auf dem Rist zu halten.
Dies gilt insbesondere für den Einbeinstand, bei dem das dominante Körpergewicht dazu neigt, das Bein nach innen zu werfen; das lange Wadenbein wirkt dieser Tendenz entgegen, indem es das Bein seitlich anzieht.
Funktion
Das kurze und das lange Wadenbein haben die Funktion, den Fußsohlenmuskel (plantar) zu beugen (wobei der innere Rand des Fußes nach unten und der äußere Rand nach oben zeigt) und den Fuß auch seitlich zurückzuziehen.
Das dritte Wadenbein hebt in Verbindung mit den anderen Muskeln den lateralen (äußeren seitlichen) Rand des Fußes an.
Alle drei Peronaeusmuskeln spielen eine wichtige Rolle bei der dynamischen Stabilisierung des Fußes und des gesamten Sprunggelenks. Diese Muskeln sind beim Gehen auf unebenem oder felsigem Untergrund unerlässlich. Indem sie ihre Funktion zur Stabilisierung des Sprunggelenks erfüllen, schützen sie uns vor möglichen Verletzungen des Sprunggelenks (z. B. einem verstauchten Knöchel).
Körperhaltung und Gleichgewicht
Alles im menschlichen Körper ist miteinander verbunden und voneinander abhängig. Probleme im Bereich des Sprunggelenks können sich auf die gesamte biomechanische Kette unseres Körpers (Knie, Becken, Wirbelsäule) auswirken. Sehen wir uns einige Beispiele an:
Wenn die Peronäusmuskeln übermäßig angespannt sind.
Der Fuß befindet sich dann in einer übermäßigen Pronation. In dieser Position ist der innere Rand des Fußes niedriger als die Mittellinie. Es ist ganz einfach, dies festzustellen: Schauen Sie sich Ihre Schuhsohle an, und wenn Sie an der Innenkante Ihrer Ferse reiben, besteht eine gute Chance, dass diese Muskelgruppe überdehnt ist.
Dieser Zustand führt häufig zu Knöchelverletzungen und chronischen Erkrankungen (z. B. Sehnenentzündungen). Auch das Wadenbeinköpfchen kann sich bei längerer Belastung verschieben, was zu einer Veränderung der biomechanischen Bewegungsabläufe und zur Entstehung von Schmerzen im Knie, in der Hüfte und in der Lendenwirbelsäule führt.
Die Entspannung der Periostmuskulatur kann durch eine Kombination aus myofaszialer Massage und Beweglichkeitsübungen des Unterschenkels und des Sprunggelenks erreicht werden.
Bei übermäßiger Spannung und Schwäche der Knochenhautmuskulatur
– Das lange Wadenbein stabilisiert den Fuß. Wenn es geschwächt ist, kann es Schmerzen im Fuß verursachen.
– Die Peronaeus-Muskelgruppe hilft uns bei der Landung nach einem Sprung. Wenn sie geschwächt sind, sind Verrenkungen oder sogar Risse der Bänder des Sprunggelenks möglich.
In diesem Fall empfehlen wir Ihnen, sich von Ihrem Arzt oder Trainer beraten zu lassen, wie Sie Übungen zur Stärkung der Periostmuskeln am besten in Ihr Trainingsprogramm einbauen können.
Stretching-Guru.ru

Spinning – für alle Altersgruppen und unabhängig vom Grad der Beweglichkeit möglich! Ohne vorbereitende Übungen ist es jedoch nicht nur schwierig, sich zum Drehen hinzusetzen, sondern auch riskant: Sie können Ihre Muskeln überdehnen und sich verletzen.
Im Folgenden finden Sie die besten Übungen zur Beherrschung des Längs- und Quergewindes, mit denen Sie Ihre Muskeln und Gelenke sanft und schmerzfrei dehnen können.
Langer Oberschenkelmuskel
Lateinischer Name Name Fibula – Stange, Schaft; longus – lang.
Die Ansatzrichtung der Sehne des langen Fibulamuskels stützt das Quer- und das seitliche Längsgewölbe des Fußes.
Ursprungsort: Obere 2/3 der Seitenfläche des Wadenbeins. Seitlicher Kondylus des Schienbeins.
Ansatzstelle: Laterale Seite der medialen Seite des Sitzbeins. Basis des ersten Mittelfußknochens.
Aktivitäten: Dehnt den Fuß. Beteiligt sich an der Plantarflexion des Sprunggelenks.
Unbenannt: Oberflächlicher Nervus oculomotorius von L4, 5, S1.
Gefäßversorgung: Arteria oculi über Arteria tibialis posterior (aus der Arteria poplitea).
Wichtigste funktionelle Bewegung: Beispiel: Gehen auf einer unebenen Fläche.
Dieser Artikel wurde auf wikipedia verfasst
Haben Sie eine Frage?
Wenn Sie nach dem Lesen des Artikels noch Fragen oder Missverständnisse haben, fragen Sie uns bitte in den Kommentaren unten oder schreiben Sie uns in der offiziellen Facebook-Gruppe. Sie werden so schnell wie möglich eine Antwort erhalten.
Symptome
Triggerpunkte im langen Wadenbein leiten Schmerzen an die Außenseite des Sprunggelenks weiter (Abb. 10.13).
Der Schmerz konzentriert sich in der Regel auf und unter dem lateralen Malleolus (Malleolus – lateinisch malleolus – ist der äußere Knochen des Knöchels oder das vorstehende Ende des Wadenbeins). Manchmal befinden sich die Schmerzen auch im mittleren Drittel des Schienbeins an der Außenseite und entlang der Außenkante des Fußes (nicht abgebildet). Der gesamte Knöchel ist in der Regel berührungsempfindlich, während bei einem Bänderriss die Empfindlichkeit lokal begrenzt ist. Schmerzen und Druckempfindlichkeit im Knöchel sind oft beängstigende Anzeichen für eine Arthritis.
Ein häufiger Diagnosefehler ist eine Tendinitis der Triggerpunkte des Wadenmuskels, die durch eine Schwäche des Sprunggelenks gekennzeichnet ist. Darüber hinaus kann die Kompression der Nerven durch diesen Muskel zu Taubheitsgefühlen im Unterschenkel, im Sprunggelenk und im oberen Fuß führen. Eine Schwäche des Muskels erschwert es, den Fuß anzuheben. Wenn die Nerven eingeklemmt sind, kann die Schwäche nicht von Schmerzen begleitet sein. Diese Symptome ähneln denen eines eingeklemmten Nervs in der Wirbelsäule aufgrund eines Bandscheibenschadens.
Bevor Rückschlüsse auf die Wirbelsäule gezogen werden können, müssen die Triggerpunkte in den Peronäusmuskeln behandelt werden, obwohl in manchen Fällen beide Erkrankungen vorliegen können.
Ursachen
Übermäßiges Gehen, Laufen und Klettern sind notwendige Bedingungen für die Entstehung von Triggerpunkten in den langen Wadenbeinmuskeln. Das Gehen ist besonders schädlich für diese Muskeln, wenn ein Bein kürzer ist als das andere, wenn Sie Plattfüße oder den Morton-Fuß haben (mehr über den Morton-Fuß erfahren Sie im entsprechenden Abschnitt).
Wenn Sie auf dem Bauch oder auf dem Rücken schlafen und dabei die Füße aufstützen, werden die Muskeln in einen verkürzten Zustand versetzt. Wenn Sie nicht allzu sehr auf Ordnung achten, versuchen Sie, die Bettdecke umzulegen, damit Ihre Beine und Zehen mehr Platz haben. Hochhackige Schuhe belasten die Unterschenkelmuskulatur, da sie sie verkürzen und versteifen. In hochhackigen Schuhen ruht das Gewicht des Körpers auf den Zehen, und die Periostmuskeln sind in einem Zustand der Kontraktion, um das Gleichgewicht zu halten.
Strümpfe oder therapeutische Socken komprimieren die Muskeln und tragen zu Triggerpunkten bei. Das Überkreuzen der Beine im Sitzen übt Druck auf die Knöchelnerven aus und führt zu Taubheit und Muskelschwäche. Die hockende Position hat dieselbe Wirkung auf die Nerven und Gefäße und führt darüber hinaus zu einer pathologischen Verspannung zahlreicher Muskeln, einschließlich der Oberschenkelgruppe. Triggerpunkte entstehen in allen Fällen, in denen eine unnatürliche Körperhaltung zu lange beibehalten wird.
Behandlungsmöglichkeiten
Ein chirurgischer Eingriff kann angezeigt sein, wenn eine konservative Behandlung bei Erkrankungen wie Sehnenscheidenentzündung, partiellem Sehnenriss, Tendinitis und Tendinopathie der Wadenbeinsehne unwirksam ist.
Bisher wurden nur offene Eingriffe durchgeführt. In der postoperativen Phase ist häufig eine Gipsruhigstellung erforderlich, um eine Versteifung des Sprunggelenks zu verhindern und die Heilung der Wunde zu ermöglichen.
Dank der Verbesserung der Geräte und der Entwicklung neuer Mikroinstrumente ist es heute möglich, solche Eingriffe endoskopisch durchzuführen. Diese Art des Eingriffs hat mehrere Vorteile: Sie wird von den Patienten besser vertragen, verursacht weniger postoperative Schmerzen und ermöglicht eine frühzeitige funktionelle Behandlung und Überwachung des Patienten in einem ambulanten Rahmen.
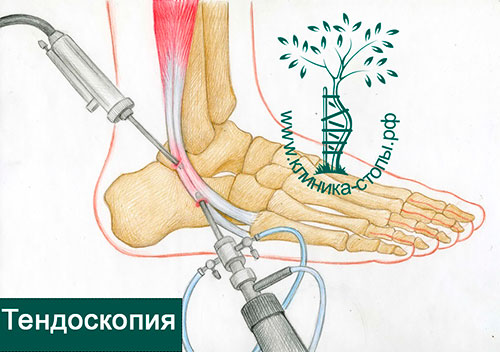
Die minimal-invasive endoskopische Sehnenchirurgie wird als Tendoskopie bezeichnet. Er wird durch zwei Hautpunktionen durchgeführt, von denen eine durch ein mit einer Videokamera verbundenes Endoskop und die andere durch Mikrowerkzeuge eingeführt wird, die verschiedene Manipulationen an der Sehne ermöglichen.
Während des Eingriffs ist es nicht nur möglich, das Problem zu diagnostizieren, sondern es auch mit speziellen Instrumenten zu reparieren. Die Operation wird ambulant unter Vollnarkose, Regional- oder Lokalanästhesie durchgeführt.
Video über unsere Klinik für Traumatologie und Orthopädie
Seitliche Schienbeinmuskelgruppe
1. langer Schienbeinmuskel (musculus fibularis longus)
Stellen Sie sich vor, dass wir die Haut und das subkutane Fett von der Leiche entfernt haben, ebenso wie die oberflächlichen Faszien, die Gefäße und alles andere, so dass wir die Muskeln vor uns haben. In diesem Fall ist die erste anatomische Formation, die wir auf der seitlichen Seite des Schienbeins sehen, der lange Oberschenkelmuskel.
Dieser ziemlich kräftige Muskel bedeckt nämlich den seitlichen Rand des Schienbeins. Es ist auch das lange Wadenbein, das die seitlichen Konturen des oberen Teils des Schienbeins, so dass man ihn bei einem lebenden Menschen sehen kann.
In Sinelnikovs Atlas gibt es eine ausgezeichnete Zeichnung, auf der man diesen Muskel bewundern kann:
Ich habe den Atlas von Gray gewählt, um diesen Muskel von der hinteren Seite zu zeigen:
Ich füge beide Bilder ohne meine Unterstreichungen und Hervorhebungen ein:
Dies ist eine sehr gute Fixierung, um zu versuchen, den bereits präparierten Muskel auf den Tafeln ohne Zeiger und Unterstreichungen zu finden.
Der Anfang: Kopf und obere 2/3 der Seitenfläche des Wadenbeins, seitlicher Kondylus des Schienbeins;
Ansatz: Tuberkel des ersten Mittelfußknochens, Basis des zweiten Mittelfußknochens (Sohle);
Funktion: Erhöhung des Seitenrandes des Fußes.
Anatomie des menschlichen Wadenbeins – Informationen:
Wadenbein, Fibula (griech. regope), ist ein dünner und langer Knochen mit verdickten Enden. Die obere (proximale) Epiphyse bildet den Kopf, caput fibulae, der über eine flache, runde Gelenkfläche, facies articularis capitis fibulae, mit dem lateralen Condylus des Schienbeins artikuliert. Ein knöcherner Vorsprung, der Apex capitis fibulae, ragt von dieser Fläche aus nach hinten und seitlich nach oben.

Der Schaft der Fibulae ist dreieckig und in seiner Längsachse leicht verdreht. Der diaphysäre Rand des Knochens, der dem Schienbein zugewandt ist und zur Befestigung der Membrana interossea cruris dient, wird als Margo interossea bezeichnet. Die untere (distale) Epiphyse des Wadenbeins verdickt sich und bildet den Außenknöchel, Malleolus lateralis, mit einer glatten Gelenkfläche, Facies articularis malleoli.

Welche Ärzte sollten Sie für eine Fibula-Untersuchung aufsuchen:
Machen Sie sich Sorgen um etwas? Möchten Sie mehr über das Wadenbein erfahren, oder brauchen Sie eine Untersuchung? Sie können einen Termin vereinbaren bei dr. – Klinik EuroLabor ist immer für Sie da! Die besten Ärzte untersuchen Sie, beraten Sie, sorgen für die nötige Pflege und diagnostizieren das Problem. Sie können auch Arzt zu Hause. Klinik EuroLabor ist rund um die Uhr für Sie geöffnet.
Wie Sie die Klinik kontaktieren können:
Die Telefonnummer unserer Klinik in Kiew lautet (+38 044) 206-20-00 (Multikanal). Die Empfangsdame der Klinik wird mit Ihnen einen geeigneten Tag und eine geeignete Uhrzeit für einen Arztbesuch vereinbaren. Unsere Koordinaten und eine Wegbeschreibung finden Sie hier. Weitere Informationen über alle Dienstleistungen der Klinik finden Sie auf der Website der Klinik.
Wenn Sie schon einmal untersucht wurden, Nehmen Sie die Ergebnisse unbedingt mit in die Praxis Ihres Arztes. Wenn Sie noch keine Untersuchungen gemacht haben, werden wir die notwendigen Arbeiten in unserer Klinik oder bei unseren Kollegen in anderen Kliniken durchführen.
Es ist wichtig, dass Sie Ihren allgemeinen Gesundheitszustand genau unter die Lupe nehmen. Es gibt viele Krankheiten, die sich zunächst nicht in unserem Körper manifestieren, aber leider zu spät behandelt werden. Es genügt, wenn Sie mehrmals im Jahr zum Arzt gehen Mehrmals im Jahr zur ärztlichen Untersuchung gehenEs ist wichtig, sich mehrmals im Jahr untersuchen zu lassen, nicht nur, um eine schlimme Krankheit zu verhindern, sondern auch, um einen gesunden Körper und einen gesunden Geist zu erhalten.
Wenn Sie Ihrem Arzt eine Frage stellen möchten, nutzen Sie den Online-Ratgeber, dort finden Sie Antworten auf Ihre Fragen und lesen Tipps zur Selbstfürsorge. Wenn Sie sich für Meinungen über Kliniken und Ärzte interessieren, finden Sie im Forum die gewünschten Informationen. Registrieren Sie sich auch auf dem medizinischen Portal Eurolabum über die neuesten Nachrichten und Informationen zum Thema Wadenbeinbruch auf der Website auf dem Laufenden zu bleiben, die dann automatisch an Ihre Mailbox geschickt werden.
Arten von Wadenbeinfrakturen
Zu den Arten von Wadenbeinfrakturen gehören:
- Laterale Fibulafraktur – tritt auf, wenn das Wadenbein am Knöchelgelenk gebrochen ist;
- Proximaler Wadenbeinkopfbruch – befindet sich am oberen Ende des Wadenbeins in der Nähe des Kniegelenks;
- Abrissfraktur – eine Fraktur, bei der die Sehne einen Teil des Knochens auf der Ansatzseite abreißt;
- Stressfrakturen entstehen durch wiederholte Traumata beim Laufen oder Gehen;
- Wadenbeinbrüche treten häufig bei Sportlern auf, insbesondere beim Laufen, Springen, Fußball und Basketball.
Symptome eines Wadenbeinbruchs
Schmerzen und Schwellungen sind einige der häufigsten Symptome eines Wadenbeinbruchs. Weitere Anzeichen und Symptome sind:
Menschen mit einem Wadenbeinbruch sollten zur Diagnose einen Arzt aufsuchen. Der Diagnoseprozess umfasst:
- Objektive Untersuchung. – Der Arzt achtet auf auffällige Verformungen;
- Röntgenaufnahme – dient der Feststellung eines Knochenbruchs oder einer Verrenkung;
- MRT ( MRT ) – bietet eine detailliertere Untersuchung und kann detaillierte Bilder der inneren Knochen und Weichteile liefern;
- Computertomographie ( COMPUTERTOMOGRAPHIE (CT SCAN) ) und andere Techniken können durchgeführt werden, um eine genaue Diagnose zu stellen und den Schweregrad eines Wadenbeinbruchs zu beurteilen.
Diagnose der femoralen Neuropathie
Der diagnostische Algorithmus für die peroneale Neuropathie basiert auf einer Anamnese, die Aufschluss über die Entstehung der Krankheit geben kann, und einer gründlichen Untersuchung der motorischen und sensorischen Funktion der peripheren Nerven der betroffenen Extremität. Mit speziellen Funktionstests wird die Muskelkraft der einzelnen Unterschenkel- und Fußmuskeln beurteilt. Die oberflächliche Sensibilität wird mit einer speziellen Nadel analysiert. Darüber hinaus werden Elektromyographie und Elektronegraphie eingesetzt, um den Grad der Nervenschädigung anhand der Geschwindigkeit der Aktionspotentiale zu bestimmen. In jüngerer Zeit wird der Ultraschall des Nervs eingesetzt, um die Struktur des Nervenstamms und der angrenzenden Strukturen zu untersuchen.
Die traumatische Neuropathie erfordert eine Konsultation mit einem Unfallchirurgen, eine Ultraschall- oder Röntgenuntersuchung des Kniegelenks, eine Röntgenuntersuchung des Schienbeins und, falls angezeigt, eine Ultraschall- oder Röntgenuntersuchung des Sprunggelenks. In Einzelfällen kann eine diagnostische Novocain-Nervenblockade durchgeführt werden.
Die peroneale Neuropathie erfordert eine Differenzialdiagnose mit der LV-SI-Radikulopathie, der hereditären rezidivierenden Neuropathie, der Charcot-Marie-Tooth-Krankheit, dem PMA-Syndrom (peroneale Muskelatrophie), der ALS, der Polyneuropathie, anderen Mononeuropathien der unteren Gliedmaßen, Hirntumoren und medullären Tumoren.
Behandlung der femoralen Neuropathie
Patienten mit Peroneusneuropathie werden von einem Neurologen behandelt. Die operative Behandlung wird von einem Neurochirurgen entschieden. Ein Element der Behandlung ist die Beseitigung oder Verringerung des verursachenden Agens der Neuropathie. Die konservative Behandlung nutzt die entzündungshemmende und schmerzlindernde Wirkung von Arzneimitteln aus der Gruppe der NSAID (Diclofenac, Lornoxicam, Nimesulid, Ibuprofen usw.). Diese Gruppe von Arzneimitteln wird mit B-Vitaminen, Antioxidantien (Thioctsäure) und Arzneimitteln zur Verbesserung der Nervendurchblutung (Pentoxifyllin, Nikotinsäure) kombiniert. Die Verschreibung von Ipidacrin, Neostigmin zielt auf eine Verbesserung der neuromuskulären Übertragung ab.
Die Pharmakotherapie wird erfolgreich mit Physiotherapie kombiniert: Elektrophorese, Amplipulstherapie, Magnettherapie, Elektrostimulation, Ultraphonophorese usw. Um die Funktion der vom N. Peroneus innervierten Muskeln wiederherzustellen, ist eine regelmäßige Physiotherapie erforderlich. Peroneus innerviert werden, ist eine regelmäßige physikalische Therapie unerlässlich. Zur Korrektur des Knickfußes werden Orthesen empfohlen, um den Fuß in der richtigen Position zu fixieren.
Eine chirurgische Behandlung ist angezeigt, wenn die Nervenleitung vollständig gestört ist, eine konservative Behandlung keinen Erfolg bringt oder die Nervenleitung wiederkehrt. Je nach klinischer Situation sind Neurolyse, Dekompression des Nervs, Naht oder Plikation möglich. Bei chronischer Neuropathie, bei der die vom Nervus oculomotorius innervierten Muskeln ihre elektrische Stimulation verlieren, wird eine Operation zur Verlagerung der Sehne durchgeführt.
Lesen Sie mehr:- Langer Wadenbeinmuskel.
- Der lange Abschnitt der Großzehe.
- Unterschenkelmuskeln.
- Der lange Wadenbeinmuskel schmerzt.
- Tibialis posterior-Muskel.
- Wadenbein.
- Wie lange es dauert, bis die Bänder heilen.
- Schienbein und Wadenbein.
