Vitamin- und Mineralstoffpräparate: Stärkung des Immunsystems, Revitalisierung des Körpers
- Symptome und Behandlung von Muskelschmerzen im Knie
- Schmerzen oberhalb des Knies
- Diagnostische Risiken
- Anatomie des M. iliopsoas
- Was verursacht Muskelschäden?
- Ursachen für eine Entzündung des M. iliopsoas
- Behandlung von Oberschenkelmuskelschmerzen.
- Bewegungstherapie bei Muskelschmerzen in der Hüfte
- Klinische Relevanz
- Folgen von Schwäche und Spannung
- Eigenübungen für den Muskel. Massagen. Reibungstherapie
- Dehnen
- Vorbeugung von Bauchmuskelschmerzen
- Ursachen
- Symptome der Tendinitis
- Symptome:
- Diagnose
- Symptome einer Achillessehnenentzündung und -ruptur.
- Behandlung der Achillessehne
- Medikation
- Beinkrämpfe und Magnesium
- Beinkrämpfe und Kalzium
Symptome und Behandlung von Muskelschmerzen im Knie
Beinmuskelschmerzen können oberhalb oder unterhalb des Knies auftreten. Die Ärzte im Yusupov-Krankenhaus setzen moderne Untersuchungsmethoden ein, um die Ursache zu ermitteln. Eine umfassende Behandlung zielt darauf ab, die Faktoren, die den Muskelschmerz verursacht haben, zu beseitigen, die Mechanismen der Krankheitsentwicklung zu beeinflussen und das Schmerzsyndrom zu beseitigen. Zu diesem Zweck setzt das Jusupow-Krankenhaus die neuesten Medikamente mit hoher Wirksamkeit und minimalen Nebenwirkungen ein. Professoren und Ärzte der höchsten Kategorie wenden eigene Methoden der Rehabilitationstherapie an. Rehabilitationstherapeuten verschreiben wirksame physiotherapeutische Verfahren, wenden moderne manuelle Therapietechniken an und führen Akupunkturbehandlungen durch. Das hohe Fachwissen der Spezialisten, der patientenzentrierte Ansatz bei der Behandlung von Krankheiten, die Muskelschmerzen oberhalb oder unterhalb des Knies verursachen, und der Einsatz modernster Techniken ermöglichen es den Ärzten der Rehabilitationsklinik, die Wirkung der medikamentösen Therapie zu verstärken und eine Verschlimmerung des pathologischen Prozesses zu verhindern.
Schmerzen oberhalb des Knies
In diesem Fall sind topische Salben und orale nicht-steroidale Antirheumatika sehr hilfreich.
Muskelschmerzen unterhalb des Knies sind ein Symptom vieler Krankheiten:
- mechanische Schäden an Muskelfasern und Sehnen;
- Krampfadern der unteren Gliedmaßen;
- Obliterierende Atherosklerose und Arteriitis;
- Myositis und Nervenentzündungen.
Die häufigste Ursache für Muskelschmerzen in den Beinen unterhalb des Knies ist eine schwere körperliche Anstrengung. Leichte Sehnenverletzungen verursachen keine ernsthaften klinischen Symptome, abgesehen von gelegentlichen Schmerzen beim Gehen. Mechanische Muskelschäden, die im Laufe der Zeit durch ständige Bewegung entstehen, werden durch Entzündungen verschlimmert, so dass es zu Schwellungen unterhalb des Knies kommt.
Die zweithäufigste Ursache für Muskelschmerzen im Knie ist eine Wirbelsäulenerkrankung, bei der die Nervenenden zusammengedrückt werden:
Sie verstärken sich beim Abtasten der hinteren Region des Unterschenkels und bei plötzlicher Beugung des Körpers. Die Ursache der Beinmuskelschmerzen unterhalb des Knies ist eine Synovitis (Entzündung der Muskelhüllen unter den Sehnen). Sie entsteht durch eine Arthrose des Kniegelenks oder einen Schaden am Meniskus. Wenn der Gelenkspalt des Kniegelenks stark eingeengt ist, werden die knorpeligen Strukturen geschädigt und es bildet sich eine entzündliche Flüssigkeit. Diese sammelt sich in den Sehnenscheiden an und verursacht eine Schwellung der Kniekehle.
Schmerzen in den Muskeln unterhalb des Knies können verursacht werden durch
- Nervenschäden (Polyneuropathie),
- Knochenentzündungen (Osteomyelitis);
- die Einnahme von Arzneimitteln (Statine);
- verminderte Kalzium-, Kalium- und Magnesiumwerte im Blut;
- Störung der Knochenbildung bei Kindern und Jugendlichen (Osgood-Schlatter-Krankheit).
Der Muskelschmerz unterhalb des Knies ist nicht lokalisiert. Er erstreckt sich über 10-15 cm, was darauf hindeutet, dass die anatomischen Strukturen der unteren Gliedmaßen großflächig sind. Das Schmerzsyndrom nimmt bei Belastung zu und lässt nach, wenn die Belastung beendet wird. Muskelschmerzen unterhalb des Knies stören Raucher. Starke Schmerzen werden durch eine tiefe Venenthrombose im Unterschenkel verursacht. Sie sind unterhalb des Knies lokalisiert und nehmen bei Dorsalflexion des Fußes und Kompression der unteren Gliedmaßen in anteroposteriorer Richtung zu.
Diagnostische Risiken
- Der Betroffene beginnt, sich unwohl zu fühlen, mit verminderter Aktivität und Leistung und einem allgemeinen Gefühl der Leere.
- Das Fieber kann ansteigen, bleibt aber meist auf einem niedrigen Niveau.
- Der Körper beginnt zu schmerzen, die Muskeln schmerzen, die allgemeine Schwäche nimmt zu, dem Patienten wird heiß und er schwitzt stärker.
In den allermeisten Fällen entwickelt sich die Wirbelkrankheit auf der rechten Seite des Körpers, da dieser Bereich stärker belastet wird. Anders verhält es sich bei Linkshändern, da sie diesen Mechanismus kompensieren, indem sie die Hauptlast auf die linke Seite verlagern, wodurch diese stärker leidet.
Die Diagnose einer Entzündung des Iliopsoas-Muskels ist aufgrund seiner Nähe zur Wirbelsäule schwierig. Aufgrund des in der Nähe verlaufenden Plexus brachialis ist es schwierig, den genauen Ort des Schmerzes zu bestimmen. Die Erkrankung wird häufig mit einer Osteochondrose oder Plexitis verwechselt. Die falsche Verschreibung von entzündungshemmenden und schmerzstillenden Mitteln kann die Beschwerden lindern, aber das Fehlen einer angemessenen Behandlung führt dazu, dass die Krankheit chronisch wird und regelmäßig wiederkehrt. Daher ist die Wahl des Arztes ein wichtiger Schritt auf dem Weg zur Genesung.
Anatomie des M. iliopsoas
Die Anatomie dieses Bereichs umfasst die Fusion des kleinen Lendenmuskels, des großen Lendenmuskels und des M. iliopsoas. In den distalen Abschnitten trennen sich die Muskeln in Bündel und bilden einen neuen Muskel, der Teil der inneren Struktur der Beckenmuskulatur ist. Die Nähe der Wirbelsäule sorgt für eine diffuse Ernährung der knorpeligen Elemente des Zwischenwirbelraums.
Physiologisch gesehen umschließt der Musculus iliopsoas das Hüftgelenk und ist durch eine Sehnenfaser im vorderen Bereich des Trochanter des Oberschenkels verankert. Dies ist der Grund für die Beteiligung dieser Struktur an den Bewegungen der unteren Gliedmaßen. Die Entzündung führt zu Schmerzen bei Bewegungen des Beins, wie z. B. beim Treten, in der Hocke oder beim Hin- und Herbewegen des Beins.
Was verursacht Muskelschäden?
Muskelschäden können durch Traumata (Stöße, Prellungen, Unfälle), Entzündungen in benachbarten Strukturen, Durchblutungsstörungen und Nährstoffmangel verursacht werden. Die Entzündung kann eine Reaktion auf eine Verstauchung oder auf die Einwirkung von Osteophyten sein, die sich an den Wirbeln und den sie trennenden Bandscheiben gebildet haben.
Eine weitere Verletzungsmöglichkeit ist die Kompression durch Anschwellen des umliegenden Gewebes. Vermeiden Sie übermäßiges Training und kalkulieren Sie Ihre Kräfte sorgfältig. Bei Übungen wie Spagat und Dehnübungen ist Vorsicht geboten, insbesondere bei Personen, die diese Techniken zum ersten Mal erlernen. Wenn die Muskelfasern des Iliopsoas-Muskels gerissen sind, müssen Sie mit einer langen Erholungszeit rechnen.
Ursachen für eine Entzündung des M. iliopsoas
Eine häufige Ursache für eine Entzündung ist eine Infektion. Die wahrscheinlichsten Erreger sind Staphylococcus aureus, E. coli, Streptokokken und andere Erreger. Die Infektion breitet sich am besten bei Menschen mit schlechtem Gesundheitszustand und schwacher Immunität aus.
Die folgenden Faktoren tragen zur Entwicklung des pathologischen Zustands bei:
Behandlung von Oberschenkelmuskelschmerzen.
Vor Beginn der Behandlung ermitteln die Ärzte des Yusupov-Krankenhauses die Ursache der Muskelschmerzen in der Hüfte mit modernen diagnostischen Methoden:
- MRT der Lendenwirbelsäule;
- Röntgenaufnahme des Hüftgelenks;
- Ultraschalluntersuchung der Blutgefäße in den unteren Gliedmaßen.
Die Behandlungsmethoden für Hüft- und Beinmuskelschmerzen hängen von der Ursache der Schmerzen ab. Sobald die Ursache des Schmerzsyndroms ermittelt ist, beseitigen die Ärzte im Yusupov-Krankenhaus diese, stoppen das Fortschreiten der Krankheit und führen eine Rehabilitationstherapie zur Stärkung von Wirbelsäule, Muskeln und Bändern durch.
Wie können Muskelschmerzen im Oberschenkel gelindert werden? Muskelschmerzen in der Hüfte können gelindert werden, indem man die Muskeln der schmerzenden Gliedmaße an der Stelle dehnt, an der der Schmerz auftritt, und die gegenüberliegende Stelle am anderen Bein. Wenn der Schmerz auf der Rückseite des rechten Beins auftritt, dehnen Sie die Rückseite auf der rechten Seite und die Vorderseite auf der linken Seite. Wenn Sie Arthrose in den Knien haben, führen Sie Dehnungen auf der gesamten Oberfläche Ihrer Hüfte durch. Wenn Sie Schmerzen an der Außenseite Ihrer Hüfte haben, machen Sie folgende Übung: Legen Sie sich auf den Rücken, ohne den Arm von der gleichnamigen Fläche zu nehmen, drehen Sie das schmerzhafte untere Glied auf die gegenüberliegende Seite und lassen Sie es dort hängen, wobei Sie die Muskeln entspannen. Führen Sie die Übung 5-6 Minuten lang durch.
Reiben Sie die Haut des Oberschenkels mit einer wärmenden oder schmerzlindernden Salbe ein. Legen Sie das schmerzende Glied in die Waagerechte, indem Sie das Bein um 30° hochlagern (Sie können ein Kissen oder eine Unterlage unter den Unterschenkel legen). Wenn Krampfadern die Ursache für die Hüftschmerzen sind, empfehlen Phlebologen, morgens noch im Bett Kompressionsstrümpfe oder -strumpfhosen zu tragen. Liegt eine Entzündung der Hüftmuskulatur vor, lindert die Einnahme von nicht-steroidalen Entzündungshemmern (Ibuprofen, Diclofenac, Nimesulid) die Schmerzen.
Rehabilitationstherapeuten setzen Tapes bei Muskelverspannungen und Hüftschmerzen ein. Um das Band am Hüftgelenk anzubringen, muss der Patient auf dem Rücken liegen. Beide Beine sind gestreckt und in den Kniegelenken gebeugt (Froschstellung). Drehen Sie das Bein nach außen, um die Leistengegend zu dehnen (Adduktorengruppe des Oberschenkels). Legen Sie den Anker des Stabilisierungsbandes auf den Oberschenkel und spreizen Sie das Band auf der Innenseite, so dass es knapp oberhalb des Knies endet. Legen Sie das Tape nahezu spannungsfrei um den Oberschenkel.
Bewegungstherapie bei Muskelschmerzen in der Hüfte
Ein leitender Physiotherapeut im Jusupow-Krankenhaus wählt für jeden Patienten mit Muskelschmerzen in der Hüfte und im Bein individuell eine Reihe von Übungen aus, um Muskelspasmen zu lösen und die Muskelspannung zu erhöhen. Es gibt einen physiologischen Reflex, der bewirkt, dass sich der Muskel entspannt, wenn er über einen längeren Zeitraum gedehnt wird. Er wird nach etwa 2 Minuten kontinuierlicher Dehnung des Muskels ausgelöst. Die Entspannung hält etwa 6 Stunden lang an. Diese Übungsreihe basiert auf der Wirkung dieses Reflexes. Sie wirken nicht auf die Ursache der Erkrankung, sondern sind symptomatisch – sie lindern den Muskelschmerz in der Hüfte.
Stellen Sie sich auf das gesunde Bein und beugen Sie die schmerzhafte untere Extremität im Knie. Fassen Sie mit der entsprechenden Hand das Sprunggelenk und ziehen Sie es nach hinten, wobei Sie die Vorderseite des Oberschenkels des schmerzhaften Beins dehnen. Halten Sie die Spannung 2-3 Minuten lang und lassen Sie dann das Bein langsam los. Diese Übung hilft bei Schmerzen in den vorderen Oberschenkelmuskeln.
Um die hintere Oberschenkelmuskulatur zu dehnen, machen Sie folgende Übung:
- Stellen Sie sich auf das gesunde Bein und strecken Sie das schmerzhafte Bein auf einem Stuhl aus;
- Beugen Sie das andere Bein bis zum Maximum und spannen Sie dabei die Rückseite des Oberschenkels an;
- Halten Sie die Spannung 2-3 Minuten lang und nehmen Sie dann das Bein langsam vom Stuhl.
Die Dehnung der Unterschenkelmuskulatur hilft bei Schmerzen an der Rückseite des Oberschenkels. Gehen Sie an eine Wand oder eine andere vertikale Fläche. Legen Sie den Fuß des schmerzenden Beins an die Wand – Ferse auf dem Boden, Sohle an der Wand. Ziehen Sie das Knie des unteren Glieds und den gesamten Oberkörper so nah wie möglich an die Wand und spannen Sie die Wadenmuskeln an. Halten Sie die Spannung 2 bis 3 Minuten lang, und nehmen Sie dann das Bein langsam weg. Diese Übung hilft bei Beinschmerzen unterhalb des Knies.
Die Ursache der Muskelschmerzen sollte von Ihrem Arzt abgeklärt werden. Wenn die Schmerzen trotz Behandlung und Bewegung innerhalb einer Woche nicht nachlassen oder zunehmen, rufen Sie das Jusupow-Krankenhaus an. Nach einer umfassenden Untersuchung werden die Ärzte die Ursache der Muskelschmerzen in der Hüfte und im Bein feststellen, eine medikamentöse Behandlung der Krankheit durchführen und physiotherapeutische Behandlungen verschreiben. Ein individueller Übungskomplex, der von Rehabilitationsfachleuten ausgearbeitet wurde, Akupunktur und innovative manuelle Therapietechniken werden es dem Patienten ermöglichen, seine Hüftmuskelschmerzen unabhängig von der Ursache loszuwerden.
Klinische Relevanz
- Riss der Sehne des Musculus tibialis posterior
- Riss des Schienbeins
- Eine Funktionsstörung der Sehne des Musculus tibialis posterior gilt als wahrscheinliche Ursache der meisten Fälle von erworbenem Plattfuß bei Erwachsenen. [3]
- In Fällen eines Knickfußes (‚cockle walk‘) infolge einer Lähmung des tiefen Peroneusnervs wird ein chirurgischer Eingriff durchgeführt, um die hintere Tibialis-Muskelsehne an den Fußrücken zu verlagern, um den Verlust der Dorsalflexion aufgrund der Lähmung des vorderen Tibialis-Muskels zu kompensieren. [4]

Lage der Triggerpunkte
Folgen von Schwäche und Spannung
Folgen einer Schwäche des Musculus tibialis posterior
Eine Schwächung des Musculus tibialis posterior beeinträchtigt die Inversionskraft und führt zu einer Abnahme der Kraft um mindestens 50 % [42]. Der Musculus tibialis posterior ist ein wichtiger Stabilisator des Vorfußes, und seine Schwäche beeinträchtigt die Fähigkeit einer Person, sich auf die Zehen zu stellen, selbst bei intakten Sohlenbeugern, da der Fuß instabil ist. Eine Schwäche führt auch zu einem Ungleichgewicht mit den Rückfußmuskeln, und der Fuß neigt dazu, nach außen und hinten zu rollen, d. h. er neigt zur Pronation [25,55,89]. Patienten mit einer Dysfunktion der Tibialis-posterior-Sehne (TADD) zeigen eine verstärkte Pronation im Rück- und Vorfußbereich, was die umfassende Rolle dieses Muskels bei der Abstützung des Großteils des Fußes widerspiegelt [89]. Die DSFBM ist eine der Hauptursachen für den erworbenen Plattfuß und verändert die normale Bewegung der Fußwurzelknochen während der Gewichtsbelastung und beim Gehen [31,69]. Faktoren, die mit einem erhöhten Risiko für DSFBM in Verbindung gebracht werden, sind Übergewicht, Alter, Bluthochdruck, Diabetes und mangelnde Vaskularisierung der Sehne [31]. Vorbestehende Plattfüße scheinen ebenfalls ein Risikofaktor für die Ruptur des Musculus tibialis posterior zu sein. [16]. Arai et al. berichten über einen erhöhten Gleitwiderstand des Musculus tibialis posterior um den medialen Knöchel bei Menschen mit Plattfüßen [4]. Erhöhte Reibungskräfte an der Sehne des hinteren Schienbeinmuskels können zu einem erhöhten Risiko eines Sehnenrisses bei Menschen mit Plattfüßen beitragen.
Ruptur der hinteren Tibialis-Muskelsehne
Eine spontane Ruptur der Sehne des Musculus tibialis posterior verursacht Schmerzen und erhebliche Funktionseinschränkungen. Sie tritt häufig nach einer längeren Episode einer chronischen Sehnenentzündung auf. Der Zusammenhang mit vorbestehenden Fußdeformitäten, Fettleibigkeit, Alter und Bluthochdruck legt nahe, dass Maßnahmen zur Kontrolle von Plattfüßen, wie z. B. Pronationsbeschränkungen, dazu beitragen können, die Belastung der Tibialis-posterior-Muskelsehne zu verringern und eine Ruptur zu verhindern. Um die Wirksamkeit solcher Maßnahmen zu ermitteln, sind Ergebnisstudien erforderlich.
Eigenübungen für den Muskel. Massagen. Reibungstherapie
Es gibt viele Möglichkeiten, Schmerzen im M. cambialis zu behandeln. Bei mittelschweren Verletzungen reicht es oft aus, die Zehen mit gebeugten Knien zu heben und übermäßige Belastungen zu vermeiden. In diesem Fall wird die Genesung mehrere Monate dauern.
Der größte Fehler besteht darin, die gewohnte Tätigkeit zu früh wieder aufzunehmen – bevor der Muskel seine Funktion vollständig wiedererlangt hat.
Die Reibungstherapie in Verbindung mit einer Massage beschleunigt den Genesungsprozess und verkürzt die Erholungszeit auf 4-6 Wochen bei leichten und 8-12 Wochen bei schweren Verletzungen.
Bei der Reibungstherapie muss sich der Patient mit dem Gesicht nach unten auf die Massageliege legen. Nähern Sie sich dem Tisch von der Seite und beugen Sie das Bein des Klienten am Knie auf 90 Grad. Legen Sie den Knöchel des Klienten auf Ihre Schulter und halten Sie das Knie bei 90 Grad gebeugt. Legen Sie Ihre Hände so um das Bein, dass Ihre Fingerspitzen gerade zur Mitte der Wade zeigen, und halten Sie das Schienbein mit dem Daumen. Bewegen Sie Ihre Fingerspitzen zur Mitte des Wadenmuskels, um Kontakt mit dem Musculus cambialis herzustellen. Während Sie Druck auf den vorderen Rückenmuskel ausüben, bewegen Sie sich horizontal von medial nach lateral für 1-2 Minuten. Dann bewegen Sie Ihre Hände zu einem anderen Teil des Kamelrückenmuskels und behandeln nacheinander den gesamten Bereich. Nach 5-6 Minuten lassen Sie den Kunden ausruhen und wiederholen Sie den Vorgang. Nach diesen Einreibungen massieren Sie den Wadenmuskel 5 Minuten lang.
Dehnen
Beginnen Sie mit einer Aufwärmphase – gehen Sie ein paar Minuten spazieren oder beugen und strecken Sie die Beine im Sitzen. Setzen Sie sich dann auf den Boden und winkeln Sie ein Bein in einem Winkel von 90 Grad an. Ihr Knie sollte zur Decke zeigen, und Ihr Fuß sollte fest auf dem Boden aufgesetzt sein. Achten Sie darauf, dass Ihr Fuß flach am Schienbein anliegt (nicht nach innen oder außen gedreht). Heben Sie zunächst die Zehe zum Schienbein, indem Sie die Muskeln anspannen, dann fassen Sie den Fuß mit den Händen und ziehen ihn zum Knie (siehe Abbildung). Ziehen Sie die Socke zwei Sekunden lang heraus und senken Sie dann den Fuß auf den Boden. Ziehen Sie die Socke nicht länger als zwei Sekunden heraus. Wiederholen Sie diese Übung 8-10 Mal mit jedem Fuß.
Stellen Sie sich gerade hin und heben Sie sich mit gebeugten Knien auf die Zehenspitzen. Die Füße sollten parallel und schulterbreit stehen. Heben Sie sich 3 Mal für 10 Wiederholungen auf die Zehenspitzen, mit einer kurzen Pause zwischen den Sätzen. Wenn Sie diese drei Wiederholungen als leicht empfinden, können Sie die Übung erschweren, indem Sie Ihre Füße um 45 Grad nach innen und außen drehen.
Sie können die Übung auch erschweren, indem Sie die Zehen auf die Kante der Stufe stellen, wobei die Ferse nicht parallel zum Fuß stehen sollte. Versuchen Sie, mit gestreckten Beinen zu beginnen und die Knie nach und nach zu beugen.
Der letzte Schritt besteht darin, Gewichte zu verwenden. Sie müssen lernen, diese Übung mit einem Gewicht auszuführen, während Sie auf einem Bein stehen und sich an einem Gegenstand festhalten, der Ihnen Halt gibt. Diese Übung trainiert nicht nur die Kambiummuskeln, sondern auch die Wadenmuskeln, vor allem wenn die Knie gebeugt sind. Je stärker diese Muskeln werden, desto einfacher wird es für den Klienten, alle Phasen der Übung mit gebeugten Knien auszuführen.
Vorbeugung von Bauchmuskelschmerzen
Vorbeugende Maßnahmen gegen Unterleibsschmerzen wurden bisher noch nicht entwickelt, da die Ursachen für Unterleibsschmerzen sehr vielfältig sind. Außerdem lässt sich das Syndrom aufgrund seines unspezifischen Charakters nicht verhindern, aber es gibt eine
Vorbeugung von abdominalen Muskelschmerzen, was die so genannten Trainingsschmerzen betrifft. Spricht man von Bauchmuskelschmerzen als spezifisches, eigenständiges Symptom, d. h. als Schädigung des Muskelgewebes, so stehen sie meist im Zusammenhang mit Überlastung, Überanstrengung, Tragen von Gewichten und falscher Gewichtsverteilung. Vorbeugende Maßnahmen sollten daher wie folgt aussehen:
- Passen Sie Ihre körperlichen Fähigkeiten in angemessener Weise an die zu bewältigende Aufgabe an.
- Denken Sie daran, die Muskeln des gesamten Körpers, einschließlich der Bauchmuskeln, aufzuwärmen.
- Wählen Sie ein Trainingsprogramm, das auf Ihre individuellen Bedürfnisse zugeschnitten ist, und berücksichtigen Sie dabei auch eventuelle chronische Krankheiten.
- Achten Sie darauf, dass Sie zwischen schweren Lasten Pausen einlegen.
- Verteilen Sie das Gewicht gleichmäßig und achten Sie auf eine gerade Körperhaltung beim Tragen von Gewichten.
- Trainieren Sie regelmäßig Ihr Muskelkorsett, einschließlich der Rücken- und Bauchmuskeln.
- Machen Sie bei den ersten Anzeichen von Schmerzen Pausen und gönnen Sie den überlasteten Muskeln eine Pause.
Darüber hinaus kann die Vorbeugung des Bauchschmerzsyndroms in einer Routineuntersuchung bestehen, der sich jeder Erwachsene jährlich unterziehen sollte. Ein umfassender Check-up mindestens einmal im Jahr verringert statistisch gesehen das Risiko von Bauchmuskelschmerzen um 55-60 %.
Bauchmuskelschmerzen sind kein pathologisches Symptom, da es sich um eine Muskelstruktur handelt, die sich recht schnell regeneriert, aber jedes Unbehagen im Bauchraum kann ein Zeichen für eine ernsthafte Erkrankung sein. Wie das Sprichwort sagt, gibt es tausend Krankheiten, aber die Gesundheit ist eine, also ist es am besten, sich um sie zu kümmern und sie im Voraus zu speichern.
Eine zusätzliche Registerkarte für Informationen über Artikel, Lieferung oder andere wichtige Inhalte. Sie hilft Ihnen, die Fragen Ihrer Käufer zu beantworten und ihre Zweifel am Kauf zu zerstreuen. Verwenden Sie sie nach eigenem Ermessen.
Ursachen
Die Achillessehnenentzündung wird häufiger bei Sportlern diagnostiziert und ist eine Folge von Überlastung, schlechter Technik oder einem falschen Trainingsplan. Sie kann bei 40- bis 60-Jährigen nach einer einmaligen hohen Belastung der Achillessehne (z. B. bei einem Lauftest) diagnostiziert werden. Die hohe Wahrscheinlichkeit einer Tendinitis ist auf die mit dem Alter zunehmende Steifheit der Achillessehne und eine gewisse Einschränkung des Bewegungsumfangs im Sprunggelenk zurückzuführen.
In der klinischen Traumatologie und Orthopädie werden drei Formen der Tendinitis unterschieden. Peritendinitis ist eine Entzündung des Gewebes, das die Achillessehne umgibt. Peritendinitis ist eine Entzündung der Sehne selbst, die zu einer Degeneration der Sehne führt. Die Enthesopathie ist ein entzündlicher Prozess am Ansatz der Achillessehne am Fersenbein, der mit einem Fersensporn und einer Verkalkung des Sehnengewebes einhergehen kann. Alle drei Formen der Erkrankung können isoliert oder gleichzeitig auftreten oder von einer zur anderen fortschreiten.
Symptome der Tendinitis
Die Krankheit entwickelt sich allmählich, anfangs verspürt der Patient nur in den ersten Minuten der Belastung oder des Trainings Schmerzen im Knöchel (Achillessehne). Nach dem Aufwärmen nehmen die Schmerzen ab und verschwinden in Ruhe vollständig. Beim Abtasten der betroffenen Stelle ist ein gewisses Unbehagen zu spüren, aber in der Regel keine Schmerzen. Bleibt die Erkrankung unbehandelt, wird sie schließlich chronisch. Innerhalb weniger Wochen oder Monate nehmen die Schmerzen zu. Im Gegensatz zum Anfangsstadium nehmen die Schmerzen nach dem Aufwärmen eher zu als ab. Auch längeres Ruhen bringt keine Linderung, und manche Patienten haben auch nach einer durchgeschlafenen Nacht noch Schmerzen.
Viele Patienten berichten über Schmerzen beim Abwärtsgehen, Treppensteigen oder auf einer schiefen Ebene. Bei der Untersuchung zeigt sich eine Anspannung des Wadenmuskels, eine Verdickung der Achillessehne, eine örtliche Stauung und eine örtliche Erhöhung der Hauttemperatur im betroffenen Bereich. Der Bewegungsumfang des Sprunggelenks ist etwas eingeschränkt. Bei der Tendinitis sind die Schmerzen in der Regel auf die gesamte Sehne beschränkt, bei der Sehnenscheidenentzündung 2-6 cm oberhalb der Ferse, bei der Enthesopathie an oder knapp oberhalb der Sehnenansatzstelle.
Symptome:
– Schmerzen an der Innenfläche des Sprunggelenks und des Fußes
– Schmerzen zu Beginn und am Ende des Laufens
– Schmerzen beim Abtasten der Innenseite des Knöchels
– in fortgeschrittenen Fällen kann der Schmerz nahezu konstant sein
– Beschwerden bei Pronation des Fußes (Bewegung, bei der sich der Fuß nach außen dreht)
– Schmerzen bei Kontraktion des ZBM gegen Widerstand, in schweren Fällen bei Sohlenbeugung oder Umkehrung des Fußes
– Gefühl des Aufpralls in der Wadenmuskulatur
– Einschränkung der Dorsalflexion des Fußes.
Wie bereits erwähnt, führt das ZBM die Plantarflexion und die Inversion des Fußes aus. Diese Bewegungen werden von einer Verkürzung des Muskels oder seiner konzentrischen Kontraktion begleitet. Der Muskel kann jedoch auch exzentrisch arbeiten, was eine viel schwierigere Aufgabe ist. Die exzentrische Kontraktion ist durch eine langsame Verlängerung des Muskels gekennzeichnet.
Beim Laufen verlangsamt der ZBM die Eversion (vom Aufsetzen der Ferse auf den Boden bis zum Beginn der mittleren Standphase).
Es gibt mehrere Faktoren, die zur Entwicklung einer Tendinopathie führen können – einer davon ist eine allgemeine Verringerung der Höhe des Fußgewölbes. Vor dem Hintergrund eines hohen Laufvolumens kann dies zu degenerativen Veränderungen an der Sehne führen.
Übermäßige Pronation, ein hoher Eversionswinkel der Ferse und ein quer verlaufender Stereotyp können allesamt Ursachen für eine erhöhte Belastung der Sehne des Musculus tibialis posterior sein. 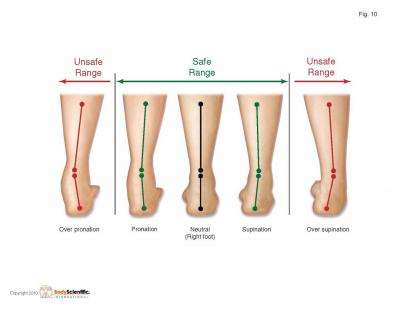

Diagnose
– Tastuntersuchung: der Bereich hinter dem Innenknöchel kann geschwollen und schmerzhaft sein, die Sehne selbst ist dicker, wenn man ihre Größe mit der der Gegenseite vergleicht
– Laufanalyse: Die Pronationszeit ist verlängert und kann auch beim Abstoßen mit den Zehen bestehen bleiben
– USG, MAGNETRESONANZTOMOGRAPHIE
Behandlung
Ruhe und Entspannung
Weiter zu laufen verschlimmert die Situation. Ruhe allein reicht jedoch nicht aus, die Ursache der Tendinose muss behandelt werden.
Um der Sehne eine ‚Ruhepause‘ zu gönnen (wenn Sie den ganzen Tag ‚auf den Beinen‘ sind), können Sie Tapings anlegen, um die Pronation zu verringern und so die Belastung der Sehne zu reduzieren (Video oder Foto).
Schuhe, die das Fußgewölbe stützen, verringern ebenfalls die Belastung der Sehne.
Eine weitere Möglichkeit, die Belastung zu verringern, sind Schuheinlagen. Eine gut angepasste Orthese kann das Leben sehr erleichtern, vor allem zu Beginn der Rehabilitation.
Übungen
Die Stärkung des Musculus tibialis posterior ist der Schlüssel zur Behandlung und Vorbeugung dieses Leidens. Funktionell bewegt dieser Muskel den Fuß von Dorsalflexion und Eversion zu Plantarflexion und Inversion. Mit dieser Bewegung werden wir arbeiten, indem wir die Belastung schrittweise erhöhen. Die folgenden Übungen können in der ersten Phase eingesetzt werden:
Symptome einer Achillessehnenentzündung und -ruptur.
- Tast- und Trittschmerz im Fersenbereich, der bei Belastung zunimmt und in Ruhe nachlässt;
- Schwellung des Sprunggelenks;
- Rötung und Erwärmung der Haut im hinteren Bereich des Knöchels;
- Knirschen und Schmerzen beim Versuch, den Fuß zu drehen;
- Beeinträchtigung der Beweglichkeit in der Soleus-Ebene;
- spürbare Steifheit der Sehne, Verlust der Fähigkeit, sich normal zu strecken;
- Schwierigkeiten beim Treppensteigen, Springen und Zehensteigen.
- Schwellung des Knöchelgelenks mit einem ‚eingesunkenen‘ Knöchel an der Rissstelle;
- Stechende Schmerzen, insbesondere beim Versuch, auf der Ferse oder den Zehen zu stehen;
- Starke Schwierigkeiten beim Gehen.
- Sehnenverletzungen (offen und geschlossen);
- Entzündungs-, Stoffwechsel-, Virus- und andere Erkrankungen, die die Achillesferse nicht direkt betreffen (Gicht, rheumatoide Arthritis) oder in ihrer unmittelbaren Nähe auftreten (Fersensporn, Tendinitis, Achillobursitis);
- angeborene Probleme mit der Achillessehne (unzureichende Länge von Geburt an und Lähmung des Fußes) oder der Kollagensynthese, konstitutionelle Merkmale;
- andere (altersbedingt, biochemisch, gewohnheitsbedingt).
Verletzungen und. Achillessehnenentzündung kann durch Infektionskrankheiten infolge der Einnahme von Fluorchinolon-Antibiotika verursacht werden. Selbst innerhalb der ersten 48 Stunden nach der Operation kann jede starke Belastung der Achillessehne zu einem Riss führen.
Die Sehne kann auch durch Übergewicht oder das Tragen unbequemer Schuhe (zu eng oder mit hohen Absätzen) geschädigt werden. Dadurch werden die Kollagenfasern verformt und ihre Festigkeit verringert. Eine sitzende Lebensweise erhöht die Belastung der Achillessehne. Dies ist auf die schlechte Entwicklung und Verkürzung der Wadenmuskeln zurückzuführen, die die Achillessehne bei der Verteilung der Belastung unterstützen.
Behandlung der Achillessehne
Konservative Behandlung der Achillessehne Die konservative Behandlung der Achillessehne besteht in der Schmerzlinderung, der Verringerung der Schwellung und der Schonung des betroffenen Gewebes. Die Ätiologie des Problems beeinflusst die Behandlungsstrategie. Zeigt eine Röntgenaufnahme zum Beispiel eine Verkalkung der Achillessehne.Leidet der Patient an einer Sehnenentzündung, wird eine Stoßwellentherapie und gegebenenfalls eine operative Behandlung empfohlen.
Wenn Achillessehne Wenn die Achillessehne aufgrund einer Verletzung schmerzt, sollten ein örtliches Betäubungsmittel (zum Beispiel Novocain) und ein Gipsverband angelegt werden. Im Falle eines vollständigen Risses und einer Ablösung ist immer eine Nahtoperation erforderlich.
Medikation
Unter Bei der Behandlung der Achillessehne Bei der Behandlung der Achillessehne werden hauptsächlich zwei Gruppen von Medikamenten eingesetzt: NSAIDs (nichtsteroidale Antirheumatika) und Chondroprotektoren. NSAIDs (dasselbe wie NSAIDs) helfen, Entzündungssymptome zu lindern und Schmerzen und Schwellungen zu reduzieren. Sie werden in der Regel in Form von Gelen, Salben und Kompressen verschrieben, aber in Fällen von schwerer Schwere Achillessehnenentzündung Allerdings können auch Tabletten als unterstützende Maßnahme eingesetzt werden. Die Behandlung mit oralen NSAIDs dauert in der Regel 10-12 Tage. Externe Entzündungshemmer können über mehrere Wochen oder sogar Monate (bei Sehnenverletzungen) eingesetzt werden. Wenn Achillessehnenschmerzen Auch nach dem Einsatz von NSAIDs werden bei schweren Sehnenentzündungen Glukokortikosteroide verschrieben.
Der Wert von chondroprotektiven Mitteln bei der Behandlung der Achillessehne sind ihre Auswirkungen auf die Kollagensynthese und die Gesundheit der Gelenkstrukturen. Diese Medikamentengruppe hat auch eine präventive Wirkung und wird daher für die regelmäßige Einnahme von Personen empfohlen, bei denen ein Risiko für eine Achillessehnenerkrankung besteht (Leistungssportler, Patienten mit Erkrankungen des Bewegungsapparats). Da die Achillessehne keine Blutgefäße hat, erfolgt die Regeneration ihres Gewebes in der Regel sehr langsam. Die Einnahme von Chondroprotektoren trägt dazu bei, diesen Prozess zu beschleunigen und die Bildung anormaler, instabiler Kollagenfasern zu verhindern.
Beinkrämpfe und Magnesium
Beinkrämpfe können aber auch einfach Ausdruck von Stoffwechselstörungen in der Muskulatur sein, wie etwa chronischer Magnesiummangel.
Dies ist wahrscheinlich eine sehr häufige Ursache für. Magnesium ist ein einzigartiger Mineralstoff, der an Hunderten von biochemischen Prozessen im menschlichen Körper beteiligt ist (nach aktuellen Forschungsergebnissen ist Magnesium an etwa 300 biochemischen Prozessen im menschlichen Körper beteiligt). Magnesium wird überall benötigt, aber nicht mit der Nahrung zugeführt, da nur geringe Mengen an magnesiumhaltigen Lebensmitteln (Kleie, Nüsse, Kürbiskerne, Sesam) verzehrt werden. Magnesium wird am häufigsten in Stresssituationen (es ist für das Nervensystem unerlässlich), bei starker körperlicher Anstrengung oder bei heißem Wetter (es wird über den Schweiß ausgeschieden), beim Trinken großer Mengen Flüssigkeit (es wird über den Urin ausgeschieden) und beim häufigen Genuss alkoholischer Getränke verbraucht. Bei Magnesiummangel neigen die Muskeln dazu, sich zu verspannen und zu verkrampfen. Aus dem gleichen Grund (Magnesiummangel) kann das Augenlid ‚zucken‘ – der Ringmuskel des Auges ist empfindlich und reagiert sehr empfindlich auf Magnesiummangel.
Kürzlich wurde ich gefragt, ob es neben der Einnahme von Magne B6 Alternativen zur Magnesiumergänzung gibt. Es gibt – andere magnesiumhaltige Präparate: Magnerot, Magnecum. Man geht davon aus, dass Magnesium in Gegenwart von Pyridoxin (Vitamin B6) oder als Orotsäuresalz gut vom Darm aufgenommen wird, aber in der Nahrung ist Magnesium oft mit Kalzium oder Phosphor zusammen, und diese verhindern die Magnesiumaufnahme im Darm. Wenn Lebensmittel gekocht werden, wird ihr Gehalt stark reduziert. Und auch die Lebensmittel enthalten dank der rasanten Entwicklung der ’neuen Technologien‘ immer weniger davon. Natürlich kann man sich durch eine richtige Ernährung mit Magnesium versorgen, aber man muss es unbedingt wollen.
Beinkrämpfe und Kalzium
Kalzium ist ebenfalls für die Kontraktionsfähigkeit der Muskeln verantwortlich. Kalziummangel (Hypokalzämie) kann eine metabolische Ursache für Wadenkrämpfe sein.
Calcium wird tagsüber für die Muskelarbeit und nachts für den Knochenaufbau benötigt.
Eine Hypokalzämie ist im Anfangsstadium meist schwer zu diagnostizieren. Feine Muskelkrämpfe können in den Muskeln der Beine und des Rückens und manchmal sogar in den Muskeln des Gesichts auftreten. Parallel dazu kann es zu einem Kribbeln in der Zungenspitze, den Lippen und den Fingern kommen. Erst im fortgeschrittenen Stadium kommt es zum ‚Karpelkrampf‘ (anhaltende und sehr schmerzhafte starke Beugung der Fuß- und Fingerbeugemuskeln) und zu Tetanie-Anfällen (mit Kehlkopfkrampf und generalisierten, lebensbedrohlichen Krämpfen).
Calciummangel hingegen kann zu einer Vielzahl von Erkrankungen führen. Die häufigsten sind Hypoparathyreoidismus (Parathormonmangel führt zu verminderten Kalziumkonzentrationen im Blut), Vitamin-D-Mangel (verminderte Kalziumabsorption im Darm), chronische Nierenerkrankungen (verminderte Kalziumrückresorption in den Nieren führt zu erhöhter Kalziumausscheidung, außerdem ist die Vitamin-D-Synthese in den Nieren vermindert), bei akuter Pankreatitis (Fettnekrose bindet Kalzium an Fettsäuren und erhöht die Sekretion von Glukagon und Kalzitonin) sowie bei Einnahme bestimmter Medikamente (Antazida, Rifampicin, Phenobarbital, Phenytoin, d. h., die die Kalziumkonzentration im Blut senken). In Wirklichkeit gibt es jedoch viele Ursachen für einen niedrigen Kalziumspiegel, die durch geeignete Untersuchungen ermittelt werden sollten.
Wenn es Krämpfe in den BeinenEs liegt an Ihnen zu entscheiden, ob Sie sich Sorgen machen müssen oder nicht. Meiner Meinung nach ist jedoch jede Veränderung in unserem Körper nicht zufällig und muss beachtet werden. Lassen Sie sich jedoch nicht auf Selbstmedikation und Selbstdiagnose ein. Suchen Sie Ihren Arzt auf und bleiben Sie gesund!
Lesen Sie mehr:- Tibialis posterior-Muskel.
- Unterschenkelbeugung.
- Muskelkater in der Wade.
- Schienbeinsehne.
- Der lange Abschnitt der Großzehe.
- Muskeln in den Beinen.
- Unterschenkelmuskeln.
- Übungen für den Trizeps-Tibialis-Muskel.
