Die Patienten berichten am häufigsten über Schmerzen ‚in der Mitte‘ der Ferse und in einigen Fällen des Fußgewölbes. Die Entzündung ist in diesen Bereichen am stärksten.

- FASTSES
- Ontogenese
- ICD-10
- Ursachen der Enthesopathie
- Diagnose der plantaren Fibromatose
- Behandlung der Längsfibromatose
- Dissektion der Plantarfaszie, wo kann man sie durchführen, wo kann man in St. Petersburg hingehen?
- Behandlung des Fersensporns mit UHT
- Fersensporn: Ursachen, Symptome
- Die Vorteile unserer Behandlung:
- Diagnose
- Warum bildet sich ein Fersensporn?
- Innere Ursachen der Fasziitis
- Äußere Ursachen
- Wie lässt sich die Fasziitis von anderen Fußbeschwerden unterscheiden?
- Klinisches Bild
- Zusätzliche Untersuchungsmethoden
- Weichteilerkrankungen im Fußbereich
- Operation bei Plantarfasziitis des Fußes
- Ratschläge und Empfehlungen
FASTSES
FASZIEN [Faszien (PNA, JNA, BNA); lateinisch fascia bandage] sind Hüllen aus dichtem faserigem Bindegewebe, die Muskeln und ihre Sehnen, einige Organe und neurovaskuläre Bündel bedecken. Faszien sind Teil des weichen Skeletts (siehe) und haben stützende und trophische Funktionen.
Die Struktur der Faszien und ihre funktionelle Bedeutung werden in den Werken von N. I. Pirogov (1838), P. F. Lesgaft (1905), A. P. Samarin (1912), V. N. Shevkunenko (1938) behandelt,
В. V. Kovanov und T. I. Anikin (1961, 1967), A. P. Sorokin (1964), E. Singer (1935), J. Obersteg (1948), R. Last (1956), J. Lang (1960) und andere. Die meisten Forscher gehen davon aus, dass die Bildung und Entwicklung von Faszienhüllen um Muskeln, Organe und Gefäße mit der Bewegung zusammenhängt. Die Bildung von Faszien wird als Reaktion des Bindegewebes auf den Druck angesehen, dem es aufgrund von Veränderungen des Volumens der einzelnen Organe bei deren Funktion ausgesetzt ist. In der Forschung gibt es unterschiedliche Auffassungen über die Definition des Begriffs ‚Faszien‘. Häufig wird der Begriff ‚Aponeurose‘ anstelle von ‚Faszie‘ verwendet. So betrachtet A. P. Samarin alle Arten von Bindegewebsmembranen – von dünnzelligen bis zu aponeurotischen – als Faszien (siehe Aponeurose). Last betrachtet als Faszikel nur jene Bindegewebslamellen, die eine faserige Struktur und aponeurotischen Charakter haben. В. V. Kovanov und T. I. Anikina definieren Faszikel als Bindegewebshüllen, die Muskeln, Sehnen, Nerven und Organe umhüllen; ihrer Ansicht nach gibt es kaum einen Unterschied zwischen Fasern, Faszikeln und Aponeurosen (siehe Bindegewebe).
Ontogenese
Die Bildung von Faszikeln aus Mesenchym beginnt ab dem 2. bis 4. Monat der intrauterinen Entwicklung. Im 5. Monat werden die Bindegewebsfasern des Fötus gebunden und in Kollagenfasern umgewandelt (siehe Kollagen). Elastische Fasern (siehe Elastin) entwickeln sich später als kollagene Fasern. Dort, wo das fetale Bindegewebe mit anderen Geweben in Berührung kommt, verdickt sich seine Grenzschicht, insbesondere um die Muskeln herum. Die Faszienhüllen der Nerven und Gefäße entwickeln sich in zellulären, zellfibrösen, fibrillären und faserigen Stadien; der Übergang von einem Stadium zum anderen ist allmählich. Am Ende der intrauterinen Entwicklung besteht die Faszie aus Fibroblasten und einzelnen Kollagenfasern, die sich dann zu dünnen Bündeln zusammenschließen. Bei Neugeborenen sind die Bündel von Kollagenfasern in der Faszie verstreut. Wenn die Fasern wachsen, haften die Bündel fest aneinander. Bei Erwachsenen gibt es nur einzelne Kompressionszellen in der Faszie. Die Krümmung der Kollagenfasern mit normaler Krümmung wird erst im dritten Lebensjahr sichtbar. Im Alter von 7-10 Jahren erreicht die Krümmung der Kollagenfasern in den Faszien ein Maximum. Im Alter wird die Krümmung der kollagenen Fasern begradigt, und an einigen Stellen verschwinden sie und es bilden sich Lücken zwischen den Faserbündeln. Im Alter von drei Jahren beginnen dicke elastische Fasern in den Faszien zu erscheinen, und im Alter von 10-11 Jahren erreichen sie die gleiche Größe und Form wie bei Erwachsenen.
Die altersbedingten Veränderungen der Faszien sind vor allem auf den Zustand der Gefäße und Nerven zurückzuführen, die für ihre Durchblutung und Innervation sorgen. Im Alter sind die Faszien dünn und mit Fettgewebe durchsetzt.
ICD-10
Enthesopathien (lateinisch: enthesis – Verbindung zwischen Sehne und Knochen) sind eine häufige Gruppe von Erkrankungen des Bewegungsapparats. Der Name leitet sich von dem Wort ‚enthesis‘ oder ‚enthesis‘ ab, das die Stelle bezeichnet, an der Bindegewebsformationen an knöchernen Strukturen ansetzen, und wird in der medizinischen Literatur seit den 1960er Jahren verwendet.
Einige Fachleute legen den Begriff weiter aus und schließen nicht nur Enthesopathien, sondern auch Entzündungen benachbarter Sehnenstellen und entzündliche Prozesse im Bereich der Sehnenscheide ein. Statistisch gesehen werden Enthesopathien bei 35-85 % der Patienten mit Gelenkerkrankungen diagnostiziert. Sie treten häufig im Rahmen von Autoimmunerkrankungen bei Sportlern und Menschen in bestimmten Berufen auf. Sie neigen zu einem langfristigen Verlauf mit allmählichem Fortschreiten, degenerativ-dystrophischen Gewebeveränderungen, Funktionsverschlechterung und erhöhter Verletzungswahrscheinlichkeit der veränderten anatomischen Struktur.

Ursachen der Enthesopathie
In der Traumatologie und Orthopädie werden zwei Arten von Enthesopathien unterschieden, die auf den ätiologischen Faktoren beruhen: primär entzündliche und primär degenerative. Eine primär entzündliche Pathologie entsteht, wenn sich die Entzündung bei einer Arthritis von benachbarten Gelenken ausbreitet. Der primäre degenerative Prozess entsteht als Folge wiederholter kleinerer Verletzungen mit ständiger Überbelastung oder ist das Ergebnis einer einmaligen größeren Verletzung (Wunde, Riss im Bereich der Enthese). Die Ursache für die Überlastung kann sowohl eine hohe körperliche Aktivität als auch eine gestörte Biomechanik der Bewegung aufgrund von Erkrankungen des Bewegungsapparats sein. Als Faktoren, die die Wahrscheinlichkeit von Überlastungsverletzungen erhöhen, gelten:
- Gleichmäßige körperliche Aktivität. Diese Pathologie tritt häufig bei Sportlern (Tennisspieler, Läufer, Fußballer, Gewichtheber usw.) und in bestimmten Berufen (Bauarbeiter, Lader, Maler, Zirkus- und Balletttänzer) auf, und zwar aufgrund von sich wiederholenden Bewegungen, die eine übermäßige Belastung und wiederholte Mikrotraumatisierung der Gelenke verursachen. Die wiederholte Mikrotraumatisierung wird häufig durch schwerere Verletzungen mit der Bildung von Narbengewebe verschlimmert.
- Gelenkerkrankungen. Experten betrachten Enthesopathien als ein ziemlich spezifisches Merkmal seronegativer Spondyloarthropathien, einschließlich der Bechterew-Krankheit, der Psoriasis-Arthritis, der Reiter-Krankheit und anderer reaktiver Gelenkverletzungen urogenitalen Ursprungs sowie reaktiver Arthritis infolge infektiöser Enteritis, unspezifischer Colitis ulcerosa und Morbus Crohn. Diese Pathologie kann bei Osteoarthritis auftreten und ist besonders häufig bei osteoarthritischen und dystrophischen Läsionen der Knie- und Hüftgelenke.
- Trophische Störungen. Eine Verschlechterung des Gewebeaustauschs im Bereich der Enthese kann durch neurale Dysregulationen bei radikulären Syndromen, unzureichende lokale Blutversorgung bei kardiovaskulären Erkrankungen und Veränderungen des hormonellen Hintergrunds während der Menopause bei Frauen hervorgerufen werden.
- Dysplasie des Bindegewebes. Eine angeborene Unvollständigkeit der Bindegewebsstrukturen geht mit einer hohen Wahrscheinlichkeit von Mikroverletzungen des Sehnen- und Bandapparats einher, gefolgt von der Entwicklung einer Entzündung auch bei geringer Belastung. Hereditäre Kollagenopathien sind eine der Hauptursachen für Enthesitis-Läsionen bei jungen Erwachsenen.
Diagnose der plantaren Fibromatose
Die Bestätigung der Diagnose einer Plantarfasziitis ist ein starker Druck des Daumens auf das Fersenbein bei der Dorsalflexion des Fußes, der Schmerzen verursacht. Auch Schmerzen entlang des medialen Randes der Plantarfaszie sind möglich. Wenn der klinische Befund nicht schlüssig ist, kann das Vorhandensein eines Fersensporns auf dem Röntgenbild die Diagnose bestätigen; das Fehlen von Läsionen auf dem Röntgenbild schließt die Diagnose jedoch nicht aus, und sichtbare Sporne sind nicht die Ursache für die Symptome der Plantarfasziitis. Außerdem sind Fersensporne in manchen Fällen auf dem Röntgenbild schwer zu erkennen und erscheinen als brüchige Herde neu gebildeter Knochen, die auf Spondyloarthropathien hinweisen Übersicht über seronegative Spondyloarthropathien Read more (z. B. ankylosierende Spondylitis Ankylosierende Spondylitis Read more oder reaktive Arthritis Read more ). Eine MRT-Untersuchung ist angezeigt, wenn ein akuter Faszienriss vermutet wird.
Andere Erkrankungen, die Fersenschmerzen verursachen, können eine Plantarfasziitis imitieren
Akute starke Fersenschmerzen mit Rötung und Wärme können auf Gicht hindeuten Podagra Podagra ist eine Erkrankung, die durch Hyperurikämie (Harnsäurespiegel im Blut >6,8 mg/dl [>0,4 mmol/l]) verursacht wird, die zur Ausfällung von Natriummononitratkristallen in und um die Gelenke führt. Lesen Sie mehr .
Behandlung der Längsfibromatose
Um Stress und Schmerzen in den Faszien zu reduzieren, sollten Sie kürzere Schritte machen und Barfußlaufen vermeiden. Aktivitäten, bei denen der Fuß durch Stöße belastet wird, wie z. B. das Laufen, sollten vermieden werden. Zu den wirksamsten Behandlungen der Wadenfasziitis gehören Dehnungsübungen für die Wade und die Plantarfaszie sowie die Verwendung von Orthesen zur Dehnung der Waden- und Plantarfaszienmuskulatur im Schlaf. Orthesen können auch Faszienspannungen und Schmerzen reduzieren. Darüber hinaus werden Bewegungskorrekturen, Gewichtsreduktion bei übergewichtigen Patienten, nichtsteroidale Antirheumatika (NSAIDs), kühlende Massagen und manchmal Glukokortikoid-Injektionen eingesetzt. Die Verabreichung von Kortikosteroiden kann jedoch degenerative Veränderungen in der Plantarfaszie verschlimmern, so dass viele Kliniker ihren Einsatz einschränken (siehe ‚Einsatz von Kortikosteroiden bei fettleibigen Patienten‘). Empfehlungen für die Verwendung von Kortikosteroid-Injektionen Verwendung von Glukokortikoid-Injektionen ).
In refraktären Fällen können Physiotherapie, orale Glukokortikoide und Ruhigstellung empfohlen werden, bevor eine chirurgische Behandlung in Betracht gezogen wird. Die neueste Form der Behandlung der nicht ansprechenden Plantarfasziitis ist die extrakorporale Stoßwellentherapie (ECWT), bei der mit einem handgehaltenen Applikator niederfrequente gepulste Wellen in den schmerzhaften Bereich abgegeben werden. Die gepulste Stoßwellentherapie ist eine sichere, nicht invasive Methode, die den Stoffwechsel anregt und die Durchblutung steigert sowie geschädigtes Gewebe repariert und die Heilung beschleunigt. Die EHT wird in großen medizinischen Zentren eingesetzt (1 Behandlungshinweis Die Plantarfasziitis ist gekennzeichnet durch Schmerzen an der Befestigung der Längsfaszie am Fersenbein (calcaneale Enthesopathie), die entlang des medialen Randes des Längsknochens ausstrahlen können. Lesen Sie mehr ).
Dissektion der Plantarfaszie, wo kann man sie durchführen, wo kann man in St. Petersburg hingehen?
In der ‚AndroMeda‘-Klinik wird die chirurgische Manipulation der Aponeurosisdissektion mit lokaler Anästhesie eingeleitet, um die Schmerzen im Operationsgebiet zu verringern. Der Chirurg macht 2-3 Längseinstiche in die Haut im Mittelfußbereich. Anschließend dreht der Chirurg das Skalpell in Querrichtung und durchtrennt die PA von der Tiefe des Weichteilgewebes nach außen. Nach der Operation ist es wichtig, die Anweisungen des Arztes zu befolgen, um eine schnelle Heilung der Gliedmaße zu gewährleisten.
Um die Preise zu erfahren, wie viel eine Aponeurosisdissektion in St. Petersburg kostet, wie viel eine Aponeurosisdissektion kostet – rufen Sie die Klinik an oder vereinbaren Sie einen Termin mit einem Spezialisten in unserer Klinik.
| Dissektion der Subscapularis-Aponeurose, Preis | 8.000-15.000 Rub. |
| Fachärztliche Konsultation zur Dissektion der Aponeurosis plantaris, Preis | 600-1 600 rub. |
Behandlung des Fersensporns mit UHT
Fersensporn: Ursachen, Symptome
Der menschliche Fuß ist ein perfekter Mechanismus, den uns die Natur gegeben hat. Die dünnen Knochen des Fußes tragen das Gewicht des menschlichen Körpers, ähnlich wie gewölbte Brücken aus dünnen Elementen, die das Gewicht eines darüber fahrenden Autos tragen.
| Auf der Plantarseite wird die Fußsohle von der Aponeurosis plantaris gestützt, einem kräftigen Band, das die Vorder- und Rückseite des Fußes miteinander verbindet. Es verhindert, dass sich der Fuß unter dem Gewicht des Körpers abflacht. Das hintere Ende der Plantaraponeurose ist am Fersenbein befestigt, die vorderen Enden sind an den Zehen fixiert. |
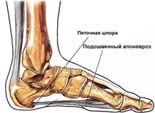
| An dieser Stelle bildet sich der Sporn am ehesten. Die Plantaraponeurose und das sie umgebende Gewebe werden in aufrechter Haltung stark beansprucht. Das Band hält diese Belastungen in der Regel aus, und seltene Mikrorisse heilen spontan und ohne große Schmerzen ab. |
Die Vorteile unserer Behandlung:
- Behandlung mit dem Zimmer UHT-Gerät der neuen Generation aus Deutschland.
- Magnettherapie-Behandlung bei Bezahlung der UHT-Behandlung kostenlos.



Fersensporn Bilder von verschiedenen Spornen HIER.
Nachfolgend finden Sie verschiedene Fotos von Fersensporen. So sieht ein Fersensporn auf einem Röntgenbild aus. Wie Sie auf dem Foto sehen können, können Sporne groß und klein sein, aber die Schmerzen hängen nicht von der Größe des Sporns ab. Es gibt Sporne, die größer als 1 cm sind und nicht schmerzen (Fersensporn Foto 1), während sehr kleine Sporne stark schmerzen (Fersensporn Foto 2). Es gibt auch Fälle, in denen der Sporn überhaupt nicht vorhanden ist, aber dennoch Schmerzen auftreten. Dies lässt sich dadurch erklären, dass der Sporn selbst keine Schmerzen verursacht, sondern die Schmerzen von den gerissenen Bändern herrühren. Wenn die Achillessehne gerissen ist, wächst der Sporn am Band nach oben (Fersensporn Foto 3).
Diagnose
Eine einfache Analyse der Beschwerden des Patienten, eine visuelle Inspektion, das Abtasten der Fußsohle und eine Röntgenaufnahme reichen in den meisten Fällen aus, um einen Fersensporn korrekt zu diagnostizieren. Röntgenaufnahmen und Abtasten des Fersensporns helfen, die Plantarfasziitis von möglichen Knochenbrüchen zu unterscheiden. Das Fehlen einer knöchernen Artikulation mit Schmerzen erfordert eine zusätzliche Differenzialdiagnose, die sich auf das mögliche Vorhandensein von systemischen Entzündungskrankheiten wie Morbus Bechterew, rheumatoide Arthritis, Reiter-Syndrom und einige andere bezieht. Solche Erkrankungen können ebenfalls Fersenschmerzen verursachen. Das Vorhandensein einer knöchernen Wucherung ist nicht immer ein zuverlässiges Symptom, da 70 % der Erwachsenen eine solche Wucherung haben, aber keine Schmerzen verspüren. Daher sollte die Diagnose von einem Facharzt gestellt werden, der in der Lage ist, die Ursache des Fersenschmerzes richtig zu bestimmen und auch andere Krankheiten mit ähnlichen Symptomen auszuschließen.
Wirkung von Geroprotektoren – kurze Peptide: – Stabilisierung der Stoffwechselvorgänge in Knochen und Bindegewebe – Beschleunigung der Regeneration von Muskel-Skelett-Geweben bei Entzündungen – Schmerzlinderung beim Gehen – Erhöhung der Plastizität.
Zusammensetzung:
– AC4-Peptidkomplex – Alanin – Glutaminsäure – Asparaginsäure
Art der Anwendung: 1 Kapsel 2 mal täglich vor den Mahlzeiten. Kurs von 20 Kapseln.
Warum bildet sich ein Fersensporn?
Die Plantarfasziitis – ist eine Mikroverletzung der Faszien mit anschließender Entzündung. In jungen Jahren wird die ständige Stoßbelastung der Ferse durch die normale Arbeit der für die Dämpfung zuständigen Skelettmuskeln kompensiert.

Innere Ursachen der Fasziitis
Eine innere Ursache beeinträchtigt die neuromuskuläre Dämpfung und verursacht eine unkoordinierte Muskelarbeit:
- Die neuromuskuläre Dämpfung ist beeinträchtigt;
- unausgewogene Belastung von Fuß und Wirbelsäule.
- Infektionen (Chlamydien, Gonorrhöe);
- Arthritis (Gelenkentzündung);
- Erkrankungen des Bindegewebes (Lupus erythematodes).
Auch übermäßige Muskelbeanspruchung bei sportlichen Aktivitäten, insbesondere beim Laufen und Springen, ist schädlich. Eine weitere Ursache ist ein Ungleichgewicht des Blut- und Lymphflusses in den Beinen aufgrund von Arteriosklerose oder Diabetes.

Ein Fersensporn bildet sich nicht über Nacht. Es ist ein langer Prozess, dem eine Entzündung im Fasziengewebe vorausgeht. Ein großer Fehler ist es, bei Fersenschmerzen keine ärztliche Hilfe in Anspruch zu nehmen.
Unbewusst beginnt man, die schmerzhafte Stelle zu schonen und tritt auf die Zehenspitzen oder wickelt den Fuß um, was die zerstörerische Belastung noch erhöht.
Versuche, den Schmerz zu ertragen oder sich selbst mit Hausmitteln zu behandeln, machen die Situation nur noch schlimmer.
Äußere Ursachen
Äußere Ursachen der Plantarfasziitis betreffen eher Frauen über 40 und Männer über 50. Die Hauptursache ist:
Wie lässt sich die Fasziitis von anderen Fußbeschwerden unterscheiden?
Faszienentzündung – ist ein entzündlicher Prozess, der als Reaktion auf das fortschreitende Absterben von Faszienzellen infolge wiederholter Mikrotraumata auftritt. Der Körper ist nicht in der Lage, die abgestorbenen Zellen aufzulösen und zu entfernen, und es kommt zu Schwellungen und Entzündungen. Charakteristische Symptome sind:
- ‚Anfängliche‘ Schmerzen in der Ferse, die nicht infolge einer Anstrengung, sondern vorher auftreten, wenn die Füße lange Zeit geruht haben – morgens oder nach langem Sitzen;

Abends schmerzt der Fuß viel stärker, als Folge der ganztägigen Anstrengung.
Die Symptome der Plantarfasziitis können denen anderer Fußbeschwerden ähneln, daher ist es wichtig, die richtige Diagnose zu stellen.

Die Behandlung der Plantarfasziitis erfolgt durch einen Fußpfleger oder Fußspezialist oder Chirurg.
Klinisches Bild
Patienten mit Fersensporn klagen über Schmerzen bei den ersten Schritten am Morgen oder nach längerem Sitzen am Schreibtisch oder beim Autofahren – der so genannte Anlaufschmerz. Die Schmerzen treten in der Ferse auf und können sehr stark sein (Abbildung 1).
Oft tritt eine Besserung ein, wenn man die ersten Schritte macht oder die Schienbeinmuskulatur und die Faszien des Fußes dehnt. Allerdings kehren die Schmerzen meist im Laufe des Tages zurück, insbesondere wenn der Patient viel geht oder steht. Ein brennender Schmerz ist nicht typisch für die Plantarfasziitis und kann bei einer Nervenreizung (z. B. Baxter-Nervenentzündung) auftreten.
Die Hauptursachen der Plantarfasziitis sind
- Alter
- Kürzliche Zunahme der körperlichen Aktivität (z. B. neues Laufprogramm)
- Arbeit, die langes Stehen auf den Füßen erfordert
- Gewichtszunahme
- steife (rigide) Wadenmuskeln
Bei der klinischen Untersuchung zeigt sich der Schmerz meist an der Innenseite der Ferse von der Fußsohle aus. Der Schmerz tritt auch bei direktem Druck (Palpation) auf diesen Bereich auf.
Steifheit der Unterschenkelmuskeln ist ebenfalls ein häufiges Symptom. Die Symptome können verstärkt werden, wenn die Zehen zusammengezogen werden, wodurch die Plantarfaszie gedehnt wird (siehe Abbildung 3). Es besteht ein Zusammenhang zwischen Plattfüßen und der Entwicklung von Plantarfasziitis, aber die Erkrankung kann bei jeder Art von Fuß auftreten.
Plantarfasziitis ist die häufigste Ursache für Fersenschmerzen, aber es gibt auch andere, weniger häufige Ursachen:
- Überlastungsschmerzsyndrom der Ferse
- Weichteilatrophie im Fuß
- Kompression des ersten Astes des seitlichen Medianusnervs (Baxter-Nerv)
- Tarsaltunnelsyndrom
- Stressfraktur des Fersenbeins
- Periostitis
- Entzündung aufgrund einer seronegativen Arthritis
Zusätzliche Untersuchungsmethoden
Die Diagnose der Plantarfasziitis wird in der Regel auf der Grundlage der Beschwerden des Patienten und der klinischen Untersuchung gestellt. Röntgenaufnahmen der Füße sind für die Diagnosestellung nicht erforderlich. Wenn jedoch Röntgenaufnahmen angefertigt werden, sind Fersensporne in der seitlichen Projektion sichtbar.
Es ist wichtig zu wissen, dass eine Überlastung der Plantarfaszie eine übermäßige Knochenbildung in Form eines Fersensporns verursachen kann. Das Vorhandensein eines Fersensporns korreliert jedoch nicht direkt mit den Symptomen.
Viele Patienten haben Röntgenbilder des Fußes, die einen Sporn zeigen, aber keine Symptome, und umgekehrt haben Patienten mit Plantarfasziitis keinen Fersensporn auf Röntgenbildern.
Anfänglich wird den Patienten keine MRT-Untersuchung des Fußes verschrieben. Bleiben die Symptome jedoch auch nach der Behandlung bestehen, kann eine MRT-Untersuchung angeordnet werden, um andere Ursachen für die Fersenschmerzen auszuschließen – wie etwa eine Stressfraktur des Fersenbeins.
Weichteilerkrankungen im Fußbereich

МMuskeln, Sehnen, Sehnenscheiden, Bänder, Faszien, Aponeurosen und die Gelenkkapsel spielen eine wichtige Rolle für die Gelenkstabilität. Periartikuläre Weichteilpathologien können sowohl als Begleiterkrankungen der Arthritis als auch als eigenständige Pathologie betrachtet werden. Die folgenden Begriffe werden üblicherweise zur Beschreibung von Weichteilpathologien verwendet:
- Tendinitis – Entzündung des Sehnengewebes;
- Tenosynovitis/Tendovaginitis – Entzündung des Sehnengewebes und der Sehnenscheide;
- Enthesitis/Enthesopathie – Entzündung des Sehnengewebes an der Stelle, an der die Sehne am Knochen ansetzt;
- Bursitis – Entzündung der Synovialkapseln, dünnwandige, mit Synovialmembran ausgekleidete Hohlräume, die die Bewegung von Sehnen und Muskeln über Knochenvorsprünge erleichtern.
ПKnöchel- und Fußpathologien sowie periartikuläre Weichgewebeläsionen in diesem Bereich sind ein häufiger Grund für einen Arztbesuch und machen laut nationaler und internationaler Literatur zwischen 6 und 21 % aller muskuloskelettalen Pathologien aus.
ПDie Ursachen von Weichteilanomalien im Knöchel- und Fußbereich können sowohl durch äußere als auch durch innere Faktoren verursacht werden. Zu den extrinsischen Faktoren zählen Überbelastung (veränderte Bewegungsmuster), Trauma (einmaliges oder wiederholtes Mikrotrauma) und die lokale Injektion von Kortikosteroiden (ICS) in die Sehne, die eine Degeneration des Sehnengewebes verursachen kann, intrinsisch – angeborene Anomalien der Gelenkstrukturen, die zu einer abnormalen Biomechanik führen, Ungleichgewicht der das Gelenk umgebenden Muskeln, Hypodynamie (Ruhigstellung), beeinträchtigte Blutversorgung bestimmter Sehnenzonen, altersbedingte Rückbildung des Bewegungsapparats. Häufig liegt auch eine Kombination mehrerer Faktoren vor.
Operation bei Plantarfasziitis des Fußes
Ein chirurgischer Eingriff ist bei Patienten erforderlich, deren Beschwerden trotz geeigneter Therapie fortbestehen. Die Entfernung der knöchernen Wucherung führt zu positiven Ergebnissen. Eine unerwünschte Folge der chirurgischen Behandlung der Plantarfasziitis kann eine Schwächung des Fußgewölbes sein.
Die Plantarfasziitis kann geheilt werden, wenn rechtzeitig ein Komplex von therapeutischen Maßnahmen eingeleitet wird. Den Patienten wird empfohlen, in regelmäßigen Abständen einen Spezialisten aufzusuchen, um ein mögliches Wiederauftreten der Krankheit zu verhindern bzw. um Restfolgen zu minimieren. Nach der Operation ist eine Rehabilitation erforderlich, deren Dauer von Fall zu Fall unterschiedlich ist.
Ratschläge und Empfehlungen
Dehnen ist eine der wichtigsten Methoden zur Behandlung der Plantarfasziitis. Diese Technik konzentriert sich auf die Dehnung der Muskeln des Fußes und der gesamten Gliedmaße. Gezielte Übungen sollten mehrmals am Tag durchgeführt werden. Die Muskeln können durch das Rollen eines Tennisballs oder einer Rolle gestärkt werden.
Dieser Artikel dient ausschließlich der Information und Sensibilisierung. Bitte denken Sie daran: Selbstbehandlung kann Ihrer Gesundheit schaden.
Facharzt für Orthopädie und Traumatologie, Kinderorthopäde und Traumatologe
Leiter der Abteilung für Traumatologie und Orthopädie, Orthopädischer Traumatologe der Kategorie II, Arztanwärter.
Lesen Sie mehr:- Tibia-Fasziitis.
- Behandlung der Plantarfasziitis.
- Riss der Fußfaszie.
- Behandlung der Plantarfasziitis zu Hause.
- Wie man Plantarfasziitis heilt Forum.
- Aufbau der menschlichen Ferse.
- Fasciitis.
- Behandlung der Plantarfasziitis an der Fußsohle.
