– Arthrose (nur wenn Erguss und Synovitis vorhanden sind)

- Nichtsteroidale Antirheumatika: Liste und Preise
- Wie wirken NSAIDs?
- Prinzip der Ligamentoplastik des Kreuzbandes
- ACL-Kreuzbandplastik
- Ursachen für die Bildung von Plaque auf der Zunge
- Was bedeutet die Farbe der Plaque auf meiner Zunge?
- Form und Größe der Zunge – ist das wichtig?
- Für eine Einzeldosis.
- Schmerzstillende Salben
- Pharmakokinetik
- Wirkstoff Heparin-Salbe Indikation.
- Über die Krankheit.
- 6 wirksame Methoden zur Verkleinerung des Kinns
- Expertenkommentar:
- 3 Tipps, wie man ein Doppelkinn schnell abnehmen kann
- Kommentar des Experten:
- Anwendungsbeschränkungen, Wechselwirkungen
- Troxevasin bei Krampfadern
- Wechselwirkungen mit anderen Arzneimitteln
- Besondere Indikationen.
Nichtsteroidale Antirheumatika: Liste und Preise
Nicht-steroidale Antirheumatika werden in großem Umfang zur Unterdrückung von Entzündungen im Körper eingesetzt. NSAIDs sind in verschiedenen Formen erhältlich: als Tabletten, Kapseln und Salben. Sie haben drei Haupteigenschaften: fiebersenkend, entzündungshemmend und schmerzstillend.
Das beste nichtsteroidale Antirheumatikum (NSAID) kann nur von einem Arzt auf der Grundlage der individuellen Merkmale des Patienten ausgewählt werden. Eine Selbstbehandlung kann in diesem Fall schwere Nebenwirkungen oder eine Überdosierung zur Folge haben. Wir empfehlen Ihnen, die Liste der Medikamente zu konsultieren. Die Bewertung wurde auf der Grundlage des Preis-Leistungs-Verhältnisses, von Patientenmeinungen und Expertenmeinungen vorgenommen.
Wie wirken NSAIDs?
Medikamente aus der Gruppe der NSAIDs hemmen die Thrombozytenaggregation. Die therapeutischen Eigenschaften werden auf die Blockierung des Enzyms Cyclooxygenase (COX-2) sowie auf die Verringerung der Prostaglandinsynthese zurückgeführt. Experten zufolge wirken sie auf die Symptome der Krankheit, beseitigen aber nicht deren Ursache. Daher sollten Maßnahmen zur Beseitigung der primären Mechanismen der Pathologie nicht außer Acht gelassen werden.
Stellt sich heraus, dass der Patient NSAIDs nicht verträgt, werden sie durch Medikamente aus anderen Kategorien ersetzt. Häufig wird in solchen Fällen eine Kombination aus entzündungshemmenden und schmerzstillenden Medikamenten eingesetzt.
Die Praxis zeigt, dass es nicht ratsam ist, ein Medikament durch ein anderes aus derselben Gruppe zu ersetzen, wenn sich die therapeutische Wirkung als unzureichend erweist. Eine Verdoppelung der Dosis kann nur zu einer klinisch unbedeutenden Wirkungsverstärkung führen.
- Funktionsstörungen des Darms;
- innere Blutungen;
- peptische Ulkuskrankheit des Magens und des Zwölffingerdarms;
- Ödeme der unteren Gliedmaßen und des Gesichts;
- Erhöhter Blutdruck;
- Allergische Reaktionen.
- Die Kapseln oder Tabletten sollten mit reichlich Wasser (mindestens 200 ml) geschluckt werden. Dadurch wird die Zerstörung der Magenschleimhaut verhindert.
- Es wird nicht empfohlen, zwei verschiedene Arzneimittel am selben Tag einzunehmen. Andernfalls können sich die Nebenwirkungen verstärken, ohne dass die Wirksamkeit zunimmt.
- Lesen Sie die Gebrauchsanweisung sorgfältig durch, bevor Sie das Medikament einnehmen.
Prinzip der Ligamentoplastik des Kreuzbandes
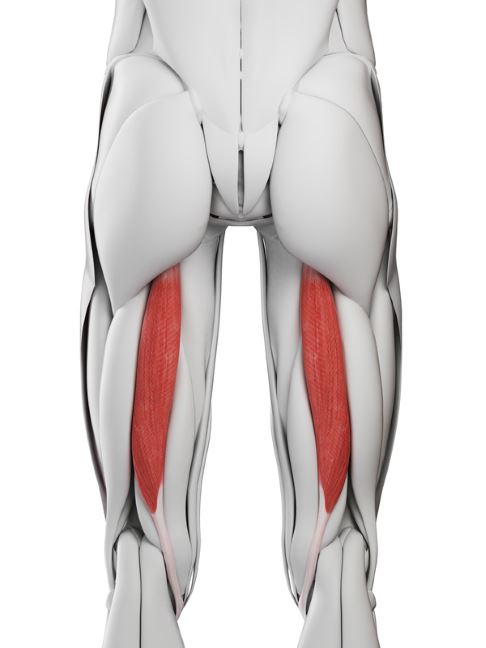
Das Kreuzbandtransplantat wird aus der Sehne des Semitendinosus-Muskels (Mus musculus semitendinosus) gewonnen. Diese Komponente des Kniegelenks befindet sich auf der Rückseite des Oberschenkels. Sie wird behandelt und gedehnt, um eine maximale Festigkeit zu erreichen. © Sebastian Kaulitzki, Fotolia
Zahlreiche Studien haben gezeigt, dass die besten Ergebnisse mit folgenden Maßnahmen erzielt werden. Kreuzband Zahlreiche Studien haben gezeigt, dass die besten Ergebnisse bei der Kreuzbandfusion mit körpereigenen Implantaten erzielt werden.
Für die Kreuzbandrekonstruktion wird die Sehne in der Regel von der vorderen Seite des Kniegelenks entnommen. Für diesen minimalinvasiven Eingriff eignen sich das Kniescheibenband oder die Sehne des Musculus semitendinosus.
Da die moderne Medizin unendlich viele Möglichkeiten bietet, werden die Spezialisten der Gelenk-Klinik bei der Wahl der Behandlungsmethode die individuellen medizinischen Gegebenheiten des Patienten berücksichtigen.
ACL-Kreuzbandplastik
Die VKB-Ligamentplastik ist heute die Standardbehandlung, wenn das vordere Kreuzband um mehr als 50 % seines Durchmessers gerissen ist.
Es gibt mehrere Varianten der ACL-Technik. Das Prinzip ist jedoch überall gleich: Die körpereigene Sehne des Patienten dient in diesem Teil des Knies als körpereigenes Transplantat und ersetzt die gerissene Gelenkkomponente.
Die Sehne wird durch einen in Oberschenkel und Schienbein gebohrten Tunnel gezogen. Anschließend wird das Transplantat im Tunnel fixiert.
Die Optionen unterscheiden sich wie folgt:
1. Auswahl des Transplantats– Semitendinosus-Sehne/Gracilis-Sehne oder Patellaband-Sehne (Patelladrittelsehne)
2. Wahl des Materials für die Implantatbefestigung (Nähte, Schrauben, Polyethylenstifte).
Die Art der Implantation wird vor der Operation individuell festgelegt.
Ursachen für die Bildung von Plaque auf der Zunge
Die Hauptursache ist natürlich eine schlechte Mundhygiene. Nicht nur die Zähne, sondern auch die Zunge muss gepflegt werden. Aus diesem Grund gibt es Zahnbürsten, die sowohl zum Zähneputzen (Borsten) als auch zur Reinigung der Zunge geeignet sind – die Rückseite einer solchen Bürste ist geriffelt. Nicht alle Kinder können aufgrund ihres Alters eine Zahnbürste benutzen, aber auch Zahnbürsten mit einer geriffelten Oberfläche sind für diesen Zweck ideal.
Plaque entsteht jedoch nicht nur durch mangelnde Hygiene, sondern kann auch durch verschiedene Probleme der Mundgesundheit verursacht werden. Bei dem ersten Verdacht und Auftreten von Plaque auf der Zunge sollten Sie zunächst Ihren Zahnarzt aufsuchen, um eine Zahnerkrankung auszuschließen. Auch der Magen oder der gesamte Verdauungstrakt kann ein Faktor für die Ansammlung von Plaque sein. Die Ansammlung von Plaque auf der Zunge bei Kindern kann verschiedene Ursachen haben. Die häufigste Ursache für die Bildung von Plaque auf der Zunge bei Säuglingen ist eine orale Candidose. Bei Kindern im Jugendalter kann sich Plaque infolge eines Hormonschubs und entzündlicher Erkrankungen der Mundschleimhaut, der so genannten juvenilen Gingivitis, bilden.
Was bedeutet die Farbe der Plaque auf meiner Zunge?
Die Farbe des Zahnbelags kann etwas über eine Krankheit, ein Problem mit einem bestimmten Organ oder sogar einer Gruppe von Organen aussagen. Um den Prozess vollständig zu verstehen, muss jedoch auch die Lage der Plaque berücksichtigt werden; nur wenn man beide zusammennimmt, kann man mit fast 100-prozentiger Sicherheit feststellen, dass es sich um die Pathologie handelt.
Die Plaque auf der Zunge unterscheidet sich in den meisten Fällen von der Zungenfarbe. Je dicker der Belag ist, desto schwerer ist der pathologische Prozess. Plaque ist das erste Anzeichen einer verminderten Immunität; aus der Dicke der Plaque auf der Zunge kann man ableiten, ob das Immunsystem (insgesamt oder lokal) beeinträchtigt ist.
Erkrankungen des Magen-Darm-Trakts werden durch einen dicken weißen Belag angezeigt, der auf Verstopfung hinweist. Ein dünner Belag in der Mitte der Zunge deutet auf eine Gastritis hin, und wenn der Belag dick ist, ist es wahrscheinlich, dass Komplikationen der Gastritis aufgetreten sind oder die Gastritis chronisch geworden ist. Befindet sich der Belag am Zungengrund, kann dies auf eine entzündliche Darmerkrankung hinweisen. Ruhige, chronische Darm- und Magenkrankheiten, wie Übersäuerung, werden durch einen grauen Belag angezeigt. Gelber und schwarzer Belag auf der Zunge weist auf ein Problem mit der Gallenblase, der Milz und der Leber hin, wenn er eine Woche lang anhält. Handelt es sich jedoch um eine vorübergehende Erscheinung, deutet dies auf ein mikrobielles Ungleichgewicht im Mund und im Magen-Darm-Trakt hin.
Weiße Plaque und ihre Schattierungen können aber auch auf Erkrankungen anderer Organe hinweisen: Wenn Plaque an den Rändern und vor der Zunge auf eine Lungenerkrankung hinweist, deutet eine allmähliche Verdunkelung der Plaque auf eine Komplikation der Krankheit – eine Lungenentzündung – hin.

Form und Größe der Zunge – ist das wichtig?
Form und Größe der Zunge sind ebenso wichtig wie die Farbe der Zunge und die Farbe des Zahnbelags. Es ist wichtig, daran zu denken, dass die Zunge Teil des Verdauungstrakts ist und praktisch am Anfang der Verdauung steht. Wenn die Zunge geschwollen und vergrößert ist, sollten zunächst eine Magen-Darm-Erkrankung und eine Untersuchung beim Endokrinologen ausgeschlossen werden. Eine dicke oder breite Zunge weist auf einen Kalzium- oder Vitamin-D-Mangel, Stoffwechselstörungen oder Erkrankungen des Lymphsystems hin. Der Zustand kann auch auf eine Entzündung der Zunge selbst oder eine Hypophysenerkrankung hinweisen. Eine allmähliche Abnahme der Zungengröße oder eine plötzliche Verengung der Zunge kann ebenso verdächtig sein wie Störungen des zentralen Nervensystems und allgemeine Erschöpfung, einschließlich Dehydrierung.
Für eine Einzeldosis.
Manchmal wird ein Analgetikum verschrieben. Dieses Analgetikum ist ein Pyrazolon-Derivat. Es wirkt durch Hemmung der Wirkung von Prostaglandinen. Das Medikament hilft, schwere akute, stechende und drückende Schmerzen schnell zu lindern. Kann zu einer Verringerung der Hämoglobinkonzentration im Blut führen. Passiert die Plazenta und. Kann schädliche Auswirkungen auf den Fötus haben..
In den ersten zwei Dritteln der Schwangerschaft wird ‚Voltaren‘ verwendet (NSAID, Phenylessigsäure-Derivat, geeignet bei schweren Algien) und Orthofen (aus der gleichen Gruppe, ebenfalls starke schmerzstillende Wirkung). Diese Medikamente werden danach nicht mehr verwendet.
Schmerzstillende Salben

Während der Schwangerschaft kommt es zu unangenehmen und schmerzhaften Empfindungen im unteren Rücken, in den Schultern und Rippen. Dies wird durch eine Verlagerung des Schwerpunkts verursacht. Dieses Problem wird mit örtlichen Betäubungsmitteln – Cremes und Salben – behandelt. Empfohlen:
- Traumel C. Zur Behandlung posttraumatischer Zustände (Verstauchungen, Verrenkungen, postoperative Schwellungen). Die Salbe darf bei Periarthritis, Epicondylitis, Styloarthritis, Bursitis synovialis, Tendinitis verwendet werden. Eine kleine Menge wird 2-3 mal/24 Stunden (die Häufigkeit der Anwendung sollte mit einem Arzt abgesprochen werden) in einer dünnen Schicht auf die Haut im betroffenen Bereich aufgetragen und leicht eingerieben. Die Dauer der Behandlung variiert zwischen 14 Tagen und 1 Monat.
- Fastum-Gel. Bezieht sich auf Medikamente aus der Gruppe der NSAID. Hauptwirkung: antiödematös, entzündungshemmend, schmerzlindernd. Es wird bei Traumata (Prellungen, Bänderrissen), Radikulitis, Neuralgie, Myalgie, Schleimbeutelentzündung und Sehnenentzündung verschrieben. Das Gel wird im ersten und zweiten Trimester und nur bei akutem Bedarf verwendet.
- Diclofenac.Es gehört zu den Arzneimitteln aus der Gruppe der NSAID. Es wird bei Muskel- und Gelenkschmerzen eingesetzt, die durch schwere körperliche Anstrengung verursacht werden, sowie bei Entzündungen, Verstauchungen, Prellungen, Rheuma, Periarthropathie, Osteoarthritis, Osteochondrose und anderen degenerativen und entzündlichen Pathologien. Häufigkeit und Dauer der Anwendung sollten mit einem Gynäkologen besprochen werden.
Pharmakokinetik
Heparin. Wird in geringem Maße resorbiert. Die Bindung an Plasmaproteine beträgt bis zu 95%, V d – 0,06 l/kg. Passiert nicht die Plazentaschranke und geht nicht in die Muttermilch über. Intensive Aufnahme durch Endothelzellen und Zellen des mononukleären Makrophagensystems, konzentriert in Leber und Milz. Wird in der Leber durch N-Desulfamidase und Thrombozytenheparinase metabolisiert und in einem späteren Stadium in den Heparinstoffwechsel einbezogen. Desulfatierte Moleküle werden durch renale Endoglykosidase in Fragmente mit niedrigem Molekulargewicht umgewandelt. T 1/2 beträgt 1-6 Stunden (durchschnittlich 1,5 Stunden), steigt bei Fettleibigkeit, Leber- und/oder Nierenversagen, sinkt bei Lungenembolie, Infektionen und bösartigen Erkrankungen.
Es wird über die Nieren hauptsächlich als inaktive Metaboliten ausgeschieden, und nur nach hohen Dosen ist eine Ausscheidung (bis zu 50%) in unveränderter Form möglich. Es wird nicht durch Hämodialyse ausgeschieden.
Benzocain wird nach äußerer Anwendung praktisch nicht resorbiert. Es wird durch Cholinesterase im Plasma und in der Leber zu para-Aminobenzoesäure-Metaboliten hydrolysiert und mit dem Urin ausgeschieden.
Wirkstoff Heparin-Salbe Indikation.
Oberflächliche Thrombophlebitis (Vorbeugung und Behandlung); postinfektiöse und postinfusionsbedingte Phlebitis; äußere Hämorrhoiden; postnatale Lymphadenitis; trophische Geschwüre der unteren Extremitäten; Elefantiasis; oberflächliche Periostentzündung; Lymphadenitis; oberflächliche Mastoiditis; lokale Infiltration und Ödeme; Verletzungen und Quetschungen (einschließlich Muskel, Sehne, Gelenk), subkutane Hämatome.
Die Art der Verabreichung und das Dosierungsschema eines bestimmten Arzneimittels hängen von seiner Freisetzungsform und anderen Faktoren ab. Das optimale Dosierungsschema wird vom Arzt festgelegt. Es sollte streng nach der Darreichungsform des betreffenden Arzneimittels, den Anwendungshinweisen und dem Dosierungsschema eingehalten werden.
Äußerlich. Die Salbe wird in einer dünnen Schicht auf die betroffene Stelle aufgetragen, und zwar in einer Menge von 0,5-1 g pro 3-5 cm Durchmesser.
Über die Krankheit.
Dieses klinische Syndrom, bei dem der Fuß wie ein Pferdefuß aussieht, kann durch eine Parese des Fußes oder Kontrakturen des Sprunggelenks entstehen. Der Schweregrad der Deformität kann variieren. In einigen (leichteren) Fällen ist die Ferse im Verhältnis zur Auflagefläche nur leicht erhöht, während in anderen (schwereren) Fällen die Ferse deutlich erhöht ist und die Person nur mit den Zehen auf dem Boden aufliegt.
Bei einem einseitigen pathologischen Prozess kann die Gehfunktion erhalten bleiben, sie ist jedoch beeinträchtigt. Bei beidseitigem Equinus (rechter und linker Fuß) hat der Betroffene extreme Schwierigkeiten beim Gehen. Die Diagnose dieses Syndroms wird auf der Grundlage einer objektiven Untersuchung und Palpation sowie zusätzlicher Tests gestellt. Röntgenaufnahmen, CT-Scans und MRT-Scans helfen, die abnorme Stellung des Fußes objektiv zu erkennen. Elektromyographie und Podologie sind ebenfalls als Teil der Differentialdiagnose angezeigt.
Die Behandlung der Fußparese und der dauerhaften Kontraktur des Sprunggelenks kann mit verschiedenen Methoden erfolgen. In einigen Fällen sind ein konservativer Ansatz und die Auswahl orthopädischer Schuhe ausreichend, während in anderen Situationen eine Operation der Fußparese angezeigt ist. Ihr Arzt wird Ihnen helfen, das optimale Behandlungsprogramm zu wählen.
Bei den Symptomen des Klumpfußes handelt es sich, wie bei der Fußlähmung, um subjektive und objektive Symptome:
- eingeschränkte Beweglichkeit des Sprunggelenks;
- Beeinträchtigung des Gangbildes (mittelschwer bis schwer);
- fehlende Dorsalflexion (sowohl freiwillig als auch passiv);
- Krümmung des Fußes mit den Zehen unterhalb der Ferse, wobei der Grad der Erhöhung sehr unterschiedlich sein kann;
- ausgeprägte Verjüngung der Haut auf der am stärksten beanspruchten Fußsohle (Zehen, Mittelfußknochen);
- Ausdünnung der Haut im Fersenbereich;
- starkes Anheben der unteren Gliedmaßen beim Gehen mit starker Beugung in den Knie- und Hüftgelenken (dies ist eine erzwungene Aktion, damit der Fuß beim Gehen nicht auf einer horizontalen Fläche stehen bleibt);
- Schmerzen beim Gehen (sowohl lokal als auch im ganzen Bein).
Die Ursachen des Gleichgewichtsfußes können angeboren oder erworben sein, wobei letzteres die häufigste Form ist. Die betreffende Pathologie kann allein oder in Kombination mit anderen Fußverkrümmungen auftreten, wie z. B. der Pferdefuß-Varietät (der Fuß befindet sich nicht nur in einer pathologischen Plantarflexion, sondern ist auch nach außen abgelenkt).
Erworbene Deformitäten sind meist die Folge von neurologischen Störungen (Fußparese). Es sind aber auch andere Ursachen möglich:
- Gelenke – deformierende Knöchelarthritis, rheumatoide Arthritis;
- Muskulär – entzündliche Läsionen des Muskelkompartiments des Unterschenkels, traumatische Muskelverletzungen, u. a. mit einer externen Fixierungsvorrichtung;
- Narbenbildung, die sich nach tiefen Verbrennungen und Wunden entwickelt;
- kompensatorisch – der Fuß des Pferdes wird auf einer verkürzten Gliedmaße geformt, während das andere Bein eine normale Länge hat (diese Reaktion soll das Laufen gewährleisten).
6 wirksame Methoden zur Verkleinerung des Kinns
Schauen wir uns die effektivsten Methoden an, um das Kinn verschwinden zu lassen.
Werfen Sie einen Blick auf dieses Foto. In der Tat sammelt sich unter dem Kinn oft überschüssiges Fett an. Wenn wir abnehmen, werden wir das Fett los und damit auch das Kinn.

Um das 2. Kinn loszuwerden, müssen Sie Ihre Ernährung umstellen. Essen Sie hauptsächlich Ballaststoffe. Verzichten Sie auf fettige Lebensmittel. Nehmen Sie weniger Kalorien zu sich.
Der einzige Nachteil dieser Methode ist, dass Sie nicht nur das Fett unter Ihrem Kinn verlieren können. Sie müssen Sport treiben und insgesamt abnehmen (wobei Sie natürlich besonders auf die Gesichtsmuskeln achten müssen).
Tipp 2: Ernähren Sie sich salz- und zuckerarm.
Salz fördert die Wassereinlagerung. Ihr Körper speichert Wasser – Sie bekommen Schwellungen und ein zweites Kinn im Gesicht.
Trinken Sie viel viel sauberes Wasserum Ihr System zu reinigen und Wassereinlagerungen zu verhindern.
Expertenkommentar:

‚Halten Sie immer sauberes Wasser bereit, wo immer Sie hingehen.
Trinken Sie an normalen Tagen 1,5-2 Liter. Im Sommer sogar bis zu 2,5 Liter. An Flugtagen sollten Sie bis zu 2,8 Liter trinken, bei Männern bis zu 3 Liter.‘
Tipp 3: 3 Mal pro Woche fetter Fisch aus dem kalten Meer
Trotz der Empfehlung, Fett einzuschränken, sollten Sie dreimal pro Woche fetten Fisch essen. Fettige Meeresfische versorgen Ihren Körper mit Omega-3- und Omega-6-Fettsäuren, die die Elastizität der Haut verbessern. Wenn Sie sich entschlossen haben, Ihr 2. Kinn durch eine Diät zu verlieren, ist es wichtig, dass Sie nach dem Abnehmen keinen Truthahnstiel entwickeln.

3 Tipps, wie man ein Doppelkinn schnell abnehmen kann
Tipp 7 Lipolytika und Fettabsaugung
Wenn eine Gewichtsabnahme nicht dazu beiträgt, das Erscheinungsbild Ihres Kinns zu verringern, behandelt Ihr Körper Ihr Kinn vielleicht als Fettspeicher. In solchen Fällen sind Sport und Diät machtlos. Dann ist Hilfe von außen nötig.
Am einfachsten ist es, sich einer Mesotherapie-Kurs mit Michelangelo, einem hochmodernen lipolytischen Mittel. Es handelt sich um ein einzigartiges Medikament, das in den Kliniken der Europäischen Union die Nummer 1 ist.

Kommentar des Experten:

Ohne die Vorzüge von Michelangelo zu schmälern, möchte ich über ein anderes neues Medikament sprechen – Akvalix. Es wurde erst Ende 2013 in Russland eingeführt.
Dieses Produkt wird mit einer Spritze in das Fettgewebe injiziert (Intralipotherapie-Methode), aber es konkurriert in seiner Wirksamkeit mit chirurgischen Fettabsaugung!
Mit Aqualyx dauert es nur 10 Minuten, um ein Doppelkinn loszuwerden.
Sie werden das Ergebnis bereits nach einer Behandlung sehen. Es sind nur 2 oder 3 Behandlungen erforderlich, um ein wirklich sichtbares Ergebnis zu erzielen. Die Methode ist für Frauen bis zu einem Alter von 40-45 Jahren und für Männer bis zu einem Alter von 60 Jahren sehr effektiv.
Aber das ist nicht der einzige Vorteil des Verfahrens. Sobald das Fett beseitigt ist, schrumpft die Haut. Sie und Ihre Bekannten werden einen deutlichen Lifting-Effekt feststellen! Die Beseitigung des Kinns selbst ohne zusätzliche Behandlungen lässt Ihr Gesicht 5-7 Jahre jünger aussehen!
Die dritte Möglichkeit ist die Laserliposuktion des zweiten Kinns. Sie wird durchgeführt mit einer Mikrokanüle durch winzige Einstiche in die Haut durchgeführt, nach denen die Spuren innerhalb von 4 Tagen abheilen. Der Laser zerkleinert nicht nur das Fett. Dabei schrumpft und strafft er und strafft die Haut am Kinn ohne dass weitere Behandlungen erforderlich sind.
Anwendungsbeschränkungen, Wechselwirkungen
Das Präparat darf nicht angewendet werden, wenn Sie auf seine Bestandteile allergisch sind. Es ist bei Kindern unter 15 Jahren (Gel) bzw. 18 Jahren (Kapseln) nicht angezeigt, da es bei Patienten unter 15 Jahren nicht untersucht wurde. Die Kapselform sollte nicht an Patienten mit Laktasemangel oder Malabsorptionssyndrom verabreicht werden.
Laut Beipackzettel erhöht die gleichzeitige Einnahme von Troxerutin und Ascorbinsäure die Wirksamkeit der Behandlung. Es wurden keine Wechselwirkungen mit anderen Medikamenten berichtet.
Troxevasin bei Krampfadern
Troxevasin bezieht sich auf eine wirksame Phlebotherapie. Es wird für die Behandlung von Krampfadern verschrieben. Das Medikament sollte gleichzeitig in Kapsel- und Gelform eingenommen werden. Die Behandlungsdauer kann bis zu drei Monate betragen.
Das Medikament lindert die Krankheitssymptome gut und verursacht bei korrekter Einnahme (wie vorgeschrieben) keine ernsthaften Komplikationen.
Um eine hohe Wirksamkeit der Behandlung zu erreichen, ist es wichtig, das Medikament mit Bewegung zu kombinieren. Die Bewegungstherapie aktiviert die Muskeln der Unterschenkel und Oberschenkel, die den Aufwärtstransport des venösen Blutes fördern. Bewegung am Morgen ist obligatorisch.
Langes Stehen oder Sitzen sollte vermieden werden. Zweimal täglich eine halbe Stunde waagerechtes Liegen ist ratsam, um Müdigkeit und Stauung in den Beinen zu lindern.
Die Phlebotomie-Behandlung muss durch eine Kompressionstherapie ergänzt werden. Strumpfhosen, Strümpfe, Bandagen in verschiedenen Größen, Farben und Elastizitäten sind Produkte, die den Blutfluss korrigieren. Kompressionsprodukte drücken das Bein nicht zusammen und erleichtern den Blutfluss durch die Venen. Strümpfe und Strumpfhosen unterscheiden sich kaum von normaler Unterwäsche. Sie sind sehr angenehm zu tragen und verändern ihre Eigenschaften auch nach dem Waschen nicht.

Wechselwirkungen mit anderen Arzneimitteln
Die Wirksamkeit von Dexamethason wird bei gleichzeitiger Einnahme von Rifampicin, Carbamazepin, Phenobarbiton, Phenytoin (Diphenylhydantoin), Primidon, Ephedrin oder Aminoglutethimid verringert. Dexamethason verringert die therapeutische Wirkung von blutzuckersenkenden Mitteln, blutdrucksenkenden Mitteln, Praziquantel und natriuretischen Mitteln; Dexamethason verstärkt die Wirkung von Heparin, Albendazol und kaliumhaltigen natriuretischen Mitteln. Dexamethason kann die Wirkung von Cumarin-Antikoagulantien verändern.
Die gleichzeitige Anwendung von Dexamethason und hohen Dosen von Glukokortikoiden oder b2-Rezeptor-Agonisten erhöht das Risiko einer Hypokaliämie. Bei Patienten mit Hypokaliämie wird über eine erhöhte Arrhythmogenität und kardiale Glykosidtoxizität berichtet.
Bei gleichzeitiger Einnahme von oralen Kontrazeptiva kann sich die Halbwertszeit von Glukokortikoiden verlängern, was zu verstärkten Wirkungen und Nebenwirkungen führen kann.
Die gleichzeitige Anwendung von Ritodrin und Dexamethason während der Wehen ist kontraindiziert, da sie zum Tod der Mutter aufgrund eines Lungenödems führen kann.
Die gleichzeitige Verabreichung von Dexamethason und Metoclopramid, Diphenhydramin, Prochlorperazin oder 5-HT3-Rezeptor-Antagonisten (Serotonin- oder 5-Hydroxytryptamin-Typ-3-Rezeptoren) wie Ondansetron oder Granisetron ist wirksam bei der Vorbeugung von Übelkeit und Erbrechen, die durch eine Chemotherapie mit Cisplatin, Cyclophosphamid, Methotrexat, Fluorouracil ausgelöst werden.
Besondere Indikationen.
Bei Kindern sollte während einer Langzeitbehandlung die Wachstums- und Entwicklungsdynamik sorgfältig überwacht werden. Bei Kindern in der Wachstumsphase sollten Glukokortikosteroide nur bei signifikanter Indikation und unter engmaschiger ärztlicher Überwachung eingesetzt werden. Bei Kindern unter 14 Jahren ist es ratsam, alle 3 Tage eine 4-tägige Behandlungspause einzulegen, um Wachstumsstörungen während der Langzeitbehandlung mit dem Arzneimittel zu vermeiden.
Kinder, die Kontakt zu Masern- oder Windpockenpatienten haben, erhalten während der Behandlung ein spezifisches Immunglobulin.
Bei Diabetes mellitus, Tuberkulose, bakterieller und amöbischer Dysenterie, Bluthochdruck, thromboembolischen Erkrankungen, Herz- und Nierenversagen, unspezifischer Colitis ulcerosa, Divertikulitis, neu angelegter Darmanastomose sollte Dexamethason nur sehr vorsichtig und unter der Voraussetzung eingesetzt werden, dass die Grunderkrankung angemessen behandelt werden kann. Bei Patienten mit einer Psychose in der Vorgeschichte sollte die Behandlung mit Glukokortikosteroiden nur dann erfolgen, wenn der Patient in Not ist.
Glukokortikosteroid-Entzugserscheinungen können auftreten, insbesondere bei hohen Dosen, wie z. B. Anorexie, Übelkeit, Schläfrigkeit, generalisierte Muskel-Skelett-Schmerzen und generalisierte Schwäche. Nach dem Absetzen des Arzneimittels kann eine relative Nebenniereninsuffizienz noch mehrere Monate lang bestehen bleiben. Treten in dieser Zeit Stresssituationen auf, werden vorübergehend Glukokortikoide und erforderlichenfalls Mineralokortikoide verschrieben.
Vor der Einnahme des Arzneimittels sollten die Patienten auf das Vorhandensein von Magen-Darm-Geschwüren untersucht werden. Patienten mit einer Prädisposition für diese Erkrankung sollten zur Prophylaxe Antazida verschrieben werden.
Während der Behandlung mit dem Arzneimittel sollte der Patient eine Diät einhalten, die reich an Kalium, Proteinen und Vitaminen ist und weniger Fette, Kohlenhydrate und Natrium enthält.
Bei Patienten mit gleichzeitig bestehenden Infektionen oder septischen Erkrankungen muss die Behandlung mit Dexamethason mit einer antimikrobiellen Therapie kombiniert werden.
Lesen Sie mehr:- Welche Beine gelten bei Frauen als lang?.
- Unterarm bezieht sich auf.
- Quergewölbe des Fußes Latein.
- Sprunggelenk des rechten Fußes in Latein.
- Verletzung des Sprunggelenks, ICD-Code 10.
- Kurzer Beuger der Großzehe Latein.
- Beckenknochen Latein.
- Cambal Muskel Latein.
