Mikrographische Chirurgie nach Mohs kann bei Patienten mit hohem Rezidivrisiko empfohlen werden.
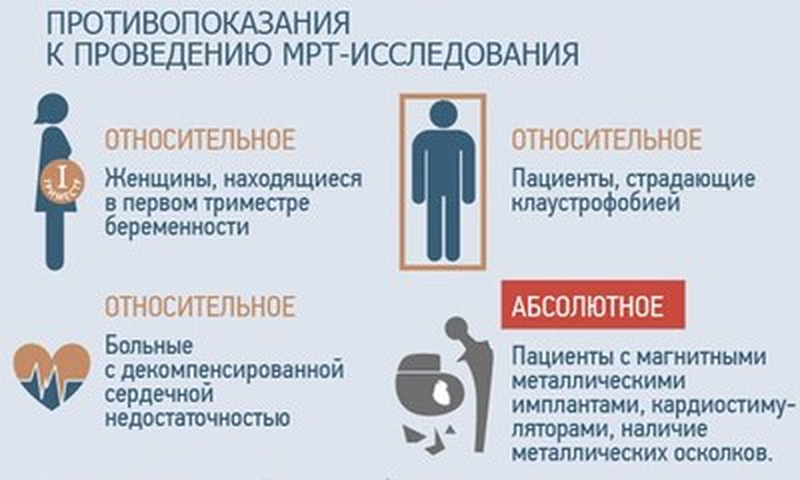
- Ringförmiges Erythem
- Symptomatik
- Gelenke des unteren Gliedmaßenrandes
- Die Gelenke der unteren Gliedmaßen des freien Beins
- Wird eine MRT-Untersuchung des Fußes durchgeführt?
- Indikationen und Kontraindikationen für die MRT-Untersuchung des Fußes
- Symptome der Verkalkung
- Diagnose
- Wie können Fußschwellungen gelindert werden?
- Vorbeugung gegen geschwollene Füße
- Diagnose
- Behandlung der Plantarfasziitis
- Indikationen
- Prinzip der pharmakologischen Wirkung.
- Basalzellkarzinom der Haut
- Anzeichen und Symptome
- Plattenepithelkarzinom
- Symptome und Anzeichen
- Diagnostische Methoden
- Unterscheidung
Ringförmiges Erythem
Das Ringerythem ist eine erythematöse Hautläsion mit ringförmigen Flecken und Ausschlägen. Die Hautfarbe ändert sich zu rot, hellrosa oder bläulich. Je nach Grunderkrankung können Schwellungen, lokales Fieber und andere Symptome auftreten. Die Verfärbung der Haut wird durch eine Erweiterung des Lumens der Kapillaren, die das Bindegewebe durchdringen, und den damit verbundenen Blutstau verursacht.
Es gibt verschiedene Arten von Erythema annulare, je nach Ursache der Erkrankung:
- Erythema migrans (Erythema darius centrifugalis) – betrifft meist Männer mittleren Alters, seltener Kinder und ältere Menschen und wird als infektiös-allergische Erscheinung eingestuft;
- Erythema migrans (transmissibles Erythema migrans) – eine Infektionskrankheit, die durch den Biss einer mit dem Borrelienbakterium infizierten Zecke verursacht wird;
- Erythema rheumatica oder Erythema annulare, eines der mit rheumatischem Fieber verbundenen Symptome, das häufig bei Kindern und Jugendlichen auftritt.
Das ringförmige Erythem kann sich wie folgt darstellen:
- in der exfoliativen Form – mit Schuppung der abgestorbenen Haut an den Rändern oder auf der gesamten Oberfläche der Flecken;
- in der vesikulären Form – mit kleinen flüssigkeitsgefüllten Bläschen, die an den Rändern oder auf der gesamten Oberfläche der Flecken auftreten
- die Girlandenform, mit dem mildesten Verlauf, gekennzeichnet durch blassrosa Flecken, die in Ketten oder Girlanden erscheinen und nach einigen Tagen verschwinden;
- die mikrohirlitische Form mit kleinen Flecken von bis zu 1 cm Durchmesser, die manchmal von Schuppung oder Blasenbildung begleitet werden und einen langen Verlauf haben.
Andere, sehr seltene Formen des Erythema annulare, wie z. B. das telangiektatische Erythem, das purpurne Erythem oder das Erythema thickens, werden in der medizinischen Literatur erwähnt.
Symptomatik
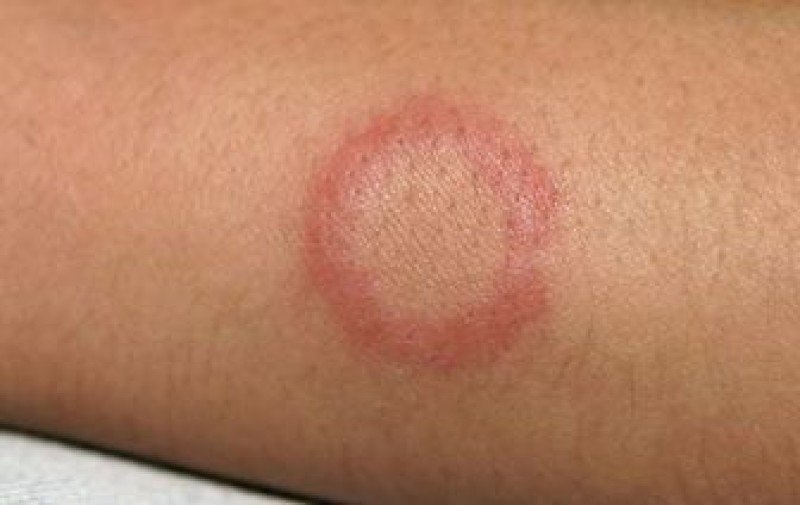
Das Hauptsymptom der Krankheit ist ein charakteristisches Hauterythem in Form von unregelmäßigen Ringen mit einem hellen Rand, der sich von der Hautoberfläche abhebt. Beim Erythema centrifugale dardieri treten diese Ringe in der Regel auf der Haut auf, die normalerweise von Kleidung bedeckt ist – auf dem Rücken, dem Bauch, der Brust und den Unterarmen. Das Erythema dardieri nach einem Mückenstich ist ein einzelner Fleck, der sich von der Infektionsstelle ausbreitet und in seiner endgültigen Form einen Durchmesser von 20-25 cm erreichen kann. Die Flecken können von Juckreiz oder Brennen begleitet sein. Bei der rheumatischen Form der Pathologie treten keine Beschwerden auf.
Nur ein Arzt kann die Krankheit genau diagnostizieren. Zögern Sie nicht mit Ihrer Konsultation – rufen Sie an unter +7 (495) 775-73-60
Gelenke des unteren Gliedmaßenrandes
In diesem Teil des menschlichen Körpers gibt es zwei symmetrisch angeordnete Iliosakralgelenke und ein halb liegendes Gelenk – die Schambeinfuge, die oft auch als Schambeinfuge bezeichnet wird.

Die Schambeinfuge ist eine halbbewegliche Verbindung der oberen Äste der Schambeinknochen des Beckens, die eine Scheibe aus Faserknorpel ist. Ihre vordere Fläche ist 3-5 mm breiter als die hintere Fläche.
Bei manchen Menschen befindet sich in der Schambeinbindehaut ein Spalt, der mit avaskulärer Flüssigkeit gefüllt ist. An den Kontaktflächen mit der Bandscheibe ist das Knochengewebe von hyalinem Knorpel bedeckt.
Zur Erinnerung. Bei Männern ist das Longissimus-Gelenk der Ansatzpunkt des Bandes, an dem der Penis aufgehängt ist. Bei Frauen wird während der Schwangerschaft ein spezielles Hormon namens Elastin produziert, das die Schambeinfuge beweglicher macht und so den Geburtsvorgang ermöglicht.
Wie der Name schon sagt, befindet sich das Iliosakralgelenk dort, wo das Kreuzbein im Becken auf den Hüftknochen trifft. An ihren Berührungspunkten, den so genannten Gelenkflächen, ist das Knochengewebe von Faserknorpel überzogen.
Diese beiden Gelenke sind in ihrer Form flach, und es gibt keine Bewegung.
Die Gelenke der unteren Gliedmaßen des freien Beins
Das menschliche Bein besteht aus 3 Teilen – der Hüfte, dem Unterschenkel und dem Fuß. Ihre Beweglichkeit wird durch die Hüft-, Knie- und Fußgelenke gewährleistet.
Erwähnenswert ist auch, dass die Gelenke der unteren Gliedmaßen besonders stark und stark belastet sind. Zu den am häufigsten geschädigten Gelenken gehört das Knie.
Das liegt an seiner ‚unvollkommenen‘ Geometrie, die die Natur mit stabilisierenden Bändern, Sehnen und Meniskus ausgestattet hat. Schäden an diesen machen das Knie zum ‚Problemführer‘ unter allen Teilen des Beins.
Wird eine MRT-Untersuchung des Fußes durchgeführt?
Es gibt zwei Arten von MRT-Scannern: offene und geschlossene. Bei ersteren befindet sich der Magnet oben und unten, während bei letzteren der Umfang innerhalb des gesamten Gentrifizierungsrings liegt. Ein geschlossener CT-Scanner liefert aufgrund der höheren Feldstärke, die auf den zu untersuchenden anatomischen Bereich gerichtet ist, Bilder von besserer Qualität als ein offenes Gerät. Das Medizinische Zentrum ‚Magnes‘ verfügt über einen 1,5-Tesla-CT-Scanner von Siemens aus deutscher Produktion, der sich durch seine hohe Leistung und die Klarheit der erzielten Ergebnisse von seinen analogen Geräten unterscheidet. Eine Reihe von Sonderfunktionen ermöglicht es, die Verfahrensmerkmale für jeden einzelnen Patienten einzustellen.
Indikationen und Kontraindikationen für die MRT-Untersuchung des Fußes
Diese Methode wird von Ärzten zur Bestätigung der Erstdiagnose und zur Abklärung des Zustands von Strukturen bei der Planung chirurgischer Eingriffe eingesetzt. Der Facharzt entscheidet anhand der folgenden Beschwerden des Patienten über die Notwendigkeit einer nicht-invasiven instrumentellen Fußuntersuchung:
- Schmerzen (akut oder chronisch) im distalen Teil der unteren Extremität, die über einen längeren Zeitraum nicht auf eine Behandlung ansprechen;
- äußere Anzeichen einer Entzündungsreaktion in Form von Hautverfärbungen, Schwellungen, Verformungen oder Vergrößerungen des Fußes
- Einschränkung oder Unfähigkeit zur Bewegung
- Beschwerden in Form von Kribbeln, Knirschen oder Taubheit des Fußes;
- undifferenzierte oder nicht eindeutige Läsionen, die durch andere Untersuchungen abgeklärt werden müssen;
- Durchblutungsstörungen des Fußes;
- Vorhandensein von neoplastischen Prozessen primärer oder sekundärer Natur, die bei der visuellen Inspektion, der Palpation usw. deutlich sichtbar sind.
Die MRT ist ein schmerzfreies und völlig sicheres Verfahren, das keine nachteiligen Auswirkungen auf den menschlichen Körper hat. Zu den Kontraindikationen gehören:
- Schwangerschaft – die direkte Auswirkung auf den Fötus während der Untersuchung ist nicht vollständig erforscht, daher raten Experten von der Durchführung von Manipulationen ab, insbesondere zu Beginn der Schwangerschaft (erstes Trimester);
- das Vorhandensein von Metallplatten (außer Titan), Prothesen, Stiften, Gefäßklammern im Körper kann ein Hindernis für die Untersuchung darstellen – die oben genannten Gegenstände verringern die Aussagekraft der Bilder und können aufgrund ihrer Wechselwirkung mit dem Magnetfeld unerwünschte Wirkungen hervorrufen;
- Kardiostimulatoren und Neurostimulatoren, die im Körper installiert sind, sind ein Grund, das Verfahren abzulehnen, da sie durch den Betrieb des Geräts beeinträchtigt werden;
- Klaustrophobie – Sie können eine Panikattacke bekommen, weil Sie Angst vor geschlossenen Räumen haben. Sie sollten mit Ihrem Arzt darüber sprechen, wie Sie dies in den Griff bekommen können. Vor der Untersuchung kann ein Beruhigungsmittel verschrieben werden.
Symptome der Verkalkung
Im Frühstadium ist die Diagnose sehr schwierig, da sie keine Symptome aufweist. Einige Arten haben jedoch ein klares klinisches Bild.
Bei der systemischen Form der Verkalkung, d. h. wenn die Haut und die Gelenke betroffen sind, ist die Epidermis mit kleinen Bläschen bedeckt und es gibt keine Veränderung der Textur oder Farbe. Mit dem Fortschreiten der Pathologie schwellen die Kalziumkonglomerate an, werden bei Berührung dichter und verändern ihre Farbe. Eine Fistelbildung ist möglich.
Kalziumablagerungen können bei einer Routineuntersuchung durch einen Facharzt oder einer instrumentellen Untersuchung an Zähnen, Knochen, Gefäßen, Muskel- und Nervenfasern gefunden werden. Die Anhäufung des Makronährstoffs an Organgeweben führt zu einer Beeinträchtigung der Organfunktion.
Wenn der Herzmuskel und das Gefäßsystem geschädigt sind, verspürt der Patient Schmerzen im Brustbein, im Arm, im Nacken und im Rücken, die über einen längeren Zeitraum anhalten. Auch der Blutfluss ist beeinträchtigt, was zu einem Anstieg des Blutdrucks und einem Kältegefühl in den Gliedmaßen führt.
Sind die Nieren geschädigt, verstärken sich die Vergiftungserscheinungen, die Harnausscheidung wird beeinträchtigt und die Haut wird trocken und schlaff. Ist der Magen-Darm-Trakt verkalkt, wird der Magen-Darm-Trakt in Mitleidenschaft gezogen, was zu Übelkeit, Erbrechen, Schweregefühl in der Bauchgegend und Verstopfung führt.
Wenn das Gehirn geschädigt ist und sich große Mengen an Kalzium ansammeln, kommt es zu häufigen Kopfschmerz- und Schwindelanfällen, erhöhtem Hirndruck, Koordinationsstörungen, Gedächtnisstörungen, Seh- und Hörproblemen. Mit dem Fortschreiten der Krankheit kann es zu Ohnmachtsanfällen kommen.
Gleichzeitig führt die Kalzinose zu Leistungsschwäche, ständiger Demenz und Müdigkeit, Schwäche und Gewichtsverlust.
Diagnose
Zur Bestätigung der Diagnose werden Röntgenaufnahmen gemacht. Mit ihrer Hilfe lassen sich Art und Größe der Ablagerung sowie das Ausmaß der Schädigung des Organs, in dem sich das Kalkkonglomerat befindet, feststellen. Der Doppler-Ultraschall wird als zusätzliche Untersuchungsmethode empfohlen:
- Doppler-Ultraschall zur Untersuchung des Zustandes des Gefäßsystems;
- EKG zur Untersuchung des Herzmuskels;
- CT-Untersuchung mit Kontrastmittelgabe;
- MRT.
Um die Ursache der Gewebeverkalkung festzustellen, werden zusätzliche Untersuchungen in Form von allgemeinen klinischen und biochemischen Bluttests angeordnet. Mit letzteren kann der Kalzium-, Phosphor- und Magnesiumspiegel im Blut bestimmt werden. Bei eingeschränkter Nierenfunktion wird eine allgemeine klinische und bakteriologische Untersuchung des Urins angeordnet, um die Nierenfunktion zu beurteilen.
Zum Ausschluss eines bösartigen Tumors in dem betroffenen Organ wird eine Gewebebiopsie angeordnet. Bei dieser Methode wird biologisches Material entnommen und unter dem Mikroskop unter Laborbedingungen untersucht. Die Biopsie hilft auch, zwischen gutartigen und bösartigen Tumoren zu unterscheiden.
Wie können Fußschwellungen gelindert werden?
Je nach Ursache der Schwellung ist die Behandlung unterschiedlich. Zur Linderung der Symptome werden wahrscheinlich Diuretika, eine spezielle Diät und Kompressionskleidung verschrieben. Wenn Sie an einem inneren Organleiden leiden, befolgen Sie den Rat Ihres Arztes, und die unangenehmen Symptome werden mit der Krankheit verschwinden.
Um vorübergehende Schwellungen loszuwerden oder die Symptome vor der Behandlung zu lindern, können Sie eine Wechseldusche nehmen, sich mit leicht angehobenen Füßen und einem Kissen darunter hinlegen und Ihre Füße sanft nach oben massieren.
Vorbeugung gegen geschwollene Füße
Wenn Sie sich einer guten Gesundheit erfreuen, Ihre Füße aber immer noch geschwollen sind, müssen Sie möglicherweise einige Änderungen in Ihrer Lebensweise vornehmen. Zunächst einmal sollten Sie den Verzehr von salzigen und scharfen Speisen einschränken, da diese Flüssigkeit binden. Achten Sie darauf, wie viel Wasser Sie trinken – ein durchschnittlicher Mensch sollte nicht mehr als 2,5 Liter pro Tag zu sich nehmen.
Machen Sie regelmäßig kurze Pausen und strecken Sie müde Beine, wenn Sie im Sitzen oder Stehen arbeiten. Versuchen Sie, nicht den ganzen Tag hohe Absätze zu tragen, und achten Sie auf Ihre Sitzposition: Sie sollten nicht verkehrt herum sitzen und die Stuhlkanten sollten nicht auf Ihre Oberschenkel drücken.
Wenn all diese Maßnahmen zur Verringerung der Schwellung nicht helfen, sollten Sie den Gang zum Arzt nicht aufschieben. Auch wenn Sie kein Gesundheitsproblem haben, kann ein qualifizierter Facharzt Ihnen helfen, ein Mittel gegen Ihre unangenehmen Symptome zu finden, und Ihr Leben wird angenehmer werden.
Diagnose
In den meisten Fällen beruht die Diagnose auf einer klinischen Untersuchung des Patienten, d. h. auf subjektiven und objektiven Symptomen.
Seltener ist eine instrumentelle Diagnose erforderlich. Sie wird benötigt, wenn die Diagnose schwierig zu stellen ist oder wenn der Arzt die Plantarfasziitis von anderen Krankheiten abgrenzen muss.
Die Aponeurose kann durch Ultraschall oder MRT sichtbar gemacht werden. Das Hauptsymptom ist eine Verdickung der Fußsohlensehne, die normalerweise 2-4 mm beträgt und bei Fersensporn 6-10 mm. Ultraschall und MRT werden auch eingesetzt, um andere Krankheiten auszuschließen, die Fersenschmerzen verursachen.
Behandlung der Plantarfasziitis
Die Behandlung der Plantarfasziitis ist in den allermeisten Fällen konservativ. Die folgenden Techniken werden angewandt:
Modifizierung der körperlichen Aktivität. Eine Verringerung der körperlichen Aktivität führt auch ohne Behandlung innerhalb von 6 Monaten zu einem Rückgang der Schmerzen.
NSAIDS. Medikamente mit schmerzstillender Wirkung. Sie helfen bei der Schmerzlinderung, haben aber keine Auswirkungen auf die Langzeitprognose.
Therapeutische Übungen (LFK). Die Übungen dienen der Dehnung der Plantarfaszie. Sie beseitigen funktionelle Risikofaktoren für einen Fersensporn, wie z. B. eine Schwäche der kurzen Fußmuskeln und eine Überlastung der Achillessehne. Der Patient geht in die Hocke, stützt sich an einer Wand ab und steigt Treppen hinauf und hinunter, wobei er nur den vorderen Fuß auf die Stufe setzt.
Schuhwerk. Eine feste Sohle von mindestens 5 mm Dicke und ein 2-3 cm hoher Absatz sind erforderlich. Ein Wechsel des Schuhwerks ist besonders wichtig für Patienten, die lange Zeit auf den Beinen sind. Enge, abgenutzte, zu große oder unbequeme Schuhe verschlimmern die Symptome der Plantarfasziitis.
Einlegesohle. Nur maßgefertigte Einlegesohlen, keine Fabrikware, sind wirksam. Zu den Einlagen gehören Fußpolster. Sie stützen das Längsgewölbe des Fußes, indem sie die Plantaraponeurose in Dehnung halten. Dies ist ein pathogenetischer Vorgang, der die Spannung an der Ansatzstelle des Fersenbeins verringert. Orthesen sind wirksamer als Fersensohlen. Sie verringern nicht nur die Symptome, sondern tragen auch zur Genesung des Patienten bei (die Aponeurose baut sich allmählich wieder auf).
Kinesiotaping. Ein Tape (selbstklebendes Gummiband) wird auf den Fuß geklebt, um die Beweglichkeit des Fußgewölbes zu verringern und die Faszien in der zweiten Phase des Schrittes (beim Abrollen des Fußes) zu verlängern. Diese Methode ist wirksam, aber für den Patienten unangenehm und der Verband muss regelmäßig gewechselt werden. Sie wird daher hauptsächlich als vorübergehende Maßnahme eingesetzt: zur Verbesserung der Symptome, während auf die Einlagen gewartet wird.
Indikationen
Ibuprofen gehört zur Gruppe der nichtsteroidalen Antirheumatika (NSAIDs): Derivate der Phenylpropionsäure. In den Gebrauchsanweisungen für Tabletten und Kapseln für Erwachsene finden sich hauptsächlich Angaben zur symptomatischen Behandlung von Gelenk- oder Wirbelsäulenerkrankungen (rheumatoide Arthritis, Osteoarthritis, Synovitis, Radikulitis), zur Schmerzkontrolle bei Traumata, Myalgien und Neuritis. Die Formulare für Kinder enthalten folgende Indikationen: Halsschmerzen, Schmerzen bei Mittelohrentzündung, Schmerzen beim Zahnen, Fieber bei akuten Atemwegsinfektionen oder Grippe, Linderung fieberhafter Symptome bei Infektionen im Kindesalter und Reaktionen nach Impfungen.
Natürlich sind die Indikationen nicht auf die oben genannten beschränkt. Im Folgenden werden die häufigsten Krankheitsbilder aufgeführt, bei denen Ibuprofen Entzündungen und Schmerzen lindert:
- Erkrankungen des Bewegungsapparats, Schmerzlinderung: Morbus Bechterew, Radikulitis, Osteochondrose der Wirbelsäule, Exazerbation der Gicht, Polyarthritis, Psoriasis-Arthritis, Sehnenentzündung, Weichteilentzündung bei Trauma, Rückenschmerzen, Gelenkschmerzen, Trauma, Verstauchungen, Verrenkungen, verschiedene Arten von Myalgien.
- Erkrankungen des peripheren Nervensystems: Neuralgien und Neuritis.
- Gynäkologie: primäre Dysmenorrhoe, sekundäre Dysmenorrhoe, Schmerzen im Zusammenhang mit schmerzhafter Menstruation, mit Entzündungen der Anhängsel.
- Schmerzstillende Wirkung bei verschiedenen Arten von Schmerzen: Zahnschmerzen, Kopfschmerzen, Migräne, Halsschmerzen, Ohrenschmerzen bei Mittelohrentzündung, Muskelschmerzen.
- Verwendung als fiebersenkendes Mittel bei Fieber, Grippe, SARS und Erkältungen. Fieber bei Infektions- und Entzündungskrankheiten.
- Linderung nach Impfungen, auch gegen Coronaviren.
Prinzip der pharmakologischen Wirkung.
Ibuprofen gehört zur Gruppe der nichtsteroidalen Antirheumatika (NSAIDs), die Derivate der Phenylpropionsäure sind.
Vier Darreichungsformen sind in der Apotheke erhältlich:
- Liegen keine gastrointestinalen Kontraindikationen vor, wählt man in der Regel Tabletten oder Kapseln.
- Bei akuten Magenproblemen oder wenn der Patient aus irgendeinem Grund keine Tabletten schlucken kann, werden Zäpfchen verschrieben.
- Kleinkindern werden Sirupe verschrieben. Die meisten Kinderärzte bevorzugen bei Fieber Ibuprofen anstelle von Paracetamol, da Ibuprofen schneller und länger wirkt und ein geringeres Sicherheitsprofil aufweist, da es keine toxischen Stoffwechselprodukte enthält.
- Bei Gelenk-, Muskel- und Rückenschmerzen sowie bei Verletzungen ist eine Salbe ideal.
Basalzellkarzinom der Haut
Basaliom – ist die häufigste, aber auch die sicherste Form von Hautkrebs. Der Tod durch Basaliose ist nur in sehr fortgeschrittenen Fällen oder bei aggressiven (basosquamösen) Formen des Tumors möglich. Der günstige Verlauf der Basaliose ist darauf zurückzuführen, dass sie fast nie metastasiert (nur 0,5 Prozent der Fälle).
Anzeichen und Symptome
Das Basaliom tritt am häufigsten an der Nasenhaut auf, etwas seltener im Gesicht und viel seltener an anderen Körperstellen.
Die höchste Inzidenz liegt im Alter von über 40 Jahren. Der jüngste Patient, bei dem ein Basaliolom histologisch diagnostiziert wurde, war 39 Jahre alt.
Wie das Basalzellkarzinom der Haut aussieht, hängt von seiner Form ab:
- Noduläre Form (engl. (gleichbedeutend mit ‚knotig). Der Tumor erscheint als Knötchen. Er unterscheidet sich von anderen Hautwucherungen durch eine erhöhte Anzahl von Gefäßen auf der Oberfläche, einen wachsartigen Glanz und kleine bläulich-graue Einschlüsse. Alle diese Zeichen sind auf dem Foto zu sehen.
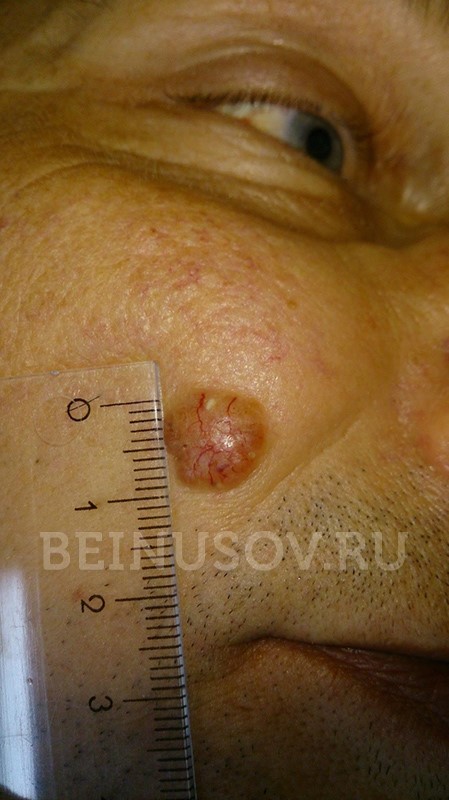
Ein weiteres charakteristisches Merkmal kann auch auf der Oberfläche eines knotigen Basalioms auftreten: die Ulzeration.
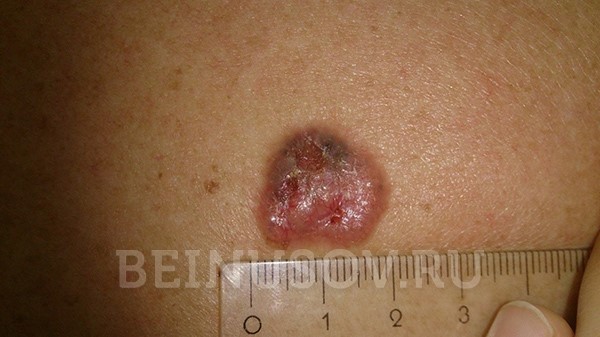
- Oberflächliche Form Das Basaliom erscheint in der Regel als geröteter Bereich auf der Haut. Elemente der Abschuppung und der bereits erwähnte wachsartige Glanz sind ebenfalls möglich.
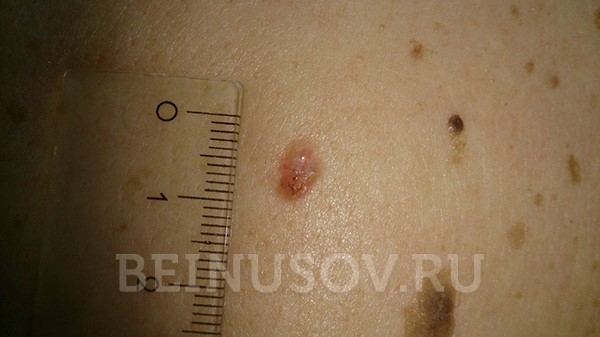
- Die sklerodermieähnliche Form ist sehr selten und oft schwer zu diagnostizieren. Sie ist durch eine hellere und festere Verdickung im Vergleich zur umgebenden Haut gekennzeichnet.
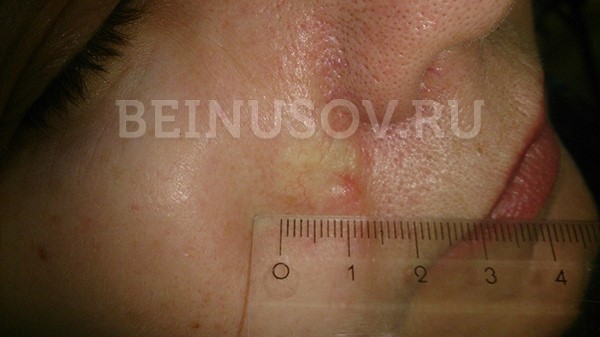
Plattenepithelkarzinom
Tritt seltener auf als das Basaliom, ist der zweithäufigste Hautkrebs und hat eine etwas ungünstigere Prognose. Es ist jedoch zu beachten, dass der Verlauf der Krankheit deutlich weniger bösartig ist als der des Melanoms.
Metastasen sind mit durchschnittlich 16 % der Fälle relativ selten (1). Patienten mit einem kutanen Plattenepithelkarzinom von weniger als 2 cm Größe haben eine 5-Jahres-Überlebensrate von etwa 90 %; bei größeren Tumoren und Überwucherungen liegt die Überlebensrate bei weniger als 50 % (1).
Es kann an jeder Stelle des Körpers auftreten, auch an den Genitalien und Schleimhäuten, am häufigsten jedoch an sonnenexponierten Stellen.
Symptome und Anzeichen
Wie das kutane Plattenepithelkarzinom aussieht, hängt weitgehend von der klinischen Form der Erkrankung ab.
Keratotische Form – Eine erhabene oder flache Oberfläche, die mit hornartigen Schuppen bedeckt ist, die sich ansammeln und abfallen können. Kann bei Wunden bluten.
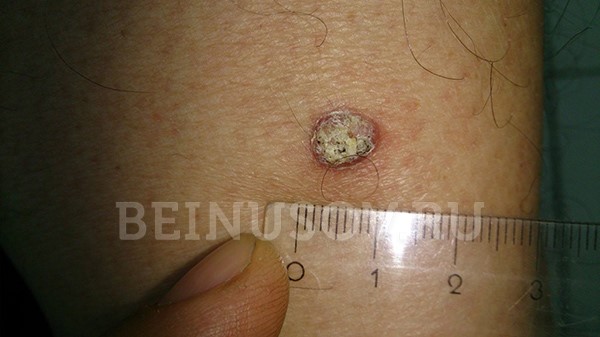
Kutanes Plattenepithelkarzinom in der verhornten Form
Es ist wichtig zu beachten, dass unter der Maske des Hauthorns eine verhornte Form des Plattenepithelkarzinoms vorhanden sein kann. Daher sollten solche Wucherungen immer nur mit einer histologischen Untersuchung entfernt werden:
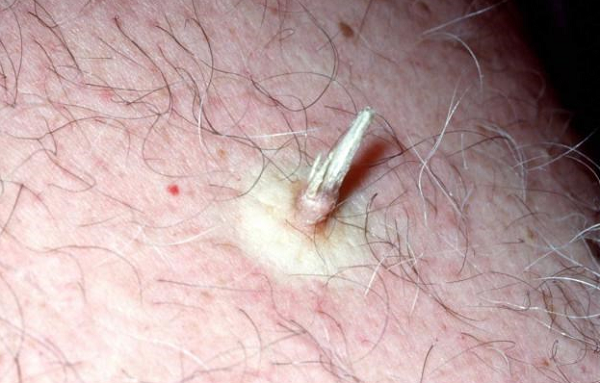
Das Horn der Haut muss entfernt und histologisch untersucht werden – unter seiner Maske kann sich ein hornartiges Plattenepithelkarzinom verbergen.
Endophytische Form ’nicht hornartig‘ (wächst in das umliegende Gewebe). Sie sieht meist wie eine lang anhaltende Wunde oder Ulzeration aus, die sich im Laufe der Zeit vertiefen und ausweiten kann.
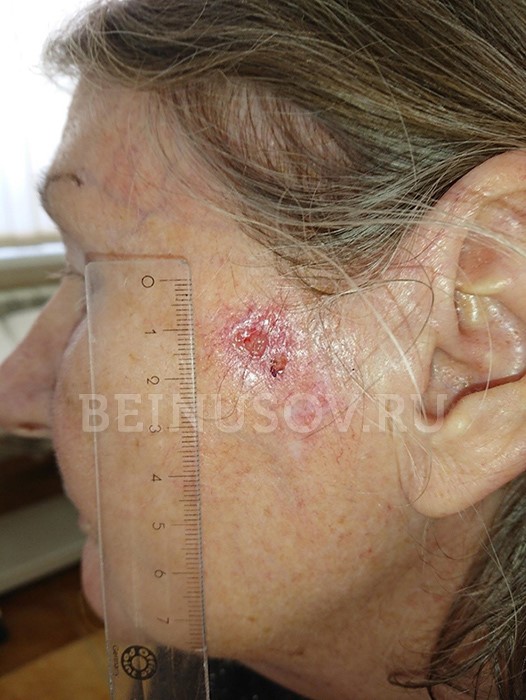
Diagnostische Methoden
Instrumentelle radiologische Diagnosemethoden werden zum Nachweis der Pathologie eingesetzt:
Ziel der durchgeführten Untersuchungen ist es, die genaue Lage des pathologischen Herdes und seine strukturelle Analyse festzustellen.
Alle Methoden sind wichtig, um die Enostose von gutartigen oder bösartigen Tumoren zu unterscheiden, die unterschiedliche therapeutische Maßnahmen erfordern.
Schauen wir uns einige der diagnostischen Indikatoren der Enostose genauer an.
Auf dem Röntgenbild sind ‚Knocheninseln‘ als homogene Verdunkelung von Knochenbereichen zu erkennen, deren Konturen klar und unregelmäßig sind.
Sie sollten auf dem erhaltenen Bild nicht vorhanden sein:
- Knochendislokationen;
- Periostreaktion;
- Ausgedünntes, geschädigtes Periosteum;
- Perioperiostale Gewebestrukturreaktion der knöchernen epiphysären Weichteilstrukturen;
- Anhäufung von Kontrastmittel.
Die Pathologie hat in der Regel einen einzigen Nidus, bei Osteoporose oder angeborenen Erkrankungen können jedoch mehrere Nidus vorhanden sein.
Die Computertomographie (CT) zeigt eine Dichte von 600-1500 Einheiten auf der Hounsfield-Skala.
Diese Methode ist aussagekräftiger als die vorherige. Mit ihr lassen sich die Gewebestrukturen anhand ihres Flüssigkeitsgehalts unterscheiden.
Eine Enostose zeigt sich durch folgende Merkmale:
- Homogenes hypointenses Signal in allen Programmen;
- Klare äußere Konturen;
- Fehlen eines periorbitalen Ödems;
- Fehlen einer Knochenmarkssklerose;
- Fehlen von Kontrastmittel, wenn ein intravenöses Kontrastmittel verabreicht wird.
Die MRT kann Enostosen von Knochenpathologien wie osteogenen Sarkomen, osteoblastischen Metastasen und Osteoidosteomen unterscheiden.

Unterscheidung
Die Differenzierung der Pathologie ist äußerst wichtig. Die Enostose äußert sich in der Regel durch pathognomonische Symptome. Signifikante Läsionen verursachen oft Probleme bei der Differenzialdiagnose, so dass weitere Untersuchungen erforderlich sind.
Die Bedeutung der Differenzierung nimmt zu, wenn man bedenkt, dass einige bösartige Erkrankungen ähnliche Symptome wie die Enostose aufweisen.
Gehen wir näher auf die Frage der Differenzialdiagnose ein.
In den meisten Fällen sind die Lokalisationen dieser Pathologie die gleichen:
In sehr seltenen Fällen kann der pathologische Herd in den kurzen und langen Knochen entstehen.
Der Läsion liegen knöcherne Gewebestrukturen unterschiedlichen Reifegrades zugrunde.
Das größte Problem bei der Differentialdiagnose ist die Lokalisation der Verknöcherungen im Kieferknochen.
In den meisten Fällen wird die Pathologie zufällig bei radiologischen Untersuchungen aufgrund von Traumata, Sinusitis und anderen Erkrankungen entdeckt.
Tabelle 1 enthält Beispiele für die Unterschiede und Gemeinsamkeiten zwischen Osteom und Enostom.
Die große Mehrheit der flachen Knochen (Schädelbasis, Schulterblatt, Nasennebenhöhlen)
Lange Röhrenknochen, Rippen, Wirbelsäulen
Lesen Sie mehr:- Außenknöchel des rechten Schienbeins.
- Fußmuster.
- Beschreibung des menschlichen Fußknochens.
- Vorderer Unterschenkelbereich.
- Loch in der Ferse.
- Reiben der Ferse.
- Was tun, wenn die Turnschuhe in der Ferse drücken?.
- Die Knochen der menschlichen Ferse.
