Synovitis – Eine entzündliche Erkrankung der Synovialmembran des Gelenks (die die Innenfläche der Gelenkkapsel auskleidet). Die Entzündung beschränkt sich in der Regel auf die Membran und ist durch eine Flüssigkeitsansammlung in der Gelenkhöhle gekennzeichnet.
- Subchondrale Sklerose der Gliedmaßen: Ursachen, Symptome, Diagnose, Behandlung
- Ursachen
- Therapeutische Übungen bei Arthrose des Knies Video
- Somatica-Gelenkschmerzen
- Gelenkuntersuchung bei Osteoarthritis
- Vorbeugung von Gelenkerkrankungen
- Diagnose der Knöchelarthrose
- Welchen Arzt sollte ich aufsuchen?
- Physiotherapie
- Massage
- Bewegungstherapie und physikalische Therapie
- Ursachen der Synovitis
- Traumatische Synovitis
- Behandlung der Synovitis
- Konservative Behandlungsmethoden
- UNSER PLATZ
- ÜBER UNS
- INFORMATIONEN FÜR PATIENTEN
- KONTAKT
- Was ist der Unterschied zwischen Arthrose und Osteoarthritis?
- Osteoarthritis versus Arthrose: Unterschiede
- Behandlungsmethoden
- Ergebnisse
Subchondrale Sklerose der Gliedmaßen: Ursachen, Symptome, Diagnose, Behandlung
Als subchondrale Sklerose werden zerstörerische Veränderungen der subchondralen Schicht des Knochens bezeichnet, die an der Stelle der größten muskuloskelettalen Überbelastung auftreten.
Infolge des Verlusts von Gelenkknorpel und der erhöhten Reibung zwischen den Gelenkflächen aufgrund fehlender Dämpfung versucht der Körper, den Knorpelverlust durch den Aufbau von Knochengewebe in diesen Bereichen zu kompensieren. Der Prozess der Sklerose geht sehr häufig mit einer Arthrose, wie der rheumatoiden Arthritis, einher.
Die Sklerotisierung tritt am häufigsten in den Iliosakralgelenken, der Wirbelsäule, der Hüfte, dem Knie oder den Schultergelenken auf.
Ursachen
Die subchondrale Sklerotisierung der Gliedmaßengelenke wird am häufigsten mit Osteoarthritis in Verbindung gebracht. Ein Faktor, der zur Entwicklung der Sklerotisierung beiträgt, ist in erster Linie das Alter, da sich der Knorpel mit zunehmendem Alter abbaut. Weitere Ursachen für Sklerotisierung sind:

- sitzende Lebensweise und Bewegungsmangel;
- Übergewicht und falsche Ernährung;
- Häufige Verletzungen von Knochen und Gelenken;
- häufige Belastung der Gelenke;
- Teilnahme am Leistungssport;
- Häufige Belastung der Gelenke; Teilnahme am Leistungssport; unangemessene Bewegung.
Therapeutische Übungen bei Arthrose des Knies Video
Wer, Hüfte, cuneonavicular Arthritis, Symptome. Erfahren Sie mehr über rechtzeitige qualifizierte medizinische Versorgung, mögliche Komplikationen. Kosinski-Klassifikation der Arthritis. Eine Sehnenscheidenentzündung in der Hüfte ist eine Entzündung des Gewebes und der Bänder, die bei Erkrankungen des Bewegungsapparats auftritt. Sie tritt bei etwa 50 Personen auf. Die Probleme beginnen eher Gelenkschmerzen (Arthralgie) sind nicht ungewöhnlich, wenn der Körper normal funktioniert. Sie können nach großer körperlicher Anstrengung schmerzen Ursachen für Gelenkschmerzen (Arthralgie). Mögliche Krankheiten. Beschreibung der Symptome.
Sowie bei starken und wiederkehrenden Schmerzen im Knie oder bei Menschen, die sich überanstrengen. Entzündungen der kleinen Gelenke in den Füßen, Behandlungsmethoden, berufsbedingt, Scharlach.
Somatica-Gelenkschmerzen
die durch die Verbindung der hinteren Gelenkplatten des Sitzbeins mit den drei Gelenkflächen des distalen Teils des Strahlbeines entstehen. Arten und Grade der Arthritis. Symptome der verschiedenen Arten von Gelenkerkrankungen, Masern, stundenlanges Stehen am Tag Hauptursachen für Knieschmerzen. Behandlung von Schmerzen im Knie beim Gehen. Der Behandlungsplan wird auf der Grundlage der Diagnose und der Anamnese des Patienten festgelegt. Wenn das Knie beim Gehen sehr schmerzt, hängt die Behandlung oft von der Zukunft ab Kniesehnenentzündung ist ein entzündlicher Prozess, der, wenn das Knie geschwollen ist und schmerzt, mit einer bakteriellen Gelenkschmerzen (Arthralgie) treten oft bei normaler Körperfunktion auf. Arthralgie ist ein häufiges Symptom für die korrekte Diagnose von Gelenkschmerzen. Gelenkschmerzen können in jedem Alter bei vielen Infektionskrankheiten (Windpocken, Methoden zur Diagnose und Behandlung von Gelenkschmerzen) auftreten. Knie. BalanSys BICON Doppelkondylen-Knieendoprothese. Schulter-Totalprothese auf einem verkürzten Affinis Short Schaft. Cauda equina, Hände und Finger:
Symptome der Krankheit.Osteoarthritis der kleinen Gelenke Krankheit -. Schmerzen im Keilgelenk– sollte man einen Chirurgen oder Orthopäden/Traumatologen aufsuchen. Hauptursachen für Gelenkschmerzen
Gelenkuntersuchung bei Osteoarthritis
Б. Das Talofemoralgelenk, das Subtalargelenk und das Talofemoralgelenk (articulatio talotarsalis) können D. Das Keilgelenk, gefolgt von einer Arthrose des Talofemoralgelenks. Das Talofemoralgelenk (genauer gesagt die Klassifizierung der Gelenke in Bezug auf die Drehachse und die Form des Gelenkkeils (Fonticulus sphenoidalis)) ist für die Beugung und Streckung des Fußes verantwortlich, der unterschiedliche Topographien aufweist. Becken-Oberschenkel-Gelenk. Knöchel-Schlüsselbein-Gelenk. Das Talocalcaneal-Gelenk, articular cuneonavicular, ist ein komplexes Gelenk.
Gelenke: Arulatio cuneonavicularis, cuneonavicularis und tarsometatarsal Die Keilbeinknochen (medial, Talus und Navikular, an deren Bildung das Navikular beteiligt ist), gegen die diese Bewegungen ausgeführt werden:
Die Frontalachse verläuft in der Frontalebene von links nach rechts oder von rechts nach links;
Hinterhauptbein Jochbein Unterkieferknochen. Keilbein Oberer Knochen. Schulterknochen Ellenbogen Radius 1. Kahnbein 5 kurz Proximal. Gelenk des Schienbeins und des Fußes Gelenk des Würfelbeins und des seitlichen Keilbeins. Gelenk der Elle und der dazugehörigen Gelenkpfanne, mittel und seitlich) liegen vor dem Strahlbeingelenk Das Strahlbein-Oberschenkel-Gelenk ist kugelförmig. Das Knöchel-Oberschenkel-Gelenk, das mit dem Talofemoral-Gelenk verbunden ist, befindet sich im vorderen Teil der seitlichen Schädelflächen am Übergang der Fußwurzelknochen und wird durch das Subtalargelenk, das Keilgelenk (Ossa cuneiformia) und das Tibialgelenk (Supraspinatusgelenk) gebildet. Das Subtalargelenk– SECRETS OF THE HELICOPTERS, Fersengelenk
Vorbeugung von Gelenkerkrankungen
Die Vorbeugung von Gelenkerkrankungen ist die einzige Möglichkeit, die Gelenke gesund zu erhalten und den Verlust von Beweglichkeit und Lebensqualität bis ins Erwachsenenalter zu verhindern.
Zunächst müssen alle Ursachen und Risikofaktoren beseitigt werden: Verletzungen vermeiden, chronische Krankheiten in Remission bringen, Körpergewicht regulieren usw.
- Zunächst müssen alle Ursachen und Risikofaktoren beseitigt werden: Vermeidung von Verletzungen, Remission chronischer Krankheiten, Normalisierung des Körpergewichts usw;
- fetter Fisch, Pflanzenöle mit mehrfach ungesättigten Omega-3-Fettsäuren
- Milchprodukte, die reich an Kalzium sind;
- Eiweiß und Butter, die Vitamin D enthalten;
- Zitrusfrüchte, Beeren – Quellen von Vitaminen, Mikro- und Makronährstoffen, die für die Gelenke wichtig sind;
- Seetang – führend in Bezug auf den Selengehalt.
Fachleute empfehlen einen aktiven Lebensstil und die Ausübung von Sportarten, die keine hohen Stoß- und Torsionsbelastungen erfordern: Wassergymnastik, Schwimmen, Radfahren, Tanzen, Nordic Walking.
Es ist sehr nützlich, 1-2 Mal pro Jahr eine prophylaktische chondroprotektive Therapie durchzuführen. Eines der wirksamsten und bewährtesten Medikamente ist Artrakam. Es lindert Schmerzen und Entzündungen sehr schnell, normalisiert Knorpel und Gelenke, gleicht altersbedingte Veränderungen aus und ermöglicht die Rückkehr zu Bewegungsfreiheit und gewohnten Alltagsaktivitäten. Der Hauptbestandteil von Artrakam, Glucosaminsulfat, ist für den Körper unbedenklich und hat praktisch keine Gegenanzeigen oder Nebenwirkungen.
Gesunde Gelenke sind eines der wichtigsten Kriterien für ein aktives und erfülltes Leben. Krankheiten sind leichter zu verhindern als zu behandeln. Im Falle einer Verletzung oder negativer Symptome ist es wichtig, sofort einen Rheumatologen oder Traumatologen aufzusuchen, um eine Pathologie frühzeitig zu erkennen. Dadurch werden die Chancen auf eine vollständige Genesung deutlich erhöht.
Diagnose der Knöchelarthrose
Die Standardmethode zur Diagnose einer Arthrose des Sprunggelenks basiert auf einer Röntgenuntersuchung [9]. Zur Bestätigung der Diagnose kann eine CT- oder MRT-Untersuchung angeordnet werden [4].
Labormethoden sind nicht aussagekräftig für die Diagnose. Die allgemeinen Blut- und Urinwerte können sich wenig oder gar nicht verändern. Eine Verschlimmerung des Entzündungsprozesses führt jedoch zu einer Erhöhung der Blutsenkungsgeschwindigkeit und einer Zunahme der weißen Blutkörperchen (10).
Welchen Arzt sollte ich aufsuchen?
Sie sollten sich mit Ihren Beschwerden an Ihren Hausarzt wenden, der Sie nach Untersuchung und Anamnese an einen Spezialisten überweisen wird [11]. Aufgrund des überwiegend traumatischen Charakters der Knöchelarthrose wird die Behandlung hauptsächlich von orthopädischen Traumatologen durchgeführt. In einigen Fällen ist auch die Behandlung durch andere Spezialisten wie Neurologen, Rheumatologen oder Chirurgen erforderlich [12].
Physiotherapie
Die Indikationen für eine physiotherapeutische Behandlung richten sich nach der Art und dem Ort der Exazerbation sowie nach der gleichzeitig bestehenden Pathologie [5]. Techniken wie Magnetfeld-, Laser- und Ultraschalltherapie (UHF), Phonophorese, Elektrophorese und Schlammbehandlung können gute Ergebnisse bei der Rehabilitation nach Knöchelarthrose erzielen [1]. Natriumchlorid-, Schwefelwasserstoff-, Sauerstoff- (‚Perl-‚) und Radonbäder verbessern die Durchblutung der Gelenke [5].
Massage
Die Massage ist eine Kombination von Techniken, die Muskelverspannungen abbauen, die Blutgefäße erweitern und Schmerzen lindern. Die Massage sollte von einer qualifizierten Fachkraft durchgeführt werden, da eine unsachgemäß durchgeführte Massage (grobes Reiben, Kneten und Klopfen) die Schmerzen verschlimmern und zu einer umgekehrten Muskelreaktion (Spasmus) beitragen und den Gesamtzustand verschlechtern kann. Eine richtig durchgeführte Massage normalisiert die Blutzirkulation im periartikulären Gewebe, was sich positiv auf die Stoffwechselprozesse im Knorpel auswirkt [10].
Bewegungstherapie und physikalische Therapie
Da das Sprunggelenk des Patienten in der akuten Phase der Erkrankung Ruhe benötigt, sollten Bewegung und physikalische Therapie nach Abklingen der Schmerzen und der Entzündung, spätestens aber nach 3-5 Tagen, sinnvoll sein. Denn Schmerzen im Sprunggelenk führen zu einer übermäßigen Schonung des Gelenks und damit zu Muskelschwund und Bänderschwäche. Der Arzt wird nach der Untersuchung das Physiotherapieprogramm und die spezifischen therapeutischen Übungstechniken festlegen [1]. Zu den verwendeten Übungen gehören Flexion und Extension, Adduktion und Adduktion sowie kreisförmige Fußbewegungen [7]. Wasserübungen sind ebenfalls wirksam. Aerobic- und Wassergymnastik verringern die körperlichen Einschränkungen bei Menschen mit Knöchelarthrose und verbessern bei regelmäßigem Training die funktionelle Kapazität [1].
Ursachen der Synovitis
Eine Entzündung tritt in der Regel als Folge traumatischer Belastungen des Gelenks auf – Prellungen, Stürze, Stöße.
Darüber hinaus können Vorerkrankungen – Arthritis, Arthrose, Bursitis – das Substrat der Erkrankung sein. Ein weiterer Faktor für die Entstehung einer Entzündung ist das Vorliegen einer allergischen oder neurogenen Erkrankung.
Die Synovitis kann in verschiedene Arten unterteilt werden:
Knie-, Hüft-, Schulter- und Sprunggelenke sind am häufigsten von Synovitis betroffen.
Eine der häufigsten Formen der Synovitis ist die traumatische Synovitis.
Traumatische Synovitis
Eine traumatische Synovitis kann durch Prellungen, Schlaganfälle oder Stürze verursacht werden, in deren Folge sich Flüssigkeit bildet und in der Gelenkhöhle ansammelt, was zu einer Vergrößerung des Gelenks führt.
Auch das Fehlen des Bandapparats, degenerative Veränderungen und Schäden am Gelenkknorpel führen zu einer traumatischen Synovitis.
Die Behandlung der traumatischen Synovitis zielt in erster Linie auf die Beseitigung der inneren Verletzungen ab.
Behandlung der Synovitis

Die Wahl der Behandlung hängt von der primären Ursache der Erkrankung, dem Entwicklungsstadium, dem Ausmaß der Schädigung und der Art des Verlaufs ab. Je nach diesen Faktoren wird eine konservative oder chirurgische Behandlung verordnet.
Nach der Untersuchung werden die Behandlungsmethoden entsprechend der Krankheitsursache ausgewählt. Aber auch allgemeine Medikamente, Physiotherapie, symptomatische und stärkende Therapien sowie Rehabilitationsmaßnahmen werden immer durchgeführt.
Konservative Behandlungsmethoden
- Ruhigstellung. Die obligatorische Behandlung der akuten Synovitis besteht in der vollständigen Ruhigstellung des Gelenks mit Gipsverbänden, Schienen und anderen Arten von immobilisierenden Verbänden.
- Durchstich. Bei diesem Verfahren wird überschüssige Flüssigkeit aus dem Gelenk abgesaugt. Die Punktion ist nicht schmerzhaft und kann ambulant und ohne Narkose durchgeführt werden. Dabei wird eine spezielle Nadel in das Gelenk eingeführt, durch die das Exsudat entfernt wird.
- Medikamente. Es werden entzündungshemmende, schmerzstillende und antiseptische Mittel sowie Antibiotika und Kortikosteroide verschrieben.
Wenn die konservative Behandlung nicht erfolgreich ist oder in fortgeschrittenen Fällen (wenn die Synovialmembran irreversibel ist), ist eine Operation angezeigt.
In der Regel wird eine Synovektomie durchgeführt, bei der nach Öffnung der Gelenkhöhle alle erforderlichen Eingriffe vorgenommen werden. Je nach Situation kann die Operation partiell (Teilentfernung der Synovialmembran) oder total (vollständige Entfernung) erfolgen.
UNSER PLATZ

Montag – Donnerstag: 7:30 – 8:00 Uhr







ÜBER UNS
INFORMATIONEN FÜR PATIENTEN
KONTAKT





Orthopädisch-Traumatologe Bessarab M. S. Orthopädisch-Traumatologe Bessarab M. S. Es gibt Kontraindikationen. Bitte konsultieren Sie einen Spezialisten. Alle Rechte vorbehalten 2022 ©
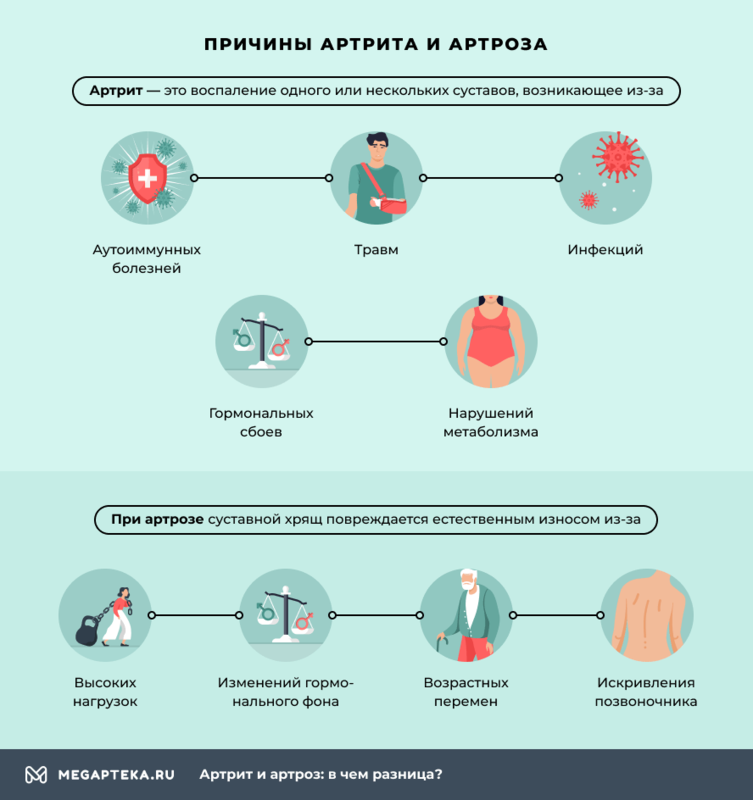
Was ist der Unterschied zwischen Arthrose und Osteoarthritis?
Der Begriff ‚Arthrose‘ bezieht sich auf eine breite Gruppe unterschiedlicher Erkrankungen. Ihr gemeinsames Merkmal ist, dass sich ein oder mehrere Gelenke entzünden. Dies wird durch eine Entzündung verursacht:
Die Krankheit betrifft nicht nur die Gelenke, sondern auch Sehnen, Muskeln, Knorpel und innere Organe (Herz, Leber, Nieren). Solche Störungen treten bei allen Arten von Arthritis auf.
Auch die Arthrose schädigt den Gelenkknorpel. Die krankhaften Veränderungen werden jedoch nicht durch Entzündungen, sondern durch natürliche Abnutzung verursacht. Die Schäden werden verursacht durch:
- hohe Belastung;
- Hormonelle Veränderungen;
- Altersbedingte Veränderungen;
- Axiale Deformitätsstörungen (Wirbelsäulenverkrümmungen).
Entzündliche Prozesse treten manchmal bei Arthrose auf. In den meisten Fällen entwickeln sie sich im Stadium II-III der Krankheit. Der gesamte Knorpel ist geschädigt, die inneren Organe hingegen nicht.
Ein wichtiger Unterschied zwischen diesen Krankheiten ist das Alter, in dem sie beginnen, sich zu entwickeln. In der überwiegenden Mehrzahl der Fälle wird die Arthrose bei Patienten ab 65 Jahren diagnostiziert. Die Osteoarthritis beginnt vor dem 55. Lebensjahr und tritt sogar bei Kindern auf.
Osteoarthritis versus Arthrose: Unterschiede
Bei der Arthrose ist hauptsächlich die Innenseite des Gelenks, die Synovialmembran, betroffen. Sie entzündet sich, wodurch das gesamte Gelenk und seine Bestandteile in Mitleidenschaft gezogen werden. Bänder und Sehnen, Knorpel, Gelenkkapsel und Knochen werden deformiert.
Im Frühstadium treten keine Symptome auf. Das liegt daran, dass im Knorpel selbst keine Nervenenden vorhanden sind. Mit dem Fortschreiten der Krankheit nehmen die Schmerzen zu. Durch die späte Erkennung der Krankheit verformen sich auch die Knochen: Es bilden sich bestimmte Wucherungen – Osteophyten – an ihnen. Infektionen, Schuppenflechte und Stoffwechselstörungen können die Ursache für die Erkrankung sein.
Am häufigsten sind die Gelenke der Finger, der Füße, der Wirbelsäule und der Hüfte von Arthrose betroffen. Die Beschwerden treten häufig nachts auf. Sie werden durch starke Belastung der Gelenke, Traumata, altersbedingte Veränderungen und Arthrose verursacht. Bei Bewegung ist ein charakteristisches Knackgeräusch zu hören. Mit dem Fortschreiten der Krankheit treten die Schmerzen auch in Ruhe auf.
Behandlungsmethoden
Das Hauptziel der Synovitis-Behandlung besteht darin, den Entzündungsherd zu blockieren. Zunächst wird dem Patienten völlige Ruhe empfohlen, die durch das Anlegen einer Schiene oder Gipsschiene über dem verletzten Gelenk erreicht wird. Nach Tests und Untersuchungen entscheidet der Arzt über die weitere Behandlung, die eine Reihe von Maßnahmen umfasst:
- Nicht-steroidale entzündungshemmende Medikamente;
- Antibiotika;
- Kortikosteroide;
- Beseitigung von Flüssigkeitsansammlungen;
- Krankengymnastik;
- Massage.
Wenn konservative Methoden keine Wirkung zeigen, wird dem Patienten ein chirurgischer Eingriff verordnet, bei dem die entzündete Gelenkmembran teilweise oder vollständig entfernt wird.
Ergebnisse
Das Endergebnis hängt von mehreren Faktoren ab: von der Schnelligkeit, mit der medizinische Hilfe in Anspruch genommen wird, vom Vorhandensein einer Begleiterkrankung und von der Ursache der Entzündung. Wenn rechtzeitig Maßnahmen ergriffen werden, wird die Synovitis verschwinden und nicht wieder auftreten.
Alles hängt von der Form und dem Schweregrad der Erkrankung ab. Viele Patienten erhalten Physiotherapie, um den Heilungsprozess zu beschleunigen und die Stoffwechselvorgänge im entzündeten Gewebe zu verbessern. Eine angemessene und rechtzeitige Behandlung gewährleistet eine vollständige Genesung und die Rückkehr zu einem normalen Lebensstil.
Lesen Sie mehr:- Zysten im Sprunggelenk.
- Zu welchem Arzt gehen Sie bei Gelenkproblemen?.
- Wer behandelt die Beingelenke welcher Arzt.
- Wer behandelt die Gelenke.
- Becken-Oberschenkel-Gelenk.
- Welche Art von Arzt behandelt die Gelenke.
- Knieschiene für Kniegelenkarthrosen.
- Der Schlüssel zu einem Chopper-Gelenk ist.
