Dysfunktion der Beckenorgane sind keine ungewöhnlichen Symptome von MS. Die folgenden Störungen sind häufig:

- Paraparese und Parästhesie
- Ursachen
- Ursachen und Risikofaktoren
- Formen der Hemiparese
- Klassifizierung
- Warum Muskelschwäche auftritt
- Ursachen der Muskelschwäche in den Gliedmaßen
- Symptome der tropischen spastischen Parese
- Behandlung
- Komplikationen der Multiplen Sklerose
- Diagnose der Multiplen Sklerose
- Ursachen der Parese.
- Parese der Füße.
- Arten von Lähmungen und ihre Symptome
- Diagnose und Behandlung von Lähmungen bei älteren Menschen
- Klinische Anzeichen einer intramedullären Plexus brachialis-Verletzung
- Behandlung von schlaffen Lähmungen bei Kindern und Heranwachsenden
Paraparese und Parästhesie
Zuallererst sollten wir wie immer die Begriffe definieren. Paraparese ist die vollständige und bedingungslose Unbeweglichkeit eines Organs oder Systems, für das die motorische Aktivität die primäre natürliche Funktion ist. Es handelt sich um die Unfähigkeit des Patienten, diese Aktivität ‚von innen‘ auszulösen – weder durch bewusste noch durch unbewusste Willensanstrengung, während von außen z. B. ein gelähmtes Bein mit den eigenen Händen oder den Händen einer anderen Person in der Hüfte gedreht oder im Knie gebeugt werden kann. Dies ist der Unterschied zwischen einer Lähmung und einem Muskelkrampf oder einer Gelenkkontraktur, bei denen eine solche Bewegung im Grunde unmöglich ist; der Begriff ‚Lähmung‘ unterstreicht genau die Unfähigkeit des gelähmten Organs, einem Befehl des zentralen Nervensystems zu gehorchen.
Parese bedeutet im Griechischen ‚Schwäche, Kraftverlust‘; der Begriff bezieht sich auf eine unvollständige Lähmung (die übrigens auch mit ‚Erschlaffung‘ übersetzt wird), bei der die verfügbare Muskelkraft oder die ursprüngliche Bandbreite möglicher Bewegungen teilweise erhalten bleibt; der Grad dieser Erhaltung kann sehr unterschiedlich sein.
Als Synonym für den Begriff ‚Lähmung‘ wird häufig der Begriff ‚Plegie‘ (‚Schlaganfall‘) verwendet, der semantisch den Begriffen ‚Apoplexie‘ und ‚Schlaganfall‘ nahe steht, was die etymologische Grundlage der veralteten russischen Phraseologie ‚hatte einen Schlaganfall‘, ’nach einem Schlaganfall brach die Lähmung ein‘, ‚Schlaganfall der Apoplexie‘ usw. gebildet zu haben scheint. In der modernen medizinischen Terminologie wird das Wort ‚Plegie‘ jedoch in der Regel mit qualifizierenden Präfixen verwendet: Hemiplegie (einseitige Lähmung), Mono-, Para- oder Tetraplegie (Lähmung eines, beider oder aller vier Gliedmaßen).
Ursachen
Ganz allgemein lässt sich die Ursache von Lähmungen und Paresen als eine Störung der Interaktion zwischen dem ZNS (Gehirn und Rückenmark) und dem peripheren exekutiven System (Skelett-, Darm-, Bulbus-, Schließmuskel- und andere Muskelsysteme) formulieren.
- Versagen des Zentralnervensystems selbst (z. B. bei dystrophisch-degenerativen Erkrankungen, verschiedenen atrophischen, onkologischen, entzündlichen Prozessen, ischämischen und hämorrhagischen Schlaganfällen, mechanischen Schäden an motorischen Arealen der Hirnrinde und/oder motorischen Neuronen des Rückenmarks)
- Organversagen im Endstadium (z. B. bei Muskelschwund, schwerem Bruch von Muskel-Skelett-Strukturen oder Vergiftungen mit bestimmten Giften, vor allem Kräutergiften, die dafür bekannt sind, dass sie eine vollständige Muskellähmung und einen schmerzhaften Tod durch Ersticken und/oder Herzstillstand verursachen können);
- Schädigung des Kommunikationssystems – im Wesentlichen eine Störung der Kommunikation zwischen dem Zentralnervensystem und dem Muskelsystem: In diesem Fall gibt es keine aktivierenden Nervenimpulse an einen voll funktionsfähigen ‚Ausführenden‘ (traumatische, atrophische und andere Schädigungen oder Veränderungen der Nervenleitungskanäle).
Die so genannte ‚Schlafapnoe‘ oder hypnopompische (’nach dem Aufwachen‘) Lähmung wird manchmal als eine relativ eigenständige Form betrachtet. Dieser Zustand, der durch gestörte oder unerfüllte Schlafphasen verursacht wird, kann bis zu mehreren Minuten andauern und geht in der Regel mit panischem Lebensterror (einem plötzlichen Erwachen im Bewusstsein absoluter Stille, Verletzlichkeit und Hilflosigkeit) sowie lebhaften, beängstigenden Halluzinationen (‚Außerirdische‘, ‚Eindringlinge‘, ‚Vergewaltiger‘, ‚Mörder‘ usw.) einher, manchmal mit einer vollständigen taktilen Illusion von Handlungen, die an der gelähmten Person begangen wurden. Er ist vor allem die Quelle eines kleinen, aber stetigen Stroms authentischer Anschuldigungen von ‚Entführungen durch Außerirdische‘, ‚Kontakt mit Dämonen‘ und absurden (aber manchmal sehr realen und ernsthaften) Anschuldigungen von Übergriffen und Vergewaltigungen. Der Mechanismus für die Entstehung dieses Zustands hängt damit zusammen, dass während des REM-Schlafs die motorische Aktivität automatisch abgeschaltet werden muss; dies ist eine normale, physiologisch begründete, schützende Lähmung (andernfalls entsteht Somnambulismus oder Schlafwandeln). ‚Schlafwandeln‘, d.h. Träumen in verschiedenen Varianten und Formen). Unter ungünstigen Bedingungen (chronische Stresssituationen in Verbindung mit Schlafentzug, bestimmte psychiatrische Erkrankungen, Narkolepsie, d. h. pathologische Schläfrigkeit usw.) ist die umgekehrte Aktivierung der motorischen Funktionen jedoch verzögert und das Erwachen erfolgt früher, in der ’schnellen‘ Phase.
Ursachen und Risikofaktoren
Die Hämiparese kann einen primären oder sekundären Ursprung haben, entweder als eigenständige Krankheit oder als Folgeerscheinung oder Symptom einer anderen Krankheit. Sie kann auch während der Erholungsphase nach einer Hämiplegie diagnostiziert werden. Die Ursache lässt sich am einfachsten anhand des Ortes des Problems feststellen, d. h. ob die linke oder die rechte Seite betroffen ist.
Die wahrscheinlichsten Ursachen für eine Hemiparese sind:
- Schlaganfall – Verstopfung oder Riss der Hirngefäße mit anschließender Blutung;
- Gutartige oder bösartige Tumore – wenn sie wachsen, komprimieren sie das umliegende Gewebe und schädigen gesunde Zellen;
- Schädel-Hirn-Verletzungen – Prellungen, Gehirnerschütterungen gehen mit Nekrosen von Gewebestücken einher;
- Enzephalitis – eine große Gruppe von Infektionskrankheiten, die mit Entzündungen des Gehirns und neurologischen Störungen einhergehen;
- epileptische Zustände – besonders gefährlich, wenn der nächste Anfall in einer Kontraktion der Skelettmuskulatur endet, die unweigerlich zu Lähmungen führt;
- Migräne – starke Kopfschmerzen unklarer Ätiologie, die nur in besonders schweren Fällen eine Hemiparese verursachen können;
- Multiple Sklerose – trägt zur Zerstörung von Nervenhüllen bei, was zu Nervenschäden führt;
- Atrophie des Hirngewebes – dieser Prozess führt zum Absterben von Neuronen, was unweigerlich zu sensorischen Beeinträchtigungen in bestimmten Körperbereichen führt;
- Diabetes mellitus – sein schwerer Verlauf verursacht krampfartige zerebrale Gefäßspasmen;
- Zerebralparese – in diesem Fall gilt die Hemiparese als angeboren, in utero oder während der Geburt erworben.
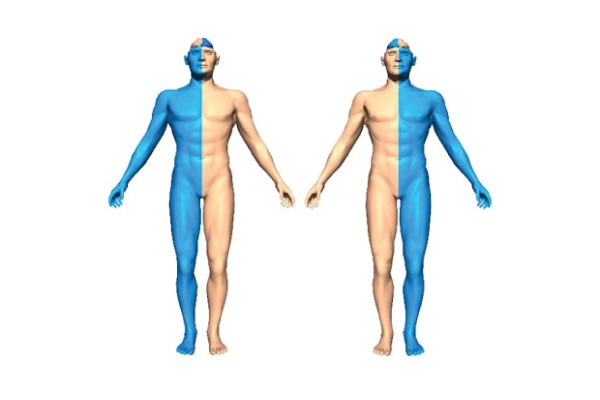
Formen der Hemiparese
Je nach Ursprung werden zwei Formen der Hemiparese unterschieden:
Die Krankheit wird nach ihrem Entstehungsort unterteilt in:
- Zentrale Hemiparese – verursacht durch Störungen in der Pyramidenbahn vom CGM zu den Vorderhörnern des Rückenmarks;
- Periphere Hämiparese – verursacht durch eine Schädigung der Hirnnervenkerne, der Zellen der Vorderhörner des Rückenmarks.
Die Hämiparese betrifft in der Regel die dem Schaden gegenüberliegende Seite, da sich die Nerven an der Stelle kreuzen, an der die Medulla oblongata in das Rückenmark übergeht. Es gibt jedoch auch Fälle von Paresen auf der geschädigten Seite.
Die Krankheit wird nach der Lokalisation der Läsion eingeteilt:
- Rechtshemiparese – die häufigste Variante, die bei Erwachsenen diagnostiziert wird und mit Sprachstörungen einhergeht; die Störungen reichen in ihrer Schwere von leicht bis schwer;
- Linke Hemiparese – tritt hauptsächlich im Kindesalter auf, da sie eines der Symptome der Zerebralparese ist; bei dieser Form treten psychiatrische Störungen auf.
Eine andere Klassifizierung ist die spastische Hämiparese, bei der nur die Gliedmaßen einer Körperseite betroffen sind.
Der Schweregrad der Hämiparese wird unterteilt in:
Die Hemiparese wird je nach Grad der Beeinträchtigung anhand von Punktzahlen diagnostiziert:
- 5 – die motorische Funktion ist vollständig erhalten und die Muskelkraft ist normal;
- 4 – der Bewegungsumfang ist vollständig erhalten, die Muskelkraft ist leicht beeinträchtigt;
- 3 – die motorische Aktivität ist erheblich beeinträchtigt, aber die Muskeln haben Schwierigkeiten, die Reibung zu überwinden, d. h. die Gliedmaße kann sich von der Oberfläche wegbewegen;
- 2 – die Bewegung ist minimal erhalten und die Gliedmaße ist in der Lage, sich über die Ebene zu bewegen, ohne sich von der Oberfläche zu entfernen;
- 1 Punkt – die Muskeltätigkeit ist kaum wahrnehmbar, die Bewegung der Gliedmaßen ist fast nicht vorhanden;
- 0 Punkte – keine motorische Aktivität, vollständige Lähmung.
Klassifizierung
Muskelschwäche wird durch ein breites Spektrum an Pathologien verursacht. Sie kann allgemein (weit verbreitet) oder lokalisiert sein. Erstere besteht aus einem Zustand erhöhter Ermüdbarkeit bei gleichbleibender Muskelkraft. Im zweiten Fall sind die Nervenimpulsleitungen vom ZNS zu bestimmten Muskeln unterbrochen. In diesem Fall ist es wichtig, das Ausmaß der Läsion zu kennen, um eine lokale Diagnose stellen zu können:
- Zentrales Motoneuron: Motorischer Bereich des Kortex, kortikospinale und kortikobulbäre Bahnen.
- Peripheres motorisches Neuron: Vorderhörner des Rückenmarks, Wurzeln, Nerven.
- Nerven- und Muskelsynapsen.
- Muskeln.
Wenn zentrale oder periphere motorische Neuronen betroffen sind, wird eine Parese mit verminderter Muskelkraft beobachtet. Der Schweregrad kann leicht, mittelschwer, tiefgreifend oder Lähmung (vollständige Bewegungsunfähigkeit) sein. Traditionell werden die Paresen nach der Lokalisation der Läsion und den klinischen Merkmalen klassifiziert. In der Neurologie ist die folgende Einteilung allgemein anerkannt:
- Zentral (spastisch). Durch die Aufhebung der hemmenden Wirkung der Hirnrinde auf das Rückenmark erhöhen sich Muskeltonus und Reflexe, und es treten pathologische Zeichen und Synkinesen auf.
- Periphere (schlaffe). Die Schädigung des peripheren Motoneurons führt zur Unterbrechung des Reflexbogens, begleitet von Hypotonie und Hyporeflexie, Muskelschwund, bei der Untersuchung werden Faszikulationen festgestellt.
- Gemischt. Eine Kombination aus spastischer Parese unterhalb der Läsion aufgrund der Unterbrechung der kortikospinalen Bahnen und peripherer Parese aufgrund eines pathologischen Prozesses im vorderen Teil des Rückenmarks.
Psychogene Paresen, die ohne organische Ursachen auftreten, werden gesondert unterschieden, wobei die Leitungsbahnen des Gehirns und des Rückenmarks völlig intakt sind. Ihre Entstehung ist mit einer Beeinträchtigung der höheren Nervenfunktionen verbunden. Wichtig für die Diagnose ist die Beteiligung einzelner Gliedmaßen, weshalb in der neurologischen Klinik mehrere Arten von Paresen unterschieden werden:
Warum Muskelschwäche auftritt
Ursachen der Muskelschwäche in den Gliedmaßen
Bei der Frage nach dem Ursprung der Skelettmuskelschwäche ist es sinnvoll, zwischen dem Konzept der Parese, die mit einer Schädigung der Nervenbahnen einhergeht, und Symptomen zu unterscheiden, die durch Defekte in der synaptischen Übertragung, d. h. durch eine muskuläre Läsion, verursacht werden. Dazu gehören häufig eine Blockade oder ein erhöhter Abbau von Acetylcholin, eine primäre oder sekundäre Muskelpathologie und Reflexsyndrome. Einige der bekanntesten Ursachen für Schwäche sind.
- Myasthenia gravis.
- Myasthenische Syndrome:Lambert-Eaton, verbunden mit einem langsamen Verschluss von Ionenkanälen, familiäre infantile Myasthenia gravis.
- Hereditäre paroxysmale Myoplegien: Hyper-, Hypo- und Normokaliämie, Andersen-Tawil-Syndrom.
- Infektionen:Botulismus, durch Zecken übertragene Enzephalitis.
- Endokrine Pathologie: Hyper- und Hypothyreose, Conn-Syndrom, Addisonsche Krankheit.
- Myopathien: Entzündliche (akute Myositis, Polymyositis, Dermatomyositis), metabolische (einschließlich kumulativer Erkrankungen), mitochondriale.
- Muskeldystrophien: Progredient (Duchenne, Becker, Emery-Dreyfus), nicht-progredient (myotubuläre Myopathie).
- Erkrankungen des Muskel-Skelett-Systems:Osteoarthritis, Sehnenentzündung, Trauma.
- Vaskuläre Pathologien: Obliterative Arteriitis, Krampfadern der unteren Extremitäten, Takayasu-Krankheit.
- Vergiftungen: Phosphororganische Verbindungen, Kohlenmonoxid, Zyanide, aromatische Kohlenwasserstoffe (Toluol, Benzol), Pflanzen (Schierling), Nikotin, Kokain.
- Einnahme von Medikamenten: D-Penicillamin, Antibiotika, Krebsmedikamente, Statine, Kortison, Colchicin, Chloroquin.
Die Ganzkörpermuskelschwäche wird durch verschiedene systemische Krankheiten, Vergiftungen hervorgerufen. Sie tritt bei akuten und chronischen Infektionen, Autoimmunkrankheiten und bösartigen Erkrankungen auf. Geringe körperliche Aktivität bei älteren Menschen, Immobilisierung und längere Bettruhe sind häufige Ursachen für eine ausgedehnte Gliederschwäche.
Symptome der tropischen spastischen Parese
Es besteht eine progressiv zunehmende spastische Parese beider Gliedmaßen mit Plantarflexionsreflexen und symmetrischem Verlust des Vibrationsempfindens in den Füßen. Die Achillessehnenreflexe sind oft nicht vorhanden. Charakteristisch sind Harninkontinenz und häufiges Wasserlassen. Die Krankheit schreitet über mehrere Jahre fort.
Ein Verdacht sollte geäußert werden, wenn ein charakteristisches neurologisches Defizit vorliegt, insbesondere bei einem Risikopatienten. Es werden serologische und PCR-Tests von Blut und Liquor sowie eine Magnetresonanztomographie des Rückenmarks durchgeführt. Wenn das Verhältnis von HTLV-1-Antikörpern im Liquor zu seinem Serumspiegel größer als 1 ist oder die PCR HTLV-1-Antigen im Liquor nachweist, ist die Diagnose sehr wahrscheinlich. Die Protein- und lg-Werte im Liquor sind in der Regel erhöht, und eine lymphozytäre Pleozytose wird in der Hälfte der Fälle beobachtet. Auf der gewichteten MRT können Rückenmarksfoci als helle Bereiche sichtbar sein.
[10], [11], [12], [13], [14], [15], [16]
Behandlung
In der Regel werden eindeutige Muskelbeschwerden immer als Hauptsymptom einer Parese angesehen. Unbehandelt kann eine schwere Erkrankung wie die Parese bis zur vollständigen Lähmung fortschreiten. In den meisten Fällen haben die Patienten starke Schmerzen an der Stelle, an der die Muskeln teilweise gelähmt sind. Wenn die Erkrankung jedoch von anderen akuten Erkrankungen begleitet wird, entwickelt sie sich recht schnell, und die Behandlung wird auf dieser Grundlage verordnet.
Die Hauptbehandlung besteht in der Regel in der anfänglichen Identifizierung und weiteren Beseitigung der zugrunde liegenden Ursache der Erkrankung. Es ist nicht ungewöhnlich, dass eine Parese als Folge verschiedener Pathologien auftritt. Schlaganfälle werden immer mit speziellen Rehabilitationstherapien behandelt. Bei Verletzungen und anderen Traumata führen Spezialisten die unvermeidlichen Nähte an den peripheren Nerven durch. Werden Tumore oder andere Neubildungen festgestellt, die einen erheblichen Druck auf die Nerven ausüben, wird eine Operation empfohlen, um sie zu entfernen.
Unter anderem sind häufig spezielle Massagen angezeigt, um den Muskeltonus aufrechtzuerhalten, da die Muskeln aufgrund der ständigen teilweisen Unbeweglichkeit verkümmern können. Bei der Behandlung der verschiedenen Arten von Lähmungen kommt es auf den Willen und die Entschlossenheit des Patienten an. Der Patient muss den Willen haben, sich zu erholen, um die innere Kraft des Körpers zu aktivieren.
Komplikationen der Multiplen Sklerose
Dekubitalgeschwüre und Störungen der tiefen Beckenorgane sind schwerwiegende Komplikationen, insbesondere bei Wirbelsäulenformen.
Akute und subakute Fälle mit Schädigung wesentlicher Teile des Hirnstamms können ebenfalls ungünstig sein.
Der neurologische Zustand des Patienten steht in direktem Zusammenhang mit seinem Immunsystem. Häufig kommt es zu erhöhter Müdigkeit, Muskelschwäche und Schwindel. Im fortschreitenden Stadium bemerkt man Ataxie (Koordinations- und Willkürstörungen), eine deutliche Verminderung der körperlichen und insbesondere der motorischen Leistungsfähigkeit der Gliedmaßen mit der Entwicklung von Spastizität (Bewegungsstörungen infolge eines erhöhten Muskeltonus).
Sehr häufig nimmt die Sehschärfe rasch ab, es kommt zu einem Verlust der Klarheit, das Gesichtsfeld ist eingeschränkt, es treten Farbverfälschungen auf, Diplopie, Amblyopie und Strabismus entwickeln sich.
Die Patienten sind oft reizbar, haben Stimmungsschwankungen, in manchen Fällen Euphorie, und haben eine unangemessene Einstellung zu ihrer Krankheit.
Kognitive Beeinträchtigungen mit Gedächtnis-, Konzentrations- und räumlichen Orientierungsproblemen sind bei MS keine Seltenheit.
MS verursacht auch Anomalien im Beckenbereich, wie z. B. verzögertes Wasserlassen und anhaltende Verstopfung, und der Patient verliert dann die Kontrolle über die Entleerung von Darm und Blase. Die unvollständige Entleerung der Blase führt zu urologischen Erkrankungen bis hin zur Urosepsis.
Die genannten Komplikationen erfordern besondere Aufmerksamkeit, da sie für den Patienten tödlich sein können. [15] [16]
Diagnose der Multiplen Sklerose
Bei Verdacht auf MS sollte neben einer vollständigen neurologischen Untersuchung eine MRT-Untersuchung des Gehirns und des Rückenmarks durchgeführt werden. Diese Untersuchung ist die aussagekräftigste zusätzliche Diagnosemethode. Sie kann Bereiche mit veränderter Dichte in der weißen Substanz des Gehirns (Demyelinisierungs- und Glioseherde) aufdecken. [10]
Visuell evozierte Potenziale können ebenfalls ein frühes diagnostisches Kriterium sein, um den Grad des Erhalts bestimmter Leitungsbahnen zu bestimmen.
Die isoelektrische Fokussierung, mit der oligoklonale IgG-Gruppen isoliert werden können, gilt bei der Liquoruntersuchung als aussagekräftig.
Die von der Internationalen Expertengruppe vorgeschlagenen Kriterien werden häufig für die Diagnose von MS verwendet. [11]
Ursachen der Parese.
Es gibt 2 Arten von spezifischen neurophysiologischen Symptomen: organische und funktionelle. Bei der organischen Parese ist die physische Verbindung zwischen den Muskeln und dem Gehirn unterbrochen, was zu einer eingeschränkten Beweglichkeit der Gliedmaßen führt. Bei der funktionellen Parese ist das charakteristische Merkmal die Zerstörung der Substanz der grauen Substanz. Je nach betroffenem Bereich und Schweregrad wird sie nach der Art der Lokalisation eingeteilt: Tetraparese: führt zu Muskelschwäche. Sie äußert sich in einem erhöhten Muskeltonus, der den Patienten bewegungsunfähig macht. Dieser Typ kann durch chronische Krankheiten, Durchblutungsstörungen und Traumata nach neurochirurgischen Behandlungen hervorgerufen werden. Die Schwäche aller Gliedmaßen entsteht durch eine Verschlechterung der Blutzufuhr zu den Nervenfasern. Manchmal ist auch der Stoffwechsel in den Nervenbahnen der grauen Substanz gestört. Paraparese: betrifft die Arme oder Beine auf beiden Seiten des Körpers gleichzeitig mit einer Hirnschädigung. Sie wird durch Tumore verursacht: Sie entsteht auch durch Osteochondrose und Spondylose. Hämiparese: Bei dieser Form fällt nur die Hälfte des Körpers aus. Die Kraft nimmt dann ab: Sie wird durch Muskeldefekte in den oberen und unteren Gliedmaßen ersetzt. Die Hämiparese wird in der Regel durch Erkrankungen wie Blutungen, Tumore, Kopfverletzungen und diabetische Enzephalopathie verschlimmert. Monoparese: Bei dieser Erkrankung liegt eine Muskelschwäche in einer der Gliedmaßen vor. Eine ähnliche Störung wird durch das Brown-Sekar-Syndrom verursacht. Zu den Ursachen dieser Art von Störung gehören Entzündungen der intrakraniellen Substanz, Botulinumtoxin-Vergiftungen, Schädeltraumata, Rückenmarksverletzungen, Abszesse und Schlaganfälle.

Parese der Füße.
Tritt auf, wenn versucht wird, das Knie zu beugen. Schwierigkeiten bei der Beugung und Streckung des Oberschenkels und des Schienbeins können mit bloßem Auge erkannt werden. Dies ist auf eine Schwäche bestimmter Muskelgruppen mit normaler Dynamik in den distalen Teilen zurückzuführen. Traumatische Faktoren, die die Integrität der Oberschenkelfasern beeinträchtigen, verursachen häufig eine periphere proximale unilaterale Parese. Bei einer Mononeuropathie des Nervus femoralis kann es zu einem Gefühlsverlust an den Außenseiten des Beins sowie an der Vorderseite des Schienbeins kommen. Die Muskeln werden sehr angespannt und schränken ihre Beweglichkeit ein. Die Streckung der unteren Gliedmaßen ist schwierig. Wenn diese Art von Parese fortschreitet, wird die persönliche oder die Schienbeinmuskelgruppe geschädigt. Die Bewegung des Fußes ist unmöglich, und das Gehen ist durch die Funktionsstörung des Nervus oculomotorius beeinträchtigt. Beim Auftreten auf die Ferse ist der Patient nicht in der Lage, den Fuß abzusenken und die Außenkante anzuheben. Auf der Innenseite ist das Gefühl beeinträchtigt. Mangels rechtzeitiger und professioneller Behandlung entwickelt sich ein ‚Hahnenfußgang‘. Schwere traumatische Folgen können zu erheblichen Problemen mit dem Nervus tibialis führen. Zu den Symptomen gehören Schwierigkeiten beim Beugen der Sohle, des Fußes und der Hand. Der Betroffene kann sich nicht auf die Zehen stellen und der Achillesreflex verschwindet. Mit fortschreitender Parese können trophischen Geschwüren erscheinen. Auch das Gefühl in der Fußsohlenregion und am äußeren Rand des Ischiasnervs ist beeinträchtigt. Die Erkrankung des Ischiasnervs ist häufig die Folge eines Traumas. Wenn das Ausmaß und die Tiefe der Verletzung groß sind, lässt sich ein Knochenverlust in der Hüfte kaum vermeiden. Als Folge der Zerstörung schreitet die Ischiasnerv-Mononeuropathie voran. Bei vollständigem Verlust der Nervenendigungen kann es zu einer vollständigen Ruhigstellung kommen. Die Außenfläche des Oberschenkels bleibt jedoch intakt und empfindlich. Die Fähigkeit, taktile Reize auf der hinteren Oberfläche sowie auf der Soleusoberfläche wahrzunehmen, ist deutlich reduziert.
Wenn sich die Parese verschlimmert, nehmen die Variabilität und das Niveau der dynamischen Bewegung ab, was sich leicht durch einen einfachen Händedruck feststellen lässt. Es ist nicht ungewöhnlich, dass die Muskeldysmotilität ohne eine eindeutige Ursache auftritt. Der akute Verlauf der Störung wird durch ein ausgeprägtes Schmerzsyndrom signalisiert. Störungen, bei denen Nervenfasern unterbrochen werden, sind oft die Folge einer traumatischen Komplikation. Störungen im distalen Bereich werden als Dazherin-Klumpke-Lähmung‘ bezeichnet. Probleme dieser Art können als Folge eines Traumas des kindlichen Schultergelenks während der Geburt auftreten. Bei dieser Art von Zerrung erstreckt sich die Ruhigstellung auch auf die Hände. Die verletzte Person ist nicht in der Lage, eine normale Faust zu bilden oder ihre Hand zu öffnen und zu schließen, da sich die kleinen weichen Strukturen der Hand auflösen. Bei einer Parese mit Ulnarfaserriss kommt es zu akuten Schmerzen in den Muskeln, die an der Streckung der Hand und des Ellenbogens beteiligt sind, und zum Verlust der Arbeitsfähigkeit. Der kleine Finger ist beeinträchtigt. Eine nicht rechtzeitige Behandlung kann zu Atrophie und Hypotonie führen. Vom Aussehen her ähnelt die Hand einer Krallenpfote. Die Finger sind in den Hauptgliedern nicht gebogen und in den anderen Gliedern gekrümmt, und es überwiegen gelähmte Muskeln. Die Symptome der Erkrankung gehen mit einem deutlichen Fortschreiten der Polyneuropathie (Nervenschädigung) einher.
Arten von Lähmungen und ihre Symptome
Je nachdem, welcher Körperteil betroffen ist, wird zwischen folgenden Formen unterschieden Monoparese (ein Teil des Körpers), Paraparese (symmetrisch angeordnete Körperteile, z. B. beide Arme), Hemiparese (beide Gliedmaßen auf einer Seite), Tetraparese oder totale Parese (alle Gliedmaßen)..
Das Leitsymptom jeder Art von Parese ist Muskelschwäche und Schwierigkeiten bei der Bewegung. Außerdem können die Patienten über Schmerzen beim Versuch, den betroffenen Arm oder das betroffene Bein zu bewegen, über Muskelkrämpfe und schnelle Ermüdung klagen. Bei der zentralen Parese kommt es zu einer Steigerung der Reflexe und des Muskeltonus. Bei der peripheren Parese hingegen kommt es zu einer Muskelentspannung bis hin zur Atonie.
Diagnose und Behandlung von Lähmungen bei älteren Menschen
Die erste Stufe der Diagnose ist eine neurologische Untersuchung mit Beurteilung der Muskelfunktion. Auf diese Weise stellt der Facharzt das Vorhandensein von Lähmungen fest, bestimmt den Grad ihrer Entwicklung und unterscheidet zwischen zentralen und peripheren Lähmungen. Im Anschluss an die Untersuchung wird eine Elektroneuromyographie zur Beurteilung der Geschwindigkeit der Impulsleitung entlang der Nervenfasern, eine Computertomographie oder eine Magnetresonanztomographie empfohlen. Bei Verdacht auf eine Entzündungsreaktion kann eine allgemeine Blutuntersuchung erforderlich sein.
Die Behandlung der Lähmung erfolgt konservativ; eine Operation ist nur bei Vorliegen eines Tumors und bei komplexen Traumata erforderlich. Nach einer gründlichen Diagnose werden dem Patienten verschiedene Medikamentengruppen verschrieben – Neuroprotektiva, Medikamente, die die Blutversorgung der Hirngefäße verbessern. Bei zentraler Parese können Muskelrelaxantien verschrieben werden, um die übermäßige Muskelspannung zu verringern. Die Einnahme von B-Vitaminen ist obligatorisch. Magnesium kann zur Linderung von Krampfanfällen verabreicht werden. Um den Zustand des Patienten zu lindern, werden folgende Maßnahmen empfohlen. Krankengymnastik, Massagen, physikalische Therapie.
Die Vorbeugung von Alterslähmungen besteht darin, sich ausreichend zu bewegen und körperliche Inaktivität zu vermeiden. Eine ausgewogene Ernährung und die Vermeidung von schlechten Gewohnheiten und übermäßigem Körpergewicht sind wichtig.
Klinische Anzeichen einer intramedullären Plexus brachialis-Verletzung
Fehlen oder Einschränkung: in der Hand und den Fingern
Eine isolierte periphere Nervenparese der oberen Gliedmaßen, die in der Regel traumatischen Ursprungs ist, tritt am häufigsten in der postnatalen Phase auf. Die isolierte Radialisnervenparese ist die häufigste und führt zu einer einseitigen Einschränkung der aktiven Bewegungen der Hand. Eine isolierte Schädigung des Nervus ulnaris entsteht meist durch ein lokales Trauma und geht mit einer Abnahme der Kraft der Adduktoren und Adduktorenmuskeln der Finger und in schweren Fällen mit der Entwicklung einer Krallendeformität der Hand einher. In den meisten Fällen bildet sich das neurologische Defizit bei Kindern jedoch innerhalb von 10 Tagen bis drei Monaten mit konservativer Behandlung zurück.
Behandlung von schlaffen Lähmungen bei Kindern und Heranwachsenden
Traumatische Verletzungen des peripheren Nervs:
- Klinische und neurologische Beurteilung der Verletzung. Monatliche Nachuntersuchung durch einen Neurologen und medizinisch-neurologische Behandlung.
- Instrumentelle Methoden: ENMG, Ultraschall, MRT, CT zur Abklärung des Ausmaßes der Läsion und ihrer Lage. ENMG in der Dynamik einmal alle 3 Monate.
- Beobachtung durch Orthopäden, Physiotherapeuten und Krankengymnasten einmal alle 3 Monate.
- Verschreibung einer funktionellen Orthese zur Verhinderung von Kontrakturen und einer Reihe von Rehabilitationsbehandlungen (Massage, physikalische Therapie, Physiotherapie).
- Festlegung der Indikationen für neurochirurgische Eingriffe.
- Feststellung der Indikation für eine orthopädische Operation. Wenn konservative und neurochirurgische Behandlungen unwirksam sind, die Diagnose einer Nervenschädigung erst spät gestellt wird (2 oder mehr Jahre nach der Verletzung), Muskelschwund und Kontrakturen auftreten und eine Funktionsbeeinträchtigung der Gliedmaße vorliegt, ist eine orthopädische Operation angezeigt.
- Sanatoriumsbehandlung in neurologischen und orthopädischen Sanatorien einmal im Jahr.
Intrinsische Verletzung des Plexus brachialis
Die Rate der funktionellen Rückkehr der oberen Gliedmaßen bei Patienten mit intrinsischer Plexus brachialis-Verletzung ist relativ hoch (bis zu 90 %), aber aufgrund neurologischer Defizite entwickeln einige Patienten bereits im Alter von 2 bis 3 Jahren Beeinträchtigungen des Gleichgewichts und der Muskelfunktion, die in der Folge zu osteoartikulären Deformitäten und schweren Bewegungsstörungen führen. Die am häufigsten beobachteten anatomischen und funktionellen Anomalien betreffen die Schulter- und Ellenbogengelenke.
Kinder mit einer intraartikulären Verletzung des Plexus brachialis entwickeln im Laufe ihres Wachstums schwere anatomische Veränderungen des Oberarmkopfes und des Schulterblatts, wenn keine Maßnahmen zur Verhinderung von Kontrakturen der oberen Gliedmaßen ergriffen werden. Die ersten Veränderungen des Plexus brachialis werden im Alter von 3 bis 5 Monaten festgestellt, ausgeprägte Veränderungen bereits im Alter von 2 oder 3 Jahren.
Lesen Sie mehr:- Parese des Unterkörpers.
- Paraparese.
- Parese ist.
- Paraparese – was ist das?.
- Untere spastische Paraparese.
- Ein wackeliger Gang bedeutet.
- Syndrom des Nervus tibialis.
- Charcot-Marie-Fuß.
