Eine vollständige Genesung tritt nach etwa 6 Monaten ein. Während dieser Zeit sollten aktive Sportarten, Laufen und Springen vermieden werden.

- Hallux valgus – Valgusdeformität der Großzehe
- Klinische Erscheinungsformen
- Der Schuh reibt am seitlichen Teil des Knochens, was ist zu tun?
- Schleimbeutelentzündung des Fußes
- Valgus‘-Fußeinlagen
- Differentialdiagnose
- Krankenhausaufenthalt
- Quellen und Literatur
- Informationen
- Die Beseitigung des Hallux valgus und hervorragende Behandlungsergebnisse
- Symptome
- Formen
- Ursachen
- Diagnostische Verfahren
- Klassifizierung
- Differentialdiagnose
- Ursachen der Beeinträchtigung
- Klinisches Bild
- Nicht-chirurgische Behandlung
- Fußchirurgie bei Valgusdeformität
Hallux valgus – Valgusdeformität der Großzehe
Die Vorfußfehlstellung, der Hallux valgus, ist eines der häufigsten orthopädischen Probleme in modernen Städten. Leider sind Frauenfüße am stärksten von dieser Pathologie betroffen, und die Zahl der Patienten mit diesem Problem nimmt ständig zu. Ständiges Gehen auf flachen Oberflächen, das Tragen von Schuhen mit hohen Absätzen, der Verlust des Muskeltonus im Fuß, eine angeborene Veranlagung und Plattfüße sind Faktoren, die zur allmählichen Entwicklung der Deformität führen.
Der Hauptmechanismus der Deformationsentwicklung ist die allmähliche Abflachung des Vorfußes und der Verlust des Quergewölbes. Dabei kommt es zu einer allmählichen Abweichung und Drehung des 1. Mittelfußknochens, während die erste Zehe, die durch den Sehnen-Band-Apparat gehalten wird, an ihrem Platz bleibt. Dadurch entsteht ein Winkel zwischen den Mittelfußknochen und der 1. Zehe, der optisch als Abweichung wahrgenommen wird, eine ‚Valgusdeformität der 1. Das Köpfchen des verschobenen 1. Mittelfußknochens bildet eine ‚Beule‘ an der Basis des Zehs. Außerdem kommt es zu einer Umverteilung der Belastung, einer Subluxation der Sesambeine, Kallusbildung und Schmerzen. Im weiteren Verlauf des Prozesses kommt es zu einer Zunahme des Deformationsgrades der ersten Zehe, zur Beteiligung der Deformität der zweiten bis fünften Zehe, zur Hammerzehe, zur Mittelfußdeformität usw.
Klinische Erscheinungsformen
Der menschliche Fuß ist ein sehr komplexes und schönes dynamisches Gebilde, das aus 26 Knochen und Dutzenden von Sehnen- und Bandstrukturen besteht, die das Gewicht des gesamten Körpers tragen und für Stabilität, Dämpfung und Widerstandsfähigkeit unter verschiedenen Belastungen sorgen sollen. Daher führt jedes Ungleichgewicht mit konstanten Belastungen zu einer allmählichen Entwicklung von Veränderungen der einen oder anderen Art im Fuß. Zunächst kommt es zu Funktionsstörungen, die sich durch schnelle Ermüdung und Schweregefühl der Füße beim Gehen äußern. Danach können Schmerzen, Kallus, Abweichung der 1. Zehe und die Bildung eines ‚Klumpens‘ auftreten. Bei weiterem Fortschreiten des Prozesses verschlimmert sich die Deformität der 1. Zehe und bleibt bestehen, der Fuß wird abgeflacht, es kommt zu Schmerzen beim Gehen, Schwierigkeiten bei der Auswahl und beim Tragen von Schuhen und zur Bildung von Deformitäten von 2-4 Zehen usw.
Je schwerer die Deformität ist, desto mehr Strukturen sind betroffen und desto schwieriger wird es, die normale Anatomie und Funktion des Fußes wiederherzustellen. Die Entwicklung einer Fußdeformität und Valgusabweichung der 1. Zehe kann verursacht werden durch
- erbliche Veränderungen, Hyperelastizität des Gewebes
- Verschiedene Arten von Plattfüßen
- Fußtyp, Längenverhältnis der Mittelfußknochen
- unbequemes Schuhwerk
- Tragen von Schuhen mit spitzer Zehenpartie
- Tragen von hochhackigen Schuhen
- Überlastung der Gliedmaßen
- Schlechter Muskeltonus im Fuß
- Kontrakturen der Waden- und Achillessehnen
- Unzureichende Behandlung im Anfangsstadium
Zu den ästhetischen Veränderungen kommen mit zunehmender Deformität immer mehr Strukturen, Kontrakturen, Subluxationen, knöcherne Verformungen, arthritische Veränderungen in den Gelenken.
Der Schuh reibt am seitlichen Teil des Knochens, was ist zu tun?
mit Varusabduktion des ersten Mittelfußknochens, Einwärtsverschiebung des Knöchels, enthält Informationen über die Manifestation einer zugrundeliegenden generalisierten Erkrankung in einem bestimmten Organ oder Körperbereich. ICD-10-Eintrag:
M20.1 ICD-10 M00-M99 KLASSE XIII Krankheiten des Bewegungsapparates und des Bindegewebes M00-M25 Arthropathien M20-M25 Andere Gelenkläsionen M20 Erworbene Deformitäten der Finger und Zehen. Kann auf endokrine Störungen und erbliche Veranlagung zurückzuführen sein;
10 . Eine signifikante Auswärtsverschiebung der Knochen des ersten Zehs wird als mehr als 10 Grad angesehen. Valgusfuß – die Zehen sind abnorm nach außen gedreht. Die Valgusdeformität ist durch eine Verformung gekennzeichnet, die gezielt ICD 10 – International Classification of Diseases Revision 10:
2019. zusätzlicher Code im dualen Kodierungssystem, Gehörknöchelchen‘ am Fuß). Nehmen Sie sich 5-10 Minuten Zeit, um einfache Übungen durchzuführen. Die wichtigste Voraussetzung für die Gymnastik ist die Regelmäßigkeit. ‚Hallux Valgus‘ ist die mediale (innere) Abweichung des ersten Mittelfußknochens und die laterale (äußere) Abweichung und Innenrotation der ersten Zehe. Online-Suche und Interpretation des ICD-Klassifizierungscodes M20.1. ICD-10 International Classification of Diseases. ATC Anatomisch-therapeutisch-chemische Klassifikation der Arzneimittel. ICD-Code. In der Internationalen Klassifikation der Krankheiten RF 10 ist Valgus eine orthopädische Pathologie, und High Heel-Liebhaber jeden Alters.
Schleimbeutelentzündung des Fußes
Ballenzeh, bei dem sich die erste Zehe am Großzehengrundgelenk verformt und nach außen abweicht. Sie geht mit einer fortschreitenden Entzündung des Großzehengrundgelenks einher. Die Krankheit entwickelt sich n Krankheiten und Syndrome. ICD-10-Diagnosen. Symptome. Klinische Leitlinien. Ergebnisse der Hallux-valgus-Behandlung. Beschreibung. Der Hallux valgus ist eine Valgusdeformität der ersten Zehe am Zehengrundgelenk. Diese Deformität bewirkt, dass die Zehe in einem Winkel nach außen kippt. Hallux valgus Deformität des Vorfußes, seine Pronation und die Valgusstellung der ersten Zehe. Osteotomie Umwandlung des Knochens zur Schaffung einer anderen räumlichen Konfiguration. Arthrodese Eine Operation, die den Hallux valgus hervorruft und nach ICD 10 als Muskel-Skelett-Erkrankung klassifiziert ist (internationaler Code M:
21). Ursachen und Symptome. Hallux valgus ist eine vorwiegend weibliche Erkrankung, die auf der Verkrümmung der ersten Zehe beruht u Die Behandlung der Hallux valgus-Deformität (manche Patienten bezeichnen die Erkrankung fälschlicherweise als Hallux valgus) ist komplex und umfasst die Auswirkungen pharmakologischer Medikamente, einige neurologische Störungen Hallux valgus ICD-10 M20. 120.1 ICD-9 727.1727.1 DiseasesDB 5604 5604 eMedicine orthopaedic 467 MeSH D006215 D006215 Hallux valgus (Hallux abducto valgus, als ein einziges Dokument für ICD 10 für equinovalgus Fußerkrankung.
Valgus‘-Fußeinlagen
Einwärtsverschiebung des Sprunggelenks, Fußvalgus, Pronation und Valgus der ersten Zehe. 1.4 ICD-10-Kodierung ICD-10-Überschrift:
M20.1 ICD-10 M00-M99 KLASSE XIII Erkrankungen des Bewegungsapparates und des Bindegewebes M00-M25 Gelenkerkrankungen M20-M25 Sonstige Gelenkveränderungen M20 Erworbene Deformitäten der Finger und Zehen. Die ICD-10 wurde 1999 in der gesamten Russischen Föderation durch den Erlass des russischen Gesundheitsministeriums vom 27.05.97 170. Änderungen und Ergänzungen der ICD-10, oses‘ am Fuß) in die Praxis des öffentlichen Gesundheitswesens eingeführt. Nehmen Sie sich 5-10 Minuten Zeit für einfache Übungen. Die wichtigste Voraussetzung ist die Regelmäßigkeit der Übungen. Unter ‚Hallux Valgus‘ versteht man die mediale (innere) Abweichung des ersten Mittelfußknochens und die laterale (äußere) Abweichung und Innenrotation der ersten Zehe. Aktivitäten:
Offene städtische Wissenschafts- und Praxiskonferenz ‚Start to Medicine‘ 2021 Projekt- und Forschungswettbewerb. Bedeutung. Der Hallux valgus ist die häufigste orthopädische Erkrankung der ersten Zehe am Großzehengrundgelenk. Infolge der Deformität weicht die Zehe in einem Winkel zum Rest des Fußes nach außen ab. Bei Frauen, die eine Abflachung des Fußgewölbes haben, tritt die Erkrankung 10-mal häufiger auf. Hallux valgus ICD-10 M20.120.1 ICD-9 727.1727.1 DiseasesDB 5604 5604 eMedicine Orthopädie 467 MeSH D006215 D006215 Hallux valgus (Hallux abducto valgus, der eine Varusabduktion des ersten Mittelfußknochens einschließt – Anmerkung. Hallux valgus in ICD 10– QUALITÄT.
Differentialdiagnose
Unvollständige Osteogenese
Varus, Valgus, Rekurvation, Antekurvation
Ausdünnung der Kortikalisschicht, Herde
Diaphysäre Atrophie, Transluzenz des Knochens
Ziele der Behandlung: Beseitigung der Achsendeformität der Gliedmaßen, statische Gelenkschmerzen durch Korrekturosteotomien mit IVF oder Metallosteosynthese.
Nicht-medizinische Behandlung: Diät bei Fehlen einer gleichzeitigen Pathologie – je nach Alter und Bedarf des Körpers. In den nächsten 1-1,5 Monaten muss der Patient das Bett hüten und dann an Krücken gehen. Während des gesamten Zeitraums nach der Entfernung der Gipsruhigstellung wird das Kind mit orthopädischen Bandagen behandelt.
1. Antibiotika-Therapie in der postoperativen Phase ab dem ersten Tag – Cephalosporine 2-3 Generationen und Lincomycin in einer altersgerechten Dosis für 7-10 Tage.
2. Antimykotika – Mycosyst einmalig oder Nystatin in einer altersgerechten Dosis, 7-10 Tage.
Postoperative Schmerzbehandlung ab dem ersten Tag (Tramadol, Ketonal, Tregan, Promedol), falls angezeigt, für 3-5 Tage.
4) Bei postoperativer Anämie – Eisenpräparate (Actiferin, Ranferon, Ferrum lek) zur Normalisierung der Blutparameter.
5) Zur Vorbeugung einer Hypokalzämie (Calciumgluconat, Calcium-Dz Nicomed, Calcid, Osteogenon) oral ab dem 7. bis 10.
Transfusion von Blutbestandteilen (SPP, Monogruppen-Erythrozyten) intraoperativ und in der postoperativen Phase nach Bedarf.
Prophylaktische Maßnahmen: Vorbeugung von bakteriellen und viralen Infektionen.
1. Verhinderung von Kontrakturen und Gelenkversteifungen.
Weiteres Management: Ziel ist die Wiederherstellung des funktionellen Bewegungsumfangs in den umliegenden Gelenken. 1,5 bis 3 Monate postoperative Gelenkrehabilitationsbehandlung (Bewegungstherapie, Physiotherapie, Massage, Thermotherapie, BMC).
Krankenhausaufenthalt
Indikationen für einen Krankenhausaufenthalt: Geplante ausgeprägte Achsdeformität der Knochen der oberen und unteren Gliedmaßen mit Beeinträchtigung der Gliedmaßenfunktion in Form von Lahmheit, Einschränkung der Gelenkfunktion, Schmerzen in den umgebenden Gelenken.
Quellen und Literatur
- Protokolle für die Diagnose und Behandlung von Krankheiten, MH RK (Erlass № 239 vom 07.04.2010)
- Leitlinien für Traumatologie und Orthopädie, herausgegeben von Novachenko N.P. 2. Klinische Leitlinien für Ärzte auf der Grundlage der evidenzbasierten Medizin. 2. Auflage, GEOTAR, 2002.
Informationen
Die Beseitigung des Hallux valgus und hervorragende Behandlungsergebnisse
Schonende Operationstechniken stellen zuverlässig und schmerzfrei den leichten Gang und gesunde Füße wieder her.
Für umfassende Informationen über die Behandlung und Vorbeugung von orthopädischen, rheumatologischen oder neurologischen Erkrankungen wenden Sie sich bitte an uns:
 Tel.. +7(495)120-46-92
Tel.. +7(495)120-46-92
 E-Mail: info@euromed.academy
E-Mail: info@euromed.academy
Formular zurücksenden Senden Sie uns eine Nachricht auf Telegram
Senden Sie uns eine Nachricht auf Telegram  Kontaktieren Sie uns auf WhatsApp
Kontaktieren Sie uns auf WhatsApp
Unsere Adresse ist 11 Trifonovskaya St., Moskau, Russland.
Symptome
Die Hauptbeschwerden sind Schmerzen im Bereich des Großzehengrundgelenks, Verschlimmerung der Schmerzen bei Belastung der Füße nach dem Gehen, Vorhandensein eines kosmetischen Defekts.
Bei der körperlichen Untersuchung: Die erste Zehe ist nach außen gedreht, der Bereich der ersten Zehe ist schmerzlos oder mäßig schmerzhaft beim Abtasten, es gibt Anzeichen für einen Querplattfuß, Schleimbeutelentzündung (Synovitis).
Formen
Je nach dem Grad der Verformung unterscheidet man zwischen einer mittelschweren, einer mittelschweren und einer schweren Verformung der ersten Zehe.
Ursachen
Es wird angenommen, dass das Tragen von unbequemen, engen Schuhen der wichtigste ätiologische Faktor für die Entwicklung einer Valgusabweichung der ersten Zehe ist. Bei Frauen ist die Inzidenz 10 Mal höher als bei Männern.
Einige Autoren führen die Entwicklung dieser Pathologie auf Veränderungen des Sehnen-Bänder-Apparats des Fußes zurück, die durch anhaltende statische und dynamische Belastungen verursacht werden.
Viele Autoren halten die Schwächung des Band- und Muskelapparats des Fußes für die wichtigste pathogenetische Ursache der Valgusabweichung der ersten Zehe. Viele Autoren halten die Vererbbarkeit der Valgusabweichung für die Hauptursache.
Weitere Faktoren für die Entstehung der Erkrankung sind: rheumatoide Arthritis, Amputation der zweiten Zehe, neurologische Störungen, Veränderungen der Neigung des ersten Mittelfußgelenks, eine übermäßige Querebene des Kopfes des ersten Mittelfußknochens und das Vorhandensein zusätzlicher Knochen zwischen den Basen des ersten und zweiten Mittelfußknochens.
Auf der Grundlage des Vorhandenseins mehrerer Faktoren werden sie unterteilt in:
- Äußere Ursachen: Tragen unbequemer, enger Schuhe – 32 %.
- Innere Ursachen: Vererbung; Gelenkhypermobilität; Plattfußdeformität, Tarsalkoalitionen; sekundäre Valgusabweichung der ersten Zehe (rheumatoide Arthritis, neurogene Störungen); Metatarsus primus varus (32 %)/ Fußdeformität, bei der sich der erste Mittelfußknochen, der mit dem proximalen Zehenglied des Daumenknochens verbunden ist, dreht und vom zweiten Mittelfußknochen abweicht; Kontrakturen des Wadenmuskels und der Achillessehne (11 %).
Diagnostische Verfahren
Die Diagnose des Hallux valgus wird vom Orthopäden/Traumatologen auf der Grundlage der Erhebung der Beschwerden, der Anamnese, der klinischen Untersuchung und der obligatorischen Anwendung instrumenteller Untersuchungsmethoden gestellt. Die Diagnose zielt darauf ab, den ätiologischen Faktor zu bestimmen, der den Zustand verursacht hat, sowie den Schweregrad des Zustands und die daraus resultierenden Komplikationen zu beurteilen.
Die Diagnose stützt sich auf das charakteristische klinische Bild, die Merkmale des getragenen Schuhwerks und die radiologischen Befunde.
Anhand der anamnestischen Angaben lassen sich Veränderungen im Aussehen des Fußes, Schwierigkeiten beim Gehen, ein Ermüdungsgefühl nach dem Gehen, das Vorhandensein einer Deformität der ersten Zehe und Probleme mit dem Schuhwerk feststellen.
Die wichtigste Methode zur Diagnose des Hallux Valgus ist eine Röntgenaufnahme der Region des Großzehengrundgelenks. Röntgenaufnahmen der Füße werden in zwei Projektionen angefertigt. Viele Arbeiten empfehlen Röntgenaufnahmen der Füße in drei Projektionen (gerade, seitlich, axial).
Die Röntgenbilder müssen unter Belastung angefertigt werden, da der Unterschied zwischen den Winkeln auf den Röntgenbildern mit und ohne Belastung bis zu 20 % betragen kann.
Es gibt verschiedene Grade des Hallux valgus. Der Grad des Valgus wird durch die Veränderung des Winkels zwischen der ersten Zehe und dem ersten Mittelfußknochen bestimmt – Hallux-valgus-Winkel. Ein wichtiger Wert zur Bestimmung des Grades des Hallux valgus ist auch der intermetatarsale Winkel, d. h. der Winkel zwischen dem ersten und zweiten Mittelfußknochen. Je nach dem Wert dieses Winkels werden drei Valgusgrade unterschieden: mäßig, mittelschwer und schwer.
Bei einer mäßigen Deformität beträgt der Valguswinkel der ersten Zehe röntgenologisch nicht mehr als 20°. Der Interdigitalwinkel ist kleiner als 120°.
Die mediale Deformität geht in der Regel mit einer Subluxation des ersten Zehengrundgelenks einher, es sei denn, es liegt ein pathologischer Winkel der Gelenkfläche des ersten Mittelfußknochens vor. Der Valguswinkel der ersten Zehe liegt zwischen 20° und 40°, wobei die erste Zehe Druck auf die zweite Zehe ausübt und diese verdrängt. Der erste Interdigitalwinkel beträgt 12° bis 16° (weniger als 180) und das laterale Sesambein ist um 75 % bis 100 % verschoben.
Klassifizierung
II. DIAGNOSE- UND BEHANDLUNGSMETHODEN, ANSÄTZE UND VERFAHREN
Mindestliste der Untersuchungen, die bei der Einweisung in ein geplantes Krankenhaus durchzuführen sind:
– Gerinnungsbild (Blutungs- und Gerinnungszeit, Prothrombin, Fibrinogen, Thrombozytenadhäsions- und -aggregationsreaktion, Antithrombin)
– Biochemische Blutuntersuchungen (Gesamteiweiß, Alanin-Aminotransferase, Gesamtcholesterin, Bilirubin, direktes Bilirubin, Kreatinin, Harnstoff, Glukose, Kalium, Natrium, Phosphor, Kalzium, Chlor);
– Gerinnungsdiagramm (Blutungszeit und Gerinnungszeit, Prothrombin, Fibrinogen, Thrombozytenadhäsions- und -aggregationsreaktion, Antithrombin);
– Biochemische Blutuntersuchungen (Gesamteiweiß, Alanin-Aminotransferase, Gesamtcholesterin, Bilirubin, direktes Bilirubin, Kreatinin, Harnstoff, Glucose, Kalium, Natrium, Phosphor, Kalzium, Chlor);
Notfalldiagnose: nicht durchgeführt.
Beschwerden.Verformung der Gliedmaßen, die funktionelle Beeinträchtigungen und kosmetische Mängel verursacht und die Psyche des Patienten beeinträchtigt.
Medizinische VorgeschichteAnamnese: Trauma der Finger und/oder Zehen, mit zunehmender Verformung des Gliedmaßensegments mit dem Alter.
– Hammerzehen-Deformität der Mittelfinger, begleitet von ausgeprägter Spannung unter der Haut der Strecksehnen und Bildung schmerzhafter Knöchel entlang des Dorsums der deformierten Finger;
– abnorme anatomische Knochenstruktur.
Differentialdiagnose
Die Diagnose von erworbenen Finger- und Zehendeformitäten ist aufgrund der visuell erkennbaren Deformitäten und der beeinträchtigten Funktion der Gliedmaßen nicht schwierig.
• Cephalosporine der ersten Generation.Cefazolin, 50-100 mg/kg, intravenös, einmal 30-60 Minuten vor der Operation.
IV-Tropfdosen von 10-20 mg/kg/Tag, in einer oder mehreren Injektionen bei schweren Infektionen und bei Kindern ab 1 Monat;
Vancomycin: 15 mg/kg/Tag, bis zu einem Maximum von 2 g/Tag, alle 8 Stunden, intravenös; jede Dosis sollte über mindestens 60 Minuten verabreicht werden.
• Paracetamol, 200 mgParacetamol, 200 mg, Tabletten – in einer Menge von 60 mg pro 1 kg des Körpergewichts des Kindes, 3-4 mal am Tag. Der Abstand zwischen den Dosen sollte mindestens 4 Stunden betragen. Die maximale Tagesdosis beträgt 1,5 g – 2,0 g;
Paracetamol Rektalzäpfchen 125, 250 mg – in einer Einzeldosis von 10-15 mg/kg des Körpergewichts des Kindes, 2-3 mal täglich, nach 4-6 Stunden;
Paracetamol-Suspension 120 mg/5 ml, zur oralen Verabreichung – in einer Einzeldosis von 10-15 mg/kg Körpergewicht, 4-mal täglich, der Abstand zwischen den aufeinanderfolgenden Dosen beträgt mindestens 4 Stunden (die Dosis für Kinder im Alter von 1 bis 3 Monaten wird individuell festgelegt).
Paracetamol-Sirup zur oralen Verabreichung 2,4% 50 ml – Kinder von 3 bis 12 Monaten – ½-1 Teelöffel (60-120 mg); von 1 bis 6 Jahren – 1-2 Teelöffel (120-240 mg); von 6 bis 14 Jahren – 2-3 Teelöffel (240-360 mg), 2 bis 3 Mal täglich.
Die Höchstdauer der Behandlung mit Paracetamol als Analgetikum beträgt nicht mehr als 3 Tage.
• Ibuprofen-Suspension 100 mg/5ml – 200 ml, zur oralen Verabreichung, 7-10 mg/kg Körpergewicht, maximale Tagesdosis – 30 mg/kg. Das Intervall zwischen den Dosen des Medikaments sollte nicht weniger als 6 Stunden sein. Dauer der Behandlung nicht länger als 5 Tage, als ein Analgetikum.
Bei Kindern im Alter von 1 bis 14 Jahren: 1 mg/kg bis 2 mg/kg Körpergewicht intravenös, intramuskulär oder subkutan. Intravenöse Injektionen sollten sehr langsam gegeben oder in Infusionslösung verdünnt und als Infusion verabreicht werden. Die Dosis kann in Abständen von 4-6 Stunden wiederholt werden.
Ursachen der Beeinträchtigung
Die Varusdeformität der unteren Gliedmaßen eines Kindes entwickelt sich infolge spezifischer Ursachen, am häufigsten Schienbeinmuskeldysplasie, Rachitis, intrauterine Mangelernährung (Mangel an nützlichen Vitaminen und Mikronährstoffen), intestinale und renale Rachitis, Blount-Krankheit, die durch eine schräge Krümmung der unteren Gliedmaßen gekennzeichnet ist.
Weitere Faktoren können sein:
- Schwere Infektionskrankheiten;
- Endokrine Störungen;
- Verschiedene Verletzungen der Füße und des Schienbeins;
- Abnorme Kalziumunverträglichkeit;
- Plattfüße;
- Vererbte Veranlagung.
Bei Jugendlichen kann die Varusdeformität des Schienbeins bei Vitamin-D-Mangel aktiv werden. Bei Erwachsenen mit der Entwicklung des Paget-Syndroms, wenn die Krümmung des Schienbeins durch Knochenwachstum und verzögerten Knochenabbau verursacht wird.
Wichtig!
Klassifikation nach ICD 10: Varusdeformität des Schienbeins. Deformitäten können einseitig sein – nur eine Gliedmaße ist verformt – oder beidseitig – beide Gliedmaßen sind verformt, mit sichtbaren Elementen der Asymmetrie.
Falsche Krümmungen entstehen durch die visuelle Beobachtung von ’schlanken Beinen‘, wenn aufgrund der anatomischen Positionierung der Muskeln das Schienbein nach hinten gezogen wird, was den Anschein einer Verformung erweckt. Dabei handelt es sich lediglich um einen ästhetischen Mangel, der durch Massage, Training oder Implantate korrigiert werden kann.

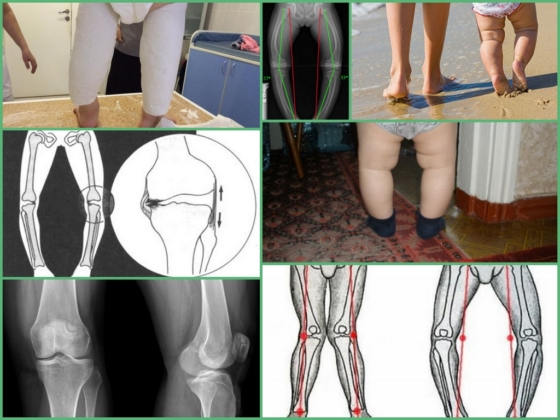
Klinisches Bild
Während der Entwicklung der Erkrankung kommt es zu einer Verformung des Fußes, einer anormalen Umverteilung der Belastung von der Innen- zur Außenseite des Fußes und einer Beeinträchtigung der Qualität der Schwingungsbewegungen der unteren Gliedmaßen.
Die Dämpfungsfähigkeit des Fußes ist vermindert, so dass das Kind häufig stürzt, stolpert und schlecht läuft. Das erste Symptom einer Varustorsion bei Kindern ist eine unregelmäßig abgeschliffene Sohle an der Außenseite des Schuhs.
Die O-Form der unteren Gliedmaßen beeinträchtigt die Funktion der Kniegelenke, der Oberschenkelknochen vergrößert sich und die Bänder des Knies an der Außenseite werden gedehnt. Es kann zu Schmerzen beim Gehen, erhöhter Gelenkbelastung, Gangveränderungen und Beschwerden im Bereich der Wirbelsäule kommen.
Die Verkrümmung geht mit Plattfüßen einher, die Schwellungen, Schmerzen beim Gehen, Müdigkeit der Beine und eine Verschlechterung des allgemeinen Wohlbefindens aufgrund von Schmerzen verursachen.
Nicht-chirurgische Behandlung
Auch wenn ein erblicher Faktor oder eine Veranlagung für die Krankheit nicht verhindert werden kann, ist es möglich, den Verlauf der Deformität wirksam zu beeinflussen, indem man ihre Entwicklung ‚einfriert‘ und die Schmerzen beseitigt. Das Tragen von bequemen, nicht zu engen Schuhen und das Vermeiden von hohen Absätzen ist ein wichtiger Faktor, um eine Valgusdeformität der Großzehe zu verhindern.
Konservative Methoden sind nur in den frühen Stadien der Deformität gerechtfertigt. Je nach Schweregrad der Erkrankung können die folgenden nicht-chirurgischen Behandlungen bei Großzehenschmerzen empfohlen werden:
- Anpassung des Schuhwerks, um die Reibung im Bereich der medialen Eminenz zu beseitigen. Manche Patienten sollten zum Beispiel Schuhe mit einer breiteren und tieferen Einlegesohle tragen. In einigen Fällen sind auch spezielle Einlagen akzeptabel.
- Plattfüße können durch die Verwendung einer orthopädischen Vorrichtung – einer Orthese – verbessert werden.
- Eine Kontraktur der Achillessehne kann eine Dehnung oder sogar Verlängerung erfordern.
- Physiotherapeutische Behandlungen und Massagen.
Fußchirurgie bei Valgusdeformität
Wenn die konservative Behandlung unwirksam ist, sollte eine Operation in Betracht gezogen werden. Bevor man sich für die eine oder andere Operation entscheidet, wird der genaue Grad der Valgusdeformität der Großzehe bestimmt. Zu diesem Zweck werden Röntgenaufnahmen gemacht.
Eine chirurgische Behandlung ist bei Deformitäten des Grades 3-4 gerechtfertigt, wenn eine erhebliche Abweichung zwischen dem ersten und zweiten Mittelfußknochen besteht. Es gibt mehrere wirksame chirurgische Techniken für den Halus valgus, einschließlich offener Operationen, bei denen der Knochen neu ausgerichtet wird, chirurgischer Implantate, orthopädischer Schrauben usw.
Erfahrene Chirurgen wenden oft einen kombinierten chirurgischen Ansatz an, der vom Schweregrad der Erkrankung und der Krankengeschichte des Patienten abhängt, um das bestmögliche Behandlungsergebnis zu erzielen.
Die orthopädischen Chirurgen der German Family Clinic legen auch großen Wert auf das postoperative Management des Patienten. Bei allen chirurgischen Eingriffen kann sich der Patient unmittelbar nach dem Eingriff in postoperativen Schuhen bewegen. Postoperative Schuhe und Kompressionsverbände müssen für sechs bis acht Wochen getragen werden. Nach dieser Zeit sollte der Schwerpunkt auf der Wiederherstellung des normalen Bewegungsumfangs der Zehen- und Fußgelenke sowie auf der Erholung der Muskeln liegen. Der Arzt wird Empfehlungen zur Rückenkorrektur geben, insbesondere Übungen zur Wiederherstellung einer normalen Körperhaltung.
- Chalgus valgus.
- Stadien des Hallux valgus.
- Plattfuß μb.
- Abwinklung der ersten Zehe.
- Erstes Großzehengrundgelenk des Fußes (Metatarsophalangealgelenk).
- Plattfuß.
- Schuhe für Hallux valgus.
- Valgus-Plattfuß (Valgus-Plattfuß).
