Zur Bestätigung der Diagnose werden spezielle Untersuchungsmethoden empfohlen. Die aussagekräftigsten Methoden sind Röntgen, MRT und Arthroskopie. Röntgenaufnahmen zeigen Verengungen der Gelenkspalte und Verformungen der Gelenkflächen. Eine MRT-Untersuchung zeigt auch das Ausmaß der Schäden an Knorpel, Meniskus und Bändern.

- Gonarthrose
- Allgemeine Informationen
- Arthrose des Kniegelenks. Ursachen
- Zu den Faktoren, die das Auftreten der Krankheit begünstigen, gehören
- Symptome der Arthrose im Knie
- Osteoarthritis des Kniegelenks Grad 1
- Stadium 2 der Arthrose im Knie
- Hauptformen der trophischen Geschwüre
- Behandlung von trophischen Geschwüren
Gonarthrose
Die Gonarthrose ist eine chronische Erkrankung des Kniegelenks, bei der sich das Knorpelgewebe verdünnt und auflöst, was zu einer starken knöchernen Überwucherung führt. Mit dem Fortschreiten der Krankheit kann die Fähigkeit, sich selbständig zu bewegen, vollständig verloren gehen. Eine rechtzeitige Diagnose und Behandlung der Gonarthrose bietet die Chance, den pathologischen Prozess zu stoppen und den Betroffenen von seinen Schmerzen zu befreien.
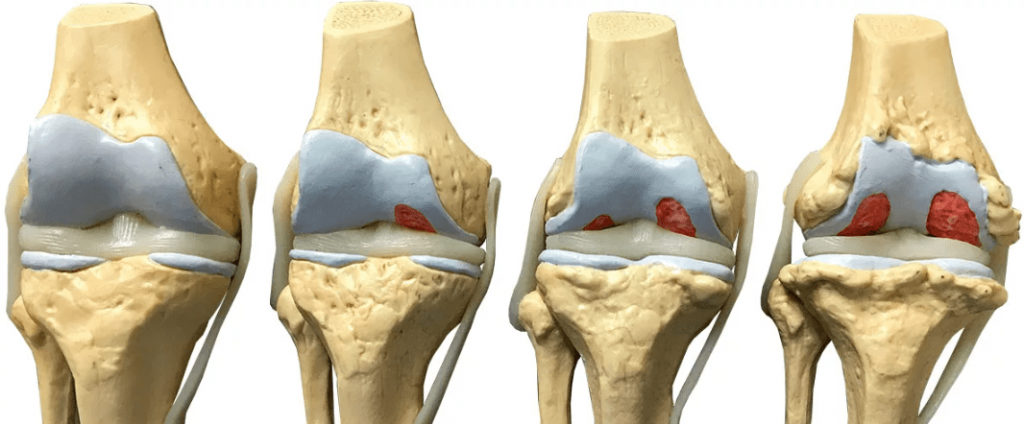
Allgemeine Informationen
Die volle Funktion des Gelenks ist nur möglich, wenn mehrere Bedingungen erfüllt sind:
- perfekte Glätte der aufeinandertreffenden Knochenoberflächen;
- die richtige Anordnung der Gelenkflächen;
- das Vorhandensein von Synovialflüssigkeit, die als Schmiermittel dient;
- guter Zustand von Muskeln, Bändern, Gelenkkapsel und anderen Nebenkomponenten;
- gute Blutzufuhr.
Treten Anomalien auf, wird ein pathologischer Prozess in Gang gesetzt, der schließlich zu einer vollständigen Zerstörung des Gelenks führen kann.
Die Gonarthrose beginnt mit dem Auftreten von Mikrorissen und Verdickungstaschen im Knorpelgewebe. Dies führt zu einer Ausdünnung der Knorpelschicht und zum Verlust der Geschmeidigkeit. Die Folge ist eine erhöhte Reibung zwischen den Knochen während der Bewegung, wodurch der Knorpel weiter geschädigt wird. Die Beschaffenheit der Oberfläche verändert sich und einzelne Bereiche beginnen sich zu betonen. Mit dem Fortschreiten der Krankheit bilden sich an den Gelenkrändern knöcherne Auswüchse (Osteophyten), die sich allmählich über den gesamten Bereich ausbreiten, die Bewegung einschränken und Schmerzen verursachen. Gleichzeitig verändert sich die Zusammensetzung der Gelenkflüssigkeit, und die Flüssigkeitsmenge nimmt ab, was wiederum die Reibung erhöht.
Nachfolgende Veränderungen breiten sich auf andere Bereiche aus. Die Gelenkkapsel wird dünner und die Bänder verlieren ihre Elastizität. Das Gelenk wird instabil und das Risiko einer Verrenkung oder Subluxation steigt. Die Muskelfasern ziehen sich kompensatorisch zusammen. Das Knie und später das Bein selbst verformen sich. Zu diesem Zeitpunkt kann sich der Patient aufgrund von Schmerzen nicht mehr richtig bewegen.
Arthrose des Kniegelenks. Ursachen
Die Arthrose des Kniegelenks ist eine chronische Erkrankung, bei der degenerativ-dystrophische Veränderungen des Knorpels zu einer vollständigen Zerstörung der Gelenkinnenhaut führen. Zu den klinischen Symptomen gehören Schmerzen und eine eingeschränkte Gelenkbeweglichkeit. Die Gonarthrose wird am häufigsten bei Frauen über 45 Jahren, Leistungssportlern, übergewichtigen Personen und Personen, die anstrengende, monotone körperliche Arbeit verrichten, diagnostiziert. Es gibt keine einzelne Ursache für die Entstehung der Krankheit. Eine Reihe von ungünstigen Faktoren schwächen den Knorpel. Der Ausbruch der Krankheit ist eine fatale Kombination von Umständen.
Zu den Faktoren, die das Auftreten der Krankheit begünstigen, gehören
- Knieverletzungen (Knochenbrüche, Verrenkungen, Meniskusverletzungen), Gelenkoperationen;
- Alterung (der Knorpel verliert mit dem Alter an Elastizität und bricht leicht)
- systemische Autoimmunerkrankungen (Rheuma, rheumatoide Arthritis, Lupus erythematosus usw.)
- endokrine Störungen (Diabetes, Schilddrüsenunterfunktion), Menopause;
- genetische Faktoren (anfälliger Knorpel, zu wenig Gelenkflüssigkeit)
- Übergewicht (übermäßige Belastung der Gelenke);
- Unterkühlung und Dehydrierung;
- Überbelastung der Kniegelenke durch schwere Arbeit und Sport;
- Pathologien der Hüftgelenke.
Geringe körperliche Aktivität trägt ebenfalls zur Entstehung von Arthrose bei. Eine sitzende Lebensweise führt zu einer verminderten Blutzufuhr zu den unteren Gliedmaßen, einer Verlangsamung der Stoffwechselprozesse, einer Atrophie von Muskeln, Bändern und Sehnen sowie einer Degeneration der Knorpelstrukturen.
Symptome der Arthrose im Knie
Der Krankheitsverlauf ist unterschiedlich und hängt vom Alter und der körperlichen Verfassung des Patienten, von der Ursache der Pathologie und von Begleiterkrankungen ab. Die häufigsten Beschwerden sind Knieschmerzen bei Belastung, Schwellungen, Brennen des betroffenen Gelenks, Schmerzen nach längerer Bewegungslosigkeit, trockenes Klopfen und Knacken bei Bewegung.
Die Diagnose wird von einem Orthopäden nach Untersuchung, Befragung und zusätzlichen Tests gestellt.
Osteoarthritis des Kniegelenks Grad 1
Diese Erkrankung ist häufig symptomlos. Gelegentlich verspüren die Patienten leichte Beschwerden, Spannungen und Wärme im Kniegelenk.
Zu den typischen Symptomen einer Gonarthrose Grad 1 gehören:
- Schmerzen bei Bewegung oder in Ruhe nach starker Anstrengung, bei maximaler Beugung und Streckung;
- Brennen, Schwellung und Überempfindlichkeit des Knies nach Belastung (Anzeichen einer Entzündung);
- Röntgenaufnahmen zeigen isolierte Osteophyten, Verengungen des Gelenkstromas.
Wichtig!!! Die für das erste Stadium der Erkrankung charakteristischen klinischen Anzeichen können mit einer erheblichen Knorpelzerstörung einhergehen. Eine frühzeitige Diagnose ist wichtig, da die konservative Behandlung gerade zu Beginn der Erkrankung wirksamer ist.
Stadium 2 der Arthrose im Knie
Die Schmerzen werden intensiver und länger anhaltend, die Funktionsfähigkeit des Gelenks ist eingeschränkt (der Bewegungsumfang ist reduziert). Das Kniegelenk beginnt sich aufgrund der ungleichmäßigen Abnutzung des Knorpels zu verformen (‚Abflachung‘), und die untere Extremität kann sich verbiegen. Typische Symptome einer Arthrose des Knies Grad 2 sind
- Ständige Schmerzen bei Belastung, die morgens und abends zunehmen;
- Anhaltende Beschwerden im Gelenk auch nach längerer Ruhezeit;
- eingeschränkter Bewegungsumfang;
- Vergrößertes Gelenkvolumen, periartikuläre Weichteilatrophie;
- Knirschen bei schnellen Bewegungen, in der Hocke und manchmal beim Gehen.
Hauptformen der trophischen Geschwüre
Trophische Geschwüre (langfristige nicht heilende Wunden) sind die häufigste Form des diabetischen Fußsyndroms. Der Gang zum Arzt und die Behandlung diabetischer Fußgeschwüre sollten nicht aufgeschoben werden, da dies zu einer Atrophie der Gliedmaßen führen kann. Grundsätzlich werden diabetische Geschwüre unterteilt in neuropathische (bei Patienten mit normalem Blutfluss in den Beinen) und neuro-ischämische (oder ischämische), die auf eine gestörte Durchblutung zurückzuführen sind. Ein kleiner Prozentsatz der Patienten mit Diabetes leidet an Beingeschwüren, die in der Regel durch eine Venenerkrankung (Veneninsuffizienz) verursacht werden. Welche Arten von Geschwüren treten häufiger auf? Entgegen der landläufigen Meinung sind neuropathische Geschwüre häufiger, sie machen etwa 55-75 % aller diabetischen Geschwüre aus.
Während schwere Durchblutungsstörungen an sich eine Zerstörung der Haut (Nekrose) verursachen können, zerstört die diabetische Neuropathie an sich das Fußgewebe nicht. Sie schafft jedoch die Voraussetzungen für die Bildung von kleinen (und nicht so kleinen) Läsionen, die vom Patienten nicht bemerkt werden. Ein Diabetiker kann sich beim Schneiden der Nägel schneiden und keinen Schmerz empfinden, er kann einen Fremdkörper in seinen Schuhen nicht spüren (einen Stein, eine Glasscherbe, eine vergessene Socke, versehentlich in den Schuh gefallene Münzen), er kann auf eine auf dem Boden liegende Büroklammer treten und sie nicht spüren. Leider sind alle diese Beispiele bei Diabetes absolut real. Die letzte Art von Verletzung (auf einen Knopf zu treten, ohne dass der Patient es merkt) ist dem Autor dieser Zeilen in seiner Praxis nicht mehr als dreimal passiert. Natürlich führen all diese Verletzungen zur Entwicklung von trophischen Geschwüren.
Behandlung von trophischen Geschwüren
- Geeignete topische Behandlung. Reinigen Sie die Wunde und legen Sie täglich oder alle 2 bis 4 Tage (je nach Zustand der Wunde und der Art der Behandlung) einen neuen Verband an.
a). Verwendung moderner Verbandsmaterialien (die im Gegensatz zu Mull nicht mit der Wunde verkleben). Inzwischen gibt es eine große Anzahl solcher Materialien, die verschiedenen Klassen angehören: Alginate, hydrophile Fasern, atraumatische Netze, Polyurethanschaumverbände, Hydrogele, Hydrokolloide usw. Die Wahl des Verbandes wird von einer medizinischen Fachkraft (Arzt oder spezialisierte Krankenschwester) auf der Grundlage einer Wunduntersuchung, von Röntgendaten usw. getroffen.
b). Wundspülung mit antimikrobiellen Mitteln, die das wachsende Gewebe nicht schädigen, z. B. Miramistinlösung, Chlorhexidin usw. Es sei daran erinnert, dass Jod, Alkohol, Verdikt und Mangan bei Diabetes kontraindiziert sind, da sie den Heilungsprozess verlangsamen.
c). Regelmäßige Behandlung der Wunde durch einen Arzt oder eine Krankenschwester (Entfernung von nicht lebensfähigem Gewebe, Blasen um die Wunde herum (oft durch neuropathische Ulzerationen verursacht)). In der Regel alle 3-15 Tage durchgeführt. - Schutz des Geschwürs vor Belastung beim Gehen. Solange der Patient weiterhin auf die Wunde tritt, wird die Wunde nicht heilen, ganz gleich, wie teuer Medikamente oder Verbände sind. Leider können schon ein paar Schritte am Tag die Ergebnisse der laufenden Behandlung zunichte machen. Die meisten neuropathischen Geschwüre sind schmerzlos, so dass der Patient nicht spürt, dass er auf die Wunde getreten ist und sie beschädigt hat. Es gibt spezielle Entlastungsvorrichtungen zum Schutz der Wunde. Am frühesten wurde in Russland der ‚Halbschuh‘ verwendet, bei dem der Vorfuß beim Gehen nicht belastet wird. Nach internationalen und russischen Empfehlungen ist die wirksamste Entlastungsmethode heute jedoch der Entlastungsschuh‘ (Contact Cast, siehe Foto rechts) aus polymeren Fixierungsmaterialien (die heute anstelle von Gips verwendet werden). Diese Methode ermöglicht eine schnellere Heilung der Wunde, verringert den Druck nicht nur auf den Vorder-, sondern auch auf den Rückfuß und ermöglicht es dem Patienten, zu arbeiten und ein aktives Leben zu führen (im Gegensatz zu einem ‚Halbschuh‘).
- Kompetenter Einsatz von Antibiotika bei Wundinfektionen (in der Regel richtet sich die Wahl des Medikaments nach den Ergebnissen der Wundkultur). Etwa 40-60 % der ambulant behandelten Patienten mit diabetischen Geschwüren benötigen Antibiotika.
- Normalisierung des Blutzuckerspiegels (Diabetes-Einstellung). Es ist sehr wichtig, dass ein Patient mit diabetischem Fußsyndrom eine kontinuierliche, qualitativ hochwertige Diabetesbehandlung erhält.
- Diabetische Fußgeschwüre.
- Warum Beine bei Diabetes amputieren?.
- Knieschiene für Kniegelenkarthrosen.
- Röntgenbild des Charcot-Fußes.
- Foto: Diabetische Fersen.
- Polo varus.
- Equinovarus-Fußdeformität.
- Metatarsale Amputation.
