Diese Verletzungen sind meist mit Beinbrüchen und Bandverletzungen kombiniert.
- Fraktur des hinteren Fersenbeinfortsatzes. Tibiamyopathose bei Tänzern
- Symptome der Krankheit
- Körperliche Überanstrengung
- Verletzung
- SYMPTOME
- DIAGNOSE DES HINTEREN IMPINGEMENTS
- Symptome einer Fußfraktur (Strahlbein)
- Symptome einer Fraktur des Mittelfußknochens
- Lisfranc-Gelenkverrenkung
- Synovitis
- Lose Körper im Sprunggelenk
- Stadien der aseptischen Nekrose
- Diagnose
- Wie ist die Prognose?
- Zeichen 8 – ‚Blutung aus der Oberfläche des Naevus‘.
- Zeichen 9 – ‚Haarausfall auf der Oberfläche des Naevus‘.
- Kontraindikationen
- Wie wird die Untersuchung durchgeführt?
Fraktur des hinteren Fersenbeinfortsatzes. Tibiamyopathose bei Tänzern
Die Fraktur des hinteren Talusfortsatzes tritt häufiger bei Sportlern und Balletttänzern bei einer Vielzahl von Bewegungen mit unphysiologischer Fußstellung und hoher körperlicher Belastung auf, wenn der hintere Talusfortsatz den hinteren Rand des Schienbeins berührt. Dieser Fortsatz wird dauerhaft traumatisiert, umgelagert und manchmal abgelöst. Es treten Schmerzen beim Aufsetzen des Fußes auf die Zehen auf, ein Gefühl der Blockierung im Sprunggelenk und beim Abtasten Schmerzen an der hinteren Fläche des Sprunggelenks vor der Fersensehne.
Bei der weiteren Beobachtung der Balletttänzerinnen und Balletttänzer werden Blockierungen des Sprunggelenks und intermittierende Schmerzen festgestellt, die die Arbeitsfähigkeit und die Fähigkeit zur Verbesserung der Leistung einschränken. Die Röntgenuntersuchung zeigt, dass der hintere Processus vom Talus getrennt ist. Es sollte auch eine Röntgenaufnahme des gesunden Beins angefertigt werden, um den Riss vom komplementären Talusknochen zu unterscheiden, der in der Regel sowohl am betroffenen als auch am gesunden Bein symmetrisch ist.
Die Behandlung eines gerissenen hinteren Talusfortsatzes bei Balletttänzern ist rein chirurgisch – Entfernung des gerissenen Fragments. Dadurch wird die Entwicklung einer deformierenden Arthrose des Sprunggelenks verhindert und die Balletttänzerin kann schnell wieder auf die Bühne zurückkehren, ohne ihre professionellen Fähigkeiten einzuschränken.
Aufgrund der hohen und irrationalen Belastung der Unterschenkelmuskulatur während des Tanzes treten bei Balletttänzern häufig schmerzhafte Muskelbeschwerden auf. Alle diese Muskelveränderungen und -erkrankungen werden als Myopathosen bezeichnet.
Zu unterscheiden sind die einfache fokale Myopathose, die fasziale fokale Myopathose und die infektiöse Myopathose.
Bei der einfachen fokalen Myopathose handelt es sich um eine Störung der Koordination zwischen antagonistischen und synergistischen Muskeln im Allgemeinen. Sie äußert sich als vorübergehender Muskelkrampf, der unter dem Einfluss von Überlastung, negativen Emotionen, schlechter Organisation der Arbeitsabläufe, mangelnder Aufwärmung vor einer Leistung und Abkühlung schnell vergeht. Die Myopathose tritt besonders häufig bei der ersten Aufführung auf, weil die Aufregung über das Ergebnis einer neuen Partie groß ist. Dies führt zu einer gewissen Zappeligkeit, die Bewegungen werden aufgrund eines noch nicht entwickelten starken Stereotyps noch unsicher ausgeführt.
Symptome der Krankheit
Die folgenden Symptome können auf einen Fersenbeinbruch hinweisen:
- Schmerzen im hinteren Teil des Fußes.
- Eingeschränkte Beweglichkeit des Fußes. Die Bewegung wird von verstärkten Schmerzen begleitet, und der Patient hat Schwierigkeiten, auf den Fuß zu treten.
- Anschwellen des Gewebes. Je größer die Verletzung der Blutgefäße, desto stärker die Schwellung und möglicherweise ein Bluterguss mit bläulicher Färbung der Haut.
- Bei einer offenen Fraktur besteht eine Wunde im Fuß und es können Knochensplitter sichtbar sein.
- Der Bruch ist häufig mit Gelenkverrenkungen und Brüchen anderer Knochen des Fußes kombiniert.
- Wenn eine Entzündung auftritt, kommt es zu einer Temperaturreaktion, verstärkten lokalen Schmerzen und einem pochenden Charakter.
Die häufigste Ursache der Erkrankung ist ein Trauma des Fußes. Der Mechanismus der Verletzung ist eine Verstauchung oder ein Aufprall auf die Sohle. Häufig treten solche Verletzungen bei Autofahrern während eines Unfalls auf, insbesondere bei Motorradfahrern, da der Fuß auf dem Pedal aufliegt. Aber auch bei Stürzen in vereisten Gebieten.
Körperliche Überanstrengung
Das Knöchel-Hinterfuß-Syndrom, das durch starke körperliche Anstrengung verursacht wird, tritt vor allem bei Balletttänzern und Läufern auf. Die erzwungene Beugung der Fußsohle, z. B. beim Laufen an einer Steigung, führt zu einer ständigen Kompression des hinteren Sprunggelenks; die gleiche Beugung, die bei Ballettpositionen wie ‚en pointe‘ und ‚demi-pointe‘ beobachtet wird, verursacht eine Kompression des hinteren Sprunggelenks.

In beiden Fällen können die anatomischen Formationen zwischen dem Fersenbein und der hinteren Fläche des Schienbeins einem übermäßigen Druck ausgesetzt sein. Bei regelmäßiger Bewegung nehmen Mobilität und Bewegungsumfang allmählich zu und der Abstand zwischen dem Fersenbein und dem hinteren Rand des Schienbeins verringert sich.
Dies schafft die Voraussetzungen für eine Kompression normaler, aber auch pathologischer anatomischer Strukturen, die sich in diesem Bereich befinden können: Os trigonum, hypertrophierter hinterer Talusfortsatz, verdickte hintere Gelenkkapsel des Sprunggelenks, Narbengewebe oder Verkalkung der Gelenkkapsel nach einem Trauma, lockere Gelenkkörper im hinteren Bereich des Sprunggelenks oder Osteophyten am hinteren Rand des Schienbeins.
Verletzung
Die erzwungene Beugung des Soleus verursacht eine Kompression zwischen Schienbein und Ferse des hinteren Talusfortsatzes. Wenn diese Kompression stark genug ist, kann sie eine Fraktur verursachen. Eine Kompression der hinteren Kapsel des Sprunggelenks kann zu deren Verdickung und Verkalkung führen.
Posttraumatische Verkalkungen sind in solchen Fällen meist ebenfalls im hinteren Teil des Gelenks zu finden. Eine übermäßige Beugung der Sohle kann bei Auto- oder Motorradunfällen oder bei bestimmten Sportarten wie Fußball auftreten.
SYMPTOME
Das Impingement-Syndrom des hinteren Sprunggelenks ist ein Schmerzsyndrom. Der Schmerz ist auf die hintere Seite des Sprunggelenks beschränkt. Er tritt in der Regel bei einer schnellen Plantarflexion des Fußes auf. Bei einigen Patienten ist auch eine schnelle Dorsalflexion schmerzhaft. Dies ist darauf zurückzuführen, dass in dieser Position Spannung auf die Sprunggelenkkapsel und die Bänder des Sprunggelenks ausgeübt wird, die am hinteren Oberarmknochen befestigt sind.
DIAGNOSE DES HINTEREN IMPINGEMENTS
Die Diagnose basiert auf der Anamnese, der direkten ärztlichen Untersuchung und dem radiologischen Befund.
Bei der Untersuchung werden in der Regel Schmerzen beim Abtasten des hinteren Teils des Talus festgestellt.
Außerdem wird eine Reihe spezieller Provokationstests durchgeführt, bei denen eine schnelle Plantarflexion des Sprunggelenks in verschiedenen Positionen des Fußes durchgeführt wird. Sind die Tests positiv und treten gleichzeitig Schmerzen bei der Palpation auf, kann eine diagnostische Gelenkblockade mit einer lokalen Anästhesielösung angezeigt sein.

Symptome einer Fußfraktur (Strahlbein)
Er kann durch ein gewaltsames Trauma durch einen schweren Fremdkörper oder durch Kompression verursacht werden. Seltener kommt es zu einer indirekten Verletzung durch eine aktive, übermäßige Beugung der Fußsohle. Diese Frakturen treten meist in Kombination mit Verletzungen des Ellbogens auf, eventuell auch mit einem Bruch des Keilbeins. Der Bruch des Strahlbeins beginnt sich nach innen und nach hinten zu bewegen. Es kommt zu einer leichten Schwellung und zu Schmerzen. Das Gehen ist für den Verletzten schmerzhaft, aber die Verletzung schränkt die Bewegung nicht ein. Zu den Symptomen gehören eine tastbare Protrusion – eine Verschiebung des Fragments an der Verletzungsstelle – und die typische Vorliebe, nur auf der Ferse zu gehen. Die Diagnose wird durch eine radiologische Untersuchung geklärt.
Die Symptome dieser Art von Fußfraktur sind schwer zu diagnostizieren und ähneln einer Verletzung des Strahlbeines. Der Unterschied kann darin bestehen, dass die Schmerzen bei einer Strahlbeinverletzung an der Außenseite des Fußes und bei einer Keilbeinfraktur an der Innenseite des Fußes auftreten. Außerdem muss auf dem Röntgenbild zwischen einer Sesambeinfraktur und visuell sichtbaren Fragmenten des Würfelbeins und des Keilbeins unterschieden werden.
Symptome einer Fraktur des Mittelfußknochens
Dies ist die häufigste Fraktur des Fußes, wobei der 1. und 4. Multifrakturen, d. h. Verletzungen aller Mittelfußknochen, können bei einem direkten Trauma (Autounfall, Sturz mit einem schweren Gegenstand) diagnostiziert werden. Die Symptome eines Fußbruchs hängen von der Schwere der Verletzung ab und umfassen zahlreiche Schwellungen, starke Schmerzen und Gehunfähigkeit. Röntgenaufnahmen werden von zwei Seiten angefertigt – schräge Pronation bei 50° und Dorsal- und Plantarflexion.
Wie bei einer Mittelfußfraktur sind die Zehenglieder in einer geraden Linie beschädigt. Die proximalen Phalangen brechen am häufigsten, die distalen Phalangen weniger häufig. Der seltenste Fall ist ein Bruch des Mittelfußknochens des Fußes. Die Symptome eines Fußbruchs sind typisch für kleine Brüche, die Schmerzen sind erträglich und Schwellungen sind kaum vorhanden. Die Diagnose wird durch eine Röntgenaufnahme bestätigt.
Die Symptome eines Fußbruchs sind sehr vielfältig und lassen sich durch eine gründliche Untersuchung durch einen Chirurgen, eine Röntgenuntersuchung und natürlich das rechtzeitige Aufsuchen eines Arztes differenzieren.
Lisfranc-Gelenkverrenkung
Entsteht durch einen Sturz aus großer Höhe oder durch starken Druck, z. B. durch Einklemmen mit einem Rad.
Die häufigsten Verrenkungen sind dorsal und lateral, etwas seltener plantar oder medial.
Lisfranc-Gelenkverrenkungen können vollständig sein, wenn alle Knochen betroffen sind, oder isoliert. In diesem Fall sind sie jedoch häufig mit Frakturen verbunden.
Bei der Behandlung wird der Fuß fixiert und ein starker Vorfußzug durchgeführt.
Anschließend werden die Knochen manuell ausgerichtet. Manchmal wird aus Komfortgründen ein Draht eingelegt, und in komplizierten Fällen wird eine Ilizarov-Spange oder eine Arthrodese durchgeführt.
Synovitis
Bei der Synovitis handelt es sich um eine Entzündung der Weichteile, die das Sprunggelenk auskleiden (Synovitis), die sich häufig durch Schmerzen, Schwellungen und Bewegungseinschränkungen bemerkbar macht. Sie kann als Folge eines akuten Traumas, einer Arthritis (rheumatoide Arthritis), einer Überlastung oder einer Arthrose auftreten.
Führt die konservative Behandlung nicht zu einer Linderung der Symptome, wird die entzündete Gelenkschleimhaut durch eine Arthroskopie operativ entfernt.
Lose Körper im Sprunggelenk
Gelenkknorpel oder Narbengewebe, die durch eine Verletzung des Sprunggelenks entstanden sind, können sich in der Gelenkkapsel ablösen. In diesem Fall spricht man von losen Körpern oder Lockerungen. Sie können auch bei der so genannten Synovialchondromatose auftreten, wenn sich die Gelenkschleimhaut aus ungeklärten Gründen ablöst. Diese Lockerungen können ein Knacken und Blockieren des Gelenks verursachen, begleitet von Schmerzen, Schwellungen und Bewegungseinschränkungen.
Lose Körper werden mit Röntgenaufnahmen oder CT-Scans und manchmal nur mit MRT identifiziert.
Die Arthroskopie des Sprunggelenks dient dazu, den lockeren Körper zu finden und zu entfernen.
Stadien der aseptischen Nekrose
Es werden folgende Stadien unterschieden, die sich durch ein rasches Fortschreiten und einen hohen Schweregrad der Erkrankung auszeichnen:
- Stadium 1 – geringe Veränderungen der Knochenstruktur;
- Stadium 2 – es entstehen kleine Risse im Knochenkopf;
- Stadium 3 – der Knorpel verkümmert und die Hüftpfanne ist betroffen;
- Stadium 4 – aktiver nekrotischer Prozess.
Im Anfangsstadium sind praktisch keine Veränderungen sichtbar. Es kommt lediglich zu einer allmählichen Zunahme der Schmerzen. Wird die Behandlung hinausgezögert, kann eine größere Operation erforderlich werden.
Diagnose
Bei Verdacht auf eine solche Pathologie wird eine Röntgen- oder CT-Untersuchung angeordnet, manchmal auch eine MRT. Während die erste Option das Problem möglicherweise nicht erkennen lässt, erleichtert ein dreidimensionales Bild dem Orthopäden die Identifizierung des Problems.
Derartige Pathologien werden mit konservativen und chirurgischen Methoden behandelt. Erstere zielen eher darauf ab, die zerstörerischen Prozesse zu verlangsamen und die Schmerzempfindungen zu verringern.
- Die konservative Behandlung umfasst die Einnahme von nichtsteroidalen entzündungshemmenden Medikamenten, spezielle Physiotherapie und physikalische Therapie sowie die Verwendung von Orthesen.
- Chirurgische Behandlung – variiert je nach Situation. Es kann eine Chondroplastik (Ersatz eines Teils des Oberschenkelknochens oder eines künstlichen Implantats) oder eine Untertunnelung des beschädigten Bereichs (Bohren eines Lochs) durchgeführt werden.
- In besonders fortgeschrittenen Fällen wird das Sprungbein entfernt. Nach der Operation ist eine vollständige Rehabilitation von etwa sechs Monaten erforderlich.
Es gibt auch eine spezielle Diät für aseptische Nekrosen. Es sollten keine künstlichen Öle verzehrt werden, und es ist ratsam, auf Eigelb und fettes Fleisch zu verzichten. Lebensmittel, die Omega-3-Säuren, Magnesium, Phosphor und Kalzium enthalten, sollten in den Speiseplan aufgenommen werden.
Wie ist die Prognose?
Wenn die Osteosklerose des Hüftknochens oder anderer Körperteile mit angeborenen Anomalien des Bewegungsapparats einhergeht, ist eine regelmäßige Prophylaxe notwendig, um ein normales Leben zu führen. In den frühen Stadien der Entdeckung ist die Prognose für einen günstigen Ausgang hoch. Bleibt die Krankheit lange Zeit unbehandelt, kann sie zu Invalidität und damit zum vorzeitigen Tod führen.
Osteosklerose lässt sich durch eine gesunde Ernährung und Gewichtskontrolle vermeiden. Ein angemessener Schlaf- und Wachrhythmus ist wichtig. Vermehrte körperliche Aktivität und das Tragen von speziellen Orthesen und Bandagen sind erforderlich. Wenn sich eine Entzündungsreaktion oder eine Infektion entwickelt, ist es wichtig, rechtzeitig einen Arzt aufzusuchen und sich behandeln zu lassen.
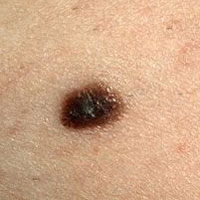
Zeichen 8 – ‚Blutung aus der Oberfläche des Naevus‘.
Ja, in der Tat ist eines der häufigsten Merkmale des Melanoms die spontane Blutung ohne vorheriges Trauma des Nävus. Dies allein würde jeden Onkologen dazu veranlassen, die Gutartigkeit des Naevus ernsthaft in Frage zu stellen.
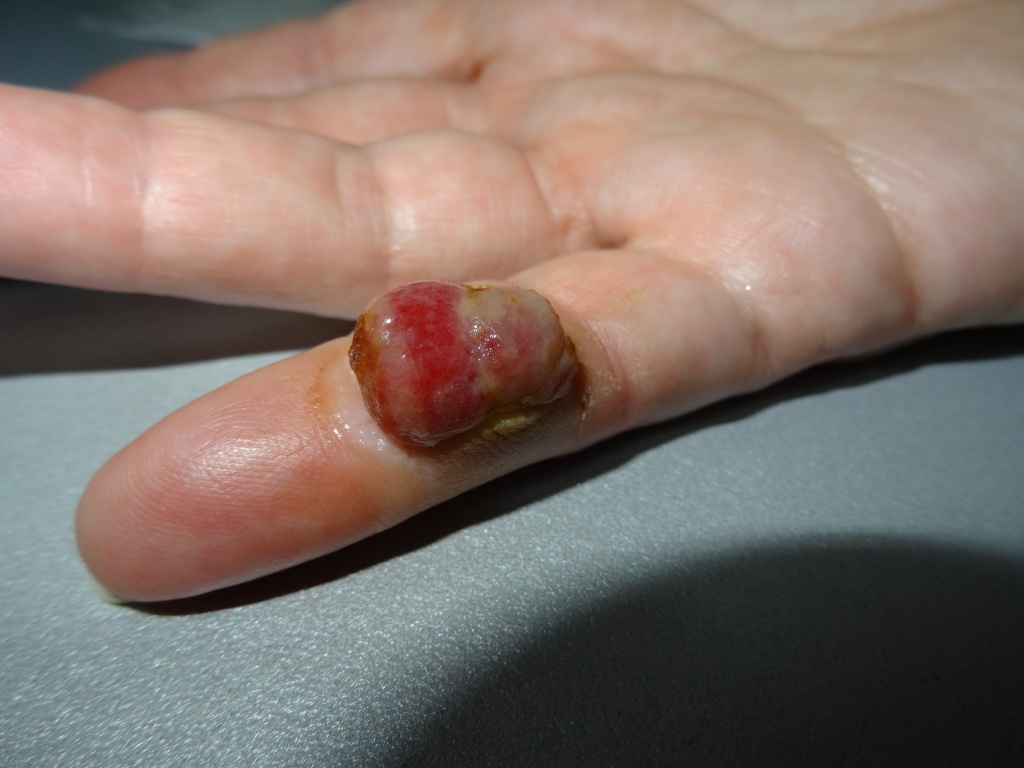
In meiner Praxis bin ich jedoch auf eine eher seltene Art von Hautkrebs gestoßen – das pyogenetische Granulom. Diese Formationen treten sehr schnell auf und bluten, sind aber zu 100 % gutartig:
Zeichen 9 – ‚Haarausfall auf der Oberfläche des Naevus‘.
Dies kann darauf hinweisen, dass der Naevus bösartig geworden ist. Wenn der Leberfleck 5 mm oder größer ist und mehrere Haare gleichzeitig von seiner Oberfläche verschwunden sind und wahrscheinlich nicht wieder auftauchen werden. Wenn derselbe Leberfleck zu wachsen begonnen hat und sich innerhalb von zwei Monaten zweimal vergrößert hat, sind dies bereits zwei Warnsignale gleichzeitig, und ein solcher Leberfleck sollte sofort von einem Onkologen untersucht werden.
Außerdem sollte ich darauf hinweisen, dass nach meiner Erfahrung. einmal habe ich ein Melanom gesehen, dessen Oberfläche mit Haaren bedeckt war.
Es gibt jedoch viele Muttermale, die keine behaarte Oberfläche haben und völlig gutartig sind. Viele Menschen geraten auch in Panik, wenn ein einzelnes Haar aus einem Leberfleck wächst und plötzlich ausfällt. Bitte verzweifeln Sie nicht – es sollte in spätestens 2-3 Wochen wieder erscheinen.
Ich habe diesen Artikel über Muttermalhaare geschrieben
Kontraindikationen
Es gibt keine absoluten Kontraindikationen für die digitale Radiographie.
- Schwangerschaft – die Strahlenbelastung kann sich nachteilig auf das sich entwickelnde Kind auswirken.
- Situation, in der der Patient dringend behandelt werden muss.
- Schwere Erregungszustände oder Geisteskrankheiten, die es unmöglich machen, bei der Benutzung des Röntgengeräts ruhig zu bleiben.
- Alter unter 14 Jahren.
In diesen Fällen entscheidet der Arzt, ob eine Röntgenuntersuchung notwendig ist. Er kann eine andere Diagnosemethode verschreiben oder die Röntgenaufnahme mit zusätzlichen Vorsichtsmaßnahmen durchführen. Um den Lerneffekt zu minimieren, wird eine Bleischürze verwendet, die bei Erwachsenen den Genitalbereich und bei Kindern den ganzen Körper bedeckt.
Wie wird die Untersuchung durchgeführt?
Für eine Röntgenaufnahme des Sprunggelenks ist keine Vorbereitung erforderlich. In der Regel wird eine Röntgenaufnahme des Sprunggelenks in zwei Projektionen angefertigt: gerade und seitlich. Die gerade Röntgenaufnahme wird mit oder ohne Drehung des Fußes angefertigt. Das Bild zeigt das Schienbein, das Sprunggelenk, den Talus und das Sprunggelenk. In der seitlichen Projektion liegt der Patient auf der Seite, wobei das gesunde Bein im Knie gebeugt und zum Bauch hin angezogen ist. Die Bilder zeigen das Schienbein, das Sprunggelenk, das Sprungbein, das Fersenbein und das Sprunggelenk. In manchen Fällen empfiehlt der Arzt, die Röntgenaufnahme mit Kraftbeugung anzufertigen, um den Zustand der Bänder zu beurteilen. Falls erforderlich, wird die Untersuchung unter örtlicher Betäubung durchgeführt.
Die Auswertung erfolgt durch den Vergleich der Aufnahme mit einer normalen Referenzaufnahme. Größe, Form, Knochenstruktur, Höhe und Fußgewölbewinkel sowie weitere Kriterien werden bestimmt.
Normale Ergebnisse oder festgestellte Anomalien werden in einem Bericht festgehalten, der als Grundlage für eine endgültige Diagnose dient.
Sie können sich bewerben, indem Sie eine Abteilung in Ihrer Stadt auswählen
Lesen Sie mehr:- Anatomie des Fersenbeins Röntgenbild.
- Hinterer Fuß.
- Wie wird der Teil des Beins unterhalb des Oberschenkels genannt?.
- Schienbein und Wadenbein.
- Aufbau des menschlichen Sprunggelenks.
- Das seitliche Sprunggelenk ist.
- Foto des Knöchels.
- Die Knöchelprellung ist der Ort, an dem das Bild gemacht wird.
