Die Röntgenaufnahme der Halswirbelsäule in seitlicher Projektion zeigt keine Verlagerung des Wirbelkörpers nach einem Trauma, da die Schultern des Patienten die Sicht behindern.
- Anomalien und Fehlbildungen der Wirbelsäule
- Asymmetrische Lage der Gelenkplatten
- Hypoplasie
- Symptome einer Ulnarfraktur
- Diagnose von Frakturen des Processus ulnaris mit und ohne Verrenkung
- Ursachen von Unterkieferfrakturen
- Erste Hilfe bei Unterkieferfrakturen
- Auslösende Faktoren
- Wie Osteophyten heute behandelt werden
- Behandlung von Verstauchungen und Subluxationen
- Der Plexus cervicalis ist ein oberflächlicher Teil des
- Ganglion stellatum
- Röntgenaufnahme
- Chirurgische Behandlungsmöglichkeiten.
- Symptome, Diagnose
- Handstreckungstest
- Chirurgische Behandlung der Fraktur des Ellbogenfortsatzes
- Ruhigstellung des Ellenbogengelenks mit Schrauben
Anomalien und Fehlbildungen der Wirbelsäule
Praxis der Chiropraktik Bei der chiropraktischen Behandlung achten die Radiologen auf alle Details und Fehlbildungen der Wirbelsäule eines jeden Patienten.
Wirbelfehlbildungen spielen dabei eine Schlüsselrolle. In diesem Artikel werden nur die häufigsten Fehlbildungen besprochen, denen der Radiologe fast täglich begegnet.
Die zahlreichen Klassifikationen von Fehlbildungen und Anomalien der Wirbelsäule beruhen auf den Erfahrungen führender chirurgischer Kliniken. Sie sind für Chirurgen und Radiologen im Hinblick auf das allgemeine Verständnis der Prozesse der Embryogenese und Ontogenese der Wirbelsäule nützlich.
Die Praxis der Zusammenarbeit mit Chiropraktikern zeigt, dass es viel wichtiger ist, die Anomalien zu kennen, die keinen chirurgischen Eingriff erfordern, aber bei der Analyse der räumlichen Position der Wirbel berücksichtigt werden sollten.
Entwicklungsanomalien helfen dem Radiologen zu erklären, warum die Skoliose aufgetreten ist und woher die frühe Osteochondrose bei diesem speziellen Patienten in diesen Wirbelsegmenten stammt.
Entwicklungsanomalien und Fehlbildungen haben einen erheblichen Einfluss auf die Statik der der Wirbelsäule Wirbelsäule und die Bewegung in den einzelnen motorischen Wirbelsäulensegmenten. Es ist wahrscheinlicher, dass es sich um multiple Anomalien handelt.
In 88 % der Fälle treten sie in der gesamten Wirbelsäule auf, mit durchschnittlich fünf abnormen Wirbeln pro Patient [Ulrich E.V., 1995].
Veränderungen in der Anzahl der Lendenwirbel und Sakralwirbel. Eine Sakralisation des fünften Lendenwirbels liegt vor, wenn die Querfortsätze groß werden und eine anatomische Verbindung mit dem Kreuzbein und dem Darmbein des Beckens bilden, die knöchern, knorpelig oder gelenkig, unbeweglich oder beweglich sein kann. Im letzteren Fall kann er Schmerzen verursachen. In der Lendenwirbelsäule verbleiben funktionell nur vier Wirbel [Maykova-Stroganova V.S., Finkelstein M.A., 1952].
Asymmetrische Lage der Gelenkplatten
Die asymmetrische Lage der Gelenkplatten der Wirbel wird als Tropismus-Anomalie. Einer der Gelenkfortsätze nimmt die normale Position ein, näher an der Sagittalebene, während der andere mit seiner Längsachse in die Frontalebene ragt. Tropismusanomalien der thorakalen, lumbalen und sakralen Teile treten (nach den Skeletten) in 33 % der Fälle auf [Diachenko V.A. 1954]. Verkürzungen der Gelenkfortsätze wurden in 19 % der Fälle festgestellt.
Ein vollständiger Ausfall der Wirbelbögen (Spina bifida posterior) tritt in 19 % der Fälle auf. Die häufigste Entwicklungsanomalie betrifft den ersten Kreuzbeinwirbel (5-10 %). Ein offener Sakralkanal (S1-S5) wird in 3,6% der Fälle gefunden [Diachenko V.A. 1954; Ulrich E.V., 1995]. Die Nichtvereinigung der Wirbelkörper (Spina bifida anterior) ist im Thoraxsegment mit 5,28 % am häufigsten [Diachenko V.A. 1954; Ulrich E.V., 1995].
Die angeborene beidseitige Fehlstellung (Spondylolyse) ist im fünften Lendenwirbelbereich mit 4,5-5 % am häufigsten. Anomalien in der Anzahl der Rippen können einen erheblichen Einfluss auf die Statik der Wirbelsäule haben.
So kann beispielsweise die Bildung zusätzlicher Rippen, insbesondere asymmetrischer Rippen, eine Skoliose. Zervikale Rippen treten bei 0,5-1,5% (nach Diachenko V.A. 1954) bis 7% (nach Maykova-Stroganova V.S., Finkelstein M.A. 1952) der Patienten auf, lumbale Rippen bei 8-9%.
Hypoplasie
Unterentwicklung (Hypoplasie) oder vollständiges Fehlen (Agenesie). XII-Rippen treten in 0,5-0,9 % der Fälle auf. Einschränkungen der Thoraxbeweglichkeit und -funktion sind häufig mit Varianten der Rippenentwicklung (Spaltbildung, Synostose, Exostose, Exartikulation, Rippenkonkretion usw.) verbunden, die bei 0,5-1 % der Patienten auftreten.
Von besonderer Bedeutung sind Anomalien in der Schädel-Wirbelsäulen-Entwicklung. In einer Studie von M.K. Mikhailov (1983) wurden diese bei 8 % der Patienten festgestellt.
Lesen Sie mehr:Eine Insuffizienz des hinteren Bogens des ersten Halswirbels tritt bei 1,3 % der Patienten auf, eine Blockierung (Konkretion) des zweiten bis dritten Halswirbels bei 2 % und eine vollständige Assimilation des ersten Halswirbels und des Hinterhauptbeins bei 1-2 % der Skelette.
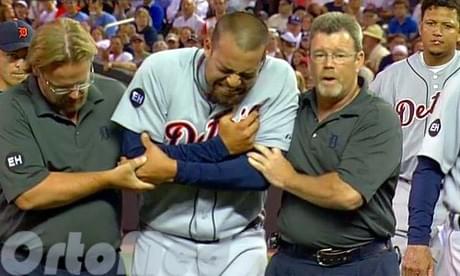
Symptome einer Ulnarfraktur
Bei der Konsultation des Arztes klagt der Patient über ein Schmerzsyndrom und eine Funktionsbeeinträchtigung des Ellenbogengelenks.
Bei der körperlichen und fachärztlichen Untersuchung zeigen sich die folgenden Symptome einer Ulnarfortsatzfraktur
- Deformierung und Schwellung des Ellenbogengelenks;
- Einschränkung der Streckung und Beugung des Unterarms (bei einer Verrenkung ist die Streckung eingeschränkt, weil der Trizeps nur auf das gebrochene Fragment zieht);
- Hämarthrose (Einblutung in das Gelenk);
- Schmerzen bei der Palpation des Dornfortsatzes;
- Bei einer Fraktur des Dornfortsatzes mit Verschiebung ist anstelle des typischen knöchernen Fortsatzes eine Hautvertiefung zu sehen.
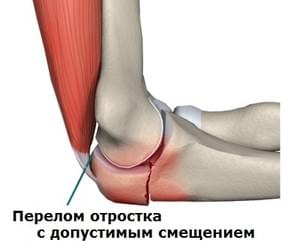
Diagnose von Frakturen des Processus ulnaris mit und ohne Verrenkung
Bei Frakturen des Processus ulnaris ohne Verrenkung oder mit akzeptabler Verrenkung wird keine Deformität des Ellenbogengelenks festgestellt. Die Bewegung ist nur durch Schmerzen eingeschränkt, d. h. die Funktion des Arms ist nicht beeinträchtigt. Daher kann nicht mit Sicherheit gesagt werden, dass keine Fraktur mit normaler Funktion vorliegt.
Um festzustellen, ob eine Fraktur vorliegt, wird eine Röntgenaufnahme des Ellenbogengelenks in zwei Projektionen angefertigt. Diese Untersuchung ist in den meisten Fällen ausreichend. Um die Art des Bruchs genauer zu untersuchen, wird eine Computertomographie (CT) durchgeführt. Auf diese Weise kann das Ausmaß der Schädigung des Blinddarms bestimmt und eine Behandlungsstrategie festgelegt werden. Ob operiert werden soll und welche Metallstrukturen verwendet werden sollen. All diese Nuancen sind sehr wichtig für eine bessere Fixierung und das beste Behandlungsergebnis.
Ursachen von Unterkieferfrakturen
Es gibt vier Arten von Unterkieferverletzungen:
1. häusliche Verletzungen, die bei Konflikten zu Hause oder bei der Hausarbeit auftreten.
2. Verletzungen im Straßenverkehr, die durch die Benutzung von Fahrzeugen verursacht werden, und Verletzungen im Straßenverkehr, die nicht durch die Benutzung von Fahrzeugen verursacht werden. Dazu gehören Stürze beim Gehen auf Eis, bei anderen schlechten Wetterbedingungen oder bei Krankheit.
3. Sportverletzungen, die bei sportlichen Aktivitäten erlitten werden.
4. Arbeitsunfälle, die in der industriellen Produktion in der Landwirtschaft erlitten werden.
Bei einer Fraktur des Unterkiefers können die Patienten über eine eingeschränkte oder fehlende Beweglichkeit des Unterkiefers, Schmerzen, die sich bei Bewegungen, beim Beißen oder Kauen verschlimmern können, Bissprobleme, Veränderungen des Hautgefühls an der Unterlippe oder am Kinn und Blutungen aus dem Mund, ein für einen Schleimhautriss charakteristisches Symptom, klagen.
Das Spektrum der vom Patienten angegebenen Beschwerden hilft dem Arzt, die Verletzung und den Ort der Fraktur zu verstehen.
Die Diagnose basiert auf der Untersuchung und der Erfassung der Beschwerden des Patienten.
Bei der Untersuchung des Patienten notiert der Arzt den Zustand der Haut, stellt fest, ob der Patient Blutergüsse, Schürfwunden oder Risswunden hat, vermerkt das Vorhandensein von Überempfindlichkeiten, Blutergüssen. Er stellt fest, ob auf der verletzten Gesichtshälfte eine Asymmetrie besteht.
Besteht der Verdacht auf eine Unterkieferfraktur, tastet der Arzt zunächst den nicht betroffenen Bereich und dann den verletzten Bereich mit den Fingerspitzen ab. Er notiert die schmerzhaftesten Stellen, Unregelmäßigkeiten, Störungen der Integrität und bestimmt die Amplitude des Unterkieferkopfes in der Gelenkpfanne, indem er die Fingerspitze in den äußeren Gehörgang einführt. Der Arzt stellt den Zustand des Unterkieferkopfes oder seine Verschiebung fest, indem er den Bereich vor dem Gehörgang sowohl in Bewegung als auch in Ruhe abtastet.
Eine Unterkieferfraktur kann durch eine Reihe von Symptomen bestätigt werden, die mit Schmerzen im Bereich der Fraktur einhergehen:
Erste Hilfe bei Unterkieferfrakturen
Kann am Unfallort oder in einem Krankenwagen durchgeführt werden. Kann sowohl von medizinischem als auch von nicht-medizinischem Personal als eine Form der gegenseitigen Hilfe geleistet werden.
Der Verletzte wird vorübergehend (für einige Stunden) mit Bandagen oder anderen Hilfsmitteln fixiert (der Oberkiefer wird gegen den Unterkiefer gepresst), damit der Verletzte in eine medizinische Einrichtung transportiert werden kann.
Zur Fixierung können verwendet werden: ein Kiefergelenk-Zirkularverband, eine weiche Kinnschlinge (Pomerantseva-Urbanskaia), eine Entina-Schiene (ein starrer Standard-Transportverband) und verschiedene Arten von Ligaturbändern zwischen den Kiefern. Bei einem Schädel-Hirn-Trauma sind Ligaturverbände mit äußerster Vorsicht anzuwenden, da die immobilisierten Kiefer eine Öffnung des Mundes nicht zulassen und zu einer Aspiration von Erbrochenem oder Blut führen können.
Auslösende Faktoren
Osteoarthritis entwickelt sich über einen langen Zeitraum. Damit sie von einem chronischen ersten Stadium in ein schmerzhaftes zweites Stadium übergehen kann, bedarf es eines auslösenden Faktors. Solche Auslöser sind unter anderem:
- Trauma, z. B. ein Bruch des mittleren Röhrenknochens (an den Rändern des Bruchs bilden sich Osteophyten in Form von Knochenmark);
- Bruch der Knochenhaut (der Körper nutzt die Osteophyten, um die Knochenhaut mit dem Knochen zu verbinden);
- Entzündliche Prozesse (Arthritis, Osteitis, Brucellose);
- bösartige Gelenkerkrankungen, wie z. B. ein Sarkom.
Wenn Sie an Arthritis leiden, steigt Ihr Risiko, Osteophyten in Ihren Gelenken zu entwickeln.
Wie Osteophyten heute behandelt werden
Die Behandlung von Osteophyten ist Teil der Gesamtbehandlung einer Coxarthrose, Gonarthrose oder Arthritis eines anderen Gelenks. Es ist fast unmöglich, die Knochenwucherungen loszuwerden. Ziel ist es, die Schmerzen zu lindern und den Bewegungsumfang zu vergrößern. Zu diesem Zweck werden dem Patienten je nach Stadium der Arthrose verschiedene Medikamente verschrieben:
- Salben zur Linderung der unangenehmen Symptome, z. B. Hydrocortison;
- nichtsteroidale entzündungshemmende Medikamente in Form von Tabletten oder Injektionen in das Gelenk;
- Physiotherapie – Laser, Magnete, Elektrophorese und Stoßwellentherapie.
Eine der physiotherapeutischen Behandlungen bei Gelenkschmerzen ist die Magnettherapie. Worin sie besteht und warum sie hilft, erklärt der Spezialist:
Behandlung von Verstauchungen und Subluxationen
Die Wiederherstellung verrenkter und subluxierter Wirbel ist keine leichte Aufgabe, selbst unter Narkose. Unvollständige unilaterale zervikale Luxationen lassen sich leichter beheben, indem der Nacken mit einer Glisson-Schlinge hinter den Kopf (entlang des Körpers) gezogen und in die entgegengesetzte Richtung gedreht wird; vollständige zervikale Luxationen, d. h. solche mit ‚Traktion‘, müssen gelöst werden, indem der Kopf in Richtung der Luxation gebogen und dann auf die gesunde Seite gedreht wird, wobei die Traktion konstant bleibt. Sobald die Kupplung gelöst und die Traktion aufrechterhalten ist, wird ein umgekehrtes Manöver durchgeführt, indem der Kopf auf die gesunde Seite zurückgezogen und dann auf die ausgerenkte Seite gedreht wird.
Im Notfall wird eine Gardner-Wells-Orthese verwendet; die Verlängerung des Halses erfolgt über einen verstellbaren Block, der an einem röntgentransparenten Tisch befestigt ist.
Es wird empfohlen, eine Flexionsluxation der Halswirbel zunächst in eine Rotationsluxation umzuwandeln, und zwar einseitig, und dann durchzuführen. Nach der Reposition wird eine Operation zur Stabilisierung der Wirbel durchgeführt (Diskektomie mit anteriorer und posteriorer Spondylodese). Zu diesem Zweck werden verschiedene Designs von Fixationsplatten, Implantaten (Cages) und transpedikulären Fixationsschrauben verwendet.
An der Halswirbelsäule treten diese Dislokationen am häufigsten auf der Höhe von C3–C5, C5–C6 C3, d.h. im mittleren Teil der Halswirbelsäule, wo die größte anteriore Beweglichkeit besteht. Im Bereich der beiden oberen Halswirbel (C1 и C2), wo es keine knorpelige Bandscheibe gibt und die Gelenke breit sind, sind so stark bandagiert, dass eine Verrenkung auf dieser Ebene selten und außergewöhnlich ist. Verrenkung C1 Eine Dislokation des C1-Wirbels (Verschiebung des Schädels gegenüber dem Atlas) ist bei akuter Kopfbeugung oder -drehung möglich und verläuft fast immer tödlich.
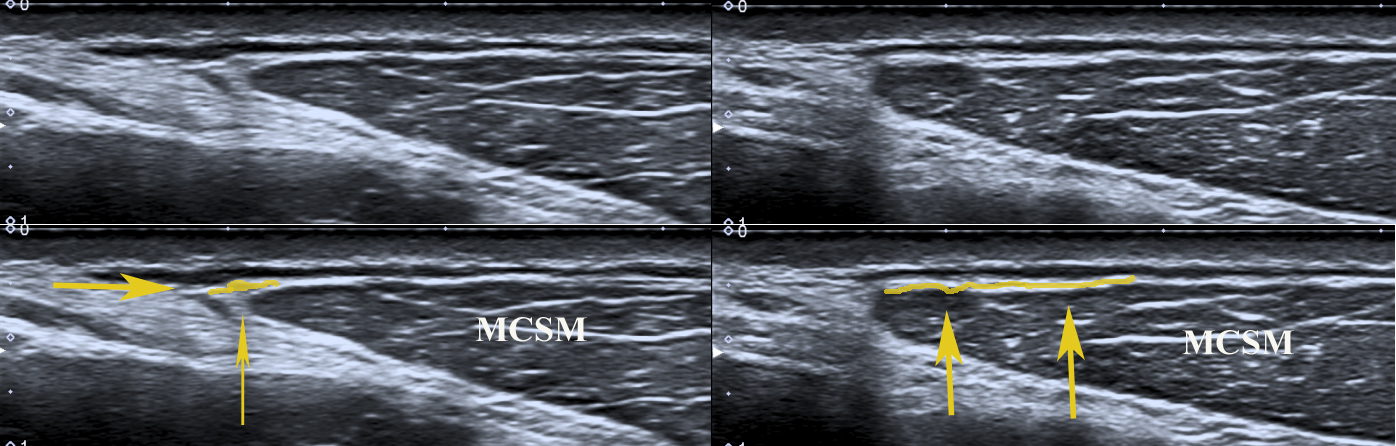
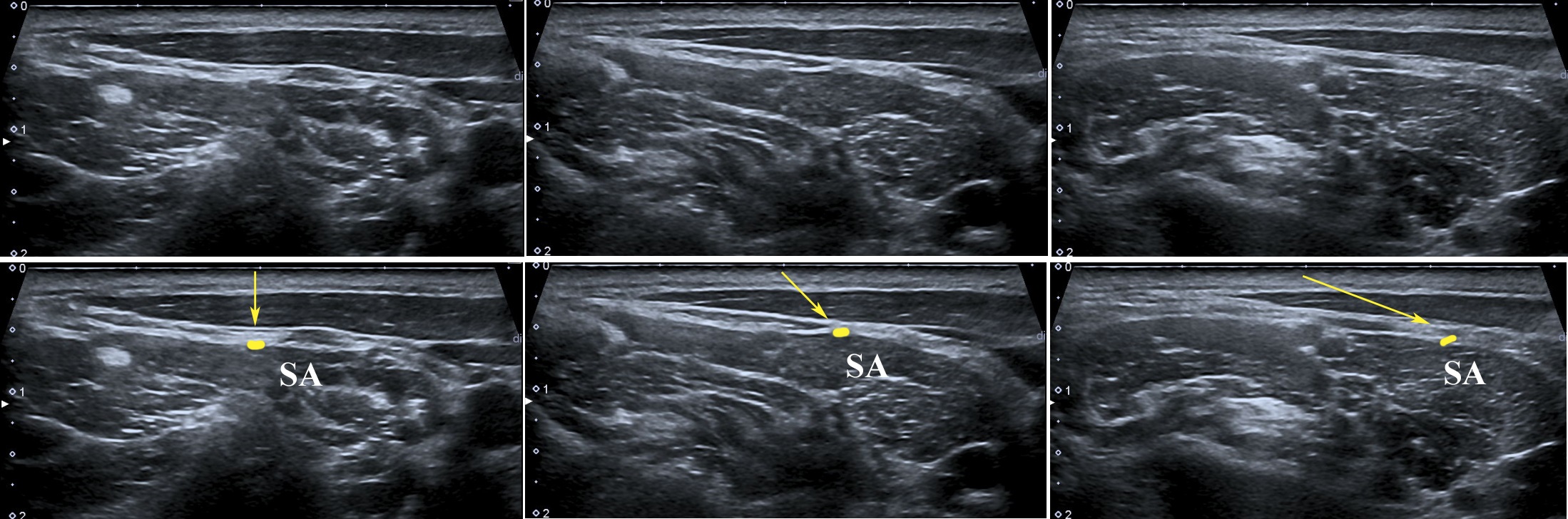
Der Plexus cervicalis ist ein oberflächlicher Teil des
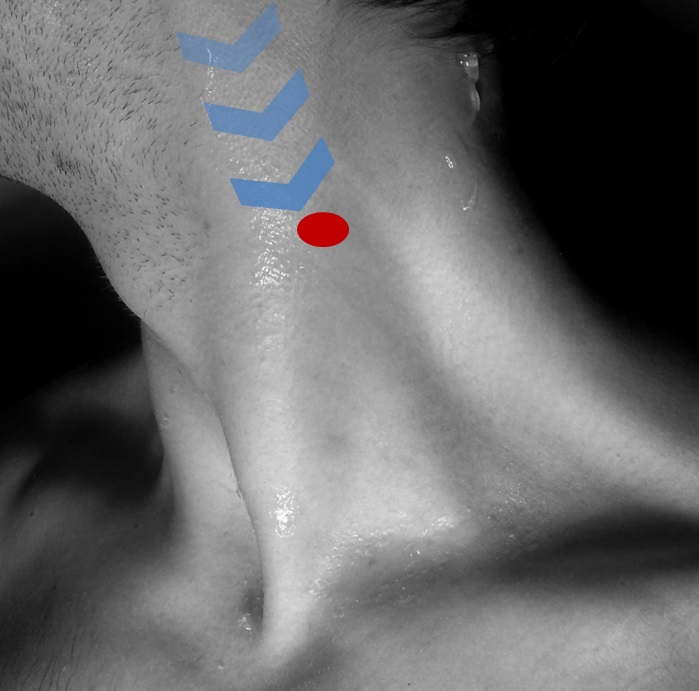
Der einfachste Weg, alle oberflächlichen Nerven zu identifizieren, ist die Suche nach dem ‚Erb’schen Punkt‘ (punctum nervosum).
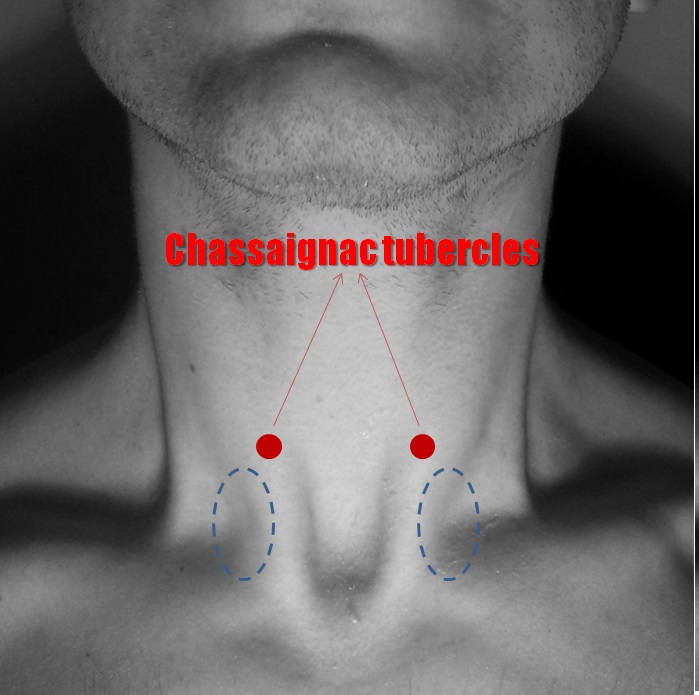
Dieser befindet sich in der Regel in der Mitte des hinteren Randes des Musculus sternocleidomastoideus (etwa auf Höhe des C3-Wirbels).
Tricks und Tipps: Der Erb’sche Punkt ist schwer zu finden, aber es gibt eine einfache Möglichkeit, ihn zu lokalisieren. Die Sonde sollte in der kurzen Achse des oberen Teils des MSM platziert werden.
Bei Anwendung der ‚Elevationstechnik‘ ist der Nervus auricularis major auf der lateralen Seite des MSM gut sichtbar. Wenn man sich mit dem Nerv nach unten bewegt, findet man das Punctum nervosum (Abbildung 17).
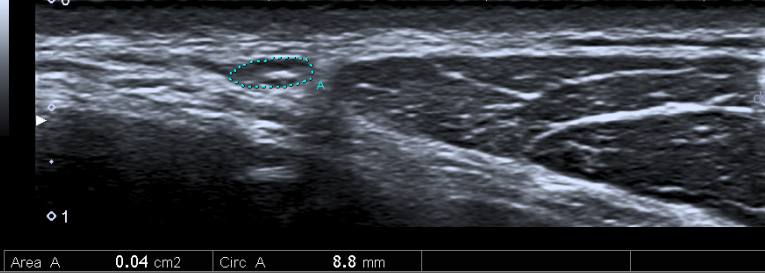
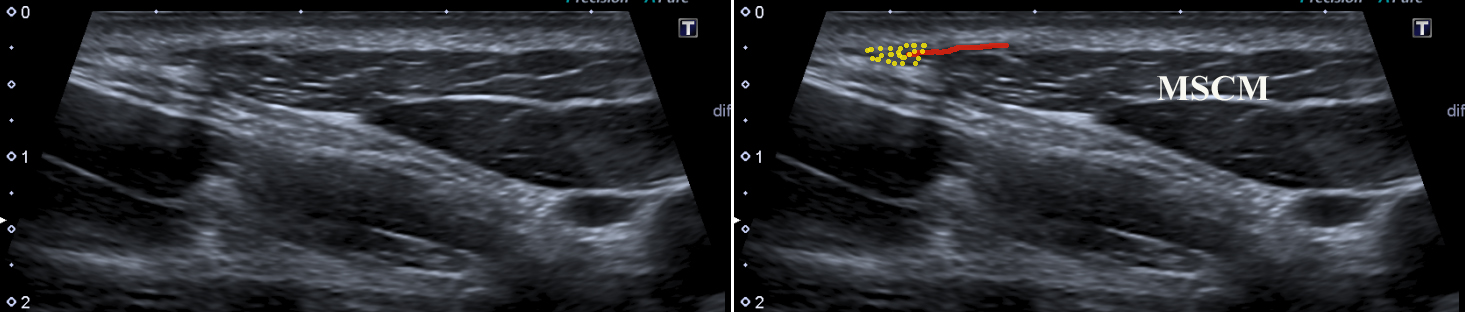
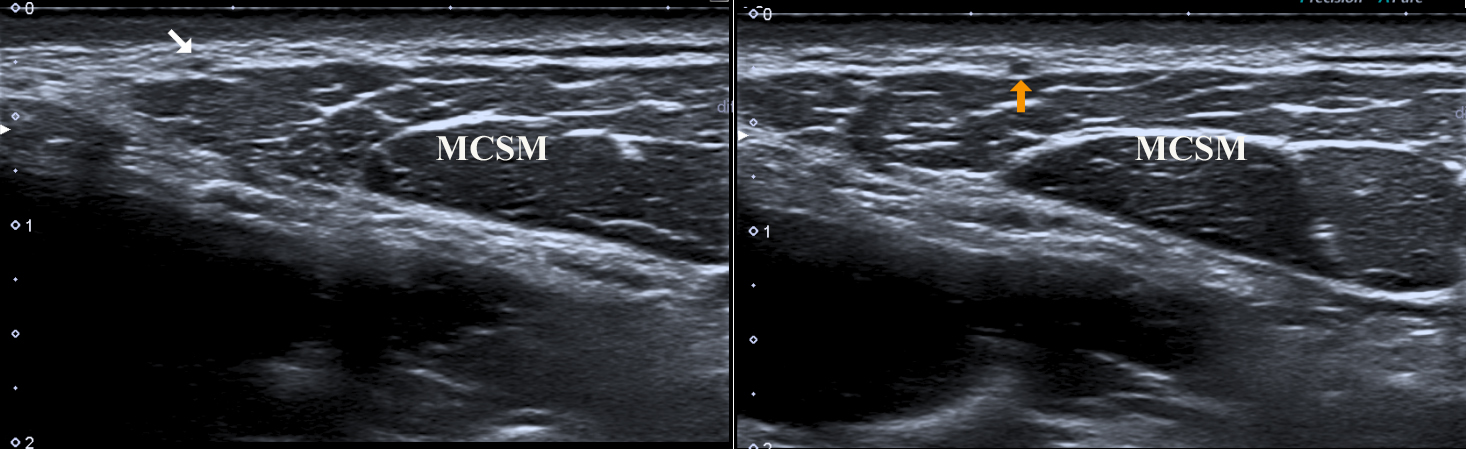
Ganglion stellatum
Bei etwa 80 % der Bevölkerung verschmilzt das Ganglion cervicalis inferior mit dem ersten Ganglion thoracicum zum Ganglion stellatum, das auch als Ganglion cervicothoracicum bezeichnet wird.
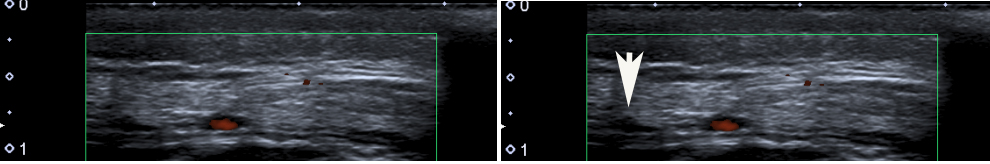
Arteria vertebralis: Der Untersuchungsalgorithmus ist typisch für diese Arterie. Die folgenden Segmente sollten untersucht werden: V0, V1 und V2.
Nach der klassischen medizinischen Untersuchung sollte der Kopf des Patienten auf die Seite gedreht und alle Untersuchungen wiederholt werden.
Dieses Vorgehen dient dem Ausschluss des Bowhunter-Syndroms (Rotationsverschluss der Arteria vertebralis).
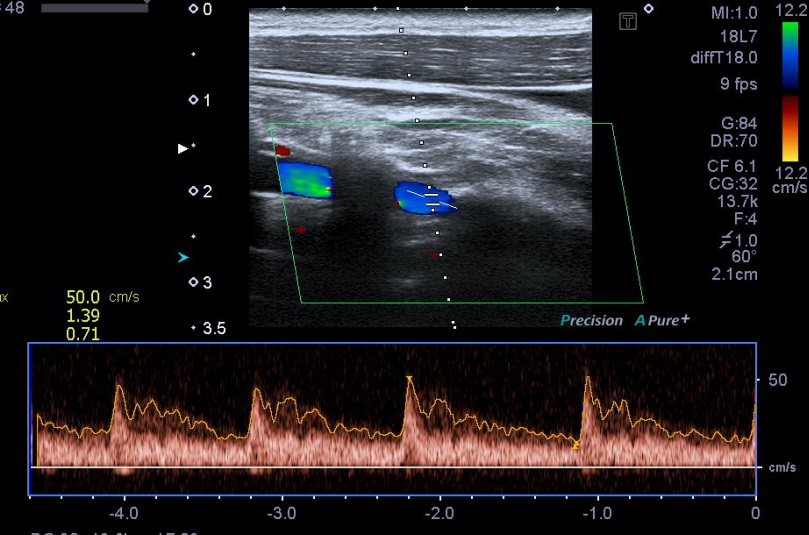
Die Muskeln sollten in Bezug auf die subclavianen Gefäße und den Plexus brachialis beurteilt werden, da es in diesem Bereich viele anatomische Varianten gibt.
Die wichtigsten Varianten sind die akzessorischen Muskeln (M. albinus, M. clavicularis levator) und der intramuskuläre Verlauf einer oder mehrerer Nervenwurzeln.
Fibromyalgie: Obwohl die Fibromyalgie keine spezifischen Ultraschallsymptome aufweist, können wir mit der Sonde auf ‚Triggerpunkte‘ drücken.
Schmerzen (besonders ausgeprägte) oder ein ‚Spring-Symptom‘, das nach Druck auf die Triggerpunkte auftritt, sind ein deutlicher Hinweis auf Fibromyalgie.
Röntgenaufnahme
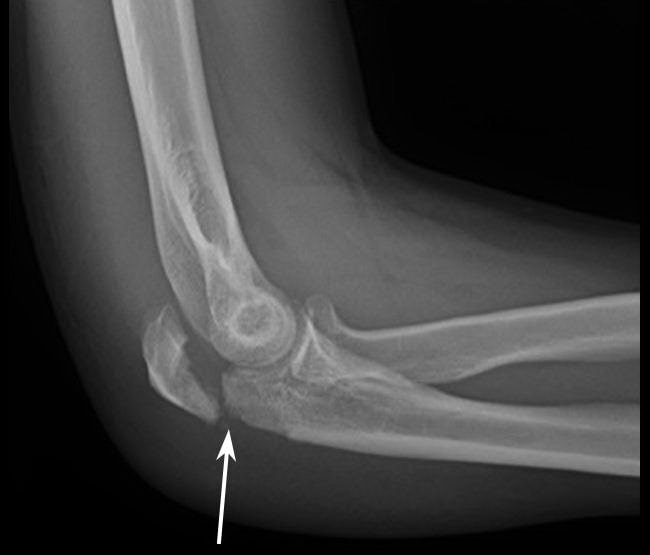
Die Röntgenuntersuchung ermöglicht die Darstellung der dichten anatomischen Strukturen Ihrer Knochen. Dies ist die wichtigste Methode zur Diagnose von Frakturen des Ellenbogengelenks.
Je nach Ihren Beschwerden und den bei der körperlichen Untersuchung festgestellten Symptomen kann der Arzt eine Röntgenaufnahme von Arm, Unterarm, Schultergelenk, Handgelenk und/oder Hand empfehlen.
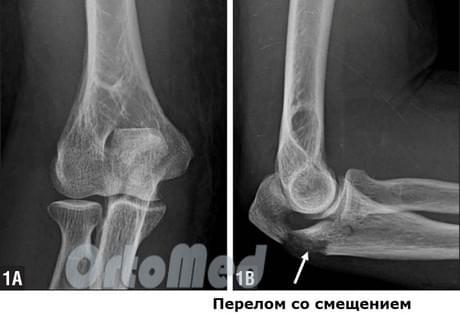
Röntgenbild des Ellenbogengelenks in seitlicher Ansicht, das eine Ellenbogenfraktur mit Verschiebung zeigt
In der Notaufnahme wird der Arzt eine provisorische Schiene (oder einen Gips) anlegen und den Arm in einer Schlinge ruhigstellen. Die Erstbehandlung kann Folgendes umfassen:
Der Arzt wird dann entscheiden, ob eine chirurgische Behandlung erforderlich ist. Nicht alle Ellenbogenbrüche müssen operativ behandelt werden.
Wenn sich die Bruchstücke nicht verschoben haben, wird der Arzt das Ellenbogengelenk ruhigstellen, um die Bruchstücke zu fixieren, bis sie verheilt sind. Nach dieser Zeit wird der Arzt die Röntgenuntersuchung mehrmals wiederholen, um sicherzustellen, dass keine Verschiebung der Bruchstücke vorliegt.
Die Ruhigstellung des Ellenbogengelenks dauert in der Regel 6 Wochen, und erst danach beginnt die Bewegung des Gelenks wieder. Kommt es während dieser Zeit zu einer Verrenkung der Fragmente, kann eine chirurgische Behandlung angeboten werden.
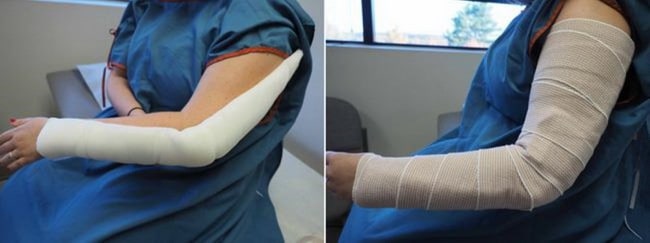
(Links) Das Ellenbogengelenk wird mit einer Schiene vom oberen Drittel der Schulter bis zum Handgelenk ruhiggestellt. (Rechts) Die Schiene wird mit einer elastischen Binde am Arm fixiert.
In einigen Fällen ist eine Operation des Ellenbogenbruchs angezeigt:
Die Operation dient in der Regel dazu, ausgerenkte Fragmente zu korrigieren und sicherzustellen, dass sie sich bis zur Heilung nicht bewegen.
Chirurgische Behandlungsmöglichkeiten.
Offene Reposition und interne Fixierung. Dies ist die häufigste Methode zur Behandlung von Ellenbogenbrüchen. Bei dieser Operation werden die Knochenfragmente zusammengefügt und mit Schrauben, Drähten, Stiften oder Metallplatten in ihrer normalen Position fixiert.
Im Folgenden werden einige der gängigsten Methoden zur Fixierung des Ellbogenfortsatzes vorgestellt.
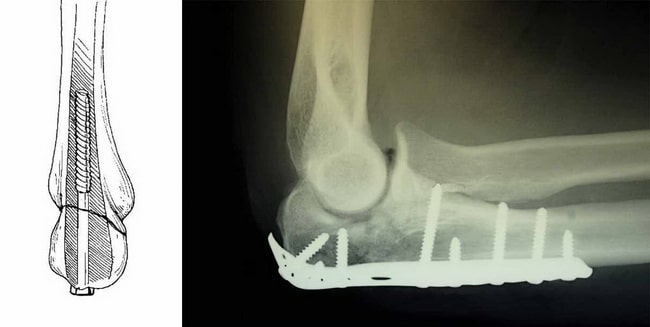
Ruhigstellung der Ellenbogenfortsatzfraktur mit Speichen und Drahtschlingen
(Links) Zur Fixierung einer Ellbogenfortsatzfraktur kann eine einzelne Schraube in den Mittelhandknochenkanal eingebracht werden. (Rechts) Ruhigstellung der Fraktur mit einer Platte und Schrauben.
Knochentransplantation. Bei offenen Frakturen können einige Knochenfragmente verloren gehen oder stark zertrümmert sein. In solchen Fällen ist eine Knochentransplantation erforderlich, um die Knochendefekte aufzufüllen. Als plastisches Material kann Spenderknochen oder patienteneigener Knochen (meist aus dem Beckenknochen) verwendet werden. In einigen Fällen kann auch künstliches Knochenersatzmaterial verwendet werden.
Entnahme eines Knochenfragments. Wenn das Knochenfragment zu klein ist, um repariert zu werden, muss es manchmal entfernt werden. Die Sehne des Trizepsmuskels, die an dem Fragment befestigt ist, wird dann am Rest des Ellenbogenknochens befestigt.
Symptome, Diagnose
Die Diagnose wird auf der Grundlage der charakteristischen Beschwerden und des klinischen Bildes gestellt. Falls erforderlich, werden zusätzliche Untersuchungen durchgeführt. Liegt beispielsweise eine Prellung vor, ist eine Röntgenaufnahme erforderlich, um eine Fraktur des Processus styloideus auszuschließen.
Der Schmerz ist das Hauptsymptom. Er tritt im Handgelenk auf der radialen Seite (Daumenseite) auf. Dieser Schmerz kann akut (z. B. infolge eines Traumas) oder progredient (infolge einer chronischen Überlastung) sein. Charakteristisch sind Schmerzen bei der Bewegung des Handgelenks oder des Daumens. Schmerzen im Ruhezustand sind viel seltener und können bei sehr schweren Entzündungen oder bei chronischen, langfristigen Erkrankungen auftreten.
Bei der äußeren Untersuchung lassen sich in der Regel keine Veränderungen feststellen. In seltenen Fällen kann eine leichte Schwellung oberhalb des Processus styloideus zu sehen sein. Eine Rötung der Haut ist praktisch nicht vorhanden.
Die Palpation des Processus styloideus ist schmerzhaft. Die Bewegung des Handgelenks und/oder des Daumens ist mäßig schmerzhaft.
Es gibt mehrere Tests zur Diagnose der Styloiditis radialis.
Handstreckungstest
Der Patient legt die Hände auf einen Tisch und bewegt sie zu einer Seite und umgekehrt. Am Ellenbogen (auf der Seite des kleinen Fingers) werden Bewegungseinschränkungen und Schmerzen festgestellt.
Die lokale Symptomatik der Styloid-ulnaris-Osteitis ähnelt der einer Verletzung des Radialisknochens. Ein Unterschied besteht darin, dass sich die Schmerzen bei der Styloiditis ulnaris bis in den 4. und 5. Dies ist auf die Einklemmung des Nervus ulnaris in den entzündeten Geweben zurückzuführen. Auch bei den diagnostischen Tests gibt es einen Unterschied.
Finger- und Finkenstein-Test werden bei dieser Erkrankung nicht durchgeführt. Beim Handumkehrungstest treten die Schmerzen und die Bewegungseinschränkung auf der radialen Seite (Daumenseite) auf.
Chirurgische Behandlung der Fraktur des Ellbogenfortsatzes
Brüche des Dornfortsatzes mit Verschiebung werden chirurgisch behandelt – Osteosynthese (Einsetzen und Fixieren der Fragmente in ihrer richtigen Position). Je nach Schwere des Bruchs gibt es verschiedene Methoden der Ruhigstellung – Platte, Schrauben oder Nadel und Draht (so genannte Weber-Immobilisation). Wenn sie nicht stören, müssen sie nicht entfernt werden; wenn sie stören, können sie nach einem Jahr entfernt werden. Metallhalterungen am Unterarm sprechen in der Regel nicht auf Metalldetektoren an. Beim NCC Nr. 2 (RAS CCB) werden Titanplatten, medizinische Stahlspeichen und Stahldraht verwendet. Diese Metalle sind inert, reagieren nicht mit ihnen, lösen keine allergischen Reaktionen aus und sind dafür ausgelegt, dauerhaft im Körper zu verbleiben. In unserer Klinik verwenden wir Metallkonstruktionen von führenden westlichen Herstellern aus Deutschland, der Schweiz, Frankreich und den USA.
Die Heilung von Ellenbogenfrakturen dauert durchschnittlich 6-8 Wochen. 1 und 2 Monate nach der Operation werden Nachkontrollröntgenaufnahmen durchgeführt. Bei der Behandlung von Ellenbogenbrüchen ist es nicht nur notwendig, die vom Arzt empfohlenen Übungen durchzuführen, sondern auch an einer Physiotherapie teilzunehmen, um die Funktion des Ellenbogengelenks zu verbessern.
Ruhigstellung des Ellenbogengelenks mit Schrauben
Bei einer leichten Verrenkung wird das Ellenbogengelenk in der Regel durch kleine Einstiche in der Haut mit Schrauben fixiert. Eine Gipsschiene wird normalerweise nicht verwendet. Die Nähte werden nach 2 Wochen ambulant entfernt. Da es sich um eine intraartikuläre Fraktur handelt, sollte bereits am zweiten Tag nach der Ruhigstellung mit der Arbeit am Ellenbogengelenk begonnen werden, allerdings nur mit Übungen, die der Arzt anordnet. Damit soll sichergestellt werden, dass das Gelenk nicht stagniert, nicht steif wird (Kontraktur) und die maximale Bewegungsfreiheit wiederhergestellt wird.
Nachuntersuchungen werden 1 und 2 Monate nach der Operation durchgeführt, in einigen Fällen auch öfter, wenn der Arzt dies empfiehlt.
- Fraktur des seitlichen Gelenkkopfes.
- Schienbein und Wadenbein.
- Ruptur des Radial-Klavikulargelenks.
- Wie viel kostet eine Rippenentfernung?.
- Diagramm eines Gelenks mit und ohne Luxation.
- Anatomie des Fußes Röntgenbild.
- Vollständige Trennung der Gelenkenden der Knochen.
- Verrenkung des Fußes.