Und unser firmeneigenes Behandlungsschema ist in der Lage, nicht nur zahlreiche Medikamente zu ersetzen, sondern auch die kompliziertesten Pathologien wieder in Gang zu bringen und komplexe Endoprothesen zu verhindern.

- Behandlung der Kiefergelenksdysfunktion (Temporomandibular joint dysfunction)
- Ursachen der Kiefergelenksdysfunktion
- Wer leidet an dieser Krankheit?
- Emotionale Symptome der rheumatoiden Arthritis
- Das Prinzip der Methode
- Plasmolifting
- Rheumafaktor
- Normen für den Rheumafaktor im Blut
- Andere Ursachen für einen erhöhten Rheumafaktor
- ADCP
- Was der ADC-Test zeigt
- Testverfahren und Bedeutung
- Wie wählt man Chondroprotektoren für Gelenke bei Erwachsenen aus?
- Was sollten Erwachsene sonst noch über Chondroprotektoren für die Gelenke wissen?
- Arthrosen und Coxarthrosen
- Ursachen für Schmerzen im Zusammenhang mit Coxarthrose
- Symptome von Osteoarthritis und Coxarthrose
- Behandlungsblöcke für die mit der Coxarthrose verbundenen Schmerzen
- Ursachen der Gicht
- Symptome der Gicht
- Was macht ein Gnatologe?
- Wie kann man herausfinden, ob Schmerzen und Krämpfe im Kieferbereich mit dem Kiefergelenk zusammenhängen?
- WAS DR OST ZUR BEHANDLUNG VON GELENKSCHMERZEN ANBIETET
- Physiotherapeutische Behandlungen für Gelenke
Behandlung der Kiefergelenksdysfunktion (Temporomandibular joint dysfunction)
Die Kiefergelenksdysfunktion (TMJD) beschreibt die Störung des Kiefergelenks und den teilweisen oder vollständigen Verlust seiner Funktion. Sie verursacht Schmerzen und eine eingeschränkte Kieferbewegung beim Öffnen des Mundes, beim Kauen und Sprechen. Aufgrund der Vielfalt der Symptome und Ursachen ist es schwierig zu behandeln. Dieses komplexe Problem wird in unserem Zentrum u. a. von folgenden Ärzten erfolgreich behandelt. D.D, Ärzte mit Facharzt Ausbildung in Gnathologie und verfügen über 11 Jahre praktische Erfahrung.
Das Kiefergelenk (TMJ) verbindet den beweglichen Unterkiefer mit dem unbeweglichen Schläfenbein des Oberkiefers. Es gibt zwei solcher Gelenke, die sich auf beiden Seiten des Schädels vor den Ohren befinden. Sie bestehen jeweils aus der Fossa temporalis oben und dem Gelenkkopf (Mandibula) unten. Dazwischen befindet sich eine Gelenkscheibe, die die Reibung der Gelenkflächen bei der Bewegung des Unterkiefers mildert.
Die wichtigsten Helfer der Gelenke sind die Kaumuskeln, die dazu beitragen, den Unterkiefer gegenüber dem Oberkiefer zu bewegen und ihn in der richtigen anatomischen Position zu halten, um das Gelenk zu entlasten.

Die Gelenke sind ausreichend beweglich und arbeiten synchron:
- Kieferbewegungen, die für das Sprechen charakteristisch sind;
- die Kieferbewegungen beim Kauen;
- die maximale Öffnung des Mundes, zum Beispiel beim Gähnen.
Unter normalen Bedingungen sorgen alle Komponenten des Systems für eine leichte, gleichmäßige und geräuschlose Bewegung. Kommt es jedoch zu Veränderungen an den Gelenkflächen und/oder den Muskeln, die an den Gelenken ansetzen, versagt das gesamte System. Es kommt zu einer Beeinträchtigung der Gelenkbeweglichkeit oder zu einer Funktionsstörung des Gelenks (eines oder beides).
Ursachen der Kiefergelenksdysfunktion
Die Hauptursachen für Kiefergelenksbeschwerden lassen sich in mehrere Kategorien einteilen:
Sie führen zu einer Dysfunktion der Gelenke durch physiologisch abnormes Zusammenbeißen der Kiefer (Okklusion) und deren Zusammenspiel im Allgemeinen:
Sie führen zu einer erhöhten Gelenkbelastung und zur Entwicklung einer Kiefergelenksdysfunktion auf Seiten der Kiefermuskulatur (muskuläre Dysfunktion):
- Langfristige mechanische Belastung der Gesichtsmuskulatur
- Hypertonus der Kaumuskulatur als Folge von Bruxismus
- Übermäßige Muskelspannung als Folge einer Einklemmung des Gesichtsnervs
Eine fortschreitende Pathologie wirkt sich auf das SSJ aus und beeinträchtigt dessen Funktion:
Erhöhte Wahrscheinlichkeit einer Kiefergelenksdysfunktion:
- Angeborene Anomalien des Unterkiefers, abnorm niedrige Alveolarfortsätze.
- Anatomische Fehlstellung zwischen der Fossa temporalis und dem Gelenkkopf, abnormale Position der Bandscheibe an ihrer Verbindungsstelle
Wer leidet an dieser Krankheit?
Bis heute ist die genaue Ursache der rheumatoiden Arthritis noch nicht geklärt. Zu den Theorien gehören genetische Veranlagung, Umwelteinflüsse und hormonelle Störungen. Statistiken zeigen, dass Frauen dreimal so häufig an rheumatoider Arthritis erkranken wie Männer. Das Durchschnittsalter für den Ausbruch der Krankheit liegt bei 40-60 Jahren.

Im Anfangsstadium der rheumatoiden Arthritis können die Finger, Füße, Knie und Knöchel betroffen sein. Mit fortschreitendem Krankheitsverlauf nimmt die Zahl der betroffenen Bereiche zu. Die wichtigsten klinischen Erscheinungsformen der rheumatoiden Arthritis sind:
- Schmerzsyndrom. Der Schweregrad variiert je nach Fortschreiten der Pathologie.
- Steifheit. Besonders ausgeprägt in den Morgenstunden.
- Subfebrile Körpertemperatur. Hält während der gesamten Zeit der Exazerbation an.
- Gewichtsverlust. Tritt vor dem Hintergrund von Appetitlosigkeit auf.
- Funktionsbeeinträchtigung der Gelenke. Schmerzen und Steifheit beeinträchtigen die gewohnten Aktivitäten.
- Allgemeine Müdigkeit. Hat nichts mit Arbeit oder Schlaf zu tun.
Emotionale Symptome der rheumatoiden Arthritis
Zusätzlich zu den körperlichen Symptomen leiden Patienten mit rheumatoider Arthritis unter emotionalen Störungen. Zu den damit verbundenen Symptomen können gehören:
- Depression;
- erhöhte Angstzustände
- gestörter Schlaf;
- Tagesschläfrigkeit;
- geringes Selbstwertgefühl;
- Gefühle der Hilflosigkeit.
Mit dem Fortschreiten der Krankheit nimmt die emotionale Anspannung zu. Die Krankheit beeinträchtigt sowohl die Produktivität als auch die familiären Beziehungen. Es ist wichtig, rechtzeitig Hilfe zu suchen und die Empfehlungen des Arztes zu befolgen.
Das Prinzip der Methode
Bei der PRP-Methode zur Behandlung von Kniegelenken wird die Regeneration des intraartikulären Gewebes gefördert. Dank des plättchenreichen Plasmas regenerieren sich Knorpel, Meniskus, Bänder und andere Gewebe schneller.
Schon in der Antike wiesen Ärzte darauf hin, dass traumatische Verletzungen, die mit der Bildung von Hämatomen einhergehen, viel schneller heilen. Die Gründe dafür wurden erst in den letzten Jahrzehnten ermittelt. Man entdeckte, dass Blutplättchen eine Reihe von Substanzen absondern, die die Regeneration beschleunigen. Dabei handelt es sich um Wachstumsfaktoren:
Diese Stoffe haben eine Polypeptidstruktur (Protein). Sie haben unterschiedliche Funktionen. Aber alle genannten Stoffe sind an der Geweberegeneration beteiligt. Sie stimulieren die mitotische Aktivität der Zellen und beschleunigen deren Wachstum und Teilung.
Die PRP-Therapie des Kniegelenks bietet die Möglichkeit, die Intensität der Reparationsprozesse sowohl des Weich- als auch des Knochengewebes deutlich zu steigern. Plättchenreiches Plasma wird in der Medizin zunehmend eingesetzt. Es wird bei allen Arten von Verletzungen eingesetzt: Weichteilverletzungen, Muskel- und Bänderrisse, Knochenbrüche. Alle Arten von Gewebe regenerieren sich schneller, wenn genügend Blutplättchen vorhanden sind.
Plasmolifting

Plasmolifting
Die folgenden Krankheiten und Zustände gelten als Indikationen für den Einsatz von PRP bei Kniegelenkserkrankungen:
Arthritis des Knies oder Gonarthritis. Osteoarthritis mit fortschreitendem Abbau des Gelenkknorpels. Die Anwendung von PRP im Stadium I – II kann die Regenerationsprozesse im Knorpelgewebe verbessern. Durch diesen Effekt wird die Entwicklung des pathologischen Prozesses deutlich verzögert. Dank des Einsatzes von PRP können Ärzte viele Symptome der Arthrose beseitigen, die Notwendigkeit einer Knieendoprothese hinausschieben und sogar eine Operation ganz vermeiden, wenn ein wirksames konservatives Behandlungsschema, in dem PRP eine Komponente ist, angewendet wird.
Verletzungen. Das Knie wird von Sportlern häufig verletzt. Bänderrisse und Meniskusverletzungen sind die häufigsten. Auch intraartikuläre Frakturen können auftreten. Wenn der Arzt feststellt, dass eine konservative Behandlung ausreicht, kann er PRP verwenden, um die Heilung der Verletzungen zu beschleunigen. Andernfalls kann es sehr lange dauern, bis sie verheilt sind. Dieser Prozess kann Wochen oder sogar Monate dauern.
Operation. Nach einer arthroskopischen Operation am Knie folgt eine Phase der Rehabilitation. Diese dauert so lange, bis alle Gewebeschäden behoben sind. Um diesen Prozess zu beschleunigen, kann PRP eingesetzt werden.
Schäden an der Gelenkoberfläche. PRP wird bei Knorpeldefekten an der Gelenkoberfläche jeglicher Herkunft eingesetzt. Die Ursache kann ein Trauma, Arthrose, entzündliche Erkrankungen des Kniegelenks, Stoffwechselkrankheiten, Psoriasis, systemische Bindegewebsläsionen und andere Krankheiten sein. Wenn der Defekt klein ist, können die Regenerationsprozesse mit PRP unterstützt werden. Wenn der Knorpelabrieb groß ist, ist eine chirurgische Behandlung angezeigt.
Rheumafaktor
Bluttest auf das Vorhandensein von Rheumafaktor zielt auf den Nachweis spezifischer Antikörper der Klasse IgM bis IgG ab.
Der Rheumafaktor-Labortest ist ein Screening-Test zum Nachweis von Autoimmunerkrankungen. Der Hauptzweck des Rheumafaktortests besteht darin, rheumatoide Arthritis, das Sjögren-Syndrom und eine Reihe anderer Autoimmunerkrankungen zu erkennen.
Ein Rheumafaktor-Test kann erforderlich sein, wenn die folgenden Symptome auftreten:
- Schmerzen und Schwellungen in den Gelenken;
- Eingeschränkte Beweglichkeit in den Gelenken;
- Gefühl der Trockenheit in den Augen und im Mund;
- Hautausschläge in Form von Hämorrhagien;
- Schwäche und Kraftverlust.
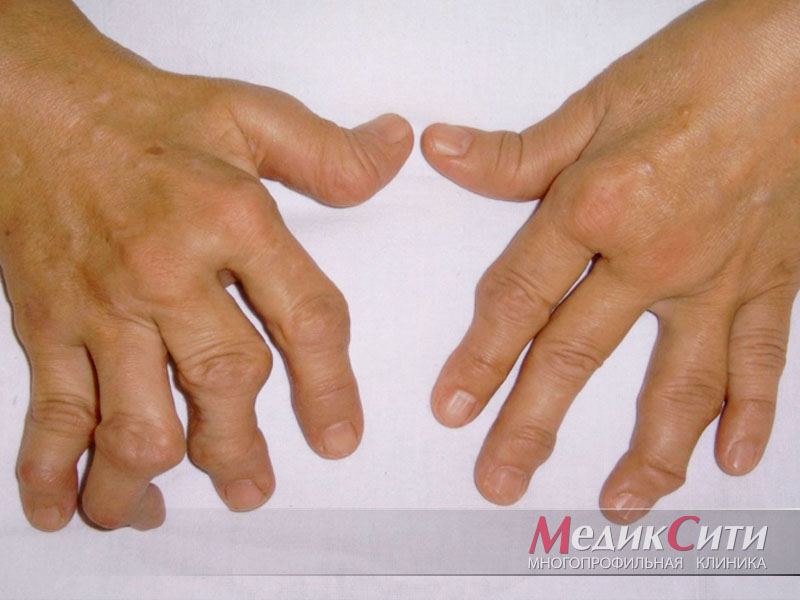

Normen für den Rheumafaktor im Blut
Theoretisch sollte es in einem gesunden Körper keinen Rheumafaktor geben. Dennoch haben einige selbst gesunde Menschen niedrige Titer dieses Faktors in ihrem Blut. Je nach Labor schwankt der obere Grenzwert für den Rheumafaktor zwischen 10 und 25 internationalen Einheiten (IE) pro Milliliter Blut.
Der Rheumafaktor ist bei Männern und Frauen gleich hoch. Ältere Menschen haben einen etwas höheren Rheumafaktorwert.
Bei Kindern sollte der Rheumafaktor normalerweise bei 12,5 IE pro Milliliter liegen.
Der Rheumafaktor-Test (Rheumafaktor-Test) wird bei der Diagnose der folgenden Krankheiten eingesetzt:
Andere Ursachen für einen erhöhten Rheumafaktor
Weitere Ursachen für einen erhöhten Rheumafaktor können sein:
- Syphilis;
- Röteln;
- Infektiöse Mononukleose;
- Malaria;
- Tuberkulose;
- Grippe;
- Hepatitis;
- Leukämie;
- Zirrhose;
- Sepsis
ADCP
Der Bluttest für ADCP beinhaltet die Bestimmung von Antikörpertitern gegen zyklisches citrulliniertes Peptid und ist eine der genauesten Methoden zur Bestätigung der Diagnose rheumatoide Arthritis. Mit seiner Hilfe kann die Krankheit mehrere Jahre vor dem Auftreten von Symptomen erkannt werden.
Was der ADC-Test zeigt
Citrullin – Citrullin ist eine Aminosäure, die durch die biochemische Umwandlung einer anderen Aminosäure, Arginin, entsteht. Bei einem gesunden Menschen ist Citrullin nicht an der Proteinsynthese beteiligt und wird vollständig aus dem Körper ausgeschieden.
Bei rheumatoider Arthritis wird Citrullin jedoch in die Aminosäurekette von Peptiden der Synovialmembranproteine und des Gelenkknorpels eingebaut. Das ’neue‘ modifizierte citrullinhaltige Protein wird vom Immunsystem als ‚fremd‘ wahrgenommen, und der Körper beginnt, Antikörper gegen das citrullinhaltige Peptid (ACPP) zu bilden.
ADCP – ist ein spezifischer Marker für rheumatoide Arthritis, eine frühe Vorstufe der Krankheit, mit hoher Spezifität.
Antikörper gegen zyklisches citrulliniertes Peptid lange vor dem Auftreten der ersten klinischen Symptome der rheumatoiden Arthritis erkannt werden und während des gesamten Krankheitsverlaufs bestehen bleiben.
Testverfahren und Bedeutung
Zum Nachweis von ADCP wird ein Enzym-Immunoassay verwendet. Der Bluttest auf ADCP wird nach der In-vitro-Methode (lateinisch für ‚in vitro‘) durchgeführt, wobei Serum aus venösem Blut untersucht wird. Die Blutuntersuchung auf ADCP kann bis zu 24 Stunden dauern (je nach Art des Labors).
Der Nachweis von ADCP bei rheumatoider Arthritis kann ein Hinweis auf eine aggressivere, so genannte erosive Form der Krankheit sein, die mit einer schnelleren Auflösung der Gelenkläsionen und der Entwicklung charakteristischer Gelenkdeformitäten einhergeht.
Fällt der ADC-Test positiv aus, gilt die Prognose der rheumatoiden Arthritis als weniger günstig.
Wie wählt man Chondroprotektoren für Gelenke bei Erwachsenen aus?
Bei der Auswahl von Arzneimitteln zur Behandlung einer Krankheit sollte man in erster Linie auf die Zusammensetzung achten. Dies gilt auch für Chondroprotektoren.
– In den klinischen Leitlinien ist eindeutig festgelegt, dass Chondroprotektoren die wichtigsten Wirkstoffe enthalten: Kollagenhydrolysat, Glucosamin und Chondroitinsulfat. Jeder dieser Inhaltsstoffe hat eine wichtige Wirkung‘, betont der Rheumatologe. rheumatologe Rheumatologe Sergei Kozlov.
– Kollagenhydrolysat stimuliert nachweislich die Kollagensynthese in den Chondrozyten. Obwohl es schwach ist, trägt es zur Verlangsamung degenerativer Veränderungen des Knorpels bei und fördert die Regeneration von Knorpel- und Knochengewebe im Bewegungsapparat. Glucosamin kann die Produktion der Knorpelmatrix erhöhen und einen unspezifischen Schutz gegen chemische Knorpelschäden bieten.
Chondroitinsulfat erhält die Viskosität der Gelenkflüssigkeit aufrecht, stimuliert die Reparaturmechanismen des Knorpels und hemmt die Aktivität der knorpelabbauenden Enzyme (Elastase, Hyaluronidase).
Die Zusammensetzung ist offensichtlich. Aber das Angebot der Apotheken ist so groß – worauf sollte man bei der Auswahl von Chondroprotektoren für Gelenke für Erwachsene achten?
Unserem Experten zufolge unterteilt die russische pharmakologische Klassifikation Chondroprotektoren in 3 Generationen:
- 1 Generation.: Produkte natürlichen Ursprungs, die auf tierischen oder pflanzlichen Knorpelextrakten basieren;
- 2. Generation.Monotherapien: Monotherapien, die aus gereinigter Hyaluronsäure, Kollagen, Chondroitinsulfat oder Glucosamin bestehen;
- 3. Generation: Kombinationspräparate, die sowohl Kollagen als auch Glucosamin mit Chondroitinsulfat enthalten, manchmal in Kombination mit anderen Wirkstoffen (z. B. zusätzlichen Vitaminen, Mineralien oder mehrfach ungesättigten Fettsäuren).

Was sollten Erwachsene sonst noch über Chondroprotektoren für die Gelenke wissen?
Unser Experte weist darauf hin, dass die Form, in der das Präparat vorliegt, und das Substrat, aus dem es hergestellt wird, wichtig sind.
– Medikamente, die aus tierischen oder pflanzlichen Geweben gewonnen werden, zeigen keine eindeutige Schutzwirkung auf Chondrozyten. Halbsynthetische oder synthetische Chondroprotektoren haben bei richtiger Anwendung eine ausgeprägtere Wirkung, erklärt Sergei Kozlov.

Zu beachten ist auch, dass Chondroprotektoren in Form von Salben und Gelen ein Mythos sind. Jede Salbe dringt 1-2 mm durch die Haut, während die Gelenke, wie wir wissen, viel tiefer liegen. Daher können Chondroprotektoren nur in Form von Tabletten und Injektionen helfen.
Arthrosen und Coxarthrosen
Die besten Ärzte des Medizinischen Zentrums Elena Malysheva helfen, die Symptome der Krankheit und ihre Ursachen zu beseitigen. Eine Verzögerung der Behandlung kann die Situation verschlimmern, also zögern Sie nicht, einen Termin zu vereinbaren. Telefon: 8 (495) 268-12-12
Die Coxarthrose ist eine Pathologie des Hüftgelenks, die durch eine Störung der lokalen Blutzirkulation verursacht wird. Es handelt sich um einen dystrophischen Prozess in der Gelenkhöhle, der zu einer Degeneration des Knorpelgewebes führt. Bei der Coxarthrose wird die Synovialflüssigkeit in der Gelenkhöhle weniger viskos und kann den hyalinen Knorpel nicht mehr ausreichend schmieren. Der Knorpel wird geschädigt und es entstehen Mikrofrakturen. Aufgrund der verminderten Funktionsfähigkeit des Knorpels reiben die Knochen aneinander und werden beschädigt. Es entwickelt sich ein entzündlicher Prozess.
Ursachen für Schmerzen im Zusammenhang mit Coxarthrose
Ursachen der sekundären Coxarthrose:
Symptome von Osteoarthritis und Coxarthrose
- Das Hauptsymptom der Coxarthrose in der Hüfte sind Schmerzen in diesem Bereich;
- Steifheit in der Bewegung;
- Lahmheit und Veränderungen des Gangbildes;
- Muskelschwund an Oberschenkel, Gesäß und Unterschenkel und Verkürzung der betroffenen unteren Gliedmaßen.
Behandlungsblöcke für die mit der Coxarthrose verbundenen Schmerzen
Fachärzte verschreiben unterschiedliche Behandlungen in verschiedenen Stadien der Krankheit. In den frühen Stadien der Coxarthrose werden konservative Methoden angewandt. Chirurgische Methoden kommen zum Einsatz, wenn die bisherigen Methoden nicht helfen oder wenn die Erkrankung das dritte Stadium erreicht.
Eine konservative Behandlungsmethode ist eine Hüftgelenksblockade.
Eine Gelenkblockade ist ein Medikament, das die mit der Coxarthrose verbundenen Schmerzen lindert. Dabei handelt es sich um Injektionen von Medikamenten in den Problembereich, die den Schmerzreflex vorübergehend ‚ausschalten‘. Wenn zum Beispiel ein Gelenk schmerzt, wird das Medikament in die Gelenkkapsel, die Gelenkkapsel oder den Bandbereich gespritzt.
Die Blockaden lindern Schmerzsyndrome, die hauptsächlich mit Erkrankungen der Wirbelsäule, der Gelenke, der Muskeln und Sehnen sowie der Nerven zusammenhängen. Die Dosierung wird individuell berechnet. Die Manipulation wird unter Röntgenkontrolle durchgeführt.
Die Blockade lindert nicht nur Schmerzen, sondern auch Muskelkrämpfe, Ödeme und Entzündungen und trägt dazu bei, den pathologischen Prozess zu stoppen und die maximale therapeutische Wirkung zu erzielen. Mehrkomponenten-Injektionen, bei denen mehrere Medikamente kombiniert werden, werden im Rahmen einer Komplextherapie durchgeführt.
Ursachen der Gicht
Als Hauptursache für Gicht gilt eine Störung des Harnsäurestoffwechsels, die zu einem Überschuss an Harnsäure im Blut – Hyperurikämie – führt. Dieser Zustand tritt auf, wenn die Aufnahme von Purinen mit der Nahrung zunimmt, wenn ihre Metaboliten nicht genügend Zeit haben, um mit dem Urin ausgeschieden zu werden, oder wenn die Ausscheidungsfunktion der Nieren beeinträchtigt ist und wenn die Zellen, die die Adenin- und Guanin-Nukleoside in der RNA und der DNA enthalten, aus denen im menschlichen Körper Harnsäure gebildet wird, rasch zerstört werden. Die Harnsäuresalze (Urat) reichern sich in den Weichteilen verschiedener Organe, vor allem in den Gelenken, an und verursachen dort eine Entzündung.
Die Gicht wird auch als ‚Krankheit der Festtagskönige‘ bezeichnet. Sie wurde so genannt, weil man glaubte, dass ihre Hauptursache der übermäßige Verzehr von Speisen und alkoholischen Getränken sei.
- Verzehr von purinreichen Lebensmitteln – Fleisch, fetter Fisch, Hülsenfrüchte, koffeinhaltige Produkte, Nebenprodukte (Niere, Leber, Gehirn), Meeresfrüchte und große Mengen Alkohol;
- Konsum von kohlensäurehaltigen Getränken, gesüßten Getränken und Fruchtsäften;
- Fettleibigkeit;
- Hämolytische Anämie, Leukämie, Lymphome;
- Gendefekte (meist bei Männern) und eine verminderte Anzahl von Enzymen, die am Harnsäurestoffwechsel beteiligt sind;
- Einnahme von Medikamenten wie Diuretika, Zytostatika, Salicylate.
Bei Frauen entwickelt sich Gicht in der Regel in der Zeit nach den Wechseljahren, so dass ein Zusammenhang zwischen der Krankheit und den hormonellen Veränderungen im Körper besteht.
Symptome der Gicht
Aus dem Griechischen übersetzt bedeutet Gicht ‚eingeklemmter Fuß‘, da die Betroffenen in der Regel von starken Schmerzen im ersten Großzehengrundgelenk des Fußes, Knies oder Knöchels betroffen sind. Auch an der Hand kann es zu einer Oligo- oder Polyposis (Entzündung von zwei oder mehr Gelenken) kommen. Das Gelenk schwillt an und die Haut darüber wird rot und glänzend. Dies wird als akute Arthritis mit Gicht bezeichnet.
Den ersten klinischen Anzeichen der Pathologie kann eine lange symptomlose Periode der Hyperurikämie vorausgehen, in der Anomalien nur durch Laborblutuntersuchungen festgestellt werden.
Die ersten Schmerzattacken treten plötzlich auf, in der Regel am frühen Morgen oder in der Nacht, verschlimmern sich im Laufe des ersten Tages und klingen innerhalb weniger Stunden oder eines Tages vollständig ab. Bei einer Verschlimmerung der Gicht können auch Vergiftungserscheinungen wie erhöhte Körpertemperatur, Schüttelfrost und Schwäche auftreten. Sobald die Entzündung abgeklungen ist, tritt die Gicht erneut auf, in der Regel innerhalb von sechs Monaten bis zwei Jahren. Mit dem Fortschreiten der Krankheit werden die symptomfreien Zeiten kürzer, die Gelenkschmerzen werden häufiger und stärker.
Bei chronischer Arthritis werden die Gelenke verformt und die Beweglichkeit eingeschränkt, und es treten ständig Schmerzen unterschiedlicher Intensität auf. Später werden Harnsäurekristalle sichtbar. Tofus erscheint unter der Haut, oft in den Gelenken, als weiße oder gelbe Knötchen mit krümeligem, geronnenem Inhalt. Darüber können sich Geschwüre oder eitrige Wunden bilden.
Die Hyperurikämie geht häufig mit einer Verschlimmerung von Begleiterkrankungen einher – koronare Herzkrankheit, Diabetes, Bluthochdruck, Arteriosklerose. Wenn sich Komplikationen der Gicht entwickeln, kommen spezifische Symptome hinzu. Bei der Urolithiasis sind dies ein ziehender Schmerz im unteren Rücken, gelegentliches Auftreten von Blut im Urin und häufiges nächtliches Wasserlassen. Im Langzeitverlauf der chronischen Gicht wird der Gelenkknorpel zerstört, die Einschränkung der Gelenkbeweglichkeit bleibt über die Perioden der Exazerbation hinaus bestehen, und es kann zu einem vollständigen Verschluss der Gelenkhöhle mit Ausbildung einer Ankylose (vollständige Ruhigstellung des Gelenks) kommen. Die Folge eines anhaltenden Schmerzsyndroms kann auch eine Depression sein.
Was macht ein Gnatologe?

Ein Gnathologe ist ein Facharzt, dessen Aufgabe es ist, Erkrankungen des Kiefergelenks und Funktionsstörungen des gesamten Zahnsystems zu diagnostizieren und zu behandeln. Es ist wichtig zu verstehen, dass die Gnathologie in der Zahnmedizin dann angebracht ist, wenn eine Funktionsstörung, aber keine spezifische Krankheit vorliegt. Wenn ein Gelenk stark geschädigt ist und eine organische Veränderung vorliegt, sollte ein Chirurg hinzugezogen werden. Der Chirurg ist in der Lage, die Ursache der Anomalie festzustellen und eine Behandlungsmethode zu wählen.

Der Arzt konzentriert sich auf den Zustand und die Behandlung der Pathologie des Kiefergelenks. Dieses besteht aus zwei Teilen, mit denen der Unterkiefer am Schädelknochen befestigt ist. Die Hauptfunktion des Kiefergelenks besteht darin, dass der Unterkiefer beim Öffnen und Schließen des Mundes und beim Zerkleinern der Nahrung richtig funktioniert. Dementsprechend können Funktionsstörungen zu Gelenkschmerzen und Karies führen.
Gelenkerkrankungen oder angeborene Anomalien sind jedoch nicht immer die Ursache für Funktionsstörungen. Hoher Stress führt zu Muskelverspannungen, auch in der Kaumuskulatur. Infolgedessen sind die Kiefer ständig unter Druck. Dies führt zu einer verstärkten Abnutzung der Zähne und zu Zahnverschiebungen. Der Patient kann die Nahrung nicht mehr ungehindert kauen, da dieser Vorgang akute Schmerzen verursacht. Die Ursache liegt jedoch nicht in den Zähnen, und ihre Behandlung ist selten erfolgreich, solange die Muskelspasmen nicht beseitigt sind. Häufig werden Patienten bei einem Besuch beim Zahnarzt auf ein Problem mit dem Kausystem aufmerksam. Daraufhin werden sie zu einem Gnathologen überwiesen, der sie berät.
Wie kann man herausfinden, ob Schmerzen und Krämpfe im Kieferbereich mit dem Kiefergelenk zusammenhängen?
Es gibt mehrere Gründe, warum Sie einen Arzt aufsuchen sollten. Zunächst einmal gibt es unerklärliche Zahnschmerzen. Wenn keine Karies vorhanden ist und der Zahnarzt keine Anomalien im Wurzelbereich festgestellt hat, lohnt es sich, einen Gnathologen aufzusuchen. Zähne in dieser Situation können nur behandelt werden, wenn die Ursache beseitigt wurde.
Während der Zahnarzt auch bei fehlenden Beschwerden regelmäßig aufgesucht werden sollte, wird der Gnatologe meist von einem anderen Facharzt überwiesen. Meistens ist der Besuch während der Planungsphase einer kieferorthopädischen oder prothetischen Behandlung notwendig. Der Arzt führt eine Untersuchung durch, beurteilt den Zustand des Gelenks und anderer Elemente des Kauapparats. Auf dieser Grundlage wird er Empfehlungen aussprechen. Dies ermöglicht die Auswahl und Anfertigung des Zahnersatzes, um das Kiefergelenk nicht zu überlasten und sicherzustellen, dass die Prothese oder das kieferorthopädische Gerät keine dauerhaften Beschwerden verursacht.

Werden Anomalien festgestellt, führt der Arzt eine umfassende Diagnose durch und verschreibt anschließend eine Behandlung. Zur Diagnose werden spezielle Geräte eingesetzt, um die Funktion der Kiefermuskeln und des Gelenks zu beurteilen. Es können auch Röntgenaufnahmen von Kiefer und Gelenk angefertigt werden.
Der Gnatologe verwendet spezielle Geräte, um die Spannung der Kaumuskeln zu lockern. Zu diesem Zweck werden auch Trapeziusfallen und Mundschützer verwendet. Letztere werden vor allem bei zahnärztlichen Eingriffen vor kieferorthopädischen Behandlungen oder nach der Entfernung einer Restauration eingesetzt. Sie verteilen nicht nur den Druck auf das Gewebe in geeigneter Weise, sondern verkürzen auch die Behandlungsdauer. Vor allem bei eng stehenden Zähnen werden traditionell Zahnspangen und Veneers eingesetzt. Gleichzeitig ermöglicht die Zahnspange eine Entspannung der Muskulatur, so dass der Anpassung des Kiefers an die Größe der Zähne nichts im Wege steht. Mit anderen Worten: Die Normalisierung der Kiefermuskulatur ermöglicht es dem Zahnarzt, ernstere Zahnprobleme zu vermeiden. Dies gilt nicht nur für Kinder, sondern auch für Erwachsene.
WAS DR OST ZUR BEHANDLUNG VON GELENKSCHMERZEN ANBIETET
Bei Dr. Ost setzen wir zur Behandlung von Gelenkschmerzen vor allem Hardware und regenerative Therapien ein. Die fortschrittliche Technologie ist in der Lage, eine Attacke von Gelenkschmerzen sofort und in nur einer Sitzung zu stoppen. Die Behandlung hat eine lang anhaltende Wirkung, da sie entzündliche und degenerative Prozesse in den Tiefen des Gewebes rückgängig macht. Wenn Gelenke schmerzen, werden die umliegenden Weichteile und Nervenenden traumatisiert. Eine Schmerzattacke ist im Wesentlichen ein Abwehrmechanismus. Der Körper versucht, die Beweglichkeit so einzuschränken, dass eine weitere Abnutzung des geschädigten Gelenks selbst und der umliegenden Muskeln, Bänder und Gefäße verhindert wird.
Als Alternative zu herkömmlichen Medikamenten setzt Doctor OST eine Technologie ein, die das gesunde Zellwachstum und die Gewebeerneuerung stimuliert. In einigen Fällen von schwerer Pathologie kann diese Behandlung sogar eine Operation ersetzen.
Fortschrittliche Gelenkbehandlung mit Stromazellen. Ermöglicht die Stimulation und Regeneration von geschädigtem Gelenkgewebe ohne Chemotherapie oder Operation. Lesen Sie mehr
Zum ersten Mal und nur bei Doctor OST! Die neueste Technologie zur Behandlung von akuten Schmerzen, die durch Schädigungen des Bewegungsapparates und der Gelenke und Bänder verursacht werden. Die Wirkung beginnt morgen! Lesen Sie mehr dazu.
Die neueste Methode zur Behandlung von Gelenken jetzt bei Doctor OST! Ganz ohne Chemie, synthetische Fremdmaterialien, Chirurgie und Prothesen. Lesen Sie hier mehr
Revolutionäre Zelltechnologie! Macht sogar bettlägerige Menschen wieder gehfähig! Indiziert bei fortgeschrittener Arthrose, nicht heilenden Knochenbrüchen, Knochenvorfall. Lesen Sie mehr
Die PRP-Therapie ist eine hochmoderne Behandlungsmethode zur Wiederherstellung von geschädigtem Gewebe mithilfe von plättchenreichem Plasma. Lesen Sie hier mehr
Physiotherapeutische Behandlungen für Gelenke
Wir verfügen über leistungsstarke physiotherapeutische Einrichtungen. Viele der Technologien sind völlig einzigartig oder nur in einer Handvoll Kliniken in Russland und Kasachstan vorhanden.
Sie lindert akute Schmerzen sofort, stimuliert die Regeneration gesunder Zellen und kann prothetische Eingriffe ersetzen. Lesen Sie mehr
Lindert akute Schmerzen schnell und ohne Medikamente, stellt die Blutzirkulation wieder her, verbessert den Lymphfluss und beschleunigt die Heilung nach Verletzungen und Operationen. Lesen Sie hier mehr
Die UHT-Methode behandelt wirksam eine Vielzahl von Wirbelsäulen- und Gelenkproblemen und vermeidet eine chirurgische Behandlung. Lesen Sie hier mehr
Eine sichere Technik, die die Rückkehr zur normalen motorischen Funktion beschleunigt und Schmerzen lindert. Lesen Sie hier mehr
Ermöglicht die Verabreichung von Medikamenten in konzentrierter Form direkt an den Ort der Pathologie. Lesen Sie mehr
Lesen Sie mehr:- Welcher Arzt behandelt die Hüftgelenke.
- Shapar-Gelenk.
- Zu welchem Arzt gehen Sie bei Gelenkproblemen?.
- Es besteht eine Abduktion und Reposition der Gelenke.
- Ellipsoid bei Kniearthrose.
- Fersenauftritt schmerzt.
- Was ist eine Gelenkrotation?.
- Der Schlüssel zu einem Chopper-Gelenk ist.
