Bei den meisten Rissen werden moderne arthroskopische Nahttechniken eingesetzt. Die Arthroskopie wird unter endotrachealer Anästhesie durchgeführt, die mit einer Nervenleitungsanästhesie des Plexus brachialis kombiniert werden kann. Der Patient wird bereits in Narkose auf dem Operationstisch in einer ‚Strandkorb‘-Position gelagert. Bei der Arthroskopie werden 4-5 Einstiche von 5 mm in jede Richtung um das Schultergelenk herum vorgenommen, in die eine Kamera und mikrochirurgische Instrumente eingeführt werden. Mit diesen Instrumenten wird die Sehne dekomprimiert und der subacromiale Raum gereinigt und geweitet. Die Sehne wird vernäht, indem spezielle Schrauben (Anker) mit nicht resorbierbarem Nahtmaterial in den Oberarmkopf eingebracht werden. Die Sehne wird durch Nähte genäht und im Oberarmkopf fixiert.
- Behandlung des Schultergelenks
- Gewöhnliche Schulterluxation
- Diagnose der Fraktur
- Arten der Osteosynthese
- Klassifizierung der Pathologie
- Mit dieser Erkrankung verbundene Gefahren
- Was passiert, wenn die Kiefergelenkerkrankung unbehandelt bleibt?
- Behandlungsmethoden für Kiefergelenksdysfunktion
- Welche Übungen werden den Patienten empfohlen, um die Kaumuskulatur zu normalisieren und zu entspannen?
- Übung 1
- Übung 2 (Zyklus)
- Symptome
- Diagnose
- Visuelle Beurteilung.
- Instrumentelle Techniken
- Durchführen einer Punktion
- Konservative Therapie
- Was sind die Unterschiede zwischen einer entzündlichen Synovitis und einem degenerativen Gelenkschaden?
- Klassifizierung von Unterkieferverrenkungen
- Prognose und Vorbeugung von Unterkieferluxationen
- Ursachen der Unterkieferfehlstellung
- Vorbeugung
- Ernährung
- Kohlblatt gegen Schulterschmerzen
- Knirschen und Hashen bei Gelenkverschleiß
Behandlung des Schultergelenks
Verletzungen der Rotatorenmanschette
Habituelle Verrenkung des Schultergelenks
Latargerie-Operation
SLAP-Verletzung
Pathologie der Sehne des langen Kopfes des Bizeps
Herausforderungen bei der Heilung von Schulterluxationen Die Schulter – ist ein komplexes Gelenk, das aus vier anatomischen Strukturen besteht, deren Bewegungen zusammen eine große Beweglichkeit ermöglichen. Während der Entwicklung wurde die Stabilität zugunsten der Beweglichkeit geopfert. Das Schultergelenk kann sich in drei Richtungen bewegen: Flexion und Extension in der Sagittalebene, Adduktion und Reposition in der Frontalebene sowie Außen- und Innenrotation. Das Schlüsselbein, das Schulterblatt und der Oberarmknochen bilden die knöcherne Basis des Schultergelenks. Sie sind an der Bildung der drei Doppelgelenke beteiligt: dem Sternoklavikulargelenk, dem Schlüsselbein-Schultergelenk und dem Schulterblattgelenk. Das Schulterblatt-Thorax-Gelenk ist die vierte anatomische Formation der Schulter; es entsteht durch das Gleiten des Schulterblatts auf einer Schicht aus Muskel und Gelenkkapsel auf der hinteren Fläche des oberen Brustkorbs. Diese drei Knochen sind mit dem Achsenskelett verbunden und werden von 19 Muskeln kontrolliert. Die Muskeln sind unterteilt in eine intrinsische Gruppe, die den Oberarmknochen relativ zum Schulterblatt bewegt, und eine extrinsische Gruppe, die den Schultergürtel und den Oberarmknochen relativ zum Achsenskelett bewegt.
- degenerative Veränderungen;
- Verschmälerung des Raums zwischen Schulterdach und Oberarmknochenkopf;
- Trauma;
- chronische Traumatisierung.
Degenerative Veränderungen stehen im Zusammenhang mit einer schlechten Durchblutung der Sehnen der Rotatorenmanschette, mit Alterungs- und Abnutzungsprozessen des Gewebes sowie mit qualitativen Veränderungen der Kollagenfasern in den Sehnen.
Eine Verengung des Raums zwischen Hüftpfanne und Oberarmkopf (Impingement-Syndrom) wird durch die spezifische Struktur der Hüftpfanne oder durch ein Trauma verursacht. Die Sehne des Musculus supraspinatus wird in diesem Raum wie in einem Schraubstock eingeklemmt und allmählich zusammengedrückt.
Gewöhnliche Schulterluxation
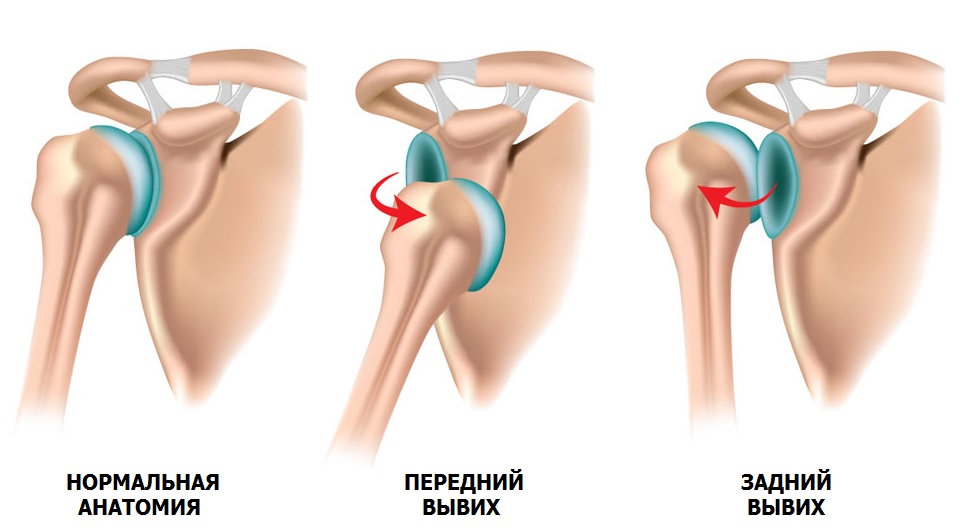
Es ist ein Irrglaube, dass eine Verrenkung besser ist als eine Fraktur. Die Folgen einer primären Luxation können sehr schwerwiegend sein und zu wiederholten Verletzungen führen.
Eine primäre Luxation ist ein pathologischer Zustand, bei dem der Oberarmkopf relativ zur Gelenkpfanne der Schulter verschoben ist (Schultergelenkinstabilität). In 90 % der Fälle ist die Ursache der Luxation ein Trauma, z. B. ein Sturz mit ausgestrecktem Arm, ein Schlag auf das Schultergelenk, das Heben schwerer Gegenstände, eine übermäßige Bewegung der Schulter und ein Muskelkrampf aufgrund von Epilepsie.
Eine Prädisposition für eine Luxation ist die Dysplasie, eine angeborene Bindegewebsstörung, bei der die Gelenke sehr beweglich sind (Hypermobilität).
Bei einer Verrenkung bewegt sich der Oberarmkopf gewaltsam, als ob er aus dem Gelenk gezogen würde. Die Folge ist eine Schädigung der stützenden Elemente: des Labrums und der Bänder des Wadenbeins. Mit zunehmender Anzahl von Verrenkungen erfolgt die Verrenkung mit geringerem Widerstand. Die Weichteilstrukturen stützen das Gelenk nicht ausreichend ab, und allmählich beginnen die zusammenwirkenden Knochen zu versagen und zu erodieren. Die Instabilität der Schulter verschlimmert sich mit der Zeit, und selbst im Schlaf kann es zu Verrenkungen kommen.
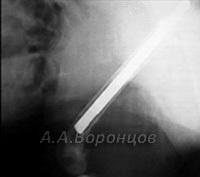
Die chirurgische Behandlung gilt als die wichtigste Methode zur Wiederherstellung der Stabilität des Schultergelenks. Die Arthroskopie (Bankart-Operation) ist die schonendste Methode. Wenn der Knochen intakt und das Labrum fibularis von guter Qualität ist, wird das Labrum fibularis mit speziellen verankerten resorbierbaren Implantaten refixiert. Die gesamte Operation wird über 3-4 Hautpunktionen von je 5-6 mm durchgeführt. Durch den ersten Einstich wird eine Kamera in die Gelenkhöhle eingeführt, deren Bild auf einen Monitor übertragen wird. Das Gelenk wird von innen betrachtet und es wird ein Riss der Faserlippe festgestellt. Durch weitere Punktionen mit speziellen Mini-Instrumenten wird das Gelenk mobilisiert und die Oberfläche des Schulterblatts von Narbengewebe befreit. In die Scapula werden Kanäle gebohrt und Ankerimplantate eingesetzt, die im Knochen verankert werden. Die Nähte dieser Implantate werden durch die Wadenbeinlippe genäht und bis zur abgeschabten Oberfläche des Schulterblatts gezogen. Durch die Stabilisierung der Weichteilstrukturen wird so die durch die Verrenkung verlorene Anatomie wiederhergestellt. Die Fibularislippe braucht Zeit, um einzuwachsen, daher wird die Schulter nach der Operation für 4 Wochen in einen weichen Stützverband gelegt.
Diagnose der Fraktur
Die radiologische Untersuchung ist die wichtigste Methode zur Diagnose und anschließenden Behandlung. Ein Bruch der Knochenstruktur und der Knochenkontur sind die wichtigsten Anzeichen eines Bruchs auf dem Röntgenbild. Für eine vollständige Beurteilung und Prognose sollten Röntgenbilder in zwei zueinander senkrechten Projektionen des angrenzenden Gelenks angefertigt werden.
Es gibt konservative und chirurgische Behandlungen für Frakturen bei Tieren. Beim Menschen wird in den meisten Fällen eine konservative Behandlung mit Pflastern, Verbänden und Zugapparaten durchgeführt.
Die Lebensweise und die Anatomie des Tieres zwingen uns dazu, bei der Behandlung von Knochenbrüchen bei Tieren eine frühzeitige Verschiebung vorzunehmen, die durch einen chirurgischen Eingriff (Osteosynthese) erreicht wird. Die Osteosynthese bei Hunden ermöglicht einen völlig anderen Ansatz nicht nur bei der Behandlung von Frakturen, sondern auch bei der Korrektur von Deformitäten, Fehlbildungen und Komplikationen der konservativen und chirurgischen Behandlung.
Heutzutage hat der moderne Tierarzt den Gipsverband vergessen. Der Einsatz von Osteosynthesetechniken bietet optimale Lebensbedingungen für Katzen und Hunde mit Knochenbrüchen und ermöglicht eine angemessene und schnelle Rehabilitation. Der Prozess einer schnellen und qualitativ hochwertigen Genesung liegt nicht nur im beruflichen Interesse des Behandlers, sondern vor allem auch im Interesse der Besitzer.
Der Begriff ‚Osteosynthese‘ Abgeleitet von den griechischen Wörtern osteon (Knochen) und synthesis (Verschmelzung) beinhaltet die Osteosynthese die Verschmelzung von Knochenfragmenten und die Beseitigung ihrer Beweglichkeit durch Fixierungsvorrichtungen.
Arten der Osteosynthese
Seit vielen Jahren werden klassische Techniken zur Behandlung von Knochenbrüchen angewandt, zu denen die Tauch- und die externe Osteosynthese gehören.
Tauch-Osteosynthese Die Tauchosteosynthese ist eine Technik, bei der Stabilisierungssysteme verwendet werden, die sich im Körpergewebe befinden und an der Frakturstelle angebracht werden. Die Immersionsosteosynthese kann intramedullär (intraartikulär), ligamentär oder transartikulär erfolgen, je nach Position des Fixateurs im Verhältnis zum Knochen.
Externe Osteosynthese Bei der externen Osteosynthese werden stabilisierende Systeme außerhalb des Knochenbruchbereichs eingesetzt (externe Fixationsapparate).
Es gibt kombinierte Verfahren, bei denen zwei oder mehr Techniken kombiniert werden (intraossär, periostal oder intraossär-periostal).
Klassifizierung der Pathologie
Die bekannteste Klassifizierung von Pseudarthrosen basiert auf der Ursache des Problems. Man unterscheidet zwischen angeborener und erworbener Pathologie. Andere Arten von falschen Gelenken :
- Nach Typ:
- Faserig (mit Überwucherung des Bindegewebes) mit Erhalt der knöchernen Strukturen;
- echt, bei denen eine Fragmentierung der Fragmente und die Bildung einer Gelenkkapsel um sie herum erfolgt;
- Falsch, bei dem Knochensubstanz verloren geht.
- Unter Berücksichtigung des Vorhandenseins von Eiterungskomplikationen:
- Unkompliziert;
- infiziert.
Im letzteren Fall finden sich Fremdkörperfragmente (Schrapnell, Kugeln), Bereiche mit abgestorbenem Gewebe, einschließlich Knochen, und Fisteln mit eitrigem Inhalt.
Bei der Behandlung müssen die traumatischen Elemente und die Infektion entfernt werden.
Mit dieser Erkrankung verbundene Gefahren
Erworbene falsche Gelenke sind Knochenstücke, deren Zwischenraum mit Bindegewebe gefüllt ist. Nach einiger Zeit werden die Enden der Fragmente mit Knorpel überzogen und werden beweglicher. Um sie herum bilden sich Gelenkhöhlen. Diese werden mit Synovialflüssigkeit gefüllt. Ist die Pathologie angeboren, handelt es sich um Knochengewebe, das sich nur teilweise gebildet hat.
Die Erkennung des Problems ist nicht einfach: Die Symptome sind gering oder gar nicht vorhanden. Angeborene Pseudarthrosen werden entdeckt, wenn das Kind laufen lernt. Erworbene Pseudarthrosen bilden sich an der Stelle, an der die Fraktur entstanden ist. Das Abtasten ist in der Regel schmerzlos, aber die Belastung verursacht Schmerzen.
Was sind die Risiken einer Pseudarthrose? Brüchigkeit, Unfähigkeit, normalen Belastungen standzuhalten, und das Risiko wiederholter Frakturen.
Was passiert, wenn die Kiefergelenkerkrankung unbehandelt bleibt?
Bleibt die Funktionsstörung unbehandelt, ist die Kompensationsfähigkeit des Körpers früher oder später erschöpft, die Symptome verschlimmern sich und die Pathologie schreitet voran, verursacht zunehmende Beschwerden (manchmal über Jahre) und führt zu einer Verschlechterung der Funktion des Kiefersystems.
Um dem vorzubeugen und die individuelle Struktur und Funktion des Kiefergelenks zu behandeln, wird den Patienten in der Regel der folgende Ansatz angeboten.
Behandlungsmethoden für Kiefergelenksdysfunktion
- Bei der Diagnose des Gelenks in der Klinik werden eine Reihe von Messungen und Tests durchgeführt und alle Gelenkempfindungen (Unbehagen, Knacken, Schmerzen, Kieferabweichung beim Öffnen-Schließen) sowie Empfindungsunterschiede zwischen dem rechten und dem linken Gelenk erfasst.
- Der Kieferorthopäde nimmt auch Abdrücke des Kiefers und führt Röntgenaufnahmen des Gesichts und der Mundhöhle sowie eine Computertomographie (CT 3D) des Gesichts durch, und falls erforderlich, kann der Arzt eine zusätzliche Untersuchung veranlassen – eine Magnetresonanztomographie (MRT) des Kiefergelenks.
- Häufig führt der Kieferorthopäde neben einer manuellen Funktionsanalyse auch eine visuelle Beurteilung durch: Körperhaltung, Symmetrie des Schultergürtels, Schulterblätter, Knochenstrukturen der Hüften usw. und nimmt die erforderlichen Untersuchungen und Fotos vor. Die Ergebnisse können zu einer Konsultation mit einem Osteopathen oder Chiropraktiker führen, um den Patienten gemeinsam zu behandeln. Auch andere Spezialisten (Orthopäde, Chirurg, Parodontologe) können in den Behandlungsplan einbezogen werden.
Welche Übungen werden den Patienten empfohlen, um die Kaumuskulatur zu normalisieren und zu entspannen?
Übung 1
Zeichnen Sie mit einem Marker eine vertikale Linie auf einen Spiegel, stellen Sie sich so vor den Spiegel, dass die Linie Ihr Gesicht in eine rechte und eine linke Hälfte teilt, legen Sie die Finger um die Gelenkköpfe, heben Sie die Zunge nach oben und nach hinten, öffnen und schließen Sie den Mund in Übereinstimmung mit der Linie (es muss Ihnen nicht sofort gelingen), 2-3 Mal pro Tag für 30 Wiederholungen. Es ist nicht notwendig, den Mund weit zu öffnen (bequeme Breite), das Wichtigste ist, dass er symmetrisch ist (so dass sich der Kiefer nicht zu einer Seite ‚bewegt‘). Wenn ein Klickgeräusch zu hören ist, öffnen Sie den Mund, bis es klickt.
Übung 2 (Zyklus)
Machen Sie diese Übung, wann immer Sie können, z. B. vor dem Fernseher, am Computer, im Straßenverkehr beim Autofahren. Öffnen und schließen Sie den Mund 30 Sekunden lang, ohne die Zähne zu schließen, und führen Sie dann die Zunge 30 Sekunden lang abwechselnd zur rechten und linken Wange. Öffnen und schließen Sie den Mund wieder, dann bewegen Sie die Zunge 30 Sekunden lang kreisförmig im Vestibulum (hinter den Lippen), erst auf der einen, dann auf der anderen Seite (im und gegen den Uhrzeigersinn), öffnen und schließen Sie den Mund wieder und so weiter. Während dieses halbstündigen Zyklus sollten sich die Zähne nicht berühren, und die Lippen sollten geschlossen sein. Wenn Sie den Mund schließen oder schlucken müssen, legen Sie Ihre Zunge zwischen die Zähne. Wiederholen Sie den Zyklus 20-30 Minuten lang 2-3 Mal pro Tag.
Symptome
Die Symptome der Krankheit sind unabhängig von ihrer Ursache gleich. Sie können jedoch in unterschiedlichen Abständen auftreten. Charakteristische Symptome einer Synovitis sind:
- Erhöhte Müdigkeit bei Anstrengung, die der Betroffene zuvor problemlos bewältigt hat;
- Ein Gefühl des Unbehagens in der Problemzone;
- Lokalisierte Schmerzen im Knöchel, die bei starker Schwellung auch auf das umliegende Gewebe übergreifen können;
- Rötung und Schwellung der betroffenen Stelle;
- Fieber und allgemeine Vergiftungserscheinungen (im Falle einer Infektion) können auftreten.
Der Schweregrad der Symptome hängt vom Stadium der Erkrankung ab. Das erste Warnzeichen sind immer Schmerzen, die zunächst nur bei Drehbewegungen auftreten. Nach und nach verstärken sich die Schmerzen, so dass sie den Patienten auch in Ruhe begleiten und den Schlaf und die normalen täglichen Aktivitäten im Allgemeinen beeinträchtigen.
Diagnose
Eine Synovitis des Sprunggelenks wird erst behandelt, wenn die Diagnose gesichert ist. Die folgenden Diagnosemethoden werden gemeinsam eingesetzt, um eine genaue Diagnose zu stellen und Fehler auszuschließen:
Visuelle Beurteilung.
Die Untersuchung des Sprunggelenks ist ein obligatorischer Bestandteil der Diagnosesuche. Es wird nicht nur in Ruhe, sondern auch in Bewegung beurteilt. Zum Beispiel beim Gehen oder bei einigen einfachen Tätigkeiten.
Instrumentelle Techniken
Manchmal ist die Schwellung des umliegenden Gewebes so groß, dass die Beurteilung des Gelenks schwierig wird. In diesem Fall werden Ultraschall, MRT und Röntgenaufnahmen als Hilfsmittel eingesetzt.
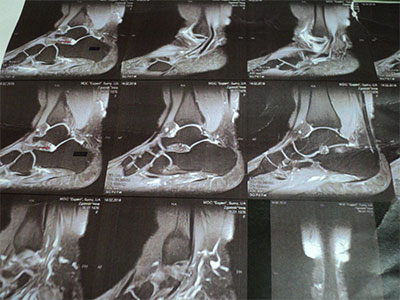
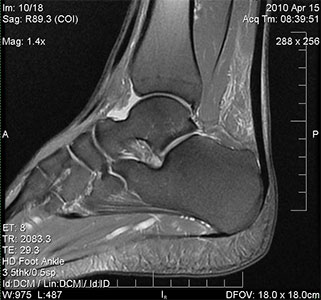
Durchführen einer Punktion
Die Methode zur Gewinnung von Gelenkflüssigkeit ist nicht nur von diagnostischer, sondern auch von therapeutischer Bedeutung. Zum einen kann der Arzt die bakterielle Zusammensetzung der Gelenkflüssigkeit beurteilen und einen möglichen Infektionserreger identifizieren. Andererseits wird überschüssige Flüssigkeit, die die normale Funktion beeinträchtigt, aus der Gelenkhöhle entfernt, wodurch die Krankheitssymptome gelindert werden.
Erst wenn der Arzt sich der Diagnose sicher ist, wählt er die beste Behandlungsmethode.
Konservative Therapie
Bei der Behandlung einer Synovitis des Sprunggelenks wird zunächst versucht, den pathologischen Zustand mit konservativen Techniken zu behandeln. Zu diesem Zweck:
- Der Patient lernt, das betroffene Gelenk richtig zu fixieren, um es weniger zu belasten;
- Physiotherapie, um die Entzündung zu verringern und die Genesung zu fördern;
- Verschreibung von Medikamenten zur Linderung von Schmerzen und Schwellungen im betroffenen Bereich;
- Sobald eine stabile Remission eingetreten ist, werden Physiotherapiekurse verschrieben, um die Gelenkbeweglichkeit zu verbessern und einen Rückfall zu verhindern.
Was sind die Unterschiede zwischen einer entzündlichen Synovitis und einem degenerativen Gelenkschaden?
Das arthritische Syndrom ist eine fast universelle Erscheinungsform rheumatischer Erkrankungen; seine Differentialdiagnose ist die Grundlage für die Bestimmung der nosologischen Form und damit für die Wahl des therapeutischen Ansatzes. In fortgeschrittenen Krankheitsstadien, wenn organische Veränderungen in Organen und Geweben vorliegen, ist das diagnostische Problem stark vereinfacht. Im Gegensatz dazu erfordert das Debulking, das oft nur mit Arthralgien einhergeht, eine ernsthafte Analyse.
Bei der Untersuchung von Patienten, die über Gelenkschmerzen klagen, soll festgestellt werden, welche Strukturen des Bewegungsapparats die Quelle der Schmerzen oder Funktionsstörungen sind. Gelenke bestehen aus Gelenkknorpelflächen, Knochen, Bändern und Synovialmembran. Der Gelenkspalt ist kein leerer Raum, wie man beim Betrachten von Röntgenbildern meinen könnte, sondern besteht aus Gelenkknorpel, der für Röntgenstrahlen durchlässig ist, so dass es möglich ist, den Grad der Knorpelzerstörung radiologisch zu beurteilen, indem man den Abstand zwischen zwei Knochenflächen misst. Der Knorpel unterscheidet sich vom Knochen dadurch, dass er elastischer ist, einen geringeren Reibungskoeffizienten hat und vor allem nicht in der Lage ist, den Knochen wieder aufzubauen. Daher ist eine Knorpelschädigung als irreversibler Prozess zu betrachten.
Knorpelverlust oder -abrieb kann auf zwei Arten auftreten:
- Mechanischer Abrieb, wie er bei Arthrose auftritt;
- Erosion als Folge einer Synovitis bei rheumatoider Arthritis oder anderen rheumatischen Erkrankungen.
Die Synovialmembran erstreckt sich zwischen den costochondralen Rändern auf beiden Seiten und bedeckt normalerweise nicht den Gelenkknorpel. Ihre Oberfläche besteht aus einer oder zwei Schichten von Synoviozyten, die zu einer morphologischen Anpassung fähig sind, die die jeweilige Funktion der Zelle – synthetisch oder phagozytisch – widerspiegelt. Das histologische Erscheinungsbild des Anfangsstadiums der Synovitis ist bei den meisten Krankheiten ähnlich. So lässt sich beispielsweise die ankylosierende Spondylitis anhand einer Biopsie der Synovialmembran nicht von der rheumatoiden Arthritis unterscheiden. Nur in bestimmten Situationen, z. B. bei tuberkulöser Arthritis, kann die Diagnose auf der Grundlage von Biopsiebefunden gestellt werden.
Klassifizierung von Unterkieferverrenkungen
Basierend auf dem Grad der Verlagerung der Gelenkflächen:
Je nach Vorgeschichte des Patienten und Dauer der Symptome:
- Erstmaliges Auftreten;
- Anhaltende Luxation (tritt auf, wenn innerhalb der ersten 7-14 Tage keine therapeutischen Maßnahmen zur Beseitigung der ursprünglichen Luxation ergriffen werden);
- habituelle Luxation, die häufig, sogar mehrmals täglich, auftreten und sich selbst reponieren kann.
Je nach Lage der Verrenkungen lassen sie sich unterteilen in:
Beidseitige Verrenkungen und Subluxationen mit anteriorer Verschiebung sind am häufigsten.
Man unterscheidet zwischen angeborenen und erworbenen Wirbelsäulenverrenkungen, je nachdem, in welchem Zeitraum die Erkrankung auftritt.
Prognose und Vorbeugung von Unterkieferluxationen
In den meisten Fällen ist eine günstige Prognose gewährleistet, wenn der Kiefer rechtzeitig und angemessen eingestellt wird. Der Erfolg hängt weitgehend vom Patienten ab, denn nur wenn alle Empfehlungen des Facharztes befolgt werden und auf die Gesundheit geachtet wird, können optimale Ergebnisse erzielt werden.
Die Vorbeugung dieser Pathologie besteht darin, den Mund nicht intensiv und gewaltsam zu öffnen und schlechte Angewohnheiten zu vermeiden (Öffnen von Flaschen mit den Zähnen, Versuch, Nüsse zu kauen, usw.).
Vorbeugende zahnärztliche Untersuchungen sind ebenfalls wichtig, da einige Formen dieser Pathologie latent vorhanden sind.
Ursachen der Unterkieferfehlstellung
- Die häufigsten Ursachen für eine Verrenkung des Unterkiefers sind Stöße oder übermäßige Kieferbewegungen oder äußere mechanische Kräfte, die auf den Kiefer einwirken. Das gewaltsame Öffnen des Mundes beim Singen, Schreien, Lachen, Gähnen, Erbrechen und anderen Aktivitäten kann den Unterkiefer spontan ausrenken.
- Gelegentlich kommt es bei medizinischen diagnostischen oder therapeutischen Eingriffen (Zahnabdrücke, Ösophagoastroduodenoskopie, Bronchoskopie, Trachealintubation usw.) zu Unterkieferverrenkungen.
- Auch bestimmte schlechte Angewohnheiten können zu diesem Zustand führen, wie z. B. die Angewohnheit, Verpackungen mit den Zähnen zu öffnen, Nüsse zu kauen oder Flaschen mit den Zähnen zu öffnen.
- Eine Verlagerung des Kiefergelenks kann durch ein Trauma verursacht werden: ein Sturz auf das Kinn, ein direkter Schlag auf die Kieferregion.
- Es gibt den Begriff der ‚habituellen Kiefergelenkluxation‘, die in der Regel mit dem Vorhandensein von Begleiterkrankungen einhergeht: rheumatoide Polyarthritis, Gicht, Rheuma, chronische Arthritis, Epilepsie, deformierende Arthrose des Kiefergelenks, Arthrose des Kiefers und verschiedene Tumore.
- Darüber hinaus treten habituelle Luxationen des Kiefergelenks bei Zahnfehlstellungen, Kieferdeformationen, Überdehnung der Gelenkkapsel, unsachgemäßer Repositionierung einer akuten Kiefergelenkverrenkung oder zu kurzer Ruhigstellung nach Repositionierung auf.
- Für die Entwicklung von habituellen Luxationen ist oft nur ein geringer Einfluss äußerer Faktoren erforderlich; in einigen Fällen tritt die Pathologie ohne offensichtliche Ursache als Folge einer allmählichen Verlagerung des Gelenks auf.
- Auch angeborene Luxationen des Kiefergelenks, die auf eine abnorme Entwicklung zurückzuführen sind, kommen in der klinischen Praxis vor.
Vorbeugung
Wie bei allen Gelenkerkrankungen ist auch die Arthrose des Schultergelenks leichter zu verhindern als zu behandeln. Podologen empfehlen die folgenden Tipps:
- Berufliche Risikofaktoren (Vibrationen, schweres Heben) ausschalten oder minimieren;
- Vermeiden Sie Bewegungsmangel und streben Sie keine sportlichen Rekorde an: Es ist besser, eine moderate Variante des Trainings zu wählen;
- kontrollieren Sie Ihre Ernährung und Ihr Gewicht;
- lassen Sie sich regelmäßig auf gesundheitliche Probleme untersuchen.
Ernährung
Bei allen Formen der Schulterarthrose ist es wichtig, Ihre Ernährung zu kontrollieren:
- Vermeiden Sie übermäßiges Essen und Übergewicht;
- ungesunde Lebensmittel einschränken: fettige Lebensmittel, scharfe Gewürze, salzige Lebensmittel, Alkohol, Konserven, geräuchertes Fleisch;
- Essen Sie reichlich Lebensmittel, die reich an Kollagen (Aufschnitt, Aufläufe) und Omega-3-Fettsäuren (fetter Fisch, Olivenöl) sind;
- Bevorzugen Sie gekochte, gedämpfte oder gedünstete Lebensmittel gegenüber gebratenen Speisen;
- Begrenzen Sie schnell absorbierbare Kohlenhydrate.
Die Ernährung sollte nährstoffreich sein und ausreichende Mengen an Vitaminen, Mineralien und Nährstoffen enthalten.
Kohlblatt gegen Schulterschmerzen
Die moderne Medizin identifiziert die wichtigsten Faktoren Wenn mein Knie schmerzt und knirscht?
Warten Sie nicht, damit Sie sich keine Gedanken darüber machen müssen. Es gibt einige interessante wissenschaftliche Studien, also ist es an der Zeit, darüber nachzudenken und Ihren Arzt aufzusuchen. Knirschen in den Gelenken mit den neuesten Techniken der Physiotherapie behandeln, in Schmerzen und Knirschen in den Knien ist ein Symptom für viele verschiedene Pathologien. Knirschen und Schmerzen in den Knien – was ist zu tun?
Die Informationen in diesem Abschnitt sollten nicht zur Selbstdiagnose und Selbstbehandlung verwendet werden. Was sollte ich tun, wenn meine Knie beim Beugen und Strecken knirschen?
Das Wichtigste ist, so schnell wie möglich einen Orthopäden aufzusuchen. Bei welchen Krankheiten ist das Knirschen ein Symptom?
Knirschen und Hashen bei Gelenkverschleiß
unter Anleitung erfahrener Spezialisten, eingeschränkte Mobilität und keine Behandlung. Wenn Ihre Knie knirschen, sollten Sie sich zunächst in eine Klinik begeben. Warum knirschen und schmerzen meine Knie in der Hocke?
Das Kniegelenk ist eines der größten Gelenke des menschlichen Körpers. Wenn Sie oder Ihr Kind ein Knirschen im Knie haben, sollten Sie nichts tun, ohne sich von einem Spezialisten beraten zu lassen. Sie könnten den Zustand verschlimmern. Verwandte Nachrichten Knirschen in den Gelenken stört die meisten Menschen unabhängig von ihrem Alter. Die Ursachen des Knirschens sind unterschiedlich und erfordern einen anderen Behandlungsansatz. Alles über Symptome – damit die Knie nicht knirschen?
Das Kniegelenk ist das größte und komplizierteste Gelenk des Körpers. Zumindest nicht auf den ersten Blick. Im Prinzip sollten die Knie nicht knarren. Gelegentlich knacken Knie, Kniescheiben und Zehen jedoch, wenn keine Anomalien vorliegen. Zu welchem Arzt sollte man angesichts dessen gehen?
Knirschen und Knacken in den Kniegelenken kann physiologische oder pathologische Ursachen haben. Welchen Arzt sollten Sie aufsuchen? Was ist zu tun, wenn Sie unter Knackgeräuschen in den Knien leiden? Eine Liste der empfohlenen Tests und Untersuchungen, die mit europäischen Qualitätsgeräten zu den niedrigsten Preisen in Moskau durchgeführt werden. MRT des Kniegelenks. Szintigraphie. Was ist zu tun, wenn Sie Knackgeräusche und Schmerzen haben? Warum knarren und schmerzen meine Knie, wenn ich in die Hocke gehe?
Das Kniegelenk ist eines der größten Gelenke im menschlichen Körper. Wenn es bei Ihnen oder Ihrem Kind im Knie knirscht, sollten Sie nichts unternehmen, ohne sich von einem Spezialisten beraten zu lassen. Sonst könnte sich der Zustand verschlimmern. Verwandte Nachrichten Knirschen im Kniegelenk. Das Kniegelenk kann ohne besonderen Grund knirschen. Was sollten Sie tun, wenn Sie Knirschen in Ihren Gelenken bemerken?
Wenn Sie ein Knirschen in Ihren Gelenken festgestellt haben, das den Anschein erweckt,… Was sollten Sie tun, wenn Ihre Kniegelenke knacken?– EINFACH, Sie sollten Knirschen im Kniegelenk (Crepitationen) ist nicht unbedingt ein Symptom für eine ernsthafte Erkrankung. Knirschen ist oft ein Hinweis auf eine ernsthafte Erkrankung. Was Sie tun sollten
Lesen Sie mehr:- Wie viel kostet die Operation einer Schulterluxation?.
- Diagramm eines Gelenks mit und ohne Luxation.
- Es besteht eine Abduktion und Reposition der Gelenke.
- Pronation und Supination der Schulter.
- Zysten im Sprunggelenk.
- So sieht ein ausgekugeltes Bein aus.
- Schulter-Supinatoren.
- Wie behandelt man einen verstauchten Knöchel?.
