Der ICD-10-Code für Fußschleim ist L03.0, und seine unmittelbare Ursache ist eine Infektion des Fußgewebes mit Bakterien, die eine eitrige Entzündung verursachen. Diese infiltrieren das Gewebe:
- Ein steifer erster Zeh (Hallux rigidus
- Diagnose
- Klassifizierung
- Diagnose
- Lebensstil
- Alkoholmissbrauch
- Diagnose
- Behandlungsmethoden
- Behandlung von Hammerzehen-Fehlstellungen:
- Chirurgische Behandlung der Hammerzehen-Deformität:
- Pflege der Hammerzehen-Deformität:
- Vorbeugung der Hammerzehenverkrümmung:
- Arten der Verformung
- Symptome
- Der Rücken: Behandlung mit Herpes simplex
- Gontine: Behandlung, Medikamente und Therapien
- Befund und Diskussion
- Schlussfolgerungen.
Ein steifer erster Zeh (Hallux rigidus
Der Hallux rigidus oder das steife Großzehengrundgelenk ist eine Form der Arthrose. Sie ist durch unterschiedlich starke Defekte an den Gelenkflächen gekennzeichnet. Die genaue Ursache der Erkrankung ist nicht bekannt, man nimmt jedoch an, dass sie durch eine Überlastung des Gelenks infolge einer übermäßigen Belastung des Fußes und des Tragens von unbequemem Schuhwerk verursacht wird.
Das Großzehengrundgelenk ist einer der am stärksten belasteten Bereiche des Fußes. Daher verändern sich mit dem Fortschreiten der Pathologie die Schmerzen und Beschwerden beim Gehen und beim Gang. All diese Symptome bedeuten, dass der Patient bei der Fortbewegung schonend mit dem betroffenen Bereich umgehen sollte. Dies verändert die Belastung der gesamten Gliedmaße und fördert die Entstehung oder das Fortschreiten degenerativer Veränderungen in den Knie- und Hüftgelenken.
Die Behandlung einer versteiften ersten Zehe im Ausland zielt darauf ab, die pathologischen Veränderungen durch konservative Methoden oder, wenn der Prozess vernachlässigt wird, durch eine Operation zu korrigieren.
Diagnose
Orthopädische Kliniken bieten ein Mindestmaß an Untersuchungen an, um die Pathologie zu diagnostizieren. Durch Röntgenaufnahmen des betroffenen Fußes in vorderer und seitlicher Projektion kann man sich ein vollständiges Bild vom Ausmaß der Pathologie machen. In den Kliniken im Ausland werden digitale Computertomographen eingesetzt, mit denen Röntgenaufnahmen mit minimaler Belastung des Körpers gemacht werden können. Die gewonnenen Bilder können in einer Datenbank gespeichert und verarbeitet werden, so dass sie jederzeit in verschiedenen Modi erneut untersucht werden können.
Klassifizierung
Klinische Klassifizierung:
Klassifizierung der Internationalen Gesellschaft für Lymphologie (ISL).
Tabelle 1. Klassifizierung nach Krankheitsstadium [7].
| Stadium | Definition |
| 0 (oder Ia) | Latent oder subklinisch, wenn klinisch kein Ödem vorhanden ist, obwohl der Lymphtransport beeinträchtigt ist, gekennzeichnet durch geringfügige Veränderungen des Verhältnisses zwischen Gewebeflüssigkeit und -zusammensetzung und Veränderungen der subjektiven Symptome |
| Stadium 1 (leicht) | Systemisches, vorübergehendes, leichtes Ödem gegen Abend, das in den meisten Fällen am Morgen oder nach Ruhe abklingt. Die Schwellung nimmt bei anstrengender Bewegung oder längerer Unbeweglichkeit zu. Klinisches Bild: Die Textur ist pastös, Druck hinterlässt eine Vertiefung. Die Haut ist unverändert, leicht verschiebbar und blass. |
| Stadium 2 (mittlerer Schweregrad) | Kennzeichnend ist eine anhaltende Schwellung, die auch nach der Nachtruhe noch anhält. Das klinische Bild ist gekennzeichnet durch Bindegewebshypertrophie, Hautspannung, Verdickung, schlechte Verschiebbarkeit, keine Fossa bei Druck und ein Schmerzsyndrom. |
| Stadium 3 (schwer) | Die Lymphdrainage kann irreversibel werden, faserige zystische Läsionen treten im betroffenen Gewebe auf, und es entwickelt sich eine Elefantiasis. Die betroffene Gliedmaße verliert ihre Konturen und Proportionen. Hyperkeratose, Papillome und Gewebehypertrophie in Form von unförmigen Knötchen (‚Kissen‘), die durch tiefe Falten getrennt sind, treten auf. Es können sich Begleiterkrankungen und Komplikationen entwickeln: deformierende Osteoarthritis, Kontrakturen, Ekzeme, Lymphadenopathie bei Hauttrauma (die Schwellung kann zurückgehen), trophische Geschwüre, mögliche Entwicklung einer eitrig-septischen Infektion. |
Diagnose
Liste der grundlegenden und zusätzlichen diagnostischen Maßnahmen:
Grundlegende (obligatorische) diagnostische Tests, die ambulant durchgeführt werden[7]:
– USAS.
Ambulant durchgeführte zusätzliche diagnostische Untersuchungen.[7]:
– MRT/Lymphangiographie;
– Computertomographie/Angiographie;
– Genetische Tests für erbliche Syndrome.
Mindestliste der Tests, die bei der Überweisung für einen geplanten Krankenhausaufenthalt durchzuführen sind:Gemäß den internen Vorschriften des Krankenhauses, unter Berücksichtigung der aktuellen Verordnung der zuständigen Gesundheitsbehörde.
Grundlegende (obligatorische) diagnostische Untersuchungen bei stationärer Aufnahme: keine.
Zusätzliche diagnostische Untersuchungen im stationären Bereich: keine.
Diagnostische Maßnahmen in der Notfallphase: keine.
Diagnostische Kriterien für die Diagnosestellung:
Beschwerden über:
– Schwellungen;
– Hautveränderungen;
– trophische Störungen.
Anamnese:
– Hereditär und familiär bedingt;
– chirurgische Eingriffe und Traumata;
– Vorhandensein von onkologischen Erkrankungen;
– entzündliche Prozesse;
– Venen- und Arterienerkrankungen;
– Auslandsreisen;
– Ruhigstellung aufgrund von orthopädischen oder neurologischen Prozessen;
– Verabreichung von Medikamenten.
Anamnese:
– Dauer der Erkrankung;
– Zeitpunkt des Auftretens des Ödems;
– Dauer der reversiblen Phase;
– Faktoren, die den Prozess begünstigen (Schwangerschaft, erheblicher Druck auf die Gliedmaße über einen bestimmten Zeitraum, geringfügiges Trauma, manchmal kleinere Hautverletzungen (Insektenstich, Kratzer);
– Anfangsort des peripheren Ödems (distal oder zentral);
– Wundsein;
– Vorhandensein von infektiösen Komplikationen.
Lebensstil
Unter diesen Aspekten finden wir weitere Einflussfaktoren: zum Beispiel Bewegungsmangel und sitzende Tätigkeit, die zu schlechter Durchblutung und Schwellungen Schwellungen in den Beinenverursacht durch Übergewicht. Manchmal, vor allem bei Frauen, kommt es vor, dass Füße durch enges Schuhwerk anschwellen, z. B. durch Pumps oder weiche Ballerinas mit flacher Sohle. In solchen Fällen verschwindet das Problem und taucht erst wieder auf, wenn die Schuhe wieder angezogen werden. Achten Sie auf eine schlechte Zusammensetzung Ihrer Ernährung: Der tägliche Verzehr von Fast Food mit zu viel Salz ist nicht gut für Ihre allgemeine Gesundheit, er belastet unter anderem Ihre Nieren und verursacht Wassereinlagerungen im Körper.
Manchmal reicht es aus, wenn Sie Ihre täglichen Medikamente einnehmen, zum Beispiel gegen Ihren Blutdruck. Blutdruck oder Diabetes. Diese Medikamente sind jedoch die häufigste Ursache für Schwellungen Fußes. Wenn Sie einen Zusammenhang zwischen Medikamenten und Schwellungensollten Sie sich zu Ihrem Arzt über diese Nebenwirkungen sprechen. Zu den anderen Medikamenten, die diese Probleme verursachen, gehören Medikamente auf Östrogenbasis, Testosteronpräparate, Blutdruckmedikamente BlutdruckKortikosteroide und nichtsteroidale Medikamente wie Ibalgin und andere.
Alkoholmissbrauch
Mögen Sie Wein? Wir sind sicher, dass selbst ein gutes Glas Wein jeden Freitag Ihnen nicht schadet. Aber wenn Sie jeden Tag Alkohol trinken, und dabei spielt es keine Rolle, ob es sich um Wein oder Schnaps handelt, führt dies zu Wassereinlagerungen in Ihrem Körper, die Ihre Beinewie auch Ihr Gesicht oder Ihre Hände anschwellen können.
Jeder freut sich nach der Wintersaison auf die willkommene Wärme bei Grillabenden mit Familie und Freunden. Auf lange Wochenendausflüge und das Schwimmen im Wasser. Was den Sommer jedoch ungemütlich machen kann, ist die Hitze, die unter anderem Folgendes verursacht Schwellungen Füße. Dies führt zu einem verminderten Blutfluss in in den Venendas sich dann in den Beinen zu sammeln beginnt Beinen und verursacht … Schwellungen oder sogar ein Schweregefühl. Diese Empfindungen können oft mit einer Entzündung verwechselt werden. Auch in diesem Fall Füße Schwellungen und Schmerzen, jedoch mit dem Unterschied, dass meist ein Bein betroffen ist, das sich auch röten kann.
Diagnose
Die visuelle Inspektion der verletzten Gliedmaße zeigt in der Regel Anzeichen einer Entzündung: geschwollenes und ödematöses Gewebe, Abflachung des Sohlengewölbes, Rötung, Überwärmung usw. Die meisten dieser Anzeichen sind charakteristisch für verschiedene Arten von Entzündungen, so dass eine instrumentelle Diagnose der Phlegmone des Fußes, die auch Untersuchungen umfasst, erforderlich ist:

- Blut – allgemeine Laboranalyse;
- Punktion des Inhalts des Entzündungsherdes mit bakteriologischer Untersuchung und Identifizierung des Erregers;
- bakteriologische Kultur der Punktion in Labormedien zum Nachweis des Infektionserregers und zur Bestimmung der Antibiotikaresistenz.
Möglicherweise sind auch Röntgenaufnahmen des Fußes erforderlich, um die Tiefe der Gewebeschädigung zu bestimmen, sowie eine Differentialdiagnose zur Klärung der Art des eitrigen Prozesses.
Behandlungsmethoden
Aufgrund der Besonderheiten der anatomischen Struktur des Fußes breitet sich der eitrig-entzündliche Prozess rasch auf die gesamte untere Extremität aus und schreitet fort. Daher ist bei jeder Form der Pathologie eine sofortige Krankenhauseinweisung des Patienten erforderlich. Eine ambulante Behandlung des abszedierten Fußes ist ausgeschlossen, da der Patient unter ständiger ärztlicher Aufsicht stehen muss. Die Operation und die anschließende konservative Behandlung werden in einer medizinischen Einrichtung durchgeführt.
Die Operation besteht darin, die Entzündung zu öffnen, Eiter und nekrotisches Gewebe zu entfernen, den entstandenen Hohlraum zu waschen und zu entleeren. Nach der Operation wird ein aseptischer Verband auf die Wunde gelegt. Die weitere Behandlung besteht aus antibakteriellen und entzündungshemmenden Medikamenten, Analgetika und allgemeinen Maßnahmen. Ist das Phlegma anaerobischen Ursprungs, erhält der Patient ein Serum gegen Gangrän. In Fällen schwerer Vergiftungen ist eine Infusionstherapie angezeigt.
Da es sich bei der eitrigen Gewebeentzündung um ein schweres Krankheitsbild handelt, sind vorbeugende Maßnahmen gegen die Fußphlegmone äußerst wichtig, darunter
- Vermeidung von Verletzungen des Fußes, auch von kleineren;
- Verwendung von festem Schuhwerk und Sohlen in traumatischen Situationen;
- rechtzeitige antiseptische Behandlung der verletzten Stellen;
- rechtzeitige Erkennung von Entzündungen und Überweisung an eine medizinische Einrichtung;
- rechtzeitige Behandlung von Entzündungen wie kariösen Zähnen, chronischer Mandelentzündung usw;
- Stärkung der Immunität, Behandlung von immungeschwächten Zuständen.
Behandlung von Hammerzehen-Fehlstellungen:
Konservative Behandlung. In der Anfangsphase ist es ratsam, lockere Schuhe zu tragen und einen Verband auf den Rückfuß zu legen.
Darüber hinaus umfasst die konservative Behandlung der Hammerzehenfehlstellung die Verwendung spezieller orthopädischer Hilfsmittel, wie z. B. einer Skapula- oder Hammerzehenschiene. Die Verwendung solcher orthopädischen Hilfsmittel hilft, die verformte Zehe allmählich zu begradigen und die Schmerzen zu lindern. Es ist auch möglich, Schutzkappen oder einen Gelverband zu verwenden, um zu verhindern, dass die Zehe am Schuh reibt.
Die chirurgische Behandlung besteht darin, die ausgeprägte Beugekontraktur der Interphalangealgelenke zu beseitigen.
Chirurgische Behandlung der Hammerzehen-Deformität:
- Symptomatisch. Bei diesem Verfahren werden alle knöchernen Wucherungen und Vorwölbungen entfernt. Mit diesem chirurgischen Verfahren lassen sich in kurzer Zeit hervorragende Behandlungsergebnisse erzielen. Es gibt jedoch Fälle, in denen die Zehendeformität nach einigen Jahren wieder auftritt.
- Radikale. Bei diesem Verfahren werden die Knochen und Bänder tief plastisch verformt. Die Operation dient dazu, das Quergewölbe des Fußes zu formen und Plattfüße zu beseitigen (eine der Hauptursachen für die Hammerzehenfehlstellung). Diese Behandlung erfordert eine längere Rehabilitationszeit als die symptomatische Behandlung, ist aber wesentlich wirksamer.

Wenn eine Operation am Fuß des Patienten kontraindiziert ist, sollten orthopädische Maßschuhe angefertigt werden, und bei Hammerzehendeformitäten sollten die Schuhe zusätzlich mit einem weichen Oberteil versehen werden.
Pflege der Hammerzehen-Deformität:
In der Regel benötigt der Patient keine zusätzliche Pflege und ist in der Lage, sich selbst zu versorgen.
Vorbeugung der Hammerzehenverkrümmung:
Die wichtigste Vorbeugungsstrategie ist die frühzeitige Erkennung und Behandlung von Querplattfuß und Valgusdeformität des Fußes (Zehenknochen). Bequemes, lockeres Schuhwerk sollte ebenfalls engen und unbequemen Schuhen vorgezogen werden.
Arten der Verformung
Der Hamilton-Test zeigt 4 Grade der Hammerzehenverformung an:
- Grad Null – das Gelenk weist keine Instabilität auf;
- Grad eins – leichte Instabilität, bei der weniger als die Hälfte des Gelenkflächenverhältnisses reduziert ist;
- Grad zwei – mäßige Instabilität (mehr als 50 % der Gelenkflächen sind nicht abgestützt)
- Grad drei – ausgeprägte Instabilität (der Finger ist bei der diagnostischen Untersuchung ausgekugelt);
- Grad vier – Luxation, die nicht durch passive Methoden korrigiert werden kann.
Es wird davon ausgegangen, dass das Sohlenband umso stärker betroffen ist, je ausgeprägter die Instabilität des Gelenks ist.
Symptome
Die Hauptsymptome des Hammerzehs sind:
- Schmerzen, deren Intensität mit dem Fortschreiten des pathologischen Prozesses zunimmt;
- Eine sichtbare Deformität, die die Ästhetik des Fußes stört und das Tragen von modischem Schuhwerk verhindert.
Bei der objektiven Untersuchung stellt der Traumatologe eine abnorme Beugung im ersten Interphalangealgelenk und eine Überstreckung im zweiten Interphalangealgelenk fest. Das Großzehengrundgelenk befindet sich in einer ähnlichen Position. In den meisten Fällen ist die betroffene Zehe zum Fußrücken hin abgewichen.
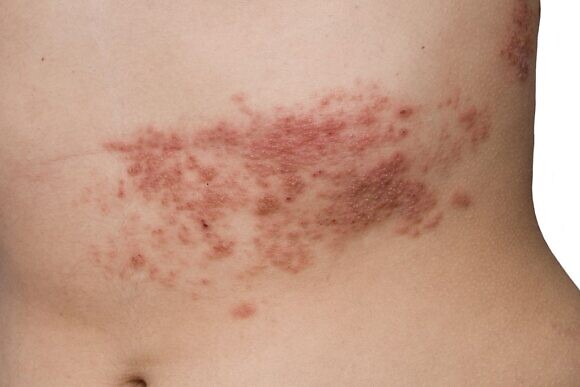
Der Rücken: Behandlung mit Herpes simplex
Vertrauen Sie nicht blindlings auf die Ratschläge von Verwandten und Freunden, die keine medizinische Ausbildung haben. Alle Tinkturen, Bäder, Einreibungen oder Anwendungen auf der Haut können Schaden anrichten, den Juckreiz verstärken und den Bereich, in dem der Ausschlag auftritt, vergrößern. In vielen Fällen kann die Volksmedizin nicht nur die Krankheit nicht beseitigen, sondern auch gefährlich sein.
Die Gefahr besteht darin, dass beim Experimentieren mit der Selbstmedikation die Krankheit fortschreitet, die Betroffenen sich schlechter fühlen und Komplikationen auftreten können, die den Heilungsprozess erschweren, wenn der Wunsch besteht, einen Arzt aufzusuchen. Denken Sie daran, dass das Argument ‚auch wenn es nicht hilft, schadet es nicht‘ in diesem Fall nicht gilt. Suchen Sie bei Verdacht auf Gürtelrose sofort Ihren Arzt auf und beginnen Sie die Behandlung mit bewährten Medikamenten.
Gontine: Behandlung, Medikamente und Therapien
Derzeit lassen sich alle pharmakologischen Maßnahmen zur Behandlung und Vorbeugung von Gürtelrose in drei Hauptgruppen einteilen: Chemotherapie (azyklische Nukleoside), Immuntherapie und eine Kombination aus beidem, bei der der Patient gleichzeitig Chemotherapie und immunmodulierende Medikamente einnimmt.
Außerdem werden die Vitamine B1, B6 und B12, Ascorbinsäure, Rutin und, falls erforderlich, Antihistaminika eingesetzt. Bei starken Schmerzen können dem Patienten NSAIDs und Analgetika verabreicht werden.
Viele Ärzte sind der Meinung, dass die alleinige Einnahme von azyklischen Nukleosiden als Hauptbehandlung nicht ausreicht und dass diese Monotherapie nicht gerechtfertigt ist. i Diese Medikamente sind nur in den ersten 72 Stunden der Krankheit am wirksamsten und können das Herpesvirus nur in der aktiven Replikationsphase unterdrücken, d. h. in der Phase, in der zwei Tochter-DNA-Moleküle auf der Grundlage des Mutter-DNA-Moleküls entstehen. Sie haben keine Wirkung auf Viren, die bereits existieren und sich in einem latenten oder ’schlafenden‘ Zustand befinden. Außerdem tragen azyklische Nukleoside nicht zur Wiederherstellung der Immunität bei.
Zur Behandlung von Herpes im Körper benötigen die Patienten eine Immunkorrektur. Daher wäre in diesem Fall eine Strategie der Kombination von azyklischen Nukleosiden und Interferon alfa-2b-Präparaten angebracht, die von Klinikern als vernünftig und am wirksamsten angesehen wird, was sich in klinischen und methodischen Leitlinien widerspiegelt.
Interferone sind ‚universelle‘ Bekämpfer, die sich im Gegensatz zu Antikörpern nicht gegen bestimmte Krankheitserreger richten, sondern eine unspezifische (angeborene) Immunität darstellen und
die in der Lage sind, alle viralen Partikel zu bekämpfen. Interferone sind in der Lage, die Vermehrung und Ausbreitung von viralen oder bakteriellen Partikeln zu stoppen.
Befund und Diskussion
Zum Zeitpunkt der Überweisung klagten die Patienten vor allem über Schmerzen in den unteren Gliedmaßen aufgrund von Arterieninsuffizienz (Claudicatio intermittens; Schmerzen, die beim Absenken der Gliedmaßen verschwinden). Bei 42 % der Patienten waren die Schmerzen oder sensorischen Veränderungen mit der Entwicklung einer diabetischen Neuropathie verbunden. Die Untersuchungsdaten der Gliedmaßen entsprachen auch unkritischen (meist IIB-IIIA) Stadien der KHK vor dem Hintergrund neuropathischer und angiopathischer Veränderungen (die meisten Patienten hatten eine Mischform der KHK). Die meisten Patienten hatten distale Läsionen des Hauptgefäßbettes mit beeinträchtigter Durchgängigkeit der Arterien der unteren Extremitäten und Füße, was in vielen Fällen eine rekonstruktive Gefäßchirurgie ausschloss und eine Indikation für eine konservative Behandlung darstellte (Tabelle 1).
/12/1.png)
Bei der Analyse der Perfusionsindizes und der Amplituden-Frequenz-Charakteristika der Mikrozirkulation anhand der LDFgram-Daten haben wir untersucht: Mikrozirkulationsindex (M), der das Niveau der Basisdurchblutung widerspiegelt, Gewebedurchblutung; Standardabweichung (σ) – zeitliche Variabilität, Fluktuation des Erythrozytenflusses (len), Amplitude der niederfrequenten Fluktuation (ALF) und abgeleitete Parameter: ALF/M – myogener Aktivitätsindex (vasomotorisch) und σ/ALF – neurogener Aktivitätsindex (mikrovaskulärer Tonus).
Bei der LDF wurde zuverlässig festgestellt, dass Patienten mit diabetischem Fußsyndrom mit ASD-Stadium I-IIIA einen reduzierten mikrovaskulären Index aufweisen. Und diese Reduktion ist im ersten Interdigitalraum auf der Dorsalfläche des Fußes stärker ausgeprägt als in der Innenknöchelregion.
Die relativ stärkere Durchblutung im Knöchelbereich ist höchstwahrscheinlich auf eine erhöhte Spannung der präkapillären Sphinkter und glatten Myozyten in der mikrovaskulären Wand zurückzuführen, wodurch sich arteriovenöse Shunts öffnen und Blut unter Umgehung des Kapillarnetzes in das venöse System abgegeben wird. Dieses Phänomen, das auch als Steal-Syndrom bezeichnet wird, ist ein Kriterium für den spezifisch diabetischen Charakter der Gefäßveränderungen, die mit der gleichzeitigen Entwicklung einer diabetischen Polyneuropathie einhergehen.
Schlussfolgerungen.
1. Anomalien der kutanen Mikrozirkulation bei Patienten mit diabetischem Fußsyndrom und chronischer arterieller Insuffizienz im Stadium I-IIIA nach Fontein-Pokrovsky zeigen sich durch einen Rückgang des Mikrozirkulationsindex auf 4,1 Perfusionseinheiten, des myogenen Tonus auf 202,9 % und des neurogenen Gefäßtonus auf 15, 7 % im Innenknöchelbereich und eine Abnahme des Mikrozirkulationsindex auf 2,3 Perfusionseinheiten, eine Abnahme des vasomotorischen Flachs auf 1,8 Perfusionseinheiten und der neurogenen Aktivität auf 18,8 % im ersten Interdigitalintervall auf der Dorsalfläche des Fußes.
2. Patienten mit ischämischen und gemischten Formen des diabetischen Fußsyndroms hatten erhöhte Plasma-Malondialdehydwerte von bis zu 1,62 μmol/l bei gleichzeitiger Abnahme der Katalaseaktivität auf 0,48 mmol/mg, erhöhte Sialinsäurewerte von 233-235 Einheiten, Es wurde plasmareaktives Protein bestimmt, was auf ein ausgeprägtes Ungleichgewicht im Lipidperoxidationssystem mit einer vorherrschenden prooxidativen Aktivität und einer Verarmung der enzymatischen antioxidativen Schutzzelle sowie auf die Entwicklung eines chronischen Entzündungsprozesses hinweist. Diese Veränderungen gehen mit einer Abnahme des Mikrozirkulationsindexes bei der Laser-Doppler-Durchflussmessung einher, was den möglichen Einfluss von Lipidperoxidationsstörungen und Entzündungsprozessen auf die Entstehung von Mikrozirkulationsstörungen und ischämischen Veränderungen im Gewebe der Gliedmaßen bei Diabetes zeigt.
3. Unter dem Einfluss der Polymagnetotherapie durch ein gepulstes Magnetfeld kommt es zu einer Stimulation der Mikrozirkulation in der Extremität, die sich durch einen Anstieg des Mikrozirkulationsindexes um das 2-3-fache, seines Variationskoeffizienten um das 1,5-fache, des Auftretens hochfrequenter Oszillationen und eines Anstiegs der Amplitude der niederfrequenten Oszillationen bzw. der myogenen Aktivität um das 1,5-fache äußert.
4 Die Wirksamkeit der Polymagnetotherapie durch Anlegen eines gepulsten Magnetfeldes in der umfassenden konservativen Behandlung des diabetischen Fußsyndroms mit chronischer arterieller Insuffizienz wird durch die Verbesserung der Lebensqualität der Patienten nach der Behandlung belegt: die Schmerzempfindungen nehmen ab, die schmerzfreie Gehstrecke nimmt zu, die emotionale Stimmung, die soziale Anpassung und der allgemeine Vitaltonus verbessern sich.
Lesen Sie mehr:- Warum Beine bei Diabetes amputieren?.
- Röntgenbild des Charcot-Fußes.
- Diabetische Fußgeschwüre.
- Foto: Diabetische Fersen.
- Fuß auf Lateinisch.
- Metatarsale Amputation.
- Fuß.
- Wie viel kostet die Operation einer Schulterluxation?.
