Buchen Sie einen Rückruf. Wir sind 24 Stunden am Tag, 7 Tage die Woche für Sie da.

- Hereditäres palmoplantares Erythem und Fußsohlenerythem (Morbus Lane)
- Ursachen
- Welcher Arzt sollte konsultiert werden?
- Symptome des diabetischen Fußes. Stadien des Krankheitsverlaufs.
- Was ist Gicht an den Füßen von Frauen?
- Wie kann man Gicht in Moskau behandeln?
- Warzen (Plantarwarzen)
- Das Auftreten von Dornwarzen kann durch folgende Faktoren ausgelöst werden:
- Rissige Füße
- Risse entstehen durch:
- Schwellungen an den Beinen bei Nierenerkrankungen
- Beinschwellung bei Lebererkrankung
- Foto von Psoriasis an den Beinen, wie Psoriasis aussieht
- Das Anfangsstadium der Psoriasis an den Füßen
- Ursachen
- Symptome einer Arthrose des Fußes
- Was ist Gangrän?
- Ursachen für Nekrosen der unteren Gliedmaßen bei älteren Menschen
- Behandlung von geschwollenen Füßen
- Vorbeugung von Beinschwellungen
Hereditäres palmoplantares Erythem und Fußsohlenerythem (Morbus Lane)
Hand- und Fußsohlenerythem (Morbus Lane, hereditäres Hand- und Fußsohlenerythem) ist eine genetisch bedingte Hauterkrankung, die eine Gruppe ätiologisch unterschiedlicher Prozesse mit dem gemeinsamen Leitsymptom einer unregelmäßigen Rötung der Haut vereint.
Das Erythem-Risiko stand in keinem statistisch signifikanten Zusammenhang mit dem Alter oder dem Geschlecht, aber es gab ein klares familiäres Muster für die Krankheit. Wie bei den meisten anderen Erbkrankheiten ist das Auftreten von Palmarerythem und Plantarerythem relativ selten.
Ursachen
Wie in der nosologischen Formulierung angegeben, handelt es sich beim hereditären palmoplantaren Erythem und Erythema oblongata um eine genetische Anomalie, bei der sich ein anormales Netz von venös-arteriellen Anastomosen (Verbindungen) in der Blutversorgung der Hände und Füße bildet. Die Folge ist eine gestörte Mikrozirkulation und ein erhöhter Druck in den Arteriolen und Kapillaren in den distalen Teilen der Extremitäten, was sich in einer Rötung der Haut äußert.
In einigen Fällen ist die Lane-Erythrose bei der Geburt nicht vorhanden und manifestiert sich im Erwachsenenalter oder sogar im höheren Alter unter dem Einfluss spezifischer Auslöser (am häufigsten Vergiftungen oder endokrine Störungen infolge einer Gonadenfunktionsstörung).
Es sei darauf hingewiesen, dass einige Quellen auch immunoallergische Mechanismen als Auslöser für das hereditäre Erythema palmaris und das Erythema palmaris nennen, während andere Autoren die allergische Erythritis aus dem Konzept der Lanae-Krankheit ausschließen.
Welcher Arzt sollte konsultiert werden?
Ein Endokrinologe und ein Chirurg sind die Ärzte, die bei den ersten Symptomen eines diabetischen Fußes aufzusuchen sind. Häufig erfordert die Behandlung ein umfassendes Konzept, an dem neben einem Gefäßchirurgen, Neurologen und Endokrinologen auch ein Orthopäde, Traumatologe, Dermatologe und Podologe beteiligt sein können. Es sollte eine Reihe von Maßnahmen ergriffen und eine umfassende Behandlung empfohlen werden, um ein angenehmes Leben und eine schmerzfreie Mobilität wiederherzustellen.
- Das Tragen von engem, unbequemem Schuhwerk, das zu Blasen, Hühneraugen und anderen Hautschäden führen kann;
- Schnittwunden, Kratzer, Abschürfungen, Insektenstiche und andere mechanische Verletzungen der Haut;
- kleinere Schnitte und Wunden, die bei der Pediküre entstehen;
- eingewachsene Zehennägel;
- rissige Füße;
- Pilzerkrankungen.
Symptome des diabetischen Fußes. Stadien des Krankheitsverlaufs.
Menschen mit Diabetes müssen so achtsam und sensibel wie möglich mit ihrer eigenen Gesundheit umgehen. Bei den ersten Veränderungen in Gesundheit und Wohlbefinden ist es ratsam, einen Spezialisten aufzusuchen. Die Füße sind ein Teil des Körpers, der ebenfalls besondere Aufmerksamkeit erfordert.
Es ist ratsam, einen Arzt aufzusuchen, wenn die folgenden Symptome auftreten:
- ein Gefühl von laufender Gänsehaut an den Füßen
- Taubheitsgefühl und Kribbeln in den unteren Extremitäten
- ein brennendes Gefühl in den Beinen
- Krämpfe in den Waden
- Haarausfall an den Unterschenkeln
- Entfärbung oder Verfärbung (blass, rot oder blau) der Beine
- Verdunkelung der Nagelplatte (Bluterguss unter dem Nagel)
- Rissbildung an den Füßen
- blasenbildende Ekzeme zwischen den Zehen (kleine Bläschen mit klarer Flüssigkeit im Inneren)
- Verletzungen an den Füßen heilen langsam oder gar nicht ab
- Juckreiz
- Schwellungen
- schuppige, trockene Haut
Vermehrte Müdigkeit sowie Schmerzen in den Beinen in der Nacht und beim Gehen können ebenfalls Symptome von Gicht sein.
Was ist Gicht an den Füßen von Frauen?
Bei Frauen sind die natürlichen Prozesse der Ausscheidung und Aufnahme von Harnsäure gestört, und die Harnstoffwerte im Blut steigen deutlich an. Dies ist auf eine unzureichende Produktion von Östrogenen zurückzuführen, die bei Frauen mit der Menopause einsetzt. Daher tritt Gicht häufiger bei Frauen über 50 Jahren auf, bei denen ein akuter Mangel an Sexualhormonen und Störungen im endokrinen System vorliegen. Die wichtigsten Symptome sind:
- Tofusbildung (Anhäufung von Urat in den Gelenkgeweben);
- Nephrolithiasis (Anhäufung von Urat in den Nieren mit anschließender Bildung von Konkrementen);
- Gicht(urat)nephropathie.
Wie kann man Gicht in Moskau behandeln?
Wie Gicht in den Beinen zu behandeln ist, wissen die Rheumatologen des Jussupow-Krankenhauses. Bei der Bekämpfung der akuten Arthritis setzen die Ärzte des Jussupow-Krankenhauses mehrere pharmakologische Gruppen gleichzeitig ein:
- Nicht-steroidale entzündungshemmende Medikamente (wie Ibuprofen, Indomethacin, Diclofenac);
- Harnsäuresenkende Medikamente – Anturan, Butadion, Cetazon;
- Kortikosteroide (Prednisolon, Dexamethason, Triamcinolon).
Gichtinjektionen in die Beine werden zur Schmerzlinderung eingesetzt. Die Wahl des Medikaments richtet sich nach dem Zustand des Patienten und seiner spezifischen Schmerzgrenze, die direkt vom Arzt bestimmt wird.
Als Zusatzbehandlung bei Gicht empfehlen Rheumatologen, jede Nacht ein Jodnetz auf die betroffenen Stellen aufzutragen. Dies kann die Entzündung reduzieren, den Remissionsprozess beschleunigen und die Schmerzattacken verringern. Um die Wirkung zu verstärken, sollte dem Jod Aspirin beigemischt und die fertige Mischung regelmäßig auf die betroffenen Gelenke aufgetragen werden.
Im Jusupow-Krankenhaus werden physiotherapeutische Behandlungen aktiv eingesetzt, um die Entzündung wirksam zu verringern, die Anfälle zu reduzieren, die Stagnation von Natriumurat zu verhindern und das betroffene Gelenkgewebe zu reparieren. Zu diesem Zweck verfügt das Krankenhaus über:
- Elektrophorese;
- Phonophorese;
- Ultramonophorese;
- Wärmebehandlungen;
- Magnettherapie;
- Amplipuls;
- Ultraschall.
Die Ärzte des Jusupow-Krankenhauses stellen ein individuelles Diätprogramm auf, um Lebensmittel auszuschließen, die einen Gichtanfall auslösen. Die Rheumatologen des Krankenhauses verschreiben therapeutische körperliche Übungen, um die frühere Beweglichkeit der Gelenke wiederherzustellen, den Blutkreislauf und die Stoffwechselprozesse im Körper zu normalisieren und den Muskelapparat des Patienten zu stärken.
Wenn Sie an Gicht in Ihrem großen Zeh leiden und eine Behandlung benötigen, wenden Sie sich an die Spezialisten des Yusupov-Krankenhauses. Die Ärzte führen eine umfassende Untersuchung durch, bei der unter anderem Folgendes untersucht wird:
Warzen (Plantarwarzen)
Das humane Papillomavirus (HPV) verursacht Warzen an den Fußsohlen.
Bei einer Fußsohlenwarze handelt es sich im Wesentlichen um eine gutartige Wucherung in Form eines verhornten, gelblichen oder weißen Hautflecks. Zu Beginn der Wachstumsbildung kann sie leicht mit einer schwarzen Augenhöhle verwechselt werden.
Die Knötchenbildung wird leicht mit einer trockenen Hornhaut oder Hühneraugen verwechselt. Der Hauptunterschied zu ihnen ist ein scharfer Schmerz, wenn die Papille gedrückt wird. Dies lässt sich durch das Vorhandensein vieler tiefer Wurzeln in der Papille erklären, die zu den Nervenenden führen. Man kann diese schmerzhafte Empfindung mit dem Stechen eines Dorns vergleichen, daher der allgemeine Name Schaum. Eine reife Warze zeichnet sich durch das Vorhandensein vieler kleiner schwarzer Punkte auf ihrer Oberfläche aus – dies sind die Wurzeln.
Das Auftreten von Dornwarzen kann durch folgende Faktoren ausgelöst werden:
- unbequeme, einschnürende Schuhe;
- übermäßiges Schwitzen der Füße;
- Pilzinfektionen;
- Übergewicht;
- Plattfüße, Arthritis, Arthrose.
Leider ist es nicht möglich, Plantarwarzen zu Hause zu entfernen. Mit verschiedenen Warzenentfernern kann nur die sichtbare obere Schicht der Warze entfernt werden. Die Wurzeln bleiben bestehen und verursachen die gleichen schmerzhaften Empfindungen. Um die Warzen vollständig zu beseitigen, muss man daher auf die Lasermethode oder die Kryoablation zurückgreifen, über die wir bereits oben geschrieben haben.
Um Plantarwarzen vorzubeugen, ist es wichtig, das richtige Schuhwerk zu tragen und auf die Fußhygiene zu achten.
Rissige Füße
Eines der häufigsten Fußprobleme in der älteren Bevölkerung sind rissige Fersen. Rissige Füße sehen nicht nur unschön aus, sondern verursachen auch viel Unbehagen und Schmerzen. Und wenn das Problem nicht rechtzeitig behoben wird, führt es zu einer Infektion der Haut und löst einen Entzündungsprozess aus.
Risse entstehen durch:
- das Tragen von unbequemen, minderwertigen Schuhen;
- Häufiger Kontakt mit gechlortem Wasser;
- Mangel an richtiger Hygiene;
- Starke Trockenheit der Haut;
- Mangel an den Vitaminen A, B und E;
- Pilzinfektionen an den Füßen;
- Herz-Kreislauf-Erkrankungen;
- Erkrankungen der Nieren und des Verdauungstrakts;
- Diabetes.
Wenn die rissigen Fersen nicht durch eine mechanische Einwirkung, sondern durch eine der oben genannten Ursachen entstanden sind, müssen Sie bei der Ursache ansetzen, um das Problem wirksam zu beseitigen. Sind die Risse beispielsweise die Folge einer Pilzinfektion, müssen die Füße zunächst mit einem Anti-Pilz-Mittel behandelt und dann die Risse selbst entfernt werden.
Die Behandlung von rissigen Fersen ist komplex. Sie umfasst hygienische Behandlungen wie wohltuende Fußbäder, feuchtigkeitsspendende Cremes und die Verwendung von speziellen Masken. Darüber hinaus sollten die Vitamine A, B und E sowie Magnesium und Zink in die Ernährung aufgenommen werden. Vermeiden Sie auf jeden Fall enge Schuhe und Synthetiksocken, und verzichten Sie eine Zeit lang auf Schwimmbadbesuche. Wenn Sie alle Empfehlungen befolgen, können Sie die Risse bereits nach einem Monat Behandlung loswerden.
Sehen Sie sich die Fußpflegetipps unserer Leser an. In ihrem Blog beschreibt sie ihre Behandlungsmethode für rissige Fersen.
Für ein leichtes Gehen ohne Schmerzen und Unbehagen ist es besser, vorbeugende Maßnahmen zu ergreifen. Und wenn Sie zumindest eines der oben genannten Probleme haben, sollten Sie nicht zögern, es anzusprechen und rechtzeitig behandeln zu lassen.
Schwellungen an den Beinen bei Nierenerkrankungen
Schwellungen werden durch die Entwicklung eines Nierenversagens bei einer akuten oder chronischen Nierenerkrankung verursacht. Eine Nierenerkrankung kann lange Zeit latent vorhanden sein, und selbst bei einer Untersuchung kann sie nicht immer festgestellt werden, wenn sie nicht auf eine Pathologie der Harnwege ausgerichtet ist. Im Allgemeinen wird die Niereninsuffizienz nur selten im Frühstadium erkannt, aber selbst wenn sie richtig diagnostiziert wird, besteht die Behandlung in einer Lebensweise mit regelmäßigen Kontrolluntersuchungen. Innerhalb weniger Jahre gewöhnt sich der Patient an seine Diagnose und ist so anständig, sie zu vergessen. Der Verlauf des Nierenversagens ist recht sporadisch, und das ödematöse Syndrom als wichtiges Symptom entwickelt sich in nur wenigen Tagen.
Eine Niereninsuffizienz kann sich bei jeder Nierenerkrankung oder bei ’nierenbedingten‘ Komplikationen von Diabetes oder systemischen Erkrankungen entwickeln. Es entwickelt sich z. B. eine akute oder chronische Schädigung der strukturellen Einheit der Niere – der Glomeruli -, die als nephritisches Ödem bezeichnet wird. Es ist in Bereichen mit schlaffem Unterhautgewebe lokalisiert, beginnend mit dem Gesicht – dazu gehören ‚Säcke‘ unter den Augen am Morgen und dicke, durchscheinende Augenlider, die die Patienten einfach erklären: ‚Ich habe über Nacht meinen Tee getrunken‘, und hält es daher nicht für nötig, den Arzt mit einer solchen Kleinigkeit zu belasten.
Wenn sich die funktionelle Niereninsuffizienz verschlimmert, breitet sich das Ödem schnell und fast gleichmäßig im ganzen Körper aus, wobei die Füße und Unterschenkel anzuschwellen scheinen, im Gegensatz zur Schwellung des Herzens, die am Abend leicht zurückgeht, aber am nächsten Tag in noch größerem Umfang vorhanden ist. Die Schwellung kann lange Zeit unbemerkt bleiben, da sie oft von hohem Blutdruck und einer verminderten Urinausscheidung begleitet wird. Der ganze Mensch ’schwillt an wie ein Kissen‘. – Bei einer Anasarka tritt Flüssigkeit in den Hohlräumen auf: Bauch, Brust, Herz. In dieser Situation ist eine Hämodialyse und eine Notfallbehandlung erforderlich. Die Wirksamkeit der Ödemreduzierung hängt von den Ergebnissen der Behandlung der Niereninsuffizienz ab.
Beinschwellung bei Lebererkrankung
Bei einer Beeinträchtigung der Leberfunktion infolge einer akuten oder chronischen Hepatitis jeglicher Ätiologie wird das Eiweiß Albumin nicht in ausreichender Menge gebildet, und es entstehen ‚eiweißfreie‘ Ödeme. Darüber hinaus führt jeder pathologische Prozess in der Leber zur Bildung von Narbengewebe, das die Leberzellen – die Hepatozyten – verdrängt. Narbengewebe – Fibrose und Leberzirrhose – stören den normalen Abfluss des Blutes durch das Venensystem, und die Bauch- und Brustvenen selbst werden durch Varizenknötchen verformt. Es kommt zu einer Flüssigkeitsansammlung in der Bauchhöhle – Aszites -, die den Blut- und Lymphkreislauf weiter beeinträchtigt und zu einer anhaltenden symmetrischen und ziemlich dichten Schwellung des Gewebes führt, die allmählich von den Füßen bis zur Bauchdecke ansteigt. Die Behandlung des Aszites-Syndroms ist sehr schwierig und letztlich eher unwirksam, es sei denn, eine Lebertransplantation ist möglich.
Eine Beteiligung von Gefäßen und Lymphknoten ist bei einigen akuten Infektionen und bösartigen Erkrankungen, Leistenverletzungen und nach chirurgischen Eingriffen oder Bestrahlungen von peripheren Lymphsammlern, die Lymphflüssigkeit aus einem bestimmten anatomischen Bereich ‚absaugen‘, möglich. Läsionen des Lymphsystems der unteren Gliedmaßen werden aufgrund der ähnlichen Form des Beins häufig als ‚Elefantiasis‘ bezeichnet. Lymphödeme zeichnen sich durch eine hohe Dichte und Persistenz sowie durch einseitige Läsionen aus. Bei dem genetisch bedingten Defekt des Lymphsystems, dem idiopathischen Lymphödem, ist das Bein beidseitig, aber immer asymmetrisch betroffen.
Die Schwellung baut sich allmählich auf, beginnend mit einem Lymphödem, einer weichen Vergrößerung des Rückfußes, die schließlich gepolstert wird und die Zehen eine völlig normale Größe haben. Die Haut und die Fasern werden allmählich von Bindegewebe infiltriert und nach und nach durch Narbengewebe ersetzt. Der Fuß sieht aus wie ein lose genähtes Baumwollhosenbein, mit Rissen und Stegen, rauen Falten, unregelmäßig geformten Ballen und flachen Vertiefungen. Eine kleine Hautwunde braucht Wochen, um zu heilen, und sondert klare Lymphe ab. Eine Infektion mit Staphylococcus aureus kann zu einer eitrigen Entzündung führen, die die bestehende Lymphostase stark verschlimmert. Die eitrige Entzündung tritt häufig in Schüben auf, und mit jeder Verschlimmerung werden die Weichteildefekte im Bein größer.
Foto von Psoriasis an den Beinen, wie Psoriasis aussieht
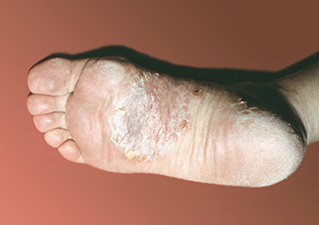
Foto 1.
Schuppenflechte an den Füßen.
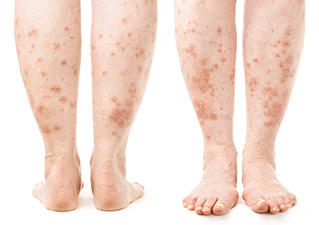
Foto 2.
Schuppenflechte an den Beinen.
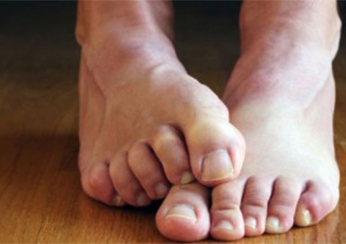
Foto 3.
Symptome der Schuppenflechte: Juckreiz.
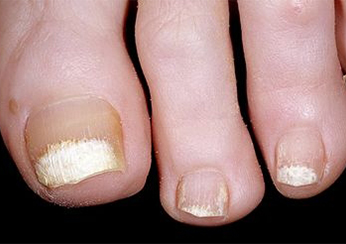
Foto 4.
Symptome der Schuppenflechte: Verschlechterung der Nägel.
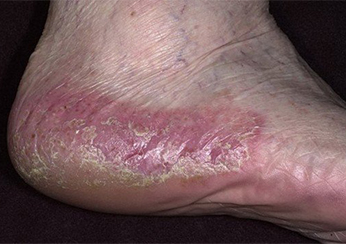
Bild 5.
Schuppenflechte an den Fersen.
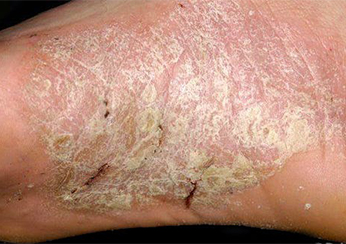
Bild 6.
Rissige Fersen durch Schuppenflechte.
Um sich einen Überblick über das Aussehen der Schuppenflechte an den Füßen zu verschaffen, können Sie Fotos des Ausschlags auf medizinischen Websites ansehen. Detaillierte Fotos von Psoriasis an den Füßen und ermöglichen es Ihnen, die Form, das Aussehen und die Besonderheiten der Struktur der psoriatischen Plaques zu untersuchen.
Das Anfangsstadium der Psoriasis an den Füßen
Die Abbildung zeigt, dass das Anfangsstadium der Schuppenflechte an den Beinen vielen Dermatopathien ähnelt, so dass sie manchmal mit einer anderen Krankheit verwechselt und zu Hause behandelt wird. Der Ausschlag besteht aus blassrosa Papeln mit weißen Schuppen auf der Oberfläche. Das subjektive Empfinden in Form von Juckreiz ist nicht charakteristisch für die Psoriasis, und bei Vorhandensein von Rissen können Schmerzen auftreten. Um eine Differenzialdiagnose zwischen Psoriasis und anderen Dermatosen stellen zu können, werden spezifische Symptome geprüft: In der progressiven Phase verstärken sich die Läsionen, werden intensiv rosa, verdichten sich zu Plaques und sind teilweise von weißen, silbrig glänzenden Schuppen bedeckt. Mit fortschreitendem Verlauf vergrößert sich die von den Läsionen bedeckte Fläche und wird vollständig von Schuppen bedeckt. Bei engem Kontakt mit der Kleidung kommt es zu Juckreiz und Brennen sowie zu Rissbildung aufgrund der Trockenheit der Epidermis. Bei Kleinkindern und wenn sich der Ausschlag in großen Hautfalten befindet (intertriginöse Form der Psoriasis), ist das Syndrom aufgrund der schnellen Schuppenbildung schwer zu erfassen.
Die Spezifität des klinischen Bildes der Psoriasis an den unteren Extremitäten hängt von der Lokalisation und der Form der Erkrankung ab. Die vulgäre oder gewöhnliche Psoriasis tritt häufiger an Stellen auf, die in engem Kontakt mit der Kleidung stehen und häufig reiben: Füße, Kniekehlen und Schienbeine. Die Läsionen sind rund oder unregelmäßig geformt und neigen dazu, schnell zu Plaques zu verschmelzen. Sie sind reichlich mit weißen, silbrigen oder grauen Schuppen bedeckt, die bei Reibung und Kratzen leicht abplatzen. Es kommt zu lokaler Überempfindlichkeit, Infiltration, Juckreiz und Brennen. Die invasive Psoriasis betrifft die volaren Hautoberflächen und große Falten: Achsel-, Leisten- und Interkostalfalten, Ellenbogen- und Halsfalten. Eine komplexe Form der Krankheit, die verschiedenen Arten von Dermatitis und Allergien ähnelt. Der Ausschlag ist rund, blassrosa, möglicherweise scharlachrot und aufgrund der hohen Luftfeuchtigkeit und der aktiven Schweißdrüsen nicht mit Schuppen bedeckt. Mäßiger Juckreiz, Brennen und Schmerzen können auftreten. Die exsudative Form kann sich auf die gesamte Oberfläche des Unterschenkels ausbreiten. Die Haut ist mit großen, entzündeten und feuchten Plaques bedeckt, die eine leuchtend rote Farbe haben. Diese Form der Psoriasis ist durch dichte, gelblich-graue Schuppenkrusten auf der Oberfläche der Läsionen gekennzeichnet. Die tropfenförmige Psoriasis ist durch zahlreiche kleine, rötliche Papeln gekennzeichnet, die mit silbrig-weißen Schuppen bedeckt sind. In seltenen Fällen kommt es bei dieser Form der Psoriasis zu einem Zusammenwachsen der Läsionen zu Plaques. Die erythrodermische Psoriasis ist die schwerste Form mit Rötung und Infiltration der gesamten Haut. Es kann zu einer ausgeprägten Abschuppung der Haut kommen. Diese Form ist durch ein Ungleichgewicht im Allgemeinzustand des Patienten gekennzeichnet, das durch Fieber und allgemeines Unwohlsein gekennzeichnet ist.
Ursachen
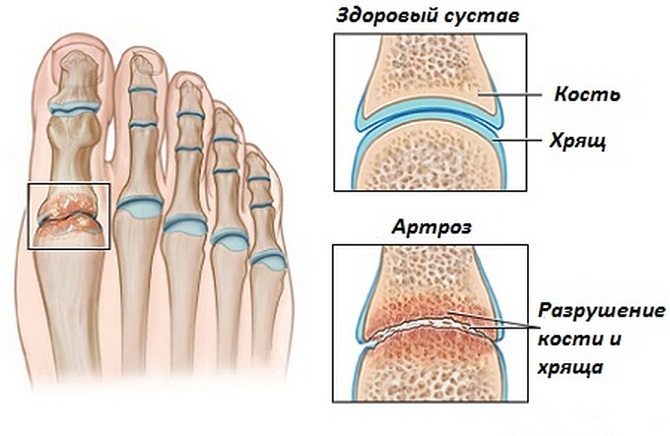
In den meisten Fällen entsteht eine Arthritis des Fußes durch eine schlechte Durchblutung der Gelenke, eine altersbedingte mechanische Abnutzung des Knorpel- und Knochengewebes oder ein Trauma. Es gibt folgende mögliche Ursachen für Arthrose:
- Spezifische Fußstruktur: zu breite Füße, Zehenverkrümmung, Plattfüße. Auch unterschiedliche Beinlängen können das Problem verursachen.
- Übermäßige körperliche Belastung des Fußes, insbesondere bei Sportlern oder Menschen, die schwer arbeiten.
- Verletzungen, Prellungen, Brüche, Beulen, Bänderrisse, Muskelschäden.
- Häufige Unterkühlung der Füße.
- Übermäßiges Körpergewicht, das die Belastung für die Füße erhöht.
- Mechanischer Abbau von Knorpel- und Knochengewebe aufgrund des fortgeschrittenen Alters.
- Vererbte Veranlagung.
- Das Tragen von zu engen oder zu großen Schuhen, hochhackigen Schuhen.

Weitere Faktoren, die eine Arthritis im Fuß hervorrufen können, sind:
- Endokrine Anomalien, Störungen des Hormonsystems;
- Unzureichende Aufnahme von Mikro- und Makronährstoffen in den Körper;
- Chronische infektiöse Läsionen der Fußgelenke;
- Allergische Reaktionen, Autoimmunkrankheiten;
- Angeborene Verrenkungen oder Dysplasien des Hüftgelenks.
Osteoarthritis kann nicht vollständig geheilt werden, aber der Zustand des Patienten kann erheblich verbessert und eine vollständige Deformierung der Gelenke verhindert werden. Daher sollte die Behandlung beginnen, sobald die ersten Symptome auftreten.
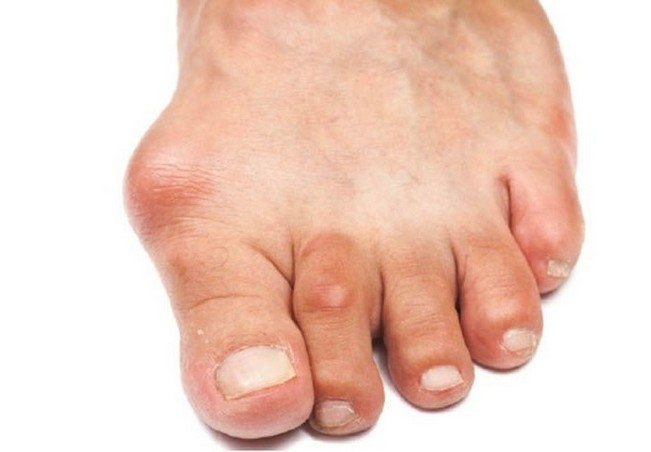
Symptome einer Arthrose des Fußes
Die Pathologie äußert sich durch die folgenden Symptome:
- Schmerzen im Fuß nach längerem Gehen oder Stehen sowie Unbehagen nach körperlicher Anstrengung.
- Schwellung und Rötung der Haut an der betroffenen Stelle. Es kann zu einem Anstieg der lokalen Temperatur kommen.
- Schmerzhafte Reaktion an der Stelle der Arthrose auf Wetterwechsel oder Kontakt mit kaltem Wasser.
- Knirschen in den Fuß- und Knöchelgelenken (tritt im zweiten Stadium der Erkrankung auf).
- Übermäßig schnelle Ermüdung der Füße.
- Einschränkung der Beweglichkeit der Gliedmaßen, Muskelverspannungen und Steifheit, insbesondere am Morgen.
- Schwielen an den Fußsohlen.
- Mit zunehmender Verformung kann der Patient mit der Zeit Gangstörungen entwickeln.
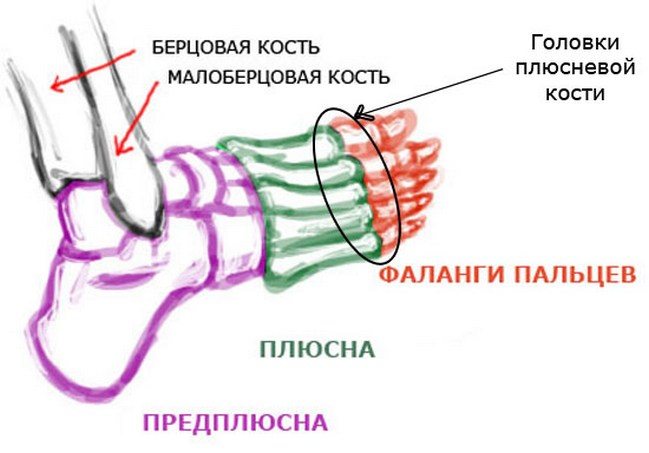
Die Arthrose der Füße weist außerdem folgende Symptome auf:
- Schmerzen in den Gelenken der Füße, die schmerzen, brechen oder brennen.
- Es können Osteophyten (knöcherne Vergrößerungen der Gelenke) auftreten.
- Die Knöchel werden dicker.
Da Arthrose nicht nur die Knochen und Knorpel, sondern auch die Muskeln betrifft, können Muskelzysten ein Anzeichen für diese Erkrankung sein.
Was ist Gangrän?
Gangrän ist eine nekrotische Gewebeveränderung (Nekrose), ein Zustand, der sich infolge einer Beeinträchtigung des Blutflusses, seiner vollständigen Unterbrechung im beschädigten Bereich und der Entwicklung einer bakteriellen Infektion entwickelt. Die Erkrankung tritt am häufigsten an den unteren Gliedmaßen auf, wobei die Zehen, die Füße oder das gesamte Bein betroffen sind. In einigen, besonders schweren Fällen kommt es zu Schäden an inneren Organen und Muskelgewebe.
Der Ausbruch der Krankheit lässt sich an der charakteristischen Veränderung der Hautfarbe erkennen – sie beginnt sich schwarz zu färben, und es entstehen braune oder blaue Flecken. Die Haut verfärbt sich durch die Freisetzung von Eisensulfid infolge der Zerstörung von Hämoglobin. Je nach Symptomen und Verlauf der gefährlichen Erkrankung wird zwischen trockener und feuchter Gangrän unterschieden.
Ursachen für Nekrosen der unteren Gliedmaßen bei älteren Menschen
- Mechanische Schädigung des Blutabflusses (verursacht den trockenen Typ). Zu den ursächlichen Faktoren gehört ein zu enger Gipsverband, der die Weichteile zusammendrückt und so den normalen Blutfluss behindert. Gangränöse Läsionen können die Folge von Druckverletzungen durch Verkehrsunfälle, Stauungen, Überschreitung der zulässigen Zeit für das Anlegen eines Blutstauverschlusses sein.
- Erkrankungen des Gefäßsystems, des Herzens – Thrombose, Atherosklerose und andere Pathologien.
- Bakterieller Ursprung der Krankheit. Ein unsteriler Wundverband, die Einnahme von Streptokokken, Enterobacteriaceae-Bakterien usw. können das Auftreten von Schmerzen provozieren.
- Thermische Verbrennungen, chemische Verbrennungen, Erfrierungen können einen entzündlichen Prozess infektiöser Natur auslösen, der zu einer Störung des Bluttransports führt.
- Mechanische Verletzungen, deren Schweregrad durch Infektionen verschlimmert wird.
Nekrosen bei älteren Menschen können durch somatische Krankheiten, verminderte Immunität, Vitaminmangel, Alkoholabhängigkeit, Rauchen, sitzende Lebensweise (Immobilität aufgrund von Lähmungen oder Amputationen), Unterkühlung, schlechten Gesundheitszustand, altersbedingte Stoffwechselstörungen und ähnliche Probleme ausgelöst werden. Das Hauptrisiko ist der Verlust der Selbstheilungskräfte aufgrund von Nährstoffmangel im Körpergewebe und unzureichender Sauerstoffzufuhr. Schon ein kleiner Schnitt, eine Wunde oder ein Kratzer kann ein nicht heilendes Geschwür hervorrufen, das schwarz und gangränös werden kann.
Behandlung von geschwollenen Füßen

Wie kann man geschwollene Füße behandeln? Zunächst einmal ist es nicht notwendig, nur die Schwellung zu behandeln: Ohne Behandlung der Ursache wird jede Behandlung nur eine vorübergehende Wirkung haben und die Schwellung wird zurückkehren.
Was zu tun ist, wenn Ihre Füße geschwollen sind, kann Ihnen nur Ihr Arzt sagen. Nur er kann auf der Grundlage aller Analysen und der Krankengeschichte des Patienten die am besten geeignete Behandlung verschreiben. Der Prozess beginnt in der Regel mit einer konservativen Therapie, die die Lebensqualität der Patienten erheblich verbessern kann.
Werden bei der Untersuchung Nieren- oder Herzmuskelanomalien festgestellt, wird der Therapeut harntreibende, blutdrucksenkende und immunsuppressive Medikamente verschreiben.
Krampfadern, die zu dauerhaften Schwellungen in den Beinen führen, werden mit Phleboprotektoren und Venotonika behandelt. Diese Präparate können die Gefäßwände in den Beinen stärken und den Blutfluss normalisieren. Spezielle Salben und Kompressionsstrümpfe können die durch den Parasiten verursachten Beschwerden lindern.
Eine Gelenkerkrankung führt häufig auch zu einer Schwellung der Weichteile um die Gelenke herum. Wenn eine Röntgenaufnahme Auffälligkeiten im Knorpelgewebe zeigt, werden dem Patienten nichtsteroidale Medikamente verschrieben, um die Entzündung zu lindern. Dabei kann es sich um Salben, Tabletten oder Injektionen handeln. In einigen Fällen werden dem Patienten auch zusätzliche therapeutische Behandlungen und Massagen verschrieben.
Bei lokalen Infektionen wird ein antibakterielles, antivirales oder antimykotisches Mittel verschrieben.
Die Vorteile der Lymphdrainage-Massage sollten nicht außer Acht gelassen werden. Diese Behandlung des Körpers trägt zur Aktivierung des Stoffwechsels und des Lymphabflusses bei, wodurch Schwellungen deutlich zurückgehen.
Darüber hinaus kann der Arzt eine spezielle Diät empfehlen. Dies gilt insbesondere für Patienten, deren Schwellungen auf eine schlechte Ernährung, Über- oder Untergewicht zurückzuführen sind. Es ist wichtig, die tägliche Flüssigkeitsmenge zu reduzieren und den übermäßigen Verzehr von salzigen, scharfen und frittierten Speisen einzuschränken. Der Patient muss seine tägliche Ernährung überdenken und viel frisches Obst und Gemüse zu sich nehmen. Dill, Petersilie und Sellerie können bei Ödemen gegessen werden – ein mit diesen Kräutern zubereiteter Salat hat eine ödemhemmende Wirkung.
Vorbeugung von Beinschwellungen

Wie bei jeder Erkrankung ist es auch bei Beinödemen einfacher, ihnen vorzubeugen als ihre fortgeschrittenen Formen zu behandeln. Dazu ist es wichtig, die folgenden Regeln zu beachten:
- Gehen Sie verantwortungsvoll mit Ihrer Ernährung um. Die beste Lösung besteht darin, alle kaliumreichen Lebensmittel von Ihrem Speiseplan zu streichen;
- Vermeiden Sie unbequemes, enges Schuhwerk;
- Achten Sie beim Sitzen auf Ihre Füße: Üben Sie nicht zu viel Druck auf Ihre Füße aus und machen Sie mit ihnen Kreise;
- Es ist wichtig, Ihre Füße und Beine regelmäßig zu massieren;
- Gewöhnen Sie sich an, Wechselduschen zu nehmen;
- Vergessen Sie nicht, sich körperlich zu betätigen: Gehen Sie spazieren, schwimmen Sie und machen Sie Aerobic, um die Muskeln, Blutgefäße und Bänder in den Beinen zu stärken;
- Schlafen Sie mit einem Kissen unter den Beinen, so dass sie sich auf Herzhöhe befinden. Auf diese Weise können Sie die Schwellungen vorübergehend loswerden;
- Es ist wichtig, alle schlechten Gewohnheiten hinter sich zu lassen.
Die Gesundheit der Beine ist etwas, woran man erst denkt, wenn unangenehme und schmerzhafte Schwellungen aufgetreten sind. Gut geplante Arztbesuche, der Verzicht auf schlechte Angewohnheiten und die richtige Ernährung sorgen dafür, dass Ihre Beine so lange wie möglich gesund bleiben!
Lesen Sie mehr:- Behandlung eines gebrochenen Fersenbeins.
- Eingeknackter Knöchel.
- Reiben der Ferse.
- Die Sohle im Fersenbereich ist eingesunken, was kann man dagegen tun?.
- Das Außengewölbe des Fußes schmerzt, warum.
- Verlust einer Blasenstelle an der Ferse.
- Füße von Teenagern.
- Fersenabschürfungen von neuen Schuhen, wie man sie behandelt.
