Die Verabreichung einer tödlichen Dosis führt zu schwerwiegenden Auswirkungen auf den Körper. Die Auswirkungen auf das ZNS bestehen in der Hemmung des Atemzentrums, der Verlangsamung des Herzschlags, der Senkung des Blutdrucks und dem Fallen des Patienten in ein Koma. Werden diese Zustände nicht behandelt, kann dies zum Tod führen.
- Lozartan
- Form der Freisetzung
- Preise der Behandlung:
- Tramadol
- Was ist Tramadol?
- Zusammensetzung von Tramadol
- Individuelles Risiko einer arteriellen Gefäßerkrankung
- Klassifizierung der Formen des diabetischen Fußes
- Prognose und Prävention der diabetischen Fußkrankheit
- Ursachen des diabetischen Fußes
- Komplikationen
- Behandlung von Hühneraugen
- MRI-SCAN
Lozartan

Abbildung des Arzneimittels
- Lateinischer Name: Losartan
- ATX-Code: C09CA01
- Aktiver Wirkstoff: Losartan
- Hersteller: VERTEX AO, R-Pharm Novosyolki Ltd, Gedeon Richter-RUS AO, Pranapharm, Ozon Ltd, KRKA-Rus, Tatkhimpharmpreparaty AO, Biocom ZAO (Russland), Teva Pharmaceutical Plant AO (Ungarn), Gedeon Richter Poland Ltd (Polen), KRKA (Slowenien)
Form der Freisetzung
- Überzogene ovale Tabletten 25 mg weiße Tabletten mit Markierungen;
- 50 mg weiße ovale Filmtabletten mit der Aufschrift ’50‘;
- 100 mg weiße ovale Filmtabletten mit der Aufschrift ‚100‘.
Losartan ist ein selektiver, kompetitiver Antagonist, der die Rezeptoren des AT1-Subtyps in verschiedenen Geweben wie Gehirn, Nebennierenrinde, Leber, Niere, Herz und glatter Gefäßmuskulatur blockiert und so die Wirkung von Angiotensin II verringert.
Die Verabreichung des Wirkstoffs des Medikaments führt zu einer Verringerung des gesamten peripheren Widerstands (Post-Loading) und des venösen Rückflusses des Herzens (Pre-Loading). Alle physiologischen Wirkungen von Angiotensin II, einschließlich der Stimulation der Freisetzung von Aldosteronwerden durch die Wirkung von Lozartan blockiert. Die Senkung des Blutdrucks ist unabhängig vom Renin-Angiotensin-System.. Die Einnahme dieses Arzneimittels erhöht die Plasma-Renin-Aktivität durch die Beseitigung von Angiotensin II.
Die Wirkung dieses Medikaments wurde in der Studie Life (Losartan Intervention For Endpoint reduction in hypertension study)an der 9193 Teilnehmer mit essentiellem Bluthochdruck. Die Probanden waren 55-80 Jahre alt und hatten einen Blutdruck von 160-200 mmHg. Nach der Behandlung mit Lozartan wurde der Blutdruck um 13 % gesenkt, und die Sterblichkeitsrate dieser Patienten wurde um 25 % reduziert.
Preise der Behandlung:
| Dienstleistung | Preis (RUB) |
|---|---|
| Arten von Therapien | |
| Standard-Entgiftungstherapie | 3 500 ₽ |
| Doppelte Entgiftungstherapie | 6 000 ₽ |
| Verstärkte Entgiftungstherapie | 7 500 ₽ |
| Maximale Entgiftungstherapie | 9 500 ₽ |
| Schnelle Ausnüchterung zu Hause | 7 500 ₽ |
| Stationärer Aufenthalt zu Hause für 1 Tag | 22 000 ₽ |
| Hochspezialisierter Krankenhausaufenthalt | 15 000 ₽ |
| Stationäre Behandlung | |
| Unterkunft | |
| Economy-Zimmer (6 Betten) | 2 000 ₽ |
| Standard-Zimmer (4 Betten) | 3 000 ₽ |
| Superior-Komfort-Zimmer (2 Betten) | 5 500 ₽ |
| VIP-Zimmer (1 Bett) | 12 500 ₽ |
| Individueller 24-Stunden-Stand | 5 000 ₽ |
| Medizinische und soziale Rehabilitation 21 Tage | 140 000 ₽ |
| Dienstleistung | Preis (Rubel) |
|---|---|
| Erstkonsultation mit einem Narkologen | kostenlos |
| Konsultation mit einem Psychologen | 3 000 ₽ |
| Psychiatrische Beratung | 5 000 ₽ |
| Heimkodierung Torpedo | 7 500 ₽ |
| Schneller Entzug und Kodierung (Duplex) |
Tramadol
Die Arzneimittelhersteller berichten von einer erschreckenden Zunahme der Arzneimittelabhängigen in der Bevölkerung. In zunehmendem Maße werden Drogen nicht zur Linderung, sondern für einen flüchtigen Rausch konsumiert. Eine systematische Drogenintoxikation führt zu dauerhaften Schäden an Leber, Nieren, Herz und anderen Körpersystemen.
Die häufigste Form der Drogenabhängigkeit tritt bei Jugendlichen und jungen Erwachsenen auf. Oft ist der junge Körper der enormen Belastung nicht gewachsen und gibt in der prägenden Phase ‚auf‘. Junge Menschen, die Tramadol einnehmen, können im besten Fall behindert werden, im schlimmsten Fall sterben.

Was ist Tramadol?
Tramadol ist ein starkes Medikament, das bei schweren Schmerzsyndromen eingesetzt wird. Das Schmerzmittel wird bei starken postoperativen Schmerzen, Gallenkoliken, Herzinfarkt und bei bestimmten diagnostischen Verfahren eingesetzt. Die ärztlich verordnete Einnahme hat keine starke toxische Wirkung, während die systematische unkontrollierte Einnahme von Tramadol zu irreversibler Kachexie führt.
Das Medikament wurde von einem pharmazeutischen Unternehmen hergestellt, das durch eine Substanz wie Contergan bekannt geworden ist. Dieses Medikament führte zu Mutationen bei den Föten der Patienten: Als Folge seiner Einnahme wurden Kinder mit deformierten Gliedmaßen geboren. Tramadol hat keine ähnliche Zusammensetzung wie Thalidamid, ist aber ebenfalls hochgiftig und bei kontinuierlicher Einnahme gefährlich für den Körper.
Zusammensetzung von Tramadol
Die Wirkung des Schmerzmittels ist zu 10 % mit der von Morphin vergleichbar. Die Substanz blockiert Mu-Opioid-Rezeptoren im Gehirn, die für die Weiterleitung von Schmerzimpulsen verantwortlich sind. Dies ist der Grund für die analgetischen Eigenschaften des Medikaments. Die Droge hat sedierende und antidepressive Wirkungen. Im Gehirn wird das Molekül O-Desmethyltramadol freigesetzt, das eine narkotische Wirkung hat und stark süchtig macht. Somit ist Tramadol eine Vorstufe zu einer Droge wie O-Desmethyltramadol.
Individuelles Risiko einer arteriellen Gefäßerkrankung
- Vorliegen einer bekannten Pathologie atherosklerotischer Ätiologie in den Koronar-, Karotis- oder Nierenarterien;
- Abnorme Pulsveränderungen in den Gefäßen der unteren Gliedmaßen;
- Ischämische Schmerzen in den unteren Gliedmaßen;
- Vorhandensein eines der Risikofaktoren für Atherosklerose – Bluthochdruck, Rauchen, Dyslipidämie, Hyperhomocysteinämie;
- Alter über 50 Jahre und Vorliegen von Diabetes.
Bei Patienten mit Gefäßpathologie kann eine genaue anatomische Diagnose mithilfe moderner Untersuchungsmethoden gestellt werden, wie z. B..
- Duplex-Scan,
- Knöchel-Brachial-Index oder BPI,
- Finger-Bar-Index oder FBI,
- segmentale Druckmessung,
- Pulswellenaufzeichnung,
- Dopplerometrie,
- Stresstests.
Falls erforderlich, können diese Daten durch MRT, CT, Aortoarteriographie ergänzt werden. Diese Untersuchungen liefern Informationen für die Erstellung eines Behandlungsplans.
Bei Patienten mit dem Risiko einer Arterienerkrankung der unteren Gliedmaßen ist es ratsam, die Pulsation der Arterien der unteren Gliedmaßen und den Zustand der Fußhaut zu überprüfen.
Ein einfacher Test zur Messung des Blutdrucks in den Beinen, der so genannte ‚Ankle Brachial Index‘, ist ebenfalls verfügbar. Knöchel-Brachial-Index (ABI). Es wird empfohlen, die LPI-Messungen an beiden Beinen durchzuführen. Die Auswertung der Doppler-Wellenform kann noch wertvollere Informationen zur Beurteilung der Durchblutung der Gliedmaßen liefern und damit dem Arzt zusätzliche Informationen für die Diagnose liefern.
In einigen Fällen von nicht zusammengedrückten Arterien (Unfähigkeit, den Blutdruck mit einer Manschette zu senken), ist die LPI unwirksam. Dies ist der Fall bei Diabetes oder bei älteren Patienten.
Klassifizierung der Formen des diabetischen Fußes
- 0 – diabetischer Hochrisikofuß mit Deformierungen, Schwielen, Hyperkeratose, ohne ulzerative Defekte;
- 1 – Stadium der oberflächlichen Hautulzeration;
- 2 – Stadium der tiefen kutanen Ulzeration mit Beteiligung von subkutanem Fettgewebe, Muskelgewebe, Sehnen und ohne Knochenläsionen;
- 3 – Stadium der tiefen Ulzeration mit Knochenbeteiligung;
- 4 – Stadium der begrenzten Gangrän
- 5 – Stadium der ausgedehnten Gangrän.
Je nachdem, ob eine der pathologischen Komponenten vorherrscht, unterscheidet man zwischen ischämischen (5-10 %), neuropathischen (60-75 %) und gemischt neuro-ischämischen (20-30 %) Formen des diabetischen Fußes:
Die ischämische (neuronal ischämische) Form des diabetischen Fußes entwickelt sich vor dem Hintergrund einer diabetischen Angiopathie und ist durch eine beeinträchtigte Blutversorgung der Gliedmaßen aufgrund von Veränderungen der großen und kleinen Gefäße infolge von Atherosklerose gekennzeichnet, die sich bei Diabetikern viel schneller entwickelt als bei anderen Menschen. Im Verlauf der ischämischen Form werden anhaltende Ödeme, Claudicatio intermittens, ständige Schmerzen und Müdigkeit in den Beinen und eine Veränderung der Hautfarbe der Gliedmaßen ins Blaue verstärkt. Die Füße und Unterschenkel werden kalt, und im weiteren Verlauf der Erkrankung kommt es zu Geschwüren oder Nekrosen am Fersenrand oder an den Zehen.
Die neuropathische Form des diabetischen Fußes wird in drei Formen unterschieden:
Die neuropathische Form entsteht durch eine Schädigung des Nervenapparats der distalen Gliedmaßen als Folge der diabetischen Polyneuropathie. Die ersten Symptome der Krankheit treten an den Stellen auf, an denen der Fuß bei körperlicher Anstrengung am stärksten belastet wird. Langfristig führt die Neuropathie dazu, dass sich der Fuß verformt und der Stützpunkt an bestimmte Stellen verlagert, wo sich die Haut verdickt und später ein Geschwür bildet.
Unter diesen Umständen verspürt der Patient ein teilweises Taubheitsgefühl, Brennen und ‚Kribbeln‘ in der Gliedmaße. Nach einiger Zeit nimmt die Empfindlichkeit des Beins so weit ab, dass das Geschwür nicht mehr bemerkt wird. Aufgrund dieser Unempfindlichkeit ist der Betroffene nicht in der Lage, auf thermische oder mechanische Reize zu reagieren, die den Schaden weiter verschlimmern und leicht zu einer Infektion führen können.
Prognose und Prävention der diabetischen Fußkrankheit
Prophylaktische Maßnahmen zur Verhinderung der Entwicklung des diabetischen Fußes
- Sorgfältige Fußpflege und tägliche Fußuntersuchung, um Veränderungen zu erkennen;
- regelmäßige Kontrolle des Blutzuckerspiegels zu Hause;
- kontinuierliche Überwachung durch einen Diabetologen und einen Fußpfleger;
- Einhaltung der Diät und des Medikamentenregimes;
- Verzicht auf enge Schuhe zugunsten von Orthesen und orthopädischen Schuhen;
- Übungen für die Füße;
- Angst vor Fußverletzungen.
Bei der Bestimmung der Prognose müssen eine Reihe von Faktoren berücksichtigt werden, darunter die Angemessenheit der Behandlung, die Dauer des Diabetes und Begleiterkrankungen.
Ursachen des diabetischen Fußes
Die wichtigsten Elemente in der Pathogenese des diabetischen Fußsyndroms sind Angiopathie, Neuropathie und Infektion.
Eine unkompensierte Hyperglykämie über einen langen Zeitraum bei Diabetes führt zu spezifischen Veränderungen an den Blutgefäßen (diabetische Makroangiopathie und Mikroangiopathie) und den peripheren Nerven (diabetische Neuropathie).
Angiopathien führen zu einer Verringerung der Elastizität und Permeabilität der Blutgefäße, zu einem Anstieg der Blutviskosität, was die Innervation und die normale Gewebetrophizität beeinträchtigt und zu einem Verlust der Empfindlichkeit der Nervenenden in den Füßen führt.
Die erhöhte Peptidglykosylierung verringert die Beweglichkeit der Gelenke, was mit einer Verformung der Gliedmaßenknochen einhergeht und zu einer Störung der normalen biomechanischen Belastung des Fußes führt (diabetische Osteoarthropathie oder Charcot-Fuß). Aufgrund der veränderten Blutzirkulation, der verminderten Sensibilität und der verminderten Gewebeabwehr verwandelt sich jedes kleine Trauma am Fuß (Prellung, Abschürfung, Fraktur, Mikroschnitt) in langfristige, nicht heilende trophische Geschwüre, die häufig von Staphylokokken, Colibazillen, Streptokokken und anaerober Mikroflora infiziert werden.
Die verschiedenen bakteriellen Enzymgruppen lockern das umliegende Gewebe, wodurch sich die Infektion und Nekrose auf das Unterhautfettgewebe, das Muskelgewebe, die Knochen und den Bandapparat ausbreitet und das Risiko von Abszessen, Schleimbildung und Gangrän der Gliedmaße erhöht.
Komplikationen
Wird der Korpus nicht ordnungsgemäß behandelt, eingeschnitten oder zerklüftet, kann es zu einer Infektion kommen. In die Blase eingedrungene Mikroorganismen verursachen eine Entzündung, die sich durch Rötung, Schwellung und starke Schmerzen in der Blase äußert. Unbehandelt weicht die Blase auf und Eiter tritt auf Druck aus. Die von der Hornhaut ausgehende Entzündung kann sich auf das umliegende Gewebe ausbreiten und zur Bildung eines Hornhautabszesses oder einer Phlegmone, auf die Knochen des Fußes (Osteomyelitis), die Synovialmembranen und die Gelenke des Fußes führen.
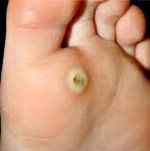
Die Erkennung einer Kallusbildung anhand ihres charakteristischen Aussehens ist nicht schwierig. Eine Kallus sollte von Graten, entzündlichen Läsionen in den Gelenken der Mittelfußknochen, der Morton-Krankheit und genetisch bedingten vermehrten Keratosen der Haut unterschieden werden. Einige Warzen, insbesondere Fußwarzen, können einem Kallus ähneln. Ein charakteristisches Symptom ist, dass die Warze sehr empfindlich ist und schmerzt, wenn man über sie rollt, während eine Hornhaut bei Druck schmerzt.
Wenn der Patient einen Dermatologen aufsucht, muss der Arzt herausfinden, womit die Warze zusammenhängt. Zu diesem Zweck wird er den Patienten nach seiner Arbeit, seinen Interessen, Sportarten und anderen Hobbys sowie nach der Art des Schuhwerks, das er gewöhnlich trägt, fragen. Befindet sich die Hornhaut am Fuß, wird der Arzt den Patienten auf Deformitäten und Erkrankungen des Fußes untersuchen und ihn gegebenenfalls an einen Podologen, Rheumatologen oder Orthopäden überweisen. Wichtig ist das Vorhandensein von Krankheiten wie Diabetes, Neuritis, obliterative Arteriitis, Krampfadern mit chronischer venöser Insuffizienz. Wenn diese Erkrankungen in der Anamnese festgestellt werden, sollte ein Endokrinologe, Neurologe, Gefäßchirurg oder Phlebologe konsultiert werden, um die am besten geeignete Behandlungstaktik für Hühneraugen zu bestimmen.
Behandlung von Hühneraugen
Ein Hühnerauge, das keine Schmerzen verursacht, muss in der Regel nicht behandelt werden. Treten doch Schmerzen auf, muss der auslösende Faktor beseitigt werden, z. B. enges Schuhwerk, Reibung am Werkzeuggriff usw. Spezielle Blaseneinlagen können helfen, die Reibung und den Druck auf die Hornhaut beim Gehen zu verringern. Diese können von Hand hergestellt werden. Aus einem weichen, ausreichend dicken Stoff wird ein Kreis mit einem Loch in der Mitte ausgeschnitten. Der Kreis wird so platziert, dass sich die Schwiele in der Mitte des Lochs befindet. Befindet sich die Hornhaut unter den Zehen, werden spezielle Zehenkappen aus Filz, Gummi oder weichem Kunststoff verwendet. Befindet sich die Hornhaut auf den Zehen, werden Abstandshalter, Buchsen und Zehenkappen verwendet. Zehendistanzstücke verhindern, dass die Zehen aneinander reiben. Hülsen und Zehenkappen schützen die Seiten und Spitzen der Finger.
Bei trockener Hornhaut wird die Verhornung im Schönheitssalon als separate Behandlung oder im Rahmen einer Pediküre oder Maniküre behandelt. Hierfür werden spezielle Aufweichungsmassen, Salicylsäure oder eine Pediküre verwendet. Weiche Schwielen und Blasen sollten mit Antiseptika und einem Schutzverband behandelt werden, der mit einem Pflaster fixiert wird.
Wenn möglich, wird bei Fußdeformitäten eine orthopädische Behandlung durchgeführt. Liegt eine begleitende Pathologie vor, die zu einer Beeinträchtigung der Innervation oder der Blutversorgung im Bereich der Schwiele führt, sollte die Behandlung in Zusammenarbeit mit dem entsprechenden Facharzt durchgeführt werden. Bleibt die konservative Behandlung der Hornhaut erfolglos, sollte sie entfernt werden. Der Kallus kann durch Kryoablation, Laserentfernung, Elektrokoagulation, Radiofrequenzentfernung oder chirurgische Exzision entfernt werden.
MRI-SCAN
Eine Reihe von Tl-, T2-, T2-tinn-, DWI- und SWI-Bildgebungsstudien in den Ipex-Ebenen machten subcostale Strukturen sichtbar. Die Mittellinienstrukturen waren nicht verlagert.
In der weißen Substanz in den überwiegend frontalen und medialen Lappen wurden mehrere T2, T2-tinn Herde ohne perifokale Infiltration in einer Größe von 0,3 cm bis 0,6 cm (Gliose) festgestellt.
Die seitlichen Hirnventrikel sind asymmetrisch, D
Im Bereich des periaqueduktalen Horns wurden keine zusätzlichen Massen festgestellt. Die inneren Gehörgänge sind nicht geweitet. Augenhöhlen, Sehnerven, Hypophyse – keine Auffälligkeiten. Die basalen Zisternen sind nicht erweitert oder deformiert.
Die konvexen Subarachnoidalräume und Sulci sind nicht vergrößert. Die seitlichen Hirnfissuren sind symmetrisch, nicht erweitert. Die Kleinhirnamygdala befindet sich auf der Höhe des Foramen occipitale major. Der Übergang zwischen Schädel und Wirbelsäule ist unauffällig.
Es ist eine kleine unregelmäßige Verdickung der Kieferhöhlenmembran zu erkennen, die keinen Flüssigkeitsstand aufweist. Die Pneumatisierung der anderen Gesichtshöhlen ist nicht wesentlich beeinträchtigt.
Schlussfolgerung: MR-Bild mit mehreren supratentoriellen Herden vaskulärer Genese im Frontal- und Parietallappen. Kleine parietale entzündliche Läsionen in der Kieferhöhlenmembran (kein Flüssigkeitsspiegel).
Die MRT zeigte vaskuläre Veränderungen und altersbedingten Bluthochdruck. Das Vorhandensein von Tinnitus kann auf atherosklerotische Veränderungen in den Blutgefäßen des Kopfes und des Halses zurückzuführen sein und kann auch ein erstes Anzeichen für einen sensorineuralen Hörverlust sein. Es handelt sich um kleine Herde, die durch chronische Mangeldurchblutung des Gehirns entstehen; sie treten bei Bluthochdruck und Atherosklerose auf.
Diese Herde sind nicht bedrohlich, es sind Gefäßherde, die auf Druckschwankungen hinweisen.
Diese Herde sind nicht gefährlich, sie können angeboren sein oder durch Blutdruckschwankungen entstanden sein. Fast jeder in Ihrem Alter hat diese Herde.
Lesen Sie mehr:- Warum Beine bei Diabetes amputieren?.
- Diabetische Fußgeschwüre.
- Röntgenbild des Charcot-Fußes.
- Loch in der Ferse.
- Fersenbein-Sehnensack auf Lateinisch.
- Was kann ich tun, wenn meine Füße durch neue Schuhe gereizt sind?.
- Fußknochen auf Lateinisch.
- Foto: Diabetische Fersen.
