Je nach Frakturverhältnis des Radiusknochens unterscheidet man zwischen:
- DUPUYTREN’SCHE FRAKTUR
- Klinisches Bild
- Anatomische Merkmale
- Mechanismus der Verletzung
- Ursachen
- Einteilung
- Behandlung
- Welche Komplikationen können bei einem unbehandelten Sprungbeinbruch auftreten, der nicht richtig heilt?
- Diagnostische Verfahren
- Untersuchung
- Behandlung von Radiusfrakturen
- Material und Methoden
- Ergebnisse und Diskussion
- Was sind Beinknochenzysten und welche Arten von Zysten gibt es?
- Anzeichen
- Symptome einer Fraktur des Fußes (Mittelfußknochen)
- Symptome einer Fraktur des Fußes (Mittelfuß)
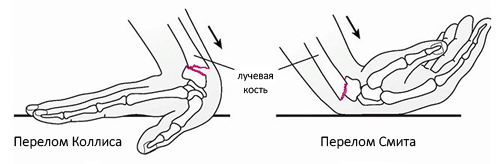
DUPUYTREN’SCHE FRAKTUR
Dupuytren’sche Fraktur (G. Dupuytren, französischer Chirurg, 1777-1835) ist ein Bruch des Innenknöchels und des Wadenbeins im unteren Drittel mit einem Riss der Syndesmosebänder zwischen den Schienbeinen. Diese Fraktur führt häufig zu einer Subluxation des Fußes nach außen. Die Dupuytren-Fraktur ist weit verbreitet und wurde 1819 von H. Dupuytren beschrieben.
Der Mechanismus dieser Fraktur ist eine Pronations-Abduktionsfraktur. Der Fuß hat eine natürliche Valgusstellung von 10° und ist daher bei einem Trauma eher nach außen gedreht. Aufgrund der Stärke des medialen (deltoidalen) Bandes wird der mediale Knöchel überstreckt und der Talus valgisiert. Der Talus klemmt gegen den lateralen Knöchel und der Knöchel bricht mit einem Riss des vorderen Bandes oder, was häufiger vorkommt, beider Bänder.
Klinisches Bild
Die Dupuytren’sche Fraktur geht in der Regel mit einer Schwellung des Sprunggelenks einher. Wenn der Fuß nach außen subluxiert ist, kommt es zu einer abnormen Valgusstellung des Fußes, die besonders in der Rückenansicht deutlich wird. Bei der Palpation zeigt sich eine akute Empfindlichkeit des Innenknöchels, des Sprungbeins und der interkondylären Syndesmose. Aktive und passive Bewegungen des Gelenks sind stark schmerzhaft und eingeschränkt.

Abbildung 1: Anteroposteriores Röntgenbild des Sprunggelenks: 1 – normal (zum Vergleich); 2 – bei Dupuytren-Fraktur (Frakturen des Wadenbeins und des Innenknöchels, Riss der Syndesmose intercondylaris inferior).

Abb. 2: Röntgenaufnahme des Sprunggelenks bei Dupuytren-Fraktur: 1 – in der direkten Projektion (beide Sprunggelenksfrakturen – durch Pfeile angedeutet, Subluxation des Fußes nach außen); 2 – in der seitlichen Projektion (Pfeil deutet auf den Bruchspalt des Außenknöchels).
Das Röntgenbild in der direkten Projektion zeigt die Knöchelfraktur. Die Frakturlinie des medialen Knöchels ist deutlich sichtbar, in der Regel auf Höhe der Gelenkspalte, die des lateralen Knöchels auf oder oberhalb der Gelenkspalte. Gleichzeitig ist eine deutliche Verschiebung der Fragmente und eine mögliche Diastase, d. h. eine Gelenkgabelseparation, sichtbar (Abbildungen 1 und 2). Von großer Bedeutung für die Diagnose eines Risses des unteren interkondylären Kondylus ist die Untersuchung vergleichender anteroposteriorer Aufnahmen (auf demselben Film) beider Sprunggelenke in Normalstellung oder bei symmetrischer 27°-Innenrotation.
Anatomische Merkmale
Der Talus ist klein und liegt zwischen dem Schienbein und dem Fersenbein.

Ungefähr 60 % seiner Oberfläche sind von hyalinem Knorpel als Os Talus ist an drei Gelenken gleichzeitig beteiligt:
- Das Sprunggelenk, das Block ostalus mit dem Schienbein (Tibia).
- Talus und Calcaneus – seine hintere Artikulation mit dem Calcaneus.
- Talaneo-femoral – der Kopf des Talusknochens mit dem Strahlbein, Teil des Chopara-Gelenks.
Das hyaline Knorpelgeflecht verursacht osteochondrale Frakturen des Talus (etwa 4 % der Verletzungen), die häufig zu Arthritis und einer Störung der Fußbiomechanik führen.
Der Talus ist von starken und dichten Bändern umhüllt, die den genannten Gelenken Stabilität verleihen und so seine Brüche verhindern:
Beim Gehen und Laufen, am os Talus beim Gehen und Laufen 100 % des Körpergewichts, was ihm einen beträchtlichen, wenn auch nicht unbegrenzten Sicherheitsspielraum verleiht.
Mechanismus der Verletzung
Eine Talusfraktur wird in der Regel durch drei verschiedene pathologische Prozesse verursacht:
- Kompression zwischen dem Schienbein und dem Fersenbein. Diese Verletzungen führen zu Kompressionsfrakturen des Schaftes des OsTalus.
- Überstreckung des Fußes, die zu Frakturen des Kopfes und des Halses des Sprungbeins führt.
- Übermäßige Beugung, die zu einer Fraktur des hinteren Fortsatzes des osTalus.
Diese Verletzungen entstehen durch energiereiche Stöße: Verkehrsunfälle, Sportveranstaltungen, Stürze aus großer Höhe usw.
Häufig Verletzungen Wespen Talus Oft sind Verletzungen des Os talus mit einer Fraktur des Fersenbeins, einer Schädigung der Integrität der anderen Knochen des Fußwurzelknochens, des Mittelfußes und des distalen Schienbeins kombiniert.
Ursachen
Ein Bruch des Fersenbeins wird fast immer durch einen Sturz im Stehen verursacht. Die Integrität des Knochens wird durch den Aufprall der Ferse auf den Boden beeinträchtigt. Sehr selten werden Verletzungen durch einen Aufprall auf die Sohle von unten (z. B. bei einer Explosion) verursacht. Die Höhe, die Oberflächenbeschaffenheit und die Festigkeitseigenschaften des Fersenbeins bestimmen den Schweregrad des Bruchs. Bei älteren Patienten mit Osteoporose kann die Verletzung durch einen leichten Stoß verursacht werden, z. B. wenn der Fuß auf einer Stufe ausrutscht oder vom Stuhl fällt.
Das Fersenbein ist der größte Knochen des Fußes und trägt den größten Teil der Last beim Stehen und Gehen. Das Fersenbein besteht aus zwei Hauptteilen: dem Körper und dem hinteren Knollen. Das Fersenbein ist oben mit dem Talusknochen und vorne mit dem Ellbogenknochen verbunden. Der Fersenbeinknochen fungiert als Bindeglied zwischen dem Fersenbein und dem Schienbeinknochen. Bei einem Sturz auf die Ferse wird die Schwerkraft des gesamten Körpers über die Unterschenkelknochen auf das Sprungbein übertragen, das sich in das Fersenbein verkeilt und es trennt.
Die Art des Bruchs des Fersenbeins und die Richtung der Verschiebung seiner Fragmente hängen von der Höhe des Sturzes und der Stellung des Fußes zum Zeitpunkt des Aufpralls auf den Boden ab. Durch die Einwirkung der traumatischen Kraft und des Zugs des Trizepsmuskels werden die hinteren Teile des Knochens nach oben verschoben, was zu einer Abflachung des Längsgewölbes führt. Bei fehlender Repositionierung oder Restdeformität kann dies nach Abheilung der Knochenfragmente zu einer Beeinträchtigung des Haltes und des Gehens führen.
Einteilung
Bei den Fersenfrakturen kann es sich um Kompressionsfrakturen, isolierte Frakturen und Randfrakturen mit oder ohne Verschiebung handeln. In der modernen Traumatologie und Orthopädie werden zwei große Gruppen von Verletzungen unterschieden:
- Intraartikuläre – Intraartikuläre Frakturen machen 80 % aller Fersenbeinverletzungen aus und umfassen Frakturen, die bis ins Sprunggelenk reichen.
- Extra-artikuläre – Zu den extraartikulären Frakturen gehören Frakturen des Fersenbeins und der Tuberositas, die 20 % aller Fersenbeinfrakturen ausmachen.
Die Knötchenfrakturen werden wiederum in vier Gruppen unterteilt:

Computertomographie des Fußes (3D-Rekonstruktion). Fragmentierte Fraktur des Fersenbeins mit multidirektionaler Verschiebung der Fragmente.
Behandlung
Die Behandlung eines Fersenbeinbruchs hängt von der Art des Bruchs und der Schwere der Verletzung ab. Zunächst wird eine Schiene angelegt, um den Fuß und das Sprunggelenk vor Bewegungen zu schützen. Wenn die Fraktur stabil ist und die Gelenke gut ausgerichtet sind, ist eine Operation möglicherweise nicht erforderlich. Der behandelnde Arzt kann empfehlen:
- Ruhigstellung. Ein Gipsverband hält die Knochen des Fußes und des Knöchels zusammen, während sie heilen. In der Regel muss der Patient 6-8 Wochen lang einen Gips tragen und darf das Bein nur minimal belasten.
- Rehabilitation. Sobald der Gips abgenommen wurde, erhält der Patient Physiotherapie, um die Kraft und Funktion von Fuß und Knöchel wiederherzustellen.
Bei den meisten Talusfrakturen wird eine Knöcheloperation empfohlen. Wenn die Knochen verschoben sind, wird der Chirurg eine Operation durchführen, um sie zu reparieren.
Ist der Knochen in mehrere Teile gebrochen, kann der Chirurg eine offene Reposition und interne Fixierung vornehmen. Bei dieser Operation werden die Knochenfragmente wieder an ihren Platz gesetzt und mit einer Metallplatte und/oder Schrauben zusammengehalten, bis der Knochen verheilt ist.
Wenn die Schwellung zu groß ist, kann der Chirurg einen externen Fixateur einsetzen. Bei einem externen Fixateur setzt der Chirurg große Stifte in den Knochen ein, um ihn zu fixieren. Die Stifte sind auf der Außenseite der Haut sichtbar und werden durch spezielle Stäbe zusammengehalten.
Welche Komplikationen können bei einem unbehandelten Sprungbeinbruch auftreten, der nicht richtig heilt?
Ein Sprungbeinbruch kann schwerwiegende Komplikationen verursachen, wenn er unbehandelt bleibt oder nicht richtig verheilt:
- Posttraumatische Arthritis. Wenn das Sprungbein verletzt wird, wird auch der umgebende Knorpel beschädigt. Die Verformung des Knorpels kann zu Verschleißerscheinungen im Gelenk führen. Dies kann zu einer Arthrose führen.
- Malunion. Eine abnorme Anastomose kann zu langfristigen Problemen wie Gehschwierigkeiten führen
- Inkompetenz. Knochenbrüche, die nach längerer Zeit nicht verheilen
- Klappennekrosen oder Osteonekrosen. Die Blutversorgung des Sprungbeins kann durch einen Bruch unterbrochen werden. Ohne eine ausreichende Blutversorgung sterben die Knochenzellen ab. Dies kann zu einer Zerstörung des Knochens führen.
Diagnostische Verfahren
- Röntgenuntersuchung in Seitenprojektion; bei belastetem Fuß, Fuß in Sohlenbeugung.
- Computertomographie.
- Die Magnetresonanztomographie (MRT) ist das bevorzugte Verfahren, um das Vorhandensein und das Ausmaß von Verknöcherungen, damit verbundenen Pathologien sowie Weichteil- und Knochenverletzungen festzustellen. Die MRT bei Beugung/Extension gibt Aufschluss über die Beweglichkeit des Dreiecksknochens.
- Die Knochenszintigraphie mit Technetium zeigt eine erhöhte Aufnahme im Bereich des Dreiecksbeins.
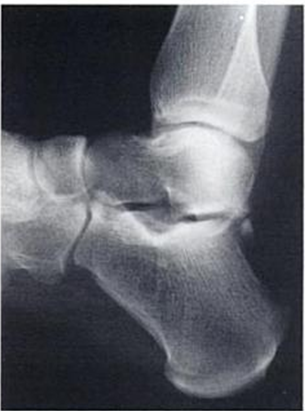
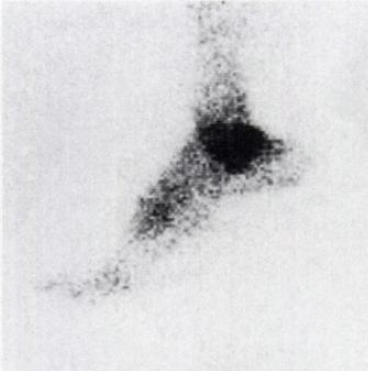
Untersuchung
Bei der Palpation zwischen der Achillessehne und der langen Wadenbeinsehne können Schmerzen und Schwellungen festgestellt werden.
Führen Sie einen passiven und forcierten Plantarflexionstest mit wiederholter schneller passiver Flexion in neutraler Position und mit Innen- und Außenrotation an der Stelle der maximalen Plantarflexion durch. Bei einem Dreiecksknochensyndrom besteht eine starke Reibung zwischen Schienbein und Ferse.
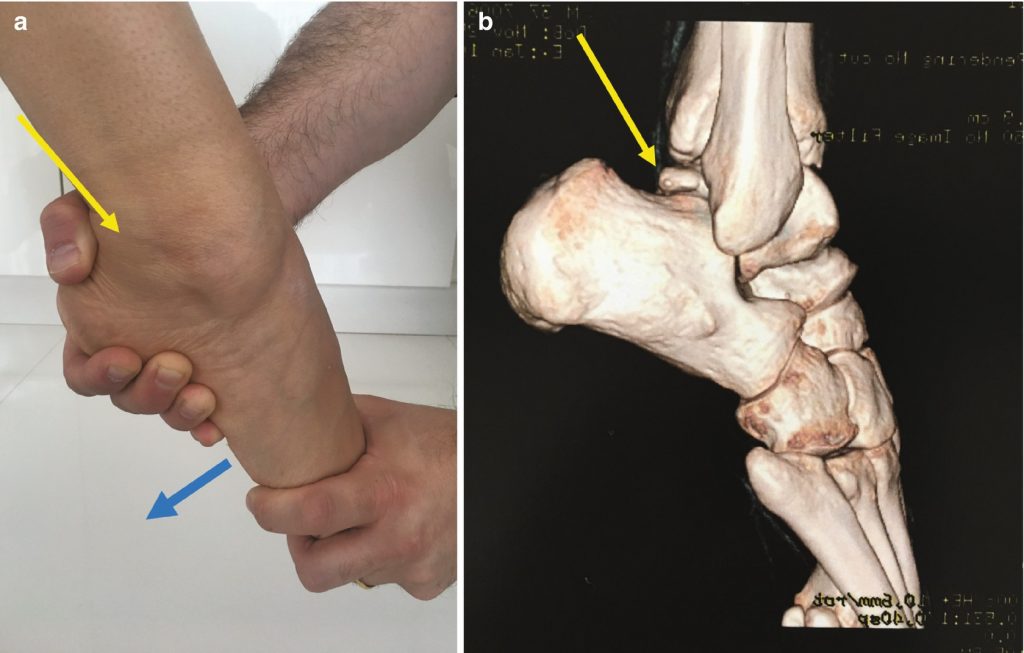
Behandlung von Radiusfrakturen
Die wichtigsten Ziele der Frakturbehandlung sind die Wiederherstellung der anatomischen Form des Knochens, die Gewährleistung der Stabilität seiner Befestigung, die Vermeidung von Komplikationen und die Durchführung einer umfassenden Rehabilitation und rekonstruktiven Behandlung. Je nach Lage/Charakter der Fraktur kann die Behandlung eines Radiusknochenbruchs konservativ oder chirurgisch erfolgen. Betrachten wir kurz nur die Behandlung eines Bruchs des Speichenbeins in der typischen Lage (distale Metaepiphyse des Speichenbeins). Bis heute besteht die häufigste Behandlung von Brüchen in diesem Bereich in einer geschlossenen manuellen Reposition, gefolgt von einer Ruhigstellung mit einer Gipsschiene, die einige Tage lang bis zum Abklingen der Schwellung angelegt wird, woraufhin für 4-5 Wochen ein Gipsverband angelegt wird.

Der Nachteil dieser Methode besteht in der Schwierigkeit, das Knochenfragment präzise zu reponieren, da im Falle einer Verschiebung selbst minimale Verschiebungen der Gelenkflächen/Verkürzungen des Radiusknochens (2 mm) zu Arthrose. In der Praxis spricht ein großer Teil der Frakturen an der typischen Stelle nicht gut auf eine geschlossene manuelle Reposition an und bleibt bei der anschließenden Ruhigstellung mit Gipsverbänden stabil, d. h. sie sind instabil und neigen zu einer sekundären Verschiebung, was eine chirurgische Behandlung erforderlich macht.
In einigen Fällen wird zur besseren Ruhigstellung der Knochenfragmente eine perkutane Speichenfixierung (geschlossene Speichenosteosynthese) mit anschließenden Röntgenaufnahmen durchgeführt. Die Heilungsdauer eines radialen Humerusbruchs hängt von mehreren Faktoren ab: der Genauigkeit der Repositionierung der Knochenfragmente, den individuellen Eigenschaften des Körpers und beträgt im Durchschnitt 4-5 Wochen. Im Falle einer erfolglosen Reposition wird eine zweite Reposition durchgeführt, wodurch sich die Knochenheilungszeit verlängert.
Material und Methoden
Die in diesem Artikel vorgeschlagenen Verallgemeinerungen beruhen auf der Erfahrung mit der Anwendung der Methode der Periostfixation gemäß der entwickelten Technik bei der Behandlung von Patienten mit zentralen Trümmerfrakturen und Luxationen von Femurfrakturen. Zwischen 2004 und 2009 wurden in den Kliniken des Forschungsinstituts für Traumatologie und Orthopädie der Nationalen Medizinischen Universität Donezk 23 Patienten mit zentralen Trümmerfrakturen und Dislokationen von 25 Talusfrakturen operiert.
Unserer Meinung nach ist die beste Klassifikation in Bezug auf Behandlungstaktik und Prognose die von L. Hawkins [5] mit der Ergänzung von Canale und Kelly [4], die Verletzungen des Sprungbeins in 4 Typen einteilt. Die Behandlungstaktik für Frakturen vom Typ I (periartikuläre, marginale und Bogenblockfrakturen) und Typ II (zentrale Frakturen mit Hals- oder Schaftverschiebung bis zu 1 mm) ist in der Literatur gut beschrieben und in der Regel nicht umstritten. Typ-III- und Typ-IV-Frakturen sowie Talarfrakturen (zentrale Amputationsfrakturen und mehrgelenkige Frakturen des Halses oder des Schafts ohne bzw. mit Verschiebung der Fragmente) werfen in der Regel die größten Behandlungs- und Prognoseprobleme auf.
Die Verteilung der Verletzungen nach Frakturtyp war in unserer Studie wie folgt: Typ III in 16 (64 %) Fällen, Typ IV in 7 (28 %), und 2 Patienten hatten eine vollständige isolierte Plattenverschiebung, die von Nikitin als separater Typ V definiert wurde [1]. Die Läsionen waren in 14 (56 %) Fällen offen und in 11 (44 %) geschlossen. Die Gruppe der Frauen umfasste 5 und die der Männer 18.
Alle Verletzungen waren die Folge eines energiereichen Aufpralls: ein Sturz aus der Höhe in 8 (32 %) Fällen und 17 (68 %) als Folge eines Verkehrsunfalls. In 12 (48 %) Fällen waren Frakturen des Fersenbeins mit Frakturen anderer Teile des Fußes (4 Fälle, 16 %) und des Sprunggelenks (8 Fälle, 32 %) kombiniert. Darüber hinaus hatten 4 (16 %) Patienten gleichzeitige und mehrfache Verletzungen der Wirbelsäule und in einem Fall des Hüftgelenks.
Ergebnisse und Diskussion
Angesichts der Besonderheiten der Struktur (große Gelenkfläche) und der Blutversorgung des Fersenbeins ist die anatomische Repositionierung der Fragmente mit stabiler Fixierung eine zwingende Voraussetzung, um günstige Behandlungsergebnisse zu gewährleisten. Dieses Rezept ermöglicht die Verwendung einer stabilen funktionellen Osteosynthese mit Kompressionsschrauben, einschließlich minimalinvasiver Techniken wie kanülierter Schrauben. Diese Technik ermöglicht es, in der postoperativen Phase auf eine externe Ruhigstellung zu verzichten, aber die Stützfunktion der verletzten Gliedmaße bleibt über einen längeren Zeitraum unmöglich und der Auto-Myokompressionsfaktor des verletzten Talusknochens wird nicht beseitigt. Dies verhindert die Revaskularisierung und fördert die aseptische Nekrose und den Knochenkollaps [6]. Diese ungünstigen Faktoren können durch die Anwendung transepiphysärer Osteosyntheseverfahren beseitigt werden.
Subchondrale Knochendislokationen wurden geschlossen reponiert. In vier Fällen erfolgte der chirurgische Zugang zum Talus durch eine bestehende Innenknöchelfraktur mit anschließender Osteosynthese mit einer CITO-Schraube oder einem Schraubendreher. In allen anderen Fällen erfolgte eine offene seitliche Repositionierung oder durch eine bestehende Wunde. Die Sehnen der Augenmuskeln wurden zur besseren Visualisierung der Fragmente gekreuzt. Die Fragmente wurden mit Kirschner-Nadeln oder dünnen Schrauben fixiert.
Die von uns entwickelte chirurgische Behandlungsmethode umfasst die offene anatomische Repositionierung von talaren Knochenfragmenten, die Osteosynthese von Frakturen mit Schrauben oder Speichen (sowohl mit deren Entfernung auf der Haut als auch in getauchter Version) und die transperiostale Osteosynthese mit einem Draht-Spike-Gerät. Die Besonderheit der letzteren besteht darin, dass die externe Struktur aus zwei Modulen am Unterschenkel und am Fuß besteht. In der frühen postoperativen Phase wurden die Module mit Gewindestangen starr fixiert, wodurch wir das Ausmaß der Distraktion an den Knöchel- und Subtalargelenken kontrollieren und die Stützfunktion der Gliedmaße in der Vorrichtung gewährleisten konnten. In Woche 4-5 wurde die starre Fixierung zwischen den AVF-Modulen durch eine gelenkige Fixierung ersetzt, wobei eine moderate Distraktion beibehalten wurde. Die Gelenke wurden in der Rotationsachse des Sprunggelenks zentriert, um dem Patienten aktive und passive Bewegungen im Sprunggelenk zu ermöglichen. Ermöglicht wurde diese Bewegung durch einen Gummigurt und eine starre Einlegesohle mit einem Supinator, der das Fußgewölbe formt.
Was sind Beinknochenzysten und welche Arten von Zysten gibt es?
Zysten sind Hohlräume im Inneren des Knochens, die mit Flüssigkeit gefüllt sind. Eine Beinknochenzyste ist jedoch keine Seltenheit. Am häufigsten bilden sich solche Tumore in den langen Röhrenknochen: Oberschenkelknochen, Schienbein oder Wadenbein. Der Fuß ist ein seltener Ort für Knochenzysten.
Unter den Knochen, die den Fuß bilden, treten solche Tumore häufiger im Fersenbein und seltener im Sprungbein auf. Das Fersenbein bildet zusammen mit dem Schienbein das Sprunggelenk und spielt eine wichtige Rolle beim Gehen. Während der Bewegung nimmt es fast das gesamte Körpergewicht auf und überträgt die Last auf die Ferse und den Mittelfuß. Dadurch ist es, wie das Fersenbein, sehr anfällig für die Bildung von Zysten und späteren Brüchen.
Eine Fersenbeinzyste bildet sich am häufigsten im Schaft des Fersenbeins. Sie wurde erstmals im späten 19. Jahrhundert beschrieben. Sie wird jedoch immer noch mit einer Schleimbeutelentzündung verwechselt, so dass die Patienten nicht die erforderliche Behandlung erhalten und Komplikationen riskieren. Diese Pathologie macht nur 1-1,5 % aller Fälle von Knochenzysten aus.
Die Fußwurzelknochen sind fünf kleine Röhrenknochen, die mit dem Fußwurzelknochen gelenkig verbunden sind und zusammen das Fußgewölbe bilden. Sie dienen der Abfederung statischer Belastungen und des Gehens. Obwohl die Mittelfußknochen röhrenförmig sind, sind Zysten selten. Sie bilden sich vor allem im 1. und 2. Mittelfußknochen.
Zysten des Fersenbeins und anderer Strukturen des Fußes sind am häufigsten bei Kindern anzutreffen. Bei Erwachsenen, insbesondere bei Sportlern, können sie sich als Folge ständiger traumatischer Faktoren bilden.
Im Fuß sind solitäre und aneurysmatische Zysten am häufigsten. Erstere sind einkammerige Tumore, die mit seröser Flüssigkeit gefüllt sind. Sie können sich in der frühen Kindheit bilden, werden aber meist erst im Jugendalter sichtbar. Arterienzysten sind aggressiver und manifestieren sich schnell. Es handelt sich um mehrkammerige Massen, die im Inneren Blut enthalten.
Anzeichen
Wenn sich eine Beinknochenzyste zu bilden und zu wachsen beginnt, gibt es keine Symptome. Sie treten erst auf, wenn die Zyste eine ausreichende Größe erreicht hat. Bei Kindern wird manchmal ein völlig asymptomatischer Verlauf beobachtet, und das Neoplasma verschwindet spontan mit dem Abschluss der Skelettbildung.
Die Zyste kann aber auch durch aggressives Wachstum gekennzeichnet sein. In diesem Fall treten klinische Symptome auf, deren Lokalisation von der Lage des Defekts abhängt. Die folgenden Symptome sind charakteristisch für eine Fußknochenzyste
– Schmerzen, die beim Gehen, Laufen, Springen und anderen Anstrengungen auftreten und sich verschlimmern;
– Dichte Schwellung im Bereich der Ferse, des Knöchels und der Mittelfußknochen, die sich ertasten lässt;
– Unbehagen beim Tragen von engen Schuhen und hohen Absätzen.
Eine Taluszyste kann Schmerzen und andere Symptome im Bereich der Ferse und des Mittelfußes verursachen, da sie eng mit diesen Knochen verbunden ist.
Häufig ist das erste Symptom einer Knochenzyste ein pathologischer Bruch. Dies geht einher mit einer Schwellung des Fußes, der Ferse, einer ausgeprägten Bewegungseinschränkung bis hin zu Schmerzen bei Belastung, die vor dem Hintergrund der Erhaltung des normalen Bewegungsumfangs des Sprunggelenks auftritt.
Ein Bruch des Talusknochens, der das Sprunggelenk bildet, ist aufgrund seiner spezifischen Struktur besonders gefährlich. Dieser Knochen zeichnet sich durch eine intensive Blutversorgung aus, die bei einem pathologischen Bruch akut unterbrochen wird. Dies kann zu einer avaskulären Nekrose und sogar zu Behinderungen führen.
Unkomplizierte Brüche der Mittelfußknochen, die auf eine Zyste zurückzuführen sind, heilen in der Regel ohne Folgeerscheinungen aus. Der Zystenhohlraum wird verschlossen. Dies gilt insbesondere für Kinder.
Symptome einer Fraktur des Fußes (Mittelfußknochen)
Kann durch ein gewaltsames Trauma mit einem schweren Fremdkörper oder eine Quetschung verursacht werden. Selten tritt die Verletzung indirekt auf – durch aktive übermäßige Beugung der Fußsohle. Diese Brüche treten meist in Verbindung mit Verletzungen des Strahlbeins auf, eventuell auch mit einem Bruch des Zungenbeins. Der Bruch des Strahlbeins beginnt sich nach innen und nach hinten zu bewegen. Es kommt zu einer leichten Schwellung und zu Schmerzen. Das Gehen ist schmerzhaft, aber die Verletzung schränkt die Bewegung nicht ein. Das Symptom ist eine tastbare Vorwölbung an der Verletzungsstelle und eine typische Vorliebe, nur auf der Ferse zu gehen. Die Diagnose wird durch eine Röntgenuntersuchung geklärt.
Die Symptome dieser Art von Fußfraktur sind schwer zu diagnostizieren und ähneln sehr stark denen einer Strahlbeinverletzung. Der Unterschied kann darin bestehen, dass die Schmerzen bei einer Ellbogenverletzung an der Außenseite des Fußes und bei einer Keilbeinfraktur an der Innenseite des Fußes auftreten. Es ist auch notwendig, einen Sesambeinbruch von den auf dem Röntgenbild sichtbaren Fragmenten der Ellbogen- und Keilbeinknochen zu unterscheiden.
Symptome einer Fraktur des Fußes (Mittelfuß)
Dies ist die häufigste Form des Fußbruchs, wobei das 1. und 4. Knöchelknochen am häufigsten betroffen sind. Frakturen der Pollices können bei direktem Trauma (Autounfall, Fallenlassen eines schweren Gegenstandes) diagnostiziert werden, d. h. bei Verletzungen aller Mittelfußknochen. Die Symptome eines Fußbruchs hängen von der Schwere der Verletzung ab und können mehrere Schwellungen, starke Schmerzen und Gehunfähigkeit umfassen. Röntgenaufnahmen werden von zwei Seiten angefertigt – schräge Pronation bei 50° und Dorsal- und Plantarflexion.
Wie bei einem Mittelfußtrauma sind die Phalangen direkt verletzt. Die proximalen Phalangen sind am anfälligsten für Frakturen, die distalen Phalangen sind weniger häufig betroffen. Der seltenste Fall ist eine Fraktur der mittleren Phalanx des Fußes. Die Symptome eines Fußbruchs sind typisch für kleine Brüche, die Schmerzen sind erträglich und es gibt keine oder nur eine geringe Schwellung. Die Diagnose wird durch eine Röntgenaufnahme bestätigt.
Die Symptome eines Fußbruchs sind sehr vielfältig und können durch eine gründliche Untersuchung durch einen Chirurgen, eine Röntgenuntersuchung und natürlich durch rechtzeitige ärztliche Hilfe differenziert werden.
Lesen Sie mehr:- Fraktur des Fersenbeins des Fußes.
- Fraktur des Gelenkfortsatzes des Fersenbeins.
- Beckensubluxation.
- Verletzung des Fersenbeins.
- Verschiebungsfraktur des Fersenbeins.
- Fraktur des seitlichen Gelenkkopfes.
- Anatomie des Fersenbeins Röntgenbild.
- Schienbein und Wadenbein.
