Während des Transports zur Behandlungseinrichtung:
- Behandlung von Herpes zoster bei Erwachsenen
- Wie gelangt das Herpes-simplex-Virus in den Körper und wie macht es sich bemerkbar?
- Arten
- Symptome der Keller-Krankheit
- Was ist Gicht bei Frauenfüßen?
- Wie kann man Gicht in Moskau behandeln?
- Diagnose.
- Behandlung von Osteophyten
- Ponseti auf YouTube
- Kosten der Behandlung
- Nebenwirkungen.
- Überdosierung
- Faktoren, die die Wundheilung beeinflussen
- Behandlung von Schnittwunden
- Lösungen
- Povidon-Jod
- Chlorhexidin-Bigluconat
- Wasserstoffsuperoxyd
- Heptral®. Gebrauchsanweisung
- Anweisungen
- Zusammensetzung
- Beschreibung
- Indikationen
- Kontraindikationen
- Einnahme während der Schwangerschaft und Stillzeit
- Warum bildet sich eine Vertiefung unter meinem Zehennagel?
- Wie wird die Onycholyse behandelt?
Behandlung von Herpes zoster bei Erwachsenen
Herpes, oder – wie er auch genannt wird – Gürtelrose, ist eine der am meisten missverstandenen Viruserkrankungen für den Durchschnittsbürger. Sie wird häufig mit anderen Formen der Gürtelrose (Pinky, Ringelflechte, Schuppengürtelrose) verwechselt, die durch Pilzinfektionen der Haut sowie durch verschiedene Autoimmunprozesse verursacht werden. Bei der Gürtelrose verursacht das Herpes-simplex-Virus Typ 3, Varicella zoster, klinische Symptome und Hautläsionen. Dieses Virus verursacht auch die bekannten Windpocken. Ein und dasselbe Virus verursacht also zwei Krankheiten zur gleichen Zeit? Aber wie ist das möglich? Das wollen wir herausfinden! Wenn eine Person zum ersten Mal mit Varicella zoster in Berührung kommt, sind die Windpocken das häufigste Virus. Sie treten in der Regel im Kindesalter auf, können aber in seltenen Fällen auch bei Erwachsenen auftreten. Lesen Sie weiter, um zu erfahren, was passiert, wenn das Virus ein zweites Mal ausbricht. Außerdem erfahren Sie, wie Sie eine Heilung für Herpes simplex finden können.
- Wie gelangt das Herpesvirus in den Körper und wie macht es sich bemerkbar?
- Herpes zoster: Symptome und Behandlung
- Wie man hämorrhagischen Herpes, gangränösen Herpes zoster und andere Formen behandelt
- Mögliche Folgen einer Nichtbehandlung von Herpes labialis
- Diagnose und richtige Behandlung von Herpes zoster bei Erwachsenen
- Der Rücken: Behandlung mit Volksheilmitteln
- Dorsal: Behandlung, Medikamente und Therapie
- VIFERON – antivirales Medikament zur Behandlung von Herpes zoster
- Wie man Salbe bei Herpes simplex verwendet
Jeder weiß, dass Herpesviren den Körper nie verlassen, und Varizella zoster ist da keine Ausnahme. Es dringt in Nervenzellverbände ein, hält einen ‚Winterschlaf‘ und bleibt oft für immer bei uns, ohne sich zu zeigen. Wenn das Virus jedoch äußeren Faktoren ausgesetzt wird, kann es dennoch erwachen und eine Gürtelrose verursachen. Der Kontakt mit einer Person, die an Windpocken erkrankt ist, kann auch zur Entwicklung einer Hemiplegie führen. Dies geschieht, wenn eine Person, meist eine ältere Person mit geschwächter Immunität, mit einem kranken Kind in Kontakt kommt. Schon der Name des Virus ist interessant: ‚Varizellen‘ wird im Allgemeinen als Windpocken bezeichnet, während ‚Zoster‘, was ‚Gürtel‘ bedeutet, mit Impetigo in Verbindung gebracht wird, da der für die Krankheit charakteristische Ausschlag am unteren Rücken und am Bauch auftritt.
Wie gelangt das Herpes-simplex-Virus in den Körper und wie macht es sich bemerkbar?
In den meisten Fällen erfolgt die erste Infektion mit dem Virus, das OH verursacht, in der Kindheit, wenn sich ein Kind durch Tröpfchen in der Luft mit Windpocken infiziert. Nach der Genesung persistiert das Virus für lange Zeit in den peripheren Nervengeflechten, den Spinalganglien (begrenzte Ansammlungen von Neuronen) und den Hirnganglien. Immunschwächezustände können zu einer Reaktivierung des Virus führen, wenn die natürlichen Abwehrkräfte geschwächt sind und die Krankheit die Möglichkeit hat, voll aktiv zu werden.
Die wichtigsten Faktoren, die eine GI auslösen können, sind.
- altersbedingte Veränderungen im Körper – laut Statistik tritt die Krankheit am häufigsten bei Menschen über 50 Jahren auf;
- Autoimmunerkrankungen und Krebs, einschließlich Diabetes, Strahlen- und Chemotherapie sowie Zustände nach schweren Traumata;
- Schwangerschaft und die daraus resultierende erhöhte Belastung des Körpers;
- HIV-Infektion – fast 25 % der HIV-Infizierten leiden an OH, das ist achtmal so viel wie der Durchschnitt bei Patienten mittleren und höheren Alters;
- Organtransplantationen, bei denen immunsuppressive Medikamente zur künstlichen Unterdrückung der Immunität erforderlich sind, um eine Abstoßung des Organs zu verhindern; und
- das Wiederauftreten von chronischen Erkrankungen des Herz-Kreislauf-Systems, der Nieren, der Leber und der Lunge;
- Längere Behandlung mit Antibiotika, Zytostatika, Glukokortikosteroiden;
- Häufiger Stress, unzureichende Ruhe, übermäßige körperliche Anstrengung, Unterkühlung oder Überhitzung des Körpers.
Arten
In der Pathogenese der Osteochondropathie werden üblicherweise die folgenden Stadien unterschieden:
- Ischämische Schädigung – verbunden mit einer gestörten Sauerstoff- und Nährstoffzufuhr;
- Infarkt – Herde osteochondraler Nekrose treten infolge einer kritischen Durchblutungsstörung auf;
- Nekrose – in diesem Stadium nimmt der Nekrosebereich an Größe zu;
- Subchondrale Fraktur mit Kollaps der Gelenkoberfläche – die Integrität des Knochens ist im subchondralen Bereich beeinträchtigt;
- Resorption und Umbau – das phagozytische System lysiert nekrotische Fragmente und es kommt zu einer teilweisen strukturellen Reparatur.
Es gibt vier Arten der Freiberg-Keller-Pathologie:
- Typ I ist eine vorübergehende Läsion, die keine Verformung der Gelenkflächen des Mittelfußkopfes aufweist – die Behandlung beschränkt sich in diesem Fall auf konservative Methoden;
- Bei Typ II führt eine ausgeprägte ischämische Läsion zu einer Extrusionsfraktur im proximalen Teil des Mittelfußknochenkopfes, ohne Knorpelbeteiligung, aber mit Entwicklung einer periartikulären Knochenhypertrophie (in diesem Stadium ist eine chirurgische Behandlung angezeigt);
- Die Pathologie des Typs III ist durch eine schwere Schädigung des Knorpels, der den Mittelfußkopf bedeckt, und durch schwere proliferative und degenerative Veränderungen des Zehengrundgelenks gekennzeichnet – Behandlung dieses Typs (in diesem Stadium ist eine konservative Behandlung völlig unwirksam, so dass eine Operation durchgeführt wird, um die Anatomie der Gelenkenden der Knochen wiederherzustellen – sie müssen ihre Form korrekt nachbilden);
- Typ IV ist eine seltene Variante, bei der mehrere Mittelfußköpfe gleichzeitig betroffen sind (die Behandlung ist chirurgisch und muss dem spezifischen Stadium der Läsion für jeden Mittelfußkopf entsprechen).
Symptome der Keller-Krankheit
Zu den ersten Symptomen der Keller-Krankheit gehören Schmerzen im betroffenen Zehengrundgelenk, die beim Gehen auftreten, insbesondere beim Barfußlaufen. Die Patienten geben an, dass sie wie auf Steinen gehen oder ‚Klumpen in der Zehe‘ spüren. Das Fortschreiten des pathologischen Prozesses führt zu zunehmenden Schmerzen und eingeschränkter Beweglichkeit im betroffenen Gelenk. Der Bereich um das Großzehengrundgelenk verformt sich, es kommt zu Schwellungen und einem charakteristischen Knirschen beim Bewegen der Gelenkflächen. In späteren Stadien kommt es zu einer Hammerzehenverformung des Zehs und zur Beeinträchtigung seiner Stützfunktion.
Die kutanen Manifestationen zeigen sich in Form von pathologischen Keratosen und harten Schwielen sowohl auf der Plantar- als auch auf der Dorsalfläche des betroffenen Gelenks als Folge eines pathologischen Konflikts mit den Komponenten des Schuhwerks.
Was ist Gicht bei Frauenfüßen?
Unter dem Einfluss von Provokationsfaktoren bei Frauen sind die natürlichen Prozesse der Ausscheidung und des Eintritts von Harnsäure in den Körper gestört und die Harnstoffwerte im Blut steigen deutlich an. Dies ist auf eine unzureichende Produktion von Östrogenen zurückzuführen, die bei Frauen mit der Menopause einsetzt. Daher tritt Gicht am häufigsten bei Frauen über 50 Jahren mit akutem Mangel an Sexualhormonen und Störungen des endokrinen Systems auf. Die Hauptsymptome sind:
- Tofusbildung (Anhäufung von Urat in den Gelenkgeweben);
- Nephrolithiasis (Anhäufung von Urat in den Nieren mit anschließender Bildung von Konkrementen);
- Gicht(urat)nephropathie.
Wie kann man Gicht in Moskau behandeln?
Wie Gicht in den Beinen zu behandeln ist, wissen die Rheumatologen des Jusupow-Krankenhauses. Bei der Bekämpfung der akuten Arthritis setzen die Ärzte des Jusupow-Krankenhauses mehrere pharmakologische Gruppen gleichzeitig ein:
- Nicht-steroidale entzündungshemmende Medikamente (wie Ibuprofen, Indomethacin, Diclofenac);
- Harnsäuresenkende Medikamente (Anturan, Butadion, Cetazon);
- Kortikosteroide (Prednisolon, Dexamethason, Triamcinolon).
Gichtinjektionen in die Beine werden zur Schmerzlinderung eingesetzt. Die Wahl des Medikaments hängt vom Zustand des Patienten und seiner Schmerzgrenze ab, die der Arzt direkt bestimmt.
Als Zusatzbehandlung bei Gicht empfehlen Rheumatologen, jede Nacht Jodsalben auf die betroffenen Stellen aufzutragen. Dies kann die Entzündung verringern, den Heilungsprozess beschleunigen und die Schmerzen lindern. Um die Wirkung zu verstärken, sollte dem Jod Aspirin beigemischt werden und die fertige Mischung regelmäßig auf die betroffenen Gelenke aufgetragen werden.
Das Jusupow-Krankenhaus wendet aktiv physiotherapeutische Behandlungsmethoden an, die die Entzündung und die Zahl der Anfälle wirksam reduzieren, die Uratstauung verhindern und das erkrankte Gelenkgewebe wiederherstellen. Zu diesem Zweck verfügt das Krankenhaus über:
- Elektrophorese;
- Phonophorese;
- Ultratunophorese;
- Wärmebehandlungen;
- Magnettherapie;
- Amplipuls;
- Ultraschall.
Die Ärzte des Jusupow-Krankenhauses stellen ein individuelles Ernährungsprogramm zusammen, um Lebensmittel auszuschließen, die einen Gichtanfall auslösen. Die Rheumatologen des Krankenhauses verschreiben therapeutische Übungen, um die frühere Beweglichkeit der Gelenke wiederherzustellen, den Blutkreislauf und die Stoffwechselprozesse im Körper zu normalisieren und den Muskelapparat des Patienten zu stärken.
Wenn Sie unter Gicht in Ihrem großen Zeh leiden und eine Behandlung benötigen, sollten Sie sich an die Spezialisten des Jusupow-Krankenhauses wenden. Die Ärzte werden eine umfassende Untersuchung durchführen, die Folgendes umfasst:
Diagnose.
An der Rezeption nimmt der Arzt eine Anamnese und eine äußerliche Untersuchung des Patienten vor und hört sich seine Beschwerden an. Anschließend wird eine neurologische Untersuchung durchgeführt, um eine Nervenkompression zu diagnostizieren und die Empfindlichkeit der Nervenwurzeln zu beurteilen.
Die folgenden instrumentellen Untersuchungen werden durchgeführt, um die ursprüngliche Diagnose zu bestätigen und Pathologien mit einem ähnlichen klinischen Bild auszuschließen:
- Röntgenaufnahmen – ein grundlegender Schritt bei der Identifizierung von Wucherungen;
- Elektroneuromyographie – zur Bestimmung des aktuellen Zustands des peripheren Nervensystems;
- CT – zeigt die Knochendichte und -beschaffenheit, den aktuellen Zustand der Wirbel, macht Tumore, Traumata und andere pathologische Veränderungen sichtbar;
- MRT – stellt Knochen, Muskeln, Knorpel, Blutgefäße und Nerven im Detail dar, erkennt die meisten pathologischen Veränderungen.
Behandlung von Osteophyten
Wie kann die Krankheit behandelt werden? Die Behandlung von Osteophyten jeglicher Lokalisation beginnt mit der Behandlung der zugrunde liegenden Pathologie. Wie können Knochenauswüchse konservativ behandelt werden? Die wichtigsten therapeutischen Maßnahmen sind im Folgenden aufgeführt:
- therapeutische Behandlung – Linderung von Entzündungen, Schmerzen, Wiederherstellung der lokalen Stoffwechselprozesse mit NSAIDs, Chondroprotektoren, was dazu beiträgt, die weitere Zerstörung von Gelenkgewebe zu verlangsamen;
- Physiotherapie – die Methode wird vom Arzt in Abhängigkeit von der Art der Wucherung, ihrer Lage, dem Alter des Patienten, dem Vorhandensein von Begleiterkrankungen und den individuellen Eigenschaften des Körpers ausgewählt
- Physikalische Therapie – löst Muskelkrämpfe, verbessert die lokalen Stoffwechselprozesse, verringert die Belastung der schmerzenden Gelenke;
- Massage;
- gesunde Lebensweise (Vermeidung von schlechten Gewohnheiten, Arbeit und Ruhe, Vermeidung von Stress);
- Vermeidung einer sitzenden Lebensweise, regelmäßige Spaziergänge an der frischen Luft;
- Verwendung von Orthesen (Korsetts, Manschetten und andere);
- richtige Ernährung (Erwachsene sollten Fast Food, gebratene, scharfe, salzige und geräucherte Speisen vermeiden und mehr Grünzeug, frisches Obst und Gemüse sowie Nüsse, Fisch, Meeresfrüchte und andere magnesium- und kalziumreiche Lebensmittel essen);
- Gewichtsabnahme (für fettleibige Menschen Quelle:
Dysphagie als Folge einer Ösophaguskompression durch Osteophyten der Halswirbelsäule. Kirilenko S.I., Litvin A.A., Kryzh S.A., Rozhin V.V. Surgery News, vol. 23, no. 6, 2015. pp.688-692 ).
Eine solche Behandlung kann den Prozess nicht rückgängig machen und die Knochenauswüchse nicht beseitigen. Es ist jedoch möglich, das Fortschreiten der Krankheit zu stoppen, die Größe der Auswüchse zu verringern und unangenehme Symptome zu lindern. Wie werde ich die Osteophyten los, wenn die konservative Therapie nicht hilft? In diesem Fall ist eine Operation angezeigt, bei der die Wucherungen operativ entfernt werden.
Ponseti auf YouTube





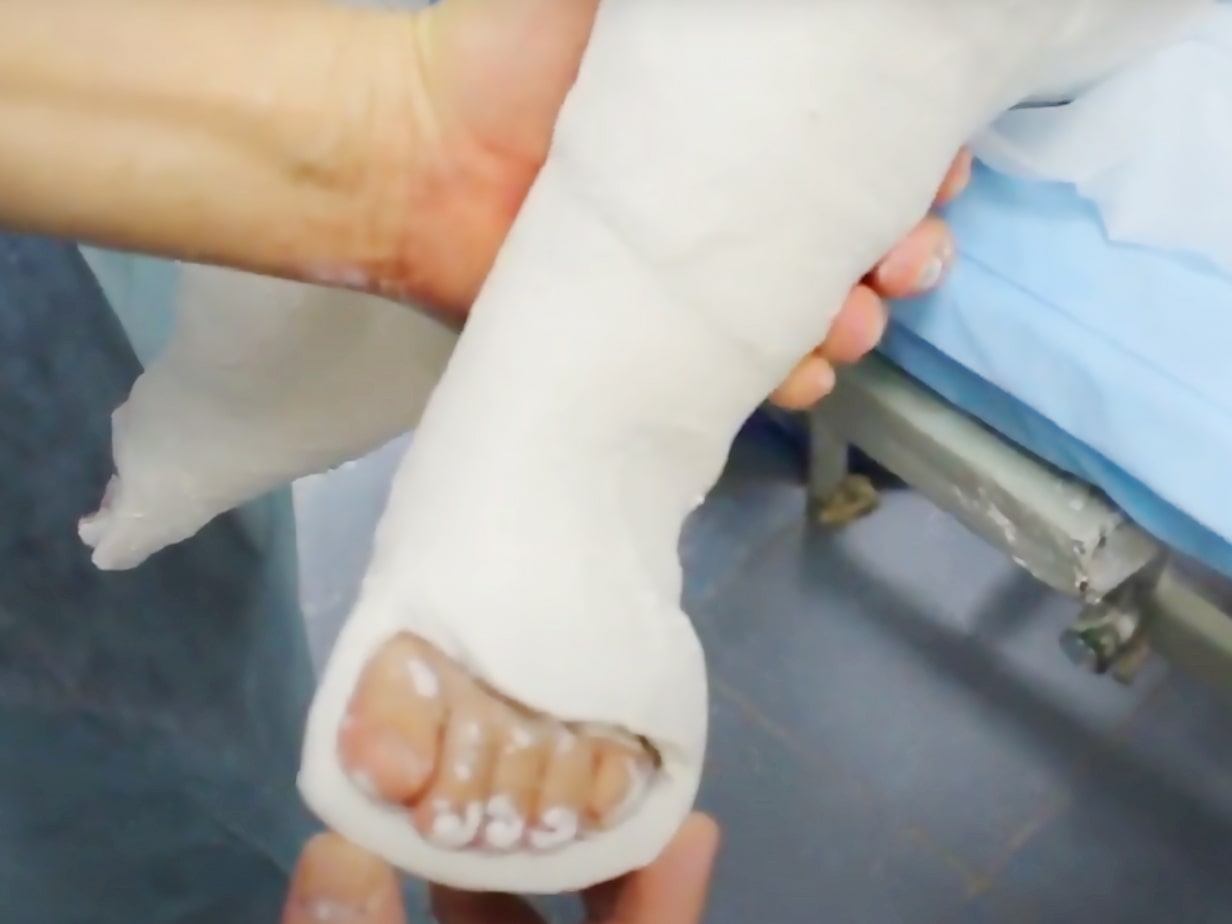


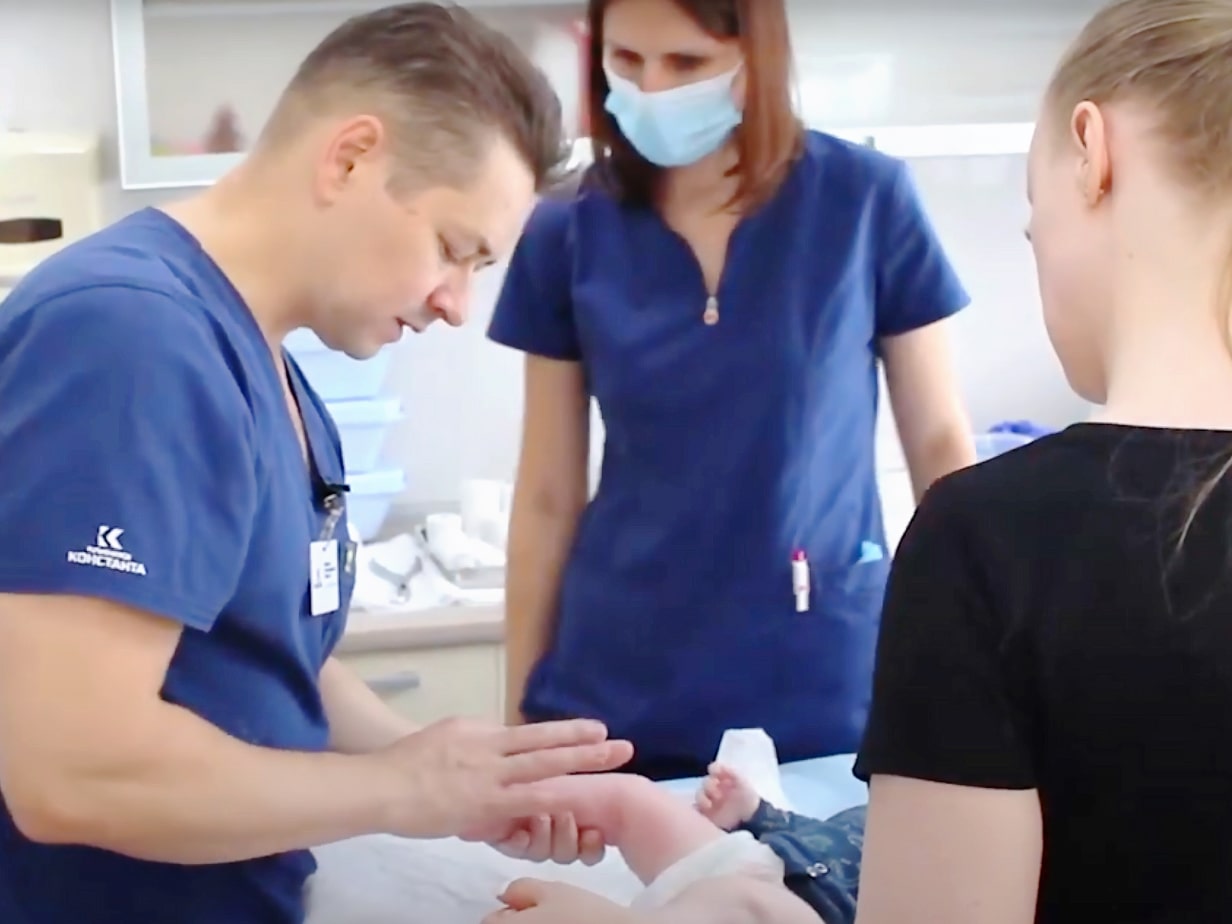
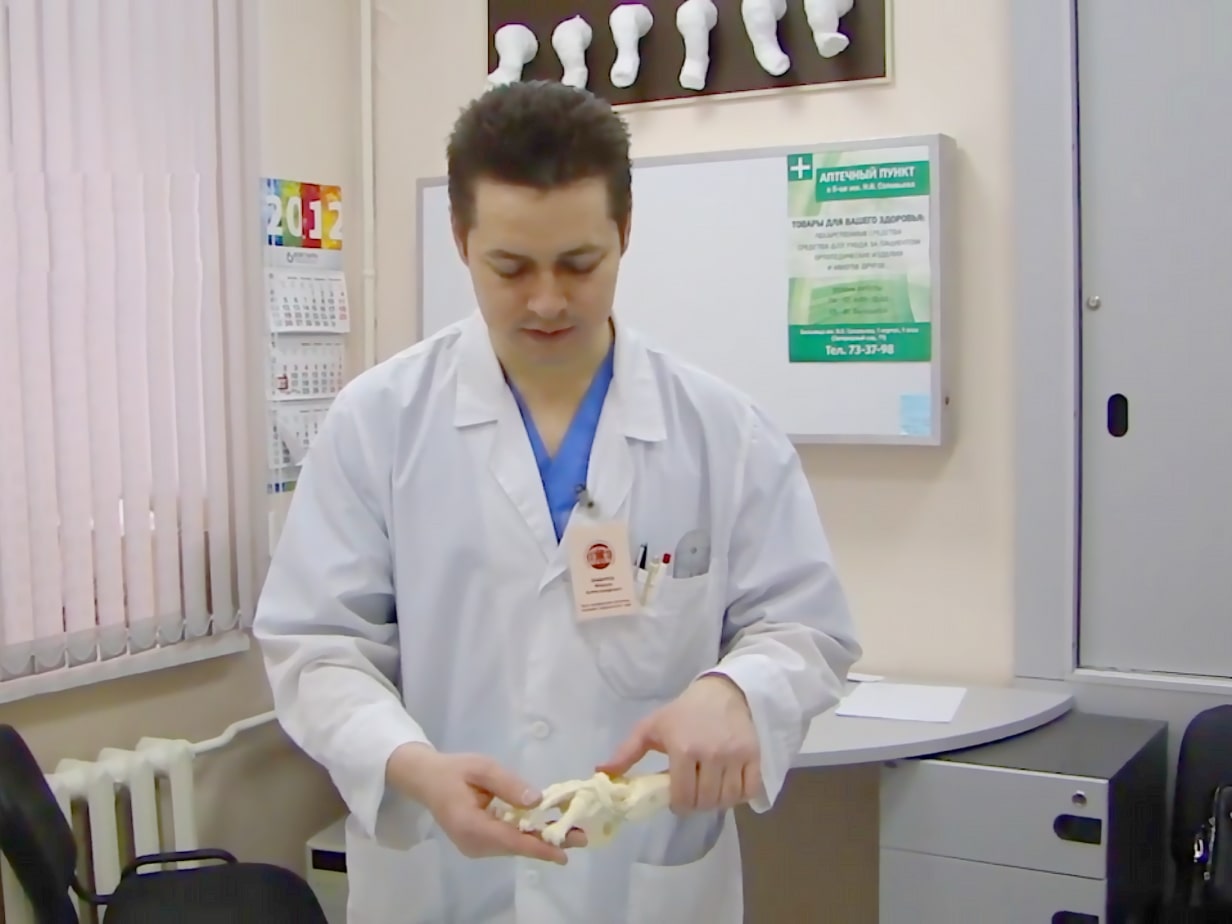


Kosten der Behandlung
Die Gesamtkosten der Behandlung hängen vom Schweregrad der Deformität und der Anzahl der Gipsverbände ab, die für eine vollständige Korrektur der Deformität erforderlich sind, sowie von der Anzahl der Füße mit Klumpfuß (Klumpfuß)
Der Klumpfuß ist eine häufige Fußdeformität, die durch eine Abweichung von der Längsachse des Oberschenkels und des Schienbeins gekennzeichnet ist. Der Klumpfuß weist folgende Merkmale auf: Der Fuß ist nach innen gerichtet, der äußere Rand ist nach unten und hinten gerichtet, der innere konkave Rand ist nach oben gerichtet. Die Krankheit tritt in Russland in 1-3 Fällen pro 1000 Neugeborene auf.
Der Klumpfuß wird derzeit erfolgreich behandelt. Das Hauptziel der Behandlung besteht darin, alle Elemente der Deformität zu beseitigen oder deren Schweregrad deutlich zu verringern, um einen funktionellen, beweglichen, schmerzfreien, kräftigen, stützenden Fuß mit normaler Form und der Fähigkeit, normales anatomisches Schuhwerk zu tragen, zu erreichen. Die Russische Ponseti-Vereinigung wurde gegründet, um die Bemühungen der orthopädischen Chirurgen bei der Behandlung von schweren Klumpfüßen nach der Ponseti-Methode mit einem gemeinsamen Algorithmus zu konsolidieren.
Die Vereinigung besteht aus orthopädischen Kinderchirurgen, die die Ponseti-Methode zur Behandlung schwerer Klumpfüße und die Dobbs-Methode zur Behandlung der vertikalen Schulter bei Kindern anwenden. Mit ihrem Beitritt zur Vereinigung haben die Fachärzte ihr Fachwissen in der Behandlung unter Beweis gestellt. Am 30. November 2012 wurde die russische Ponseti-Vereinigung offiziell von der Ponseti International Association (PIA) anerkannt. Immer mehr Traumatologen in Russland und auf der ganzen Welt wenden die Ponseti-Methode bei der Behandlung von Klumpfüßen an, da diese Methode minimalinvasiv, kurz und effektiv ist und in den meisten Fällen eine schwere Deformität innerhalb von 2-3 Monaten korrigieren kann, wobei in 95 % der Fälle ein positives Ergebnis erzielt wird.
Nebenwirkungen.
Folgende Nebenwirkungen können bei der Anwendung des Arzneimittels auftreten: allergische Reaktionen (Juckreiz der Haut, Urtikaria), Brennen, Reizung und Taubheitsgefühl der Nasenschleimhaut, Mundtrockenheit, Rötung der Augen, atopische Dermatitis, Quincke-Ödem, anaphylaktischer Schock. Wenn eine der in der Gebrauchsinformation aufgeführten Nebenwirkungen auftritt oder sich verschlimmert oder wenn andere, nicht in der Gebrauchsinformation aufgeführte Nebenwirkungen auftreten, informieren Sie Ihren Arzt.
Salze von Zink, Kupfer, Blei, Silber, Quecksilber, Eisen, Aluminium bilden mit Silberproteinatlösung unlösliche Ausfällungen; Silberproteinat wird durch Alkaloidsalze und organische Basen (Epinephrin) inaktiviert. Wenn Sie eines der oben genannten oder andere Arzneimittel (einschließlich rezeptfreier Arzneimittel) einnehmen, fragen Sie vor der Einnahme des Arzneimittels Ihren Arzt.
Überdosierung
Bei bestimmungsgemäßem Gebrauch ist eine Überdosierung unwahrscheinlich. Verstärkte Nebenwirkungen in Form von Reizungen, Brennen der Nasenschleimhaut, Juckreiz der Haut sind nach übermäßigem Gebrauch möglich. Bei versehentlichem Verschlucken können Reizungen des Magen-Darm-Traktes auftreten.
Lesen Sie diese Gebrauchsanweisung vor der Anwendung sorgfältig durch, da sie wichtige Informationen für den Patienten enthält.
Bewahren Sie diese Gebrauchsanweisung gut auf, da Sie sie möglicherweise noch einmal benötigen werden.
Wenn Sie Fragen haben, wenden Sie sich an Ihren Arzt.
Das Arzneimittel, mit dem Sie behandelt werden, ist für Sie persönlich bestimmt und darf nicht an andere Personen verabreicht werden, da es diesen schaden kann, auch wenn sie die gleichen Symptome haben wie Sie.
Wenn sich eine der in der Gebrauchsinformation aufgeführten Nebenwirkungen verschlimmert, brechen Sie die Behandlung ab. Ihr Nasenausfluss kann sich grau oder blau verfärben. Die empfohlenen Dosen sollten nicht überschritten werden, insbesondere bei Kindern und älteren Menschen.
Wirkung des Arzneimittels auf die Fahrtüchtigkeit und Mechanismen.
Das Arzneimittel hat keinen Einfluss auf die Fahrtüchtigkeit oder andere potenziell gefährliche Tätigkeiten, die hohe Konzentration und schnelle psychomotorische Reaktionen erfordern.
Faktoren, die die Wundheilung beeinflussen
Verwundete Haut heilt je nach den individuellen Körpereigenschaften und den Umweltfaktoren unterschiedlich schnell:
- Der allgemeine Gesundheitszustand einer Person
- Alter – ältere Menschen haben eine langsamere Hautregeneration als jüngere Menschen
- Zustand des Immunsystems
- Essensgewohnheiten
- Wetterbedingungen
- Wie infiziert die Wunde ist
- Schlechte Gewohnheiten (Rauchen, Alkohol, Drogen)
- Begleitende Krankheiten (Diabetes, Krebs)
Behandlung von Schnittwunden
Für die Behandlung von Schnittwunden gibt es zahlreiche Präparate, sowohl in Form von Wirkstoffen als auch von Darreichungsformen 4,5,6 .
Lösungen
Povidon-Jod

Betadine® ist in einer Konzentration von 10 % erhältlich. Zur Anwendung bei Schnittwunden kann es unverdünnt oder 1:10 verdünnt als 1%ige Lösung (2 x 5 ml (2 Teelöffel) und 100 ml (½ Tasse) einer 10%igen Lösung) verwendet werden 2,3 . Verdünnen Sie mit Kochsalzlösung, Ringerlösung, Phosphatpufferlösung, Wasser für Injektionszwecke oder, als letzte Möglichkeit, mit sauberem Trinkwasser.
Povidon-Jod hat eine antiseptische, antivirale, antimykotische und antiprotozoische Wirkung.
Es ist gegen grampositive und gramnegative Bakterien wirksam.
Im Gegensatz zu 5%iger alkoholischer Jodlösung kann Povidonjod direkt auf die Wunde aufgetragen werden. Es brennt nicht, trocknet die Haut nicht aus und beeinträchtigt nicht die Regeneration des Gewebes.
Chlorhexidin-Bigluconat
Chlorhexidinbigluconat ist ein Antiseptikum, das Bakterien, Pilze und Viren bekämpft. Es ist als wässrige und alkoholische Lösung erhältlich. Zur Behandlung von Schnittwunden sollte eine 0,2-0,5%ige wässrige Lösung verwendet werden. Ein Präparat auf Alkoholbasis kann unangenehme brennende Reaktionen hervorrufen und den Heilungsprozess verlangsamen.
Wasserstoffsuperoxyd
Diese Lösung wird in einer Konzentration von 3 % hergestellt und verwendet. Wasserstoffperoxid hat eine blutstillende Wirkung und trägt durch die Bildung von Gasblasen zur mechanischen Entfernung von Schutt aus der Wunde bei. Die Verwendung von Wasserstoffperoxid kann allergische Reaktionen hervorrufen.
Heptral®.
Gebrauchsanweisung
Heptral ® ist eine Quelle aktiver Aminosäuren, die für die Leberfunktion wichtig sind, und stimuliert die Einleitung der natürlichen* Leberzellreparatur von innen. Heptral ® hilft bei der Beseitigung von Giftstoffen und verbessert die Leberfunktion nach 1 Woche der Anwendung 1-3.




Anweisungen
Zusammensetzung
Aktiver Inhaltsstoff: Ademetionin-1,4-Butandisulfonat 760 mg (entsprechend 400 mg Ademetionin-Ionen).
Hilfsstoffe: Kolloidales Siliciumdioxid – 4,40 mg, mikrokristalline Cellulose – 93,60 mg, Natriumcarboxymethylstärke (Typ A) – 17,60 mg, Magnesiumstearat – 4,4 mg; Tablettenüberzug: Methacrylsäure- und Ethylacrylat-Copolymer (1:1) – 27,60 mg, Macrogol-6000 – 8,07 mg, Polysorbat-80 – 0,44 mg, Simethicon-Emulsion (30%) – 0,13 mg, Natriumhydroxid – 0,36 mg, Talkum – 18,40 mg, Wasser – Q. S.
Beschreibung
Ovale, bikonvexe, glatte, weiße bis blassgelbe Filmtabletten.
Indikationen
- Adjuvante Therapie bei vorbestehender chronischer Lebererkrankung zur Verbesserung und Erhaltung der Leberfunktion.
- Verschlimmerung der Müdigkeit bei bestehender chronischer Lebererkrankung.
Kontraindikationen
Genetische Störungen, die den Methionin-Zyklus beeinträchtigen und/oder eine Homocystinurie und/oder Hyperhomocysteinämie verursachen (Cystathionin-Beta-Synthase-Mangel, Vitamin-B-Stoffwechselstörungen).12).
Überempfindlichkeit gegen Ademetionin und/oder einen der Hilfsstoffe des Präparats.
Unter 18 Jahren (da keine Daten über die Wirksamkeit und Sicherheit von Ademetionin in dieser Altersgruppe vorliegen).
Wenn Sie an einer der oben genannten Krankheiten/Zustände oder Risikofaktoren leiden, fragen Sie vor der Einnahme des Arzneimittels Ihren Arzt.
Einnahme während der Schwangerschaft und Stillzeit
Sprechen Sie mit Ihrem Arzt, bevor Sie Heptral® einnehmen, wenn Sie schwanger sind, vermuten, schwanger zu sein oder planen, schwanger zu werden. Wenn Sie stillen, fragen Sie Ihren Arzt, bevor Sie Heptral® einnehmen.
Heptral® sollte während der Schwangerschaft und Stillzeit nicht ohne ärztliche Aufsicht angewendet werden.
Warum bildet sich eine Vertiefung unter meinem Zehennagel?
- Ein Trauma des Nagels;
- Verätzungen durch die Verwendung von minderwertigen Gel-Nagellacken oder durch den Kontakt mit Haushaltschemikalien oder anderen aggressiven Substanzen;
- Ausdünnung der Nägel durch das Entfernen von künstlichem Nagellack oder das Feilen der Nagelplatte mit einer Feile oder einem Fräser durch eine Maniküre;
- Onychophagie, eine psychische Störung, bei der eine Person auf der Nagelplatte und der sie umgebenden Haut beißt oder zupft. Dies führt dazu, dass sich der Nagel vom Nagelbett ablöst;
- Versuche, das Hyponychium wegzuschieben oder den Schmutz unter dem Nagel mit etwas Scharfem zu entfernen;
- Dermatologische Anomalien.
Wenn Sie die ersten Anzeichen einer Onycholyse festgestellt haben, wenden Sie sich an Podolab in St. Podologen werden Sie zu dem Problem beraten. Sie werden schnell das attraktive Aussehen Ihrer Nägel wiederherstellen.
Wie wird die Onycholyse behandelt?
Je eher Sie einen Fußpfleger oder Dermatologen aufsuchen, um die Ursache Ihrer sich schälenden Nägel zu ermitteln, desto besser sind die Chancen, das Problem erfolgreich zu beseitigen.
Während der Genesung der Zehennägel gilt ein striktes Verbot aller traumatischen Behandlungen, Nagelverlängerungen, dekorativen Nagellacke und aggressiven chemischen Flüssigkeiten.
Wenn die Pilzsporen in den Hohlraum unter dem Nagel eingedrungen sind und die Onycholyse infektiös ist, wird die Behandlung der Onychomykose von einem Dermatologen verschrieben.
Wenn sich Ihre Fingernagelplatte gelegentlich löst, müssen Sie sich wahrscheinlich von einem Endokrinologen behandeln und Ihren Hormonspiegel korrigieren lassen.
Die Spezialisten des Zentrums behandeln die Nagelplatte bei Onycholyse an Füßen und Händen professionell und schmerzlos mit modernen Geräten.
Sie werden auch Empfehlungen für die häusliche Pflege geben, um ein erneutes Auftreten zu vermeiden.
Lesen Sie mehr:- Die Ponseti-Methode.
- Ponseti-Reithosen.
- Sesambeine des Sprunggelenks.
- 1 Jahr altes Kind mit Klumpfuß.
- Angeborener Klumpfuß.
- Foto von geschabten Füßen.
- Klumpfuß bei 7-jährigen Kindern.
- Klumpfuß.
