Die Behandlung unterliegt keinen saisonalen Einschränkungen. Sie kann bereits im Sommer durchgeführt werden.
- Wie Sie Ihre Stimme wiedererlangen und Ihre Stimmbänder heilen können
- Wie die Stimme entsteht
- Symptome einer Verstauchung des Handgelenks
- Wie werden Bänderzerrungen im Handgelenk behandelt?
- Symptome einer Verstauchung oder eines Risses
- Mögliche Komplikationen
- Indikationen für einen chirurgischen Eingriff
- Kontraindikationen für eine Operation
- Anzeichen und Symptome einer Kreuzbandverletzung
- Ausmaß der Kreuzbandschädigung
- Wie äußert sich die Verletzung?
- Das Wesentliche des diagnostischen Verfahrens
- Symptome
- Diagnose
- Funktionen des parodontalen Ligaments
- Erkrankungen des parodontalen Ligaments
- Welche Geräte werden für das SMAS-Lifting verwendet?
- In welchem Alter kann ich mich einem Ultraschall-Facelifting unterziehen?
- Wie oft kann ich mich einer SMAS-Lift-Behandlung unterziehen?
- Wie lange hält die Wirkung der Behandlung an?
Wie Sie Ihre Stimme wiedererlangen und Ihre Stimmbänder heilen können


Unsere Stimme ist unser wichtigstes Kommunikationsmittel. Mit ihr übermitteln wir anderen Informationen und können uns zu verschiedenen Themen äußern. Für manche Menschen ist die Stimme ein wesentlicher Bestandteil ihres Berufs und eine Möglichkeit, Geld zu verdienen (z. B. für Sänger oder Sprecher). Unsere Stimme ist jedoch nicht immer laut und deutlich. Wie jedes andere menschliche Organ oder System kann auch unser Stimmapparat versagen.
Ein Zustand, in dem die Stimme erschlafft und heiser wird, wird Dysphonie genannt. Ein vorübergehender Verlust der Stimme wird als Aphonie bezeichnet.
Eine fehlende oder hängende Stimme ist ein echtes Problem, vor allem in Sprechberufen.
Warum also tritt dieses Problem auf? Welche Behandlung kann es schnell und wirksam beseitigen? Welche vorbeugenden Maßnahmen können helfen, Aphonie in Zukunft zu vermeiden? Antworten auf diese und andere Fragen finden Sie in unserem neuen Artikel.
Wie die Stimme entsteht
Um zu verstehen, warum Ihre Stimme ein Problem ist, müssen Sie den Mechanismus der Stimme verstehen. Die Stimmbänder, die sich im Kehlkopf befinden, spielen eine zentrale Rolle für die Stimme. Sie bestehen aus Muskeln und Bindegewebe. Zwischen den Saiten befindet sich ein Abstand – der Stimmbandspalt. Wenn ein Mensch schweigt, ist dieser Spalt weit geöffnet, während er sich beim Sprechen oder Schreien verengt. Ein Ton entsteht, wenn ein Luftstrom aus der Lunge durch die Kehle strömt und die Stimmbänder zum Schwingen und Flattern bringt. Die Bänder müssen straff und geschlossen sein, wenn die Luft durch sie strömt. Wenn sich die Stimme einer Person senkt oder hebt, bedeutet dies logischerweise, dass die Stimmbänder nicht dicht aneinander liegen. In diesem Fall kann eine Person nur flüstern: Das Flüstern wird durch das Reiben des Luftstroms an den Kehlkopfwänden verursacht.
Stimmbandprobleme werden am häufigsten mit infektiösen Erkrankungen der oberen Atemwege in Verbindung gebracht, aber Sie wären überrascht, wenn Sie wüssten, dass Erkrankungen des Rachens nur die Spitze des Eisbergs sind.
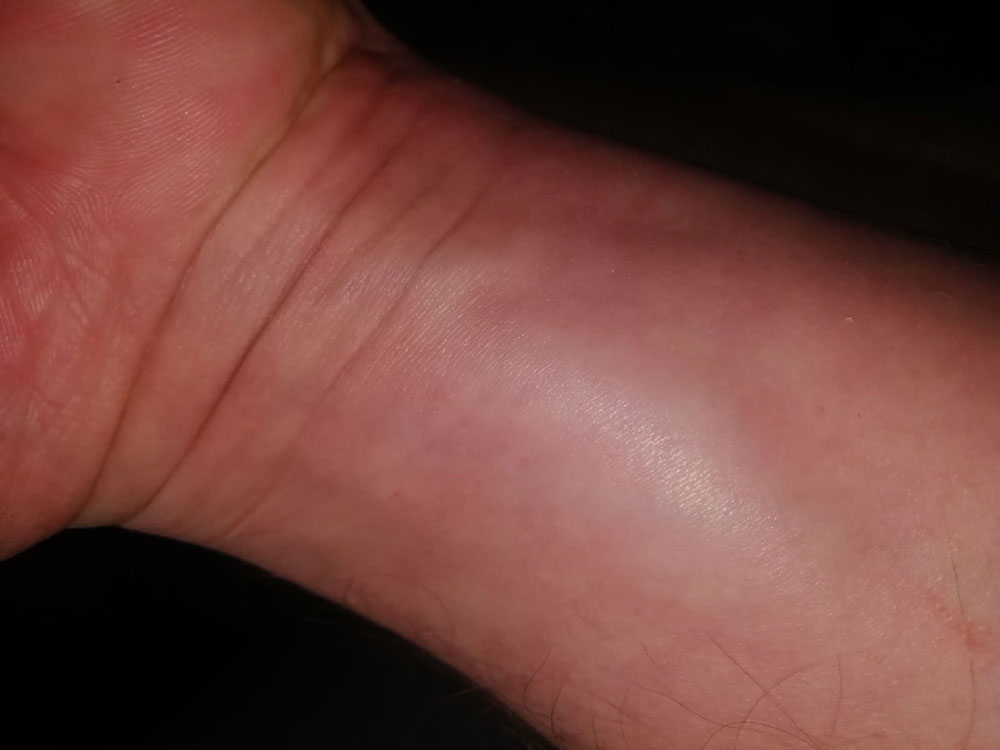
Symptome einer Verstauchung des Handgelenks
Bei einer Verstauchung werden Blutgefäße, Bindegewebe oder Nervenfasern beschädigt. Dieser Prozess wird begleitet von:
Bei der Entstehung einer Handgelenksverstauchung lassen sich drei Stadien unterscheiden:
- leichter Verletzungsgrad – Mikroriss des Bandes – mäßige Schmerzen, keine Schwellung;
- mittelschwer – Teilriss – Schmerzen sind deutlich spürbar, die Beweglichkeit ist eingeschränkt, Schwellungen und Einblutungen sind vorhanden;
- schwer – Bänderriss – ausgedehnte Schwellungen und Hämatome, starke und akute Schmerzen, Bewegungsunfähigkeit.
Wie werden Bänderzerrungen im Handgelenk behandelt?
Der Behandlungsprozess hängt vom Ausmaß der Verletzung ab. Die verletzte Gliedmaße wird mit schmerzstillenden und entzündungshemmenden Medikamenten behandelt. Dies ist in der Regel ein langfristiger Prozess. Es ist nicht nur wichtig, die Schmerzen zu lindern, sondern auch die Voraussetzungen für die Regeneration des beschädigten Gewebes zu schaffen.
Bei einer Verstauchung des Handgelenks, bei der mehr als die Hälfte der Fasern intakt ist, erfolgt die Behandlung konservativ und es wird für 2-3 Wochen ein Verband angelegt. Nach dieser Zeit wird dem Patienten empfohlen, eine elastische Schiene oder Orthese zu tragen.
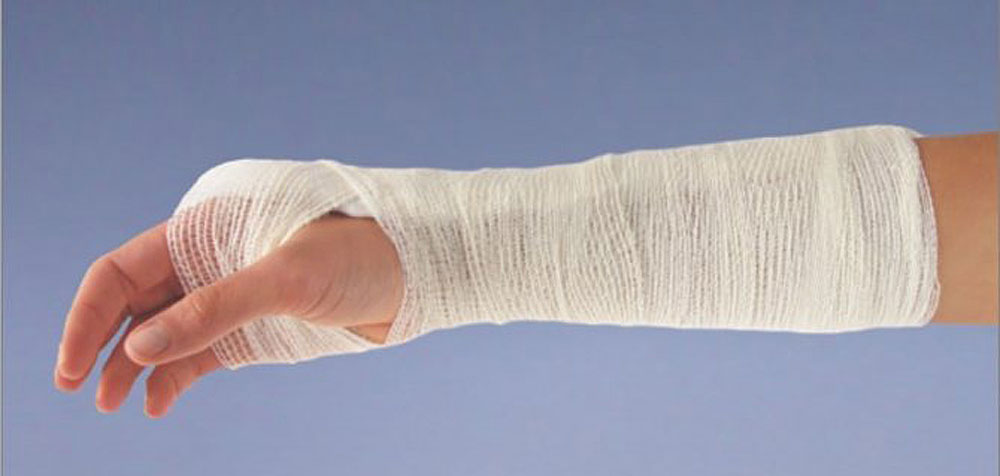
Der Schutz vor Verletzungen und die Wiederherstellung der Beweglichkeit und Funktion erfolgt durch Taping, d. h. Ruhigstellung der Hand mit Tapes, und die chirurgische Behandlung eines vollständigen Risses durch Vernähen der Bänder.
Auch Physiotherapie hilft bei der Rehabilitation:
Die Rehabilitation kann bereits am Tag nach der Verletzung beginnen, indem die Hand bewegt und mit wärmenden Medikamenten massiert wird.
Eine rechtzeitig begonnene Behandlung sorgt dafür, dass in Zukunft keine Beschwerden mehr auftreten.
Symptome einer Verstauchung oder eines Risses
Die Symptome einer Bänderverletzung im Ellenbogen treten unmittelbar nach der Verletzung auf, werden aber mit der Zeit immer stärker. Wenn eine Verstauchung oder Zerrung auftritt, treten Symptome auf wie
- Schmerzen beim Bewegen des Ellbogens oder beim Kontakt mit der verletzten Stelle;
- Schwellung und leichte Schwellung im verletzten Bereich;
- Verfärbungen der Haut, Blutergüsse
- charakteristische Knackgeräusche im verletzten Ellenbogen;
- eingeschränkte Beweglichkeit des Gelenks.
Die Ärzte unterscheiden drei Arten von Verletzungen mit den folgenden charakteristischen Symptomen:
- Entzündung des medialen Epikondylus – begleitet von Schmerzen im inneren Teil des Ellenbogens. Die Schmerzen verstärken sich beim Beugen des Handgelenks. Sie wird auch als Golfer-Ellenbogen‘ bezeichnet.
- Epicondylitis – der Schmerz tritt nur bei aktiver Bewegung des Ellenbogens auf. Das Schmerzsyndrom verstärkt sich beim Zusammendrücken der Hand. Die Epicondylitis äußert sich nicht äußerlich. Die übliche Bezeichnung ist ‚Tennisarm‘.
- Die mediale Epicondylitis ist durch Schmerzen an der Innenseite des Ellenbogengelenks und Schwellungen gekennzeichnet. Der Schmerz lässt in Ruhe nach, aber die Beschwerden kehren zurück, wenn die körperliche Aktivität wieder aufgenommen wird. Ein anderer Name dafür ist ‚Baseballer-Ellbogen‘.
Beim ersten Verdacht auf eine Gewebeschädigung sollte sofort ein Arzt zur Diagnose aufgesucht werden, da Zeitverlust und unzureichende Behandlung zu irreversiblen Folgen führen können.
Mögliche Komplikationen
Ohne Diagnose oder Selbstbehandlung können selbst geringfügige Verletzungen des Ellenbogengelenks zu folgenden Folgen führen
- Arthrose – Schädigung des Gelenkknorpels;
- Nervenschäden am Unterarm oder an der Schulter;
- Dauerhafte Einschränkung der Beweglichkeit, etc.
Alle Komplikationen erschweren die Behandlung der zugrunde liegenden Schäden, und die Auswirkungen der oben genannten Erkrankungen sind lang anhaltend. Daher wird dringend empfohlen, bei den ersten Symptomen, die auf einen Bänderschaden im Ellenbogengelenk hinweisen, einen Arzt aufzusuchen.
Indikationen für einen chirurgischen Eingriff
Die arthroskopische ACL-Rekonstruktion des Kniegelenks wird nicht unmittelbar nach dem Vorfall durchgeführt, um Komplikationen zu vermeiden. In der Regel wird die Operation erst geplant, wenn die Entzündung und die Schwellung abgeklungen sind. Während dieses Zeitraums wird eine kompetente konservative medizinische Versorgung und die Ruhigstellung der Extremität organisiert.
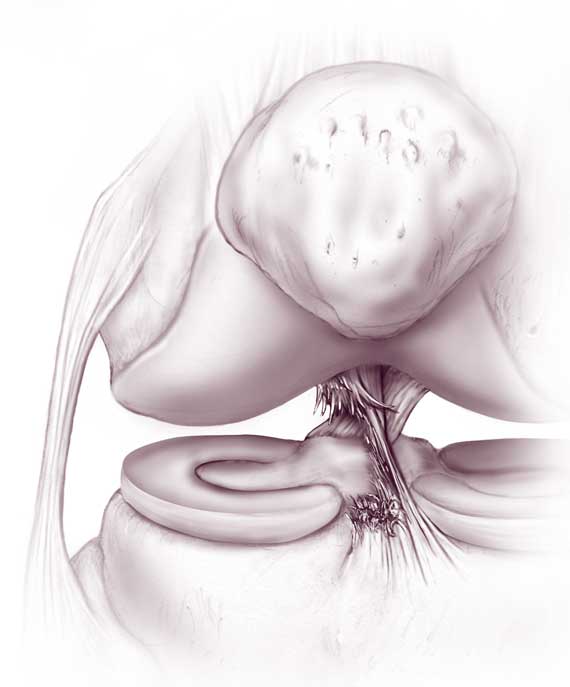
Muss ich mich bei Problemen nach einer gewissen Zeit einer ACL-Rekonstruktion des Knies unterziehen? Es gibt bestimmte Faktoren, die eindeutig für eine arthroskopisch-plastische Operation sprechen, z. B.
- Riss des Querbandes auf der gesamten Breitenlinie;
- absolute Trennung der Fasern vom Ansatzpunkt am Knochen;
- Teilschaden mit ausgeprägter Knieinstabilität;
- erfolglose Plikation eines beschädigten VKB, das das Kniegelenk aufgrund eines abnormalen Transplantats nicht stabilisieren konnte;
- chronisch wiederholte Verrenkungen und Zerrungen;
- Unwirksame konservative Behandlung.
Wichtig: Noch einmal sei daran erinnert, dass die rekonstruktive Chirurgie nicht unmittelbar nach der Verletzung durchgeführt wird, was aber nicht bedeutet, dass der Verletzte nicht die Hilfe eines Unfallchirurgen benötigt. Um das Problem nicht zu verschlimmern, sollten Sie sich sofort untersuchen lassen, qualifizierten fachärztlichen Rat einholen und sofort handeln! Ausnahmsweise kann eine sofortige Operation sowohl bei einer ausgedehnten kombinierten Verletzung (Riss des vorderen Kreuzbandes in Kombination mit Knochen-, Meniskus- und anderen Bandschäden) als auch bei Sportlern, die schnell in den Profisport zurückkehren wollen, durchgeführt werden.
Kontraindikationen für eine Operation
Obwohl die VKB-Rekonstruktion aufgrund ihrer hohen Wirksamkeit und minimalen Invasivität zu den beliebtesten Verfahren gehört, ist sie nicht für jeden geeignet. Gegenanzeigen gibt es zum Glück nicht viele:
- Ausgeprägte Kontrakturen des Gelenks;
- lokale Hautinfektionen, Entzündungen, eitrige Abszesse, Geschwüre;
- Schwere Anomalien des Herzens, der Atmungsorgane, der Venen und Blutgefäße in den Beinen;
- Jede chronische Krankheit, die sich verschlimmert hat;
- Allergie gegen die für die Anästhesie verwendeten Medikamente.
Wenn eine Transplantation von körpereigenen Sehnen des Quadriceps femoris oder der Patellabänder vorgeschlagen wird und der Patient Probleme mit den muskulotendinösen Komponenten des Beuge-/Streckapparats hat, kann dieses Verfahren nicht durchgeführt werden. Allerdings kann ihm eine von zwei Alternativen angeboten werden: ein Allograft oder ein Legamis-Implantat. Dies gilt natürlich nur, wenn die Klinik solche Leistungen anbietet.
Anzeichen und Symptome einer Kreuzbandverletzung
Die ersten Symptome einer Kreuzbandverletzung treten unmittelbar nach dem Kontakt mit dem traumatischen Ereignis auf. Es handelt sich um einen stechenden Schmerz, der Sie zwingt, die Belastung des verletzten Beins einzustellen. Weitere Anzeichen für eine Verletzung des vorderen Kreuzbandes sind:
- Das verletzte Gelenk ist geschwollen;
- Blutergüsse und Hämatome erscheinen auf der Hautoberfläche;
- Blutansammlungen im Gelenk, wodurch sich das Knie von innen steif anfühlt;
- die Kniescheibe ist ballastiert (bewegt sich frei auf und ab);
- Knirschen und Krepitationen treten auf, wenn man versucht, das Gelenk zu ertasten;
- Stark ausgekugelte Knie können aufgrund einer starken Blutansammlung in der Gelenkhöhle instabil erscheinen.
Die klinischen Symptome von Kreuzbandverletzungen nehmen in den ersten 3-5 Tagen zu und klingen dann allmählich ab. Wenn eine therapeutische Punktion des Gelenks durchgeführt und das Blut entfernt wird, kann bereits am Tag nach der medizinischen Manipulation eine Besserung eintreten. Geschieht dies nicht, deuten die Symptome einer vorderen Kreuzbandverletzung auf eine sich entwickelnde Hämarthrose hin. Bei dieser Krankheit kann sich die Synovialmembran des Knorpels im Inneren des Knies durch die Ablagerung von zerfallenden roten Blutkörperchen deformieren. Es kommt zu einer autogenen Entzündung, um die Reste des zerfallenden Blutes zu beseitigen. Dieser Prozess kann zwei bis drei Wochen dauern. In dieser Zeit kommt es zu einer Knorpelzerstörung im Gelenk. Es kann das klinische Bild einer sekundären posttraumatischen Osteoarthritis auftreten.
Ausmaß der Kreuzbandschädigung
Das vordere Kreuzband ist in drei verschiedenen Graden geschädigt:
- Der erste ist durch einen kleinen intramedullären Riss gekennzeichnet, bei dem die Beweglichkeit des Schienbeins nicht wesentlich eingeschränkt ist;
- Der zweite ist ein Teilriss der Bandfaser mit vollständiger Ruhigstellung und der Unfähigkeit, das Bein im Knie zu beugen und zu strecken;
- Die dritte Form ist der vollständige Riss mit Instabilität des Gelenks, Unfähigkeit, mit Unterstützung der verletzten Gliedmaße zu gehen, schneller Blutansammlung in der Gelenkkapsel und Entwicklung einer Hämarthrose.
Kreuzbandverletzungen können mittels MRT und Ultraschall diagnostiziert werden. Die Erstbehandlung wird von einem Unfallchirurgen durchgeführt. Die Rehabilitation wird von einem Orthopäden oder Chiropraktiker durchgeführt.
Wie äußert sich die Verletzung?
Im Gegensatz zu Verrenkungen des Muskelgewebes der Hüfte treten Hüftbandverletzungen sofort und akut auf. Zu den charakteristischen Symptomen gehören:
- ein scharfer, pochender, oft stechender Schmerz im Bereich des Bandes (der von der Innenseite des Oberschenkels aus empfunden wird);
- Es kann ein Taubheitsgefühl oder Kribbeln im Oberschenkel auftreten;
- Schwellung und Rötung der Haut um das Hüftgelenk können nach 5 bis 20 Minuten auftreten, wenn keine Reaktion erfolgt;
- Einschränkung der Beweglichkeit;
- anhaltendes Druckgefühl auf die Bänder.
Das Wesentliche des diagnostischen Verfahrens
Wie bei Verrenkungen aller anderen Körperteile kann das Ausmaß der Hüftverletzung von leicht bis besonders schwer (wenn ein Teil des Knochens abgelöst ist) reichen. Die eindeutige Bestimmung des Ausmaßes der Verletzung ist die erste Aufgabe der Hüftdiagnose. Zu diesem Zweck führt der Unfallchirurg folgende Untersuchungen durch:
- eine objektive Untersuchung mit Palpation, Perkussion und Funktionstests;
- eine Anamnese der Bedingungen, unter denen die Symptome der Verstauchung aufgetreten sind;
- Arthroskopie.
Zur Kontrolle der Integrität der knöchernen Strukturen können Röntgenaufnahmen erforderlich sein. Besteht der Verdacht auf eine Bänderentzündung, wird eine Ultraschalluntersuchung empfohlen. Eine klinische Analyse der Gelenkflüssigkeit im Hüftgelenk wird als Zusatzuntersuchung erforderlich sein.
Symptome

- Schmerzen und Schmerzen an der Innenseite des Ellenbogens, insbesondere beim Versuch, einen Ball zu werfen
- Klicken oder Knacken des Krummstabs oder Unbehagen bei Verletzungen
- Schwellung und Bluterguss (nach 24 Stunden) an der Verletzungsstelle an der Innenseite des Unterarms im Bereich des Ellenbogens und darüber, wenn ein Riss vorhanden ist.
- Unfähigkeit, mit voller Kraft zu werfen, Verlust der Ballkontrolle
- Steifheit im Ellbogen, Unfähigkeit, den Ellbogen zu strecken
- Übelkeit oder Kribbeln in den Fingern
- Beeinträchtigung der Handfunktion, z. B. beim Greifen und bei feinen Bewegungen.
Diagnose
Schmerzen auf der medialen Seite des Ellenbogens, Schmerzen direkt über dem ulnaren Seitenband und spezifische Funktionstests, die die Belastung des Bandes wiedergeben, können bei der Diagnose einer Bandverletzung hilfreich sein. Zu den spezifischen physikalischen Tests gehört der Valgusbelastungstest, bei dem eine Kraft auf den Ellbogen ausgeübt und der Bewegungsumfang getestet wird. Dies ist möglicherweise der empfindlichste Funktionstest.
Die MRT ist die beste Methode zur Darstellung der Weichteile des Ellenbogengelenks. Kleine Risse im unteren (innersten) Teil des Bandes sind besonders gut zu sehen, wenn Kontrastmittel verabreicht (in den Ellbogen gespritzt) wird, da solche Verletzungen ohne Kontrastmittel nicht sichtbar sind.
Eine kleine Verletzung kann spontan ausheilen.
Eine konservative Behandlung ist für die meisten Patienten angezeigt, denen es gelingt, zu einer normalen Tätigkeit zurückzukehren. Die konservative Behandlung umfasst die Einnahme von NSAID-Schmerzmitteln (Ibuprofen, Aspirin), kalte Umschläge auf die verletzte Stelle, die Ruhigstellung des Ellenbogens, das Tragen einer Schiene und Physiotherapie. Eine chirurgische Behandlung ist in der Regel nur bei einer kleinen Zahl von Patienten mit einem Bänderriss oder bei anhaltenden Schmerzen, Funktionsstörungen des Arms oder der Gefahr eines Bänderrisses erforderlich. Bei diesen Patienten handelt es sich meist um Baseballspieler.
Die ‚Tommy John‘-Operation.
Bei Patienten mit akutem Bänderriss, bei denen eine konservative Behandlung unwirksam ist und die weiterhin Baseball spielen möchten, ist eine chirurgische Rekonstruktion (Wiederherstellung des Bandes unter Verwendung anderer Gewebe) erforderlich. Diese Operation wird als Tommy-John-Operation bezeichnet und ist nach dem Spieler benannt, dessen Karriere durch die Rekonstruktion des Bandes durch Dr. Frank Job gerettet werden konnte.
Das Band kann mit einer Vielzahl von Weichteiltransplantaten rekonstruiert werden, die dem Patienten entnommen werden, am häufigsten wird jedoch die Sehne des palmaren Unterarmmuskels verwendet. Der Grund dafür ist, dass diese Sehne ähnliche biomechanische Eigenschaften wie das ursprüngliche Band aufweist, und da ihr Fehlen keine Folgen hat, ist sie ein idealer Bandersatz. Einige Patienten verfügen nicht über die ursprüngliche Palmar-Muskelsehne und benötigen daher alternative Transplantate für die Rekonstruktion, beispielsweise die Strecksehnen der unteren Gliedmaßen.
Funktionen des parodontalen Ligaments
Mit seinen verschiedenen Bestandteilen hat das Ligamentum mehrere wichtige Funktionen.
- Es ist sowohl stützend als auch stoßdämpfend. Die Kollagenfasern müssen den Zahn fest im Acetabulum halten, die Kaukräfte gleichmäßig verteilen und den Druck kontrollieren. Dies wird durch die Elastizität und das Rückstellvermögen der Fasern erreicht. Wenn der Mensch zubeißt, dehnen sie sich und der Zahn schiebt sich tiefer in den Boden der Hüftpfanne. Und wenn der Druck aufhört, ziehen sich die Fasern wieder zusammen und bringen den Zahn in seine ursprüngliche Position zurück.
- Barriere. Das Band verhindert, dass gefährliche Stoffe und Mikroorganismen in die Zahnwurzel eindringen. Für diese Aufgabe sind Makrophagen und Mastzellen zuständig.
- Trophisch. Ein ausgedehntes Netz von Blut- und Lymphgefäßen versorgt das Zementum mit Nährstoffen.
- Rezeptiv und reflexiv. Nerven und Rezeptoren nehmen mechanische Reize wahr und regulieren reflexartig die Kauvorgänge: Sie senden Impulse, die die Kaumuskeln zur Kontraktion veranlassen.
- Plastisch. Beinhaltet die Regeneration von Geweben, die durch physiologische oder pathologische Prozesse verloren gegangen sind. Fibroblasten, Osteoblasten und Zementoblasten helfen bei diesem Prozess [1].
Erkrankungen des parodontalen Ligaments
Das parodontale Ligament kann sich entzünden, verursacht durch ein Trauma (z. B. Biss auf einen sehr harten Gegenstand), durch Krankheitserreger oder durch Medikamente, die bei der zahnärztlichen Behandlung verwendet werden und durch den Wurzelkanal in den Zahnhalteapparat gelangt sind.
- Akute apikale oder apikale Parodontitis. Die parodontale Schädigung führt zu einer intensiven Gewebereaktion, die in der Regel auf das parodontale Ligament beschränkt ist. Es beginnt ein entzündlicher Prozess, der von ständigen und zunehmenden Schmerzen begleitet wird. Eiter sammelt sich in der Nähe der Wurzelspitze an und lässt sich nur schwer ableiten. Wird nicht eingegriffen, verschlimmert sich der Prozess und führt häufig zu schwerwiegenden Komplikationen.
- Chronische apikale Parodontitis (apikales Granulom). Sie kann auf die akute Form folgen, wenn Eiter durch den Wurzelkanal des Zahns austritt. Es handelt sich auch oft um eine eigenständige Erkrankung, die durch eine Pulpanekrose ausgelöst wird.
Die chronische Parodontitis verläuft in der Regel asymptomatisch und wird bei einer Röntgenuntersuchung oder unter akuten Bedingungen festgestellt.
Kozlov V.I., Zahnarzt und Chirurg der höchsten Kategorie [3].
Das parodontale Ligament spielt eine wichtige Rolle im Komplex des Zahnfleischgewebes. Es ist in der Lage, die Zähne unter Kaudruck zu halten, ohne dass sie sich lockern und herausfallen. Um ein vollständiges Gebiss über Jahre hinweg zu erhalten, sollten parodontale Probleme sofort von einem Zahnarzt erkannt werden.
Liste der Quellen:
- Sakharuk N. A., Volkova M. N. Parodontalerkrankungen: Klinik, Diagnose, Prävention und Behandlung: ein pädagogischer und methodischer Leitfaden. Vitebsk: VSMU, 2014 // URL: https://elib.vsmu.by/bitstream/123/6947/1/Sakharuk-NA_Bolezni%20periodonta%20klinika%20diagnostika%20profilaktika%20i%20lechenie_2014.pdf (Zugriff am 10.12.2020).
- Samusev R. P., Dmitrienko S. V., Krayushkin A. I. Fundamentals of clinical dental morphology. M.: Publishing House ‚ONYX 21st century‘: Mir i Obrazovanie, 2002 // URL: https://iknigi.net/avtor-rudolf-samusev/21113-osnovy-klinicheskoy-morfologii-zubov-uchebnoe-posobie-rudolf-samusev/read/page-17.html (Zugriff am 10.12.2020).
- Fachartikel über Parodontitis des Zahnarztes und Chirurgen Kozlov V.I. // URL: https://probolezny.ru/periodontit/ (Zugriff am 10.12.2020).
- Borovsky E.V.. Therapeutische Zahnheilkunde: Lehrbuch für Studenten der medizinischen Universitäten. Moskau: Medizinische Informationsagentur, 2003. // URL: https://www.booksmed.com/stomatologiya/153-terapevticheskaya-stomatologiya-borovskij.html (Zugriff am 10.12.2020).
Welche Geräte werden für das SMAS-Lifting verwendet?
Für die Behandlung werden spezielle Produkte mit HIFU verwendet. Mit diesen kann man mit hochintensivem Ultraschall gezielt bestimmte Bereiche des Gesichts und des Körpers behandeln. Die Geräte unterscheiden sich in Wellenlänge und Leistung sowie in einer Reihe von technischen Parametern.
Doublo, Ultraformer und Ulthera sind einige der besten Geräte, die derzeit für das SMAS-Lifting zur Verfügung stehen. In unserer Klinik verwenden wir den Ultraformer III, ein Gerät der neuen Generation, das fokussierten Mikro- und Makro-Ultraschall bis in eine bestimmte Tiefe in die Dermisschichten ‚liefert‘. Durch diese Behandlung werden die Kollagen- und Elastinfasern geschrumpft und die Schicht weiter regeneriert.
Dieses Gerät kann als vollwertige Alternative zur Operation bezeichnet werden, da es ein breites Spektrum von Alterungsproblemen im Gesicht und am Körper behandeln kann. Dem Gerät liegt eine große Anzahl von Multikartuschen bei, so dass die Tiefe der Gewebebestrahlung gewählt werden kann (von 1,5 bis 13 mm). Dies ist notwendig, um eine Überbelichtung empfindlicher Gesichtspartien zu vermeiden und den gewünschten Effekt in Bereichen mit tiefen SMAS-Ablagerungen zu erzielen.
Ein weiterer wichtiger Vorteil des Geräts ist die Sicherheit zu jeder Zeit. Die Wirksamkeit des Geräts mit HIFU hängt nicht von der Sonneneinstrahlung ab, die Technik kann jederzeit und bei jedem Hautfototyp durchgeführt werden. Wenn Sie also nach der besten Lösung für das SMAS-Lifting suchen, empfehlen wir Ihnen den Ultraformer III.
In welchem Alter kann ich mich einem Ultraschall-Facelifting unterziehen?
Bei dieser Frage ist alles individuell. Das Verfahren wird am häufigsten für Patienten über 40 empfohlen, da sich in diesem Alter die Hautveränderungen am stärksten bemerkbar machen und der Effekt am effektivsten ist.
Aber auch hier gilt, dass alles eine individuelle Angelegenheit ist. Es ist nicht ungewöhnlich, dass Patienten im Alter von 30-35 Jahren ein SMAS-Lifting benötigen. Zum Beispiel, wenn ausgeprägte Falten und Gewebeschwund vorhanden sind.
Ab einem Alter von 55-60 Jahren liefert die Methode ebenfalls gute Ergebnisse und kann bei Bedarf mit anderen Verjüngungsmethoden kombiniert werden. In seltenen Fällen kann das SMAS-Lifting sogar schon im Alter von 25-30 Jahren durchgeführt werden. Zuvor ist jedoch eine Konsultation mit einem Spezialisten erforderlich. Es ist möglich, dass die Kosmetikerin eine andere Methode vorschlagen kann, um bestehende Probleme zu korrigieren.
Wie oft kann ich mich einer SMAS-Lift-Behandlung unterziehen?
Es ist wichtig zu wissen, dass die Wirkung der Behandlung nicht sofort eintritt – im Durchschnitt dauert es 3-4 Monate, bis das Endergebnis sichtbar ist. Es hält 18-24 Monate an, seltener ist der Effekt bis zu 3 Jahren sichtbar.
Wie lange muss ich warten, bevor ich ein CMAS-Lifting durchführen lassen kann? Die Behandlung sollte 2-3 Jahre nach der ersten Behandlung wiederholt werden. Es macht keinen Sinn, den Eingriff früher durchzuführen, da kein zusätzlicher Effekt erzielt werden kann.
Häufig glauben Patienten, dass das CMAS-Lifting für den Körper schädlich ist, so dass der Eingriff nur eine begrenzte Anzahl von Wiederholungen zulässt. Tatsächlich geben viele Experten auf die Frage, wie oft ein CMAS-Lift durchgeführt werden sollte, eine Zahl von 2-3 Behandlungen an. In Wirklichkeit gibt es jedoch keine feste Grenze und die Anzahl der Lifts ist individuell.
Wie lange hält die Wirkung der Behandlung an?
Die Technik liefert lang anhaltende Ergebnisse für mehrere Jahre. Wie bereits erwähnt, kann niemand eine genaue Zahl nennen – vieles hängt von den individuellen Hautmerkmalen, der Art der Alterung, dem Lebensstil usw. ab. In der Regel hält das Ergebnis eines SMAS-Lifts 2-3 Jahre an, in seltenen Fällen bis zu 5 Jahre. Der Eingriff sollte erst dann durchgeführt werden, wenn der Effekt vollständig verschwunden ist, um die subkutane Fettschicht nicht zu schädigen.
Lesen Sie mehr:- Lakritz ist.
- Das Ligamentum pubicum, wo es sich befindet Foto.
- Bänderzerrung am Knöchel, ICD.
- Behandlung von Bänderrissen im Sprunggelenk.
- Anatomie der Syndesmose.
- Foto einer Knöchelfraktur.
- Beschädigte Bänder des Sprunggelenks Foto.
- Foto: Fraktur des Außenknöchels.
