Die MRT bietet Ärzten eine hervorragende Möglichkeit, komplexe Erkrankungen zu diagnostizieren, z. B.

- Ultraschall der unteren Gliedmaßen (endgültig)
- Muskelhernie in der Ultraschalluntersuchung
- URSACHEN DES SEITENBANDRISSES
- SYMPTOME EINER KOLLATERALBANDVERLETZUNG
- Wie läuft eine MRT-Untersuchung des Knöchels ab?
- Vorbereitung auf das Verfahren
- Behandlung eines Risses des vorderen Wadenbein- und Sagittalgelenksbandes
- Auswertung
- Beispiel für eine MRT-Aufnahme des Sprunggelenks
- Kontraindikationen
- Vorbeugung: Tipps zur Vorbeugung
- Mögliche Erkrankungen
- Vereinbaren Sie einen Termin HNO-Arzt Sie können telefonisch einen Termin vereinbaren
- Professionelle medizinische Hilfe
- Gründe für die Verschreibung einer Operation
- Volkstümliche Behandlungsmethoden
- Diagnose von Knieschmerzen
- Welcher Arzt kann helfen?
- Unsere Spezialisten
- Honorare
Ultraschall der unteren Gliedmaßen (endgültig)
Das vordere talocrurale Band (ATL), eines der biomechanisch wichtigsten Bänder des Sprunggelenks, ist auch das am häufigsten verletzte Band und wird durch eine abnormale Spannungsumkehr verursacht. Um das Band zu identifizieren, muss vor der Ultraschalluntersuchung in der Transversalebene entweder das äußerste distale Ende der Fibula ertastet oder lokalisiert werden. Der Schallkopf sollte dann nach vorne und leicht anterior bewegt werden, bis Fibula und Talus sichtbar sind. Ein schräg liegendes PTMS kann aufgrund der Anisotropie leicht hypoechoisch sein, aber eine Änderung des Schallkopfwinkels mit Hilfe des Fersen-Zehen-Manövers sollte ein normales echogenes Fasermuster zeigen.
PTMS-Verletzungen zeigen im Ultraschall der unteren Gliedmaßen ähnliche Symptome wie andere Bandverletzungen. Bei akuten partiellen Rupturen ist das Band hypoechoisch mit einigen intakten Fasern. Bei akuten Vollrupturen sind die Fasern diskontinuierlich oder nicht vorhanden und werden durch ein heterogenes Hämatom ersetzt. Rupturfrakturen sind als echogene Herde in der Nähe der Bandansatzstellen erkennbar. Die dynamische Bildgebung mit dem ‚anterioren Schubladentest‘ kann helfen, zwischen partiellen und vollständigen Rissen zu unterscheiden. Bei der Ultraschalluntersuchung der unteren Gliedmaßen kann die Bewegung des Plateaus helfen, intakte Bandfasern sichtbar zu machen, und eine asymmetrische Subluxation des vorderen Plateaus weist auf eine Bandinsuffizienz hin. Dieses Manöver wird durchgeführt, wenn sich der Patient in supinierter Position befindet, die Sonde über dem Talar-Band platziert wird und der hintere Teil des Fersenbeins belastet wird. Bei einem chronischen Riss kann das Band fehlen, verdünnt oder verdickt sein, aber der Patient sollte keine begleitenden Drucksymptome haben. Besteht der Verdacht auf eine Kollateralbandverletzung am Knöchel, sollte auch das Ligamentum calcaneopoas untersucht werden, das in der Regel als Folge eines PTMS-Risses reißt und sich als hypoechoisches und verdicktes Band neben dem Calcaneus zeigt.
Muskelhernie in der Ultraschalluntersuchung
Muskelhernien stellen häufig ein diagnostisches Dilemma dar, da sich die Patienten von Schmerzen, kosmetischer Masse oder der Sorge um eine Schwellung leiten lassen können. Eine Muskelhernie entsteht, wenn ein normaler Muskel aus seinem normalen anatomischen Kompartiment (Hülle) durch einen Defekt in der darunter liegenden Faszie in das subkutane Fett vorsteht. Nahezu 90 % der Muskelhernien, die im Ultraschall zu sehen sind, treten an den unteren Gliedmaßen auf. Am häufigsten ist der Musculus tibialis anterior betroffen, oft aber auch das Wadenbein, die Wade, der Soleus, der Quadrizeps und die Hamstring-Muskeln. Die damit verbundenen Schmerzen können auf eine vorübergehende Muskelkompression oder eine oberflächliche Nerveneinklemmung zurückzuführen sein; einige haben jedoch einen Zusammenhang mit dem chronischen Kompartmentsyndrom beschrieben, das eine andere Ätiologie der Schmerzen darstellen kann. Die Behandlung hängt von der Symptomatik ab und kann je nach der Gewissheit, dass die Läsion gutartig ist, variieren. Die Patienten erhalten eine Therapie, die von einer Änderung der Aktivität, Kompressionsstrümpfen und nicht-steroidalen entzündungshemmenden Medikamenten bis hin zu einer Operation mit Fasziotomie reicht.
Bei der Ultraschalluntersuchung können bestimmte technische Überlegungen die Diagnosegenauigkeit verbessern. Die Muskelmasse sollte manuell abgetastet und mit einem Stift markiert werden, da Anomalien mit einer Ultraschallsonde schwer zu ertasten sein können. Die freie Verwendung des Gels als Surrogat ermöglicht eine leichte Kompression, um sicherzustellen, dass die Hernie nicht verkleinert oder verdeckt wird, und die dynamische Beurteilung während der Muskelkontraktion oder bei der Lagerung des Patienten kann die Hernie hervorheben.
Eine normale Faszie sollte im Ultraschall als dünne echogene Linie direkt über dem Muskel erscheinen. Eine muskuläre Hernie wird diagnostiziert, wenn die Bildgebung einen Defekt in der echogenen Faszie zeigt, bei dem ein Teil des darunter liegenden Muskels durch die Faszie hindurch und über sie hinausragt und oft eine Pilzform annimmt. Die Muskelhernie kann etwas weniger echogen sein als der angrenzende normale Muskel und kann sekundär auf Anisotropie oder Muskelschwund zurückzuführen sein. Gelegentlich wird festgestellt, dass Blutgefäße die Faszie an der Verletzungsstelle kreuzen, und es wird vermutet, dass dies eine mögliche Ursache für eine fokale Schwäche der Faszie ist.
URSACHEN DES SEITENBANDRISSES
Schäden an den Seitenbändern können bei Sportarten wie Skifahren oder Fußball auftreten. Bei einem direkten Aufprall auf die Außenfläche des Knies öffnet sich der Gelenkspalt auf der Innenseite des Knies, wodurch das innere Seitenband überdehnt wird und reißt.
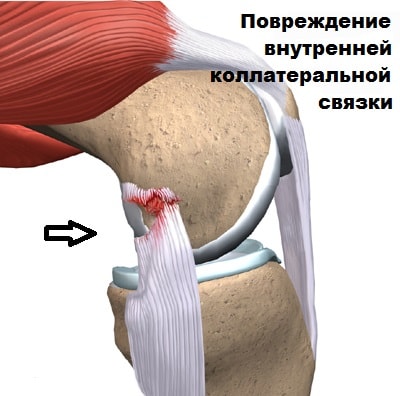
Wenn die Einwirkung der schädigenden Substanz anhält und sich der Gelenkspalt weiter öffnet, kommt es zu einer sukzessiven Ruptur des vorderen Kreuzbandes und des Innenmeniskus. Eine Verletzung des äußeren Seitenbandes entsteht in der Regel durch eine Verstauchung des Kniegelenks, einen direkten Schlag auf die Innenseite des Knies oder auf die Vorderseite des Schienbeins.
SYMPTOME EINER KOLLATERALBANDVERLETZUNG
Ein Seitenbandriss ist in der Regel mit einem schweren Trauma verbunden. Die Schädigung der Seitenbänder des Kniegelenks verursacht akute Schmerzen. Manche Patienten hören zum Zeitpunkt der Verletzung ein klickendes oder knallendes Geräusch.
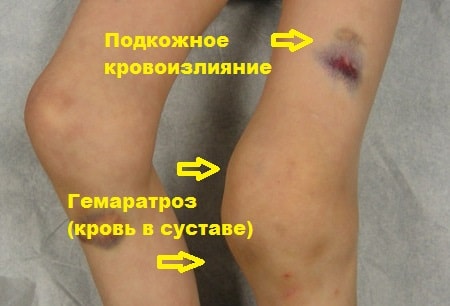
Das das Kniegelenk umgebende Gewebe schwillt an. Subkutane Ergüsse (Blutergüsse) treten in der Projektion des beschädigten Bandes an der Außen- oder Innenseite des Kniegelenks auf.
Beschädigte Bänder, die sich im Inneren des Kniegelenks befinden (vorderes und hinteres Kreuzband), können Blutungen in die Gelenkhöhle verursachen, die Ärzte als Hämarthrose bezeichnen.
Nach der Verletzung klagt der Patient häufig darüber, dass das Kniegelenk beim Gehen ‚hüpft‘ oder ‚knackt‘.
Wie läuft eine MRT-Untersuchung des Knöchels ab?
Bei einer MRT-Untersuchung des Sprunggelenks werden die folgenden anatomischen Aspekte untersucht:
- Die Beziehung zwischen den Gelenkflächen im Sprunggelenk und dem Kniekehlenbereich des Fußes.
- Der Zustand des Subtalargelenks.
- Die Unversehrtheit der medialen und lateralen Knöchel wird überprüft. Die Sehnen des Musculus tibialis posterior und des Musculus tibialis anterior, der lange Zehenbeugemuskel, der lange und der kurze Fibulamus sind unverändert oder entzündet.
- Entlang der Sehne des Musculus tibialis posterior besteht keine Verformung oder Entzündung.
- Das Ligamentum deltoideum ist intakt.
- Die Retention der Humerussehne ist intakt.
- Die vorderen und hinteren interossären Bänder sind intakt, die interossäre Syndesmosespalte ist eben und nicht erweitert.
- Das vordere Ligamentum fibrocartilaginale ist nicht tastbar, da es sich vom Außenknöchel gelöst hat.
- Das hintere sagittofemorale Band ist verdickt und durch die Dehnung gespreizt und kann in seiner Länge identifiziert werden.
- Der hintere Rand des Talus ist nicht deformiert.
- Die Fersensehne (Achillessehne) weist keine pathologischen Merkmale auf. Die Soleusfaszie ist gleichmäßig verdickt und der Fußwurzelkanal ist unverändert.
- Das Sprunggelenk und die subtalaren Gelenke selbst sind nicht deformiert.
- Die Muskeln sind nicht deformiert und weisen eine homogene MRT-Signalintensität auf.
MRT des Plexus brachialis (MRT der Halswirbelsäule und des Schultergelenks)
Vorbereitung auf das Verfahren
Die MRT des Sprunggelenks wird in den meisten Fällen ohne Kontrastmittel durchgeführt und erfordert keine besondere Vorbereitung. In den diagnostischen Kliniken in St. Petersburg werden geschlossene und offene CT-Scanner für die MRT des Sprunggelenks eingesetzt. Die Untersuchung dauert etwa 30 Minuten unter angenehmen Bedingungen. Vor der MRT-Untersuchung muss der Patient alle Metallgegenstände entfernen. Um qualitativ hochwertige MRT-Scans zu erhalten, darf sich die untersuchte Person nicht bewegen. Daher muss vor der Untersuchung eine bequeme Position eingenommen werden. Der Bericht wird eine Stunde nach der Untersuchung ausgestellt oder per E-Mail verschickt.
In den meisten medizinischen Zentren in St. Petersburg sind in den Kosten für eine MRT-Untersuchung des Sprunggelenks die Untersuchung, die Aufzeichnung der Bilder auf einem elektronischen Datenträger und ein schriftlicher Bericht eines Radiologen enthalten. Einige Zentren bieten als Bonus eine kostenlose Beratung durch einen Orthopäden über die Ergebnisse der MRT-Untersuchung des Sprunggelenks an.
Behandlung eines Risses des vorderen Wadenbein- und Sagittalgelenksbandes
Wenn das vordere Wadenbein und das Fibro-Femur-Band vollständig gerissen sind, ist es am besten, beide Bänder zu reparieren. Es wird ein freies autostendinöses Sehnentransplantat (z. B. eine Sehne des Sehnenmuskels vom M. biceps femoris) mit starrer Fixierung durch resorbierbare oder Interferenzschrauben verwendet.
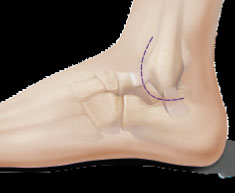
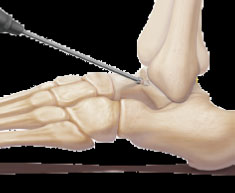
Bohren eines Kanals auf der anteroinferioren Oberfläche des Talus, 17 mm tief, 5 mm im Durchmesser.
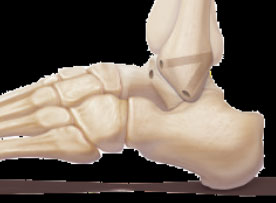
Das zuvor entnommene m-Gracilis-Sehnen-Transplantat wird mit einem Ende im Talus fixiert
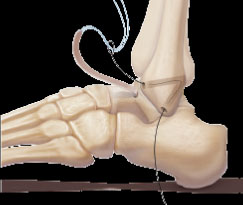
Die Sehne wird unter Bildung des Fibula-Femur-Bandes und des Fibula-Femur-Bandes in den Kanälen geführt
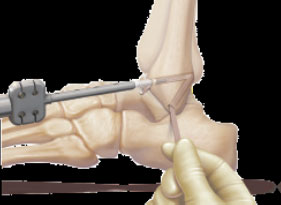
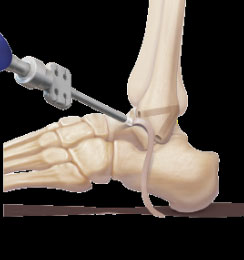
Schraubenfixierung in Zugposition in der Fibula
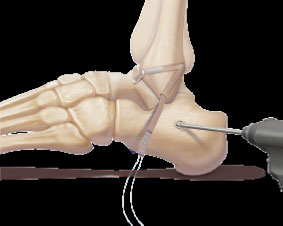
Aufbohren des Kanals im Fersenbein in Projektion des Ansatzpunktes des patellofemoralen Bandes
Auswertung
Am Ende des Eingriffs erhalten wir eine Reihe digitaler Bilder des Sprunggelenks mit einer Beschreibung der gefundenen Anomalien und einen formellen Bericht mit einer detaillierten Transkription und Empfehlungen des Diagnostikers. Die Medizin ist ein Bereich, in dem wir zu 100 % sicher sein wollen. Deshalb bieten wir Ihnen auf Wunsch gerne einen zweiten, unabhängigen Bericht an.
Beispiel für eine MRT-Aufnahme des Sprunggelenks
Auf einer Serie von MRT-Aufnahmen des linken Sprunggelenks sind die Verhältnisse im Gelenk ungestört. Die Knochen, die das Sprunggelenk bilden, haben eine normale Konfiguration und sind korrekt ausgerichtet. Die von den Knöcheln gebildete Einbuchtung ist gut ausgeprägt. Der Knorpel, der die Knöchel-, Subtalar- und Kahnbeingelenke bedeckt, ist abgeschliffen und die Gelenkspalten sind nicht verengt. Die Synovialmembran ist hypertroph. In den anterolateralen Teilen des Schienbeins und den inneren Teilen des Außenknöchels finden sich Bereiche mit lokalem, nicht intensivem Knochenmarködem. Das vordere Kreuzband des Talus weist eine erhöhte MR-Signalintensität auf, Anzeichen einer partiellen Schädigung und eine Schwellung des Fettgewebes in den angrenzenden Bereichen. Die anderen Bänder des Gelenks zeigen keine signifikanten Anzeichen einer Ruptur. Das Ligamentum intercondylare zwischen Talus und Fersenbein ist intakt. Die Achillessehne weist eine normale Dicke und Auslenkung auf, mit einer nicht-intensiven Zunahme des Signals in den distalen Teilen der Sehne, während die Gesamtspannung der Sehne erhalten bleibt. Das Fettgewebe, das die Sehne umgibt, ist unverändert. Die Sehne und die Soleus-Aponeurose sind unverändert. Das peroneale Weichteilgewebe ist unverändert. Flüssigkeitsansammlung im Knöchel und in der Subtalargelenkhöhle. Schlussfolgerung: MR-Nachweis einer Deformationsarthrose des Sprunggelenks und des Subtalargelenks, Stadium II; Verletzung des vorderen Fibularbandes; Achillessehnen-Tendinopathie. Intraartikulärer Erguss.
- Beantwortung aller Fragen zu den Untersuchungsergebnissen und Befunden
- helfen, die Ergebnisse der CT-Untersuchung zu erklären, ohne komplizierte radiologische Fachbegriffe zu verwenden
- führen die Untersuchung durch und bieten bei Bedarf eine Behandlung an.
Kontraindikationen
Obwohl die MRT sehr sicher ist und eine Vielzahl von Informationen liefert, kommt nicht jeder für eine MRT-Untersuchung des Knöchels in Frage. Das starke Magnetfeld des Scanners interagiert mit Metallobjekten und kann eingebettete medizinische Geräte stören. Daher wird eine MRT-Untersuchung bei Personen mit eingebauten Herzklappen, Herzschrittmachern, Neurostimulatoren und Cochlea-Implantaten nicht durchgeführt. Patienten mit Insulinpumpen zur Verabreichung von Dosiermedikamenten sind ebenfalls nicht untersuchungsfähig. Die Entscheidung, ob solche Patienten zur MRT-Untersuchung zugelassen werden, hängt davon ab, ob auf dem Datenblatt des Implantats angegeben ist, dass das Produkt MRT-kompatibel ist.
Zu den eingeschränkten Patienten gehören diejenigen, die einen nicht entfernbaren Metallgegenstand in ihrem Körper haben – Splitter, Kugeln, Klammern, Nadeln, Metallplatten, Blutgefäßclips. Das starke Magnetfeld kann das Metall erhitzen oder lockern und so Verbrennungen oder innere Blutungen verursachen.
MRT-Untersuchungen sind für Schwangere und Kinder unbedenklich, werdenden Müttern wird jedoch davon abgeraten, in den ersten drei Monaten der Schwangerschaft ohne ärztliche Überweisung eine MRT-Untersuchung durchführen zu lassen.
Vorbeugung: Tipps zur Vorbeugung
Es sollten vorbeugende Maßnahmen ergriffen werden, um die medialen Seitenbänder zu erhalten und die Wahrscheinlichkeit einer Verletzung zu verringern. Es ist wichtig, dass die Patienten die Bewegungsmechanismen, die zu Bandverletzungen führen, erkennen und verhindern. Denken Sie daran, die Knie beim Training zu schützen. Die Übungstechnik sollte mit guter Qualität ausgeführt werden. Es sollte Schuhwerk mit orthopädischen Eigenschaften gewählt werden. In Situationen, in denen ein hohes Risiko für Bänderverletzungen im Kniegelenk besteht, sollte man vorsichtig sein. Ältere Menschen sollten zur Fortbewegung einen Gehstock benutzen.
Mögliche Erkrankungen
Bei einem gesunden Menschen können die Bänder ermüden, wenn zu viel gesprochen wird. In diesem Fall kann es helfen, die Stimme zu schonen. Heiserkeit tritt jedoch manchmal als Folge verschiedener Krankheiten auf.
Krankheiten, bei denen Heiserkeit auftritt:
Um herauszufinden, woran eine Person erkrankt ist, sollten Sie einen Arzt zu einem ersten Gespräch aufsuchen.
Vereinbaren Sie einen Termin
HNO-Arzt
Sie können telefonisch einen Termin vereinbaren
oder über das Online-Terminvereinbarungssystem auf der Website
Es ist leicht zu erkennen, ob ein Erwachsener aufgrund einer Erkältung oder einer anderen Krankheit eine heisere Stimme hat. Es ist nicht immer möglich, die Ursache selbst festzustellen. Der Arzt oder die Ärztin schaut sich den Hals an und sieht dort Veränderungen, die ein normaler Mensch im Spiegel nicht wahrnehmen würde. Im Zweifelsfall kann er Sie an einen HNO-Arzt oder Phoniater – einen Spezialisten für den Stimmapparat – überweisen.
- Bluttest – zeigt, ob die Krankheit viraler oder bakterieller Natur ist;
- Laryngoskopie – eine detaillierte Untersuchung der Bänder mit einem Laryngoskop;
- Röntgenaufnahme des Brustkorbs – bei Verdacht auf eine Tuberkuloseinfektion.
Mit den Ergebnissen der diagnostischen Tests sollten Sie zu Ihrem Arzt gehen, aber versuchen Sie nicht, sie selbst zu interpretieren. Ihr Arzt wird Ihnen eine Behandlung verschreiben und Ihnen Ratschläge geben, wie Sie Ihre Stimme so schnell wie möglich verbessern können.

Lesen Sie auch: Warum die laufende Nase nicht weggeht
Professionelle medizinische Hilfe
Die Therapie wird sowohl konservativ als auch chirurgisch durchgeführt. Die Behandlung des Bandapparats des Knies wird vom Arzt festgelegt.
Die nicht-operative Behandlung eines frischen Bänderrisses an der Seite oder innerhalb des Gelenks und die Behandlung eines partiellen Bänderrisses des Kniegelenks umfasst:
- Verabreichung von PWS;
- Anwendung von Kälte;
- Ruhigstellung der Gliedmaße;
- Wenn sich Blut im Gelenk befindet, wird es mit einer Spritze entfernt;
- falls erforderlich, werden ein Verband oder spezielle Gelenke angelegt.
All diese Maßnahmen werden in den ersten 3-4 Tagen nach einer Verstauchung oder Zerrung durchgeführt. Danach folgen therapeutische Übungen und Massagen.
Wichtig: In der ersten Phase der Behandlung darf das Bein nicht maximal belastet, nicht aktiv bewegt und nicht getreten werden. Die Genesung wird durch Ruhe wesentlich beschleunigt.
Wenn der Patient zu spät zum Arzt kommt und die Symptome eines Kniebänderrisses nicht mehr so stark ausgeprägt sind, empfiehlt sich eine physikalische Therapie, die mit einfachen, langsamen Bewegungen beginnen sollte, deren Amplitude allmählich gesteigert wird.
Lesen Sie auch: Welche Behandlung wird bei einer Kniebandentzündung empfohlen?
Gründe für die Verschreibung einer Operation

Wenn die konservative Therapie keine zufriedenstellenden Ergebnisse bringt, ist eine Operation der letzte Ausweg. Zu den Symptomen einer Instabilität gehören in diesem Fall
- Intermittierende oder anhaltende Schmerzen;
- Mangelnde Kontrolle über die Bewegung des Knies;
- Wiederkehrende Subluxationen; Shunting;
- Flüssigkeitsansammlung;
- Anzeichen einer Entzündung.
Die Arthroskopie ist die schonendste Form der Behandlung und wird unter lokaler Anästhesie durchgeführt.
Volkstümliche Behandlungsmethoden
Wirksame Rezepte von Großmüttern können für die Behandlung zu Hause verwendet werden:
- Geriebene rohe Kartoffeln werden auf die betroffene Stelle aufgetragen, bis die Mischung vollständig getrocknet ist.
- Eine Mischung aus Badyga und weißer Tonerde, die mit Wasser auf die Konsistenz eines Schaums verdünnt wird, wird 30 Minuten lang auf das Knie aufgetragen.
- Das Auftragen eines geriebenen Aloe- oder Kalanja-Blattes lindert Schmerzen und Schwellungen.
- 2 Teile Meerrettich in 8 Teilen kochendem Wasser einige Minuten lang aufkochen und 1 Teil Honig in die Flüssigkeit geben. Kühlen Sie das Mittel nach 24 Stunden im Kühlschrank ab und nehmen Sie 2 (Esslöffel) vor jeder Mahlzeit ein.
Eine solche Behandlung sollte unter Anleitung eines Facharztes durchgeführt werden, da solche Methoden die Auswirkungen eines Bänderrisses im Kniegelenk nicht beseitigen, sondern nur Schmerzen und Schwellungen lindern.
Diagnose von Knieschmerzen
Um das Problem schnell zu beheben, ist es wichtig, die Ursache zu kennen. Das ist allein nur schwer zu bewerkstelligen. Am besten überlässt man es Spezialisten, mit Hilfe moderner diagnostischer Tests die Ursache der Schmerzen zu ermitteln. Der Patient wird gebeten, sich den folgenden Verfahren zu unterziehen:
| Diagnostische Technik | Zeit |
|---|---|
| Allgemeine Blutuntersuchung | 10 Minuten |
| Ultraschalluntersuchung des Kniegelenks | 30 Minuten |
| Röntgenuntersuchung | 10 Minuten |
| Magnetresonanztomographie des Kniegelenks | 30 Minuten |
Erst nach einer gründlichen Untersuchung aller Ergebnisse kann der Arzt genau wissen, warum der Patient Schmerzen an der Innenseite des Knies hat. Anhand dieser Daten wird auch ein wirksames Behandlungsprogramm entwickelt.
Welcher Arzt kann helfen?
Der größte Fehler, den viele Menschen machen, ist, dass sie versuchen, das Problem selbst zu lösen. Das hat sehr oft katastrophale Folgen: die Ausbreitung der Krankheit, das Auftreten von Komplikationen. Solche Schmerzen sollten nur von Spezialisten behandelt werden. Bei ähnlichen Beschwerden sollte dringend ein Arzt aufgesucht werden:
Unsere Spezialisten
Die auf dieser Seite angegebenen Preise sind kein öffentliches Angebot. Bitte rufen Sie uns unter 8 (495) 255-37-37 an, um Kosten und Termine zu erfragen.
Honorare
Diese Spezialisten diagnostizieren seitliche Knieschmerzen schnell von innen. Beim ersten Termin untersucht der Arzt den Patienten, hört sich die Beschwerden an und erkundigt sich beim Patienten:
- Wie lange bestehen die Beschwerden schon?
- Gibt es weitere Anzeichen für Beschwerden?
- Hat der Betroffene in der jüngeren Vergangenheit Verletzungen am Knie erlitten?
- Hat der Betroffene versucht, das Leiden selbst zu behandeln? Mit welchen Mitteln?
- Leidet der Patient an chronischen Krankheiten?
- Nimmt er/sie Medikamente ein?
- Besteht eine Allergie gegen Medikamente?
- Femorales Kollateralband.
- Tibiabänder.
- Ruptur des medialen Seitenbandes.
- Tibia-Fasziitis.
- Subluxation des Sprunggelenks behandelt.
- Ruptur des Seitenbandes.
- Drehachse des Kniegelenks.
- Bänderschaden im rechten Sprunggelenk.
