Nach Erhalt der Testergebnisse und des Untersuchungsbildes verschreibt der Facharzt eine medikamentöse oder physiotherapeutische Behandlung.
- Probleme mit der Achillessehne
- Konservative Behandlung
- Ruhigstellung des Sprunggelenks
- Physiotherapie
- Diagnose der Bursitis der Achillessehne
- Behandlung der Schleimbeutelentzündung an der Achillessehne
- Behandlung der Achillessehnen-Enthesopathie
- Rehabilitation und Prävention der Achillessehnenentzündung
- Klassifizierung der Bursitis
- Popliteale Bursitis
- Warum tritt eine Enthesopathie auf?
- Symptome und Diagnoseverfahren
- Anzeichen
- Schulter
- Ellenbogen
- Knie
- Diagnose
- Symptome
- Diagnose
- Klinische Bedeutung
- Entzündung
- Degeneration
- Andere Tiere
Probleme mit der Achillessehne
Aktive Menschen, insbesondere solche, die Sport treiben, bemerken häufig Schmerzen und Schwellungen im Bereich der Achillessehne und des Fußrückens. Ein ausgeprägter ‚Klumpen‘, Rötungen, anhaltende Schmerzen und Schwellungen im Bereich der Achillessehne geben den Patienten Anlass zur Sorge.
Die Patienten führen dieses Phänomen auf unbequeme Schuhe zurück, was jedoch nur zum Teil zutrifft. Die Ursache ist komplexer und hat mit anatomischen Veränderungen des Fußes zu tun, wie z. B. Plattfüßen oder einer erheblichen Überlastung des Sprunggelenks oder des Fußes durch sportliche Aktivitäten.
Die Liste der Krankheiten, die die Achillessehne betreffen, ist recht umfangreich. Dazu gehören Achillessehnenentzündung und Tendinose, Synovitis und Haglund-Krankheit, Achillobursitis und viele andere.
Achillessehnenerkrankungen sind nicht so harmlos, wie sie erscheinen mögen. Einige von ihnen können im Langzeitverlauf sogar zu einem Riss der Achillessehne führen.
In diesem Artikel werden wir uns auf die häufigsten Achillessehnenerkrankungen konzentrieren und erklären, was die Achillessehne ist und warum sie gebraucht wird, sowie welche Behandlungsmöglichkeiten es für Patienten mit Achillessehnen- und Rückfußproblemen nach dem heutigen Stand der Medizin gibt.
Der menschliche Fuß und das Sprunggelenk haben eine sehr komplexe Struktur. Zusammen bilden sie eine Einheit und geben dem menschlichen Körper beim Gehen und Laufen stabilen Halt.
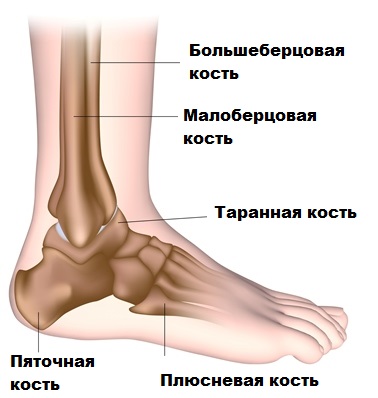
Das Sprunggelenk und der Fuß werden von vielen Muskeln und Sehnen bewegt, wobei die Achillessehne eine wichtige Rolle spielt.
Die Achillessehne ist die größte Sehne im menschlichen Körper. Die Sehne verbindet den Wadenmuskel und den Wadenmuskel mit dem Fersenbein.
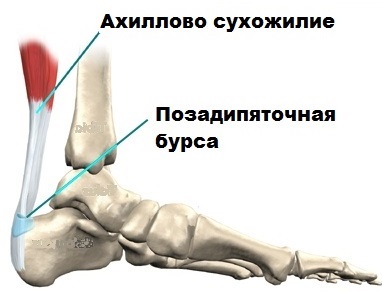
Die Achillessehne überträgt die Kontraktionskraft dieser Muskeln auf das Fersenbein und ermöglicht so zum Beispiel den Zehenstand. Ohne die Achillessehne ist es unwahrscheinlich, dass eine Person springen, Sport treiben oder sich normal bewegen kann.
Konservative Behandlung
Die nichtoperative oder konservative Behandlung umfasst das Tragen von stark gepolsterten Schuhen, die Entlastung von Fuß und Knöchel, Physiotherapie und entzündungshemmende Medikamente.
Kortikosteroid-Injektionen sind manchmal hilfreich, obwohl dies im Hinblick auf einen zukünftigen Achillessehnenriss riskant sein kann.
Maßgefertigte Einlagen können wirksam sein, vor allem wenn sie mit Plattfüßen einhergehen.
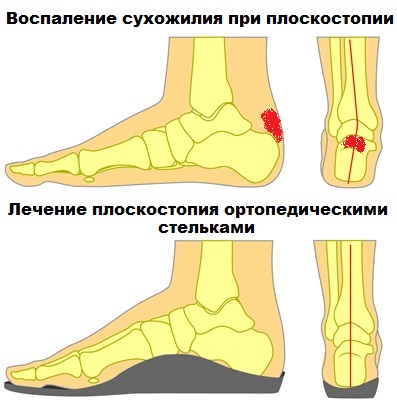
Leider können die Schmerzen im Bereich der Achillessehne sehr hartnäckig sein, so dass eine konservative Behandlung unwirksam ist.
Wenn die konservative Behandlung unwirksam ist, ist eine chirurgische Behandlung angezeigt.
Ruhigstellung des Sprunggelenks
Der verletzte Fuß sollte so bald wie möglich geschont werden. Bei leichten Verstauchungen kann dies mit einer elastischen Binde oder einem Tapeverband geschehen. In schwereren Fällen wird der Fuß mit einer speziellen Orthese, einem klassischen Gips oder einem modernen Kunststoffgips ruhiggestellt. Durch die richtige Ruhigstellung wird der Fuß in einer optimalen Position mit gestreckter Zehe gehalten, so dass die verletzten Sehnenenden nahe beieinander liegen und leichter heilen können. Es ist besser, den Fuß in einer erhöhten Position zu halten, um den Lymphabfluss zu verbessern. Eine solche Ruhigstellung sollte mindestens 60-70 Tage dauern.
Der Arzt empfiehlt eine individuelle Medikation, wobei er das Alter des Patienten, Begleiterkrankungen und natürlich das Ausmaß der Läsion berücksichtigt.
- Schmerzmittel. Der Orthopäde verschreibt in der Regel Schmerzmittel in Form von Tabletten oder topischen Sprays, um die Schmerzen zu lindern.
- Nicht-steroidale entzündungshemmende Medikamente. Diese werden benötigt, um Entzündungen und Schwellungen zu lindern. NSAIDs werden zu Beginn der Behandlung in kurzen Dosen verschrieben, da degenerative Prozesse in der späteren Pathogenese Vorrang haben.
- Der Arzt kann eine Mischung aus Kortison und einem Lokalanästhetikum in den Bereich um die entzündete Stelle spritzen, wodurch die Medikamente in der Regel schnell und wirksam in die Läsion gelangen können. Dieses Eindringen in den betroffenen Bereich muss jedoch professionell erfolgen. Eine Überdosierung oder eine Injektion in die Sehne kann das Risiko einer Ruptur erhöhen. Kurze intraartikuläre Injektionen können mit Medikamenten in Tablettenform kombiniert werden.
- Heparin-Injektion. Bis die volle Belastung möglich ist, sollte eine Thromboseprophylaxe mit niedermolekularem Heparin durchgeführt werden.
- Sobald der Verband entfernt ist, verschreibt der Arzt Venotonika, um die Durchblutung zu fördern und die Schwellung zu verringern.
- Langfristig können Chondroprotektoren verabreicht werden, um die Gelenke zu ernähren.
Physiotherapie
Die erste Behandlung bei einer Verstauchung, Prellung oder einem Riss der Achillessehne ist die Hypothermie (Unterkühlung). Kühlung ist in den ersten drei Tagen angezeigt. Danach kann der Fuß erwärmt werden (nur bei ärztlicher Indikation!). Die gängigere Physiotherapie zeigt hervorragende Ergebnisse, sobald die Schmerzen nachlassen und die Regeneration des geschädigten Gewebes angeregt wird. Einige der beliebtesten Methoden sind.
Die Krankengymnastik ist besonders wirksam, wenn sie mit anderen Techniken wie der physikalischen Therapie kombiniert wird (Link zu ort120619)
Diagnose der Bursitis der Achillessehne
Die Diagnose der hinteren und vorderen Schleimbeutelentzündung der Achillessehne beginnt mit einer Untersuchung.
Bei der Hinteren Schleimbeutelentzündung der Achillessehne Der Arzt sucht nach einer roten oder fleischfarbenen Schwellung.
Bei der Vorderen Achillessehnenschleimbeutelentzündung drückt der Arzt auf den Raum zwischen der Sehne und dem Fersenbein, was Schmerzen verursacht. Radiologische Untersuchung Radiologische Untersuchung Häufig kann ein Arzt anhand der Anamnese und der körperlichen Untersuchung eine Erkrankung des Bewegungsapparats diagnostizieren. Um die Diagnose zu stellen oder zu bestätigen, ist manchmal eine Röntgenuntersuchung erforderlich. Weitere Informationen Eine Schleimbeutelentzündung kann nicht diagnostiziert werden, aber der Arzt kann diese Untersuchung durchführen, um andere Ursachen für Fersenschmerzen auszuschließen, z. B. eine Fraktur des Fersenbeins oder eine Schädigung des Fersenbeins aufgrund einer rheumatoiden Arthritis oder einer anderen entzündlichen Arthritis.
Behandlung der Schleimbeutelentzündung an der Achillessehne
Bei beiden Erkrankungen – warme oder kalte Umschläge, nichtsteroidale entzündungshemmende Medikamente (NSAIDs) und Injektionen einer Mischung aus Kortikosteroiden und Anästhetika
Bei den Vordere und hintere Bursitis der Achillessehne Warme oder kalte Umschläge, NSAIDs Nichtsteroidale Antirheumatika Die wichtigsten Medikamente zur Schmerzbehandlung sind Analgetika (Schmerzmittel). Der Arzt wählt ein Schmerzmittel je nach Art und Dauer der Schmerzen sowie nach dem voraussichtlichen Nutzen und den Risiken aus. Lesen Sie mehr und Die Injektion einer Mischung aus Kortikosteroiden und Anästhetika in einen entzündeten Beutel kann Schmerzen und Entzündungen vorübergehend lindern. Der Arzt sollte darauf achten, die Mischung nicht in die Sehne zu injizieren. Der Patient sollte sich nach einer solchen Behandlung ausruhen können.
W Posteriore Bursitis der Achillessehne Ziel der Behandlung ist es, den Schweregrad der Entzündung zu verringern und die Stellung des Fußes im Schuh zu korrigieren, um den Druck zu verringern und die hintere Ferse zu verlagern. Um das Fersenniveau anzuheben und den Druck zu verringern, werden Polster aus porösem Gummi oder Filz in den Schuh eingelegt. Es ist ratsam, schützende Geleinlagen zu verwenden, die auf die schmerzhafte Gelenkkapsel aufgelegt werden, oder die Rückseite des Schuhs zu dehnen und die Einlagen um die entzündete Kapsel zu legen. Bis die Entzündung abgeklungen ist, kann der Schuh ohne die Gesäßeinlage getragen werden. Manchmal werden spezielle Schuhe verwendet, um unnatürliche Bewegungen des Fußes und der Ferse zu kontrollieren, die eine Entzündung im hinteren Fersenbereich verursachen. Andere Schuhtypen enthalten Einlagen, die die Entzündung im hinteren Teil der Ferse und der Achillessehne verringern.
Wenn diese Behandlungen unwirksam sind, kann eine chirurgische Entfernung eines Teils des Fersenbeins erforderlich sein.
Copyright © 2023 Merck & Co, Inc, Rahway, NJ, USA und seine Tochtergesellschaften. Alle Rechte vorbehalten.
Behandlung der Achillessehnen-Enthesopathie
Umfassende konservative Behandlung. In der Akutphase, bei ausgeprägtem Schmerzsyndrom und eingeschränkter Stützfunktion der Extremität, wird eine Belastungseinschränkung und Fixierung des Sprunggelenks mit einer Orthese empfohlen.
Die medikamentöse Behandlung zielt auf die Beseitigung von Schmerzsymptomen, Entzündungen und Schwellungen ab.
Physiotherapie: Elektrostimulation, Lasertherapie, Paraffintherapie, Magnettherapie, Elektrophorese, Perkussionstherapie – trägt zur Wiederherstellung des Stoffwechsels, zur Verringerung der Entzündung und zur Wiederherstellung der Blutzirkulation bei.
Die extrakorporale Stoßwellentherapie (EUVT) sollte bei schlecht behandelten Formen der Achillessehnen-Enthesopathie in Betracht gezogen werden. Bei der EUVT werden mit Hilfe eines Taschenapplikators gezielt niederfrequente gepulste Wellen verabreicht. Die gepulste Druckwelle ist eine sichere, nicht-invasive Methode, die den Stoffwechsel anregt und die Durchblutung steigert sowie geschädigtes Gewebe repariert und die Heilung beschleunigt. Schon nach wenigen Sitzungen lassen sich die Schmerzen schnell lindern und die Beweglichkeit des Sprunggelenks wiederherstellen.
Kinesiologisches oder biomechanisches Taping hilft, das Gelenk zu stabilisieren, den Druck auf die Achillessehne zu mindern, Schwellungen zu reduzieren und Schmerzen reflexartig zu verringern.
Therapeutische Übungen helfen, die Verkrampfung der Wadenmuskulatur zu lösen und die Beweglichkeit des Sprunggelenks wiederherzustellen.
In seltenen Fällen können aufgrund möglicher Nebenwirkungen Hormonblockaden oder Lidocainblockaden eingesetzt werden.
In jüngerer Zeit werden PRP-Injektionen häufig zur Behandlung von Epicondylitis und Enthesopathie eingesetzt.
Rehabilitation und Prävention der Achillessehnenentzündung
Die Rehabilitation der Achillessehnenentzündung beginnt in einem frühen Stadium. Therapeutische Übungen zielen darauf ab, die Wadenmuskulatur zu dehnen, die Achillessehne zu stärken und den Bewegungsumfang des Sprunggelenks wiederherzustellen.
Das Tragen von Schuheinlagen oder maßgefertigten Einlagen verringert den Druck auf die Sehne und lindert die Schmerzen. Selbst wenn nur eine der Fersen betroffen ist, sollten Einlagen für beide Fersen verwendet werden, um biomechanische Probleme beim Gehen und möglicherweise sekundäre Schmerzen in der Hüfte, im Knie und im unteren Rücken zu vermeiden.
Bei Sportlern besteht die Vorbeugung in der Wahl des richtigen Schuhwerks und einem obligatorischen Aufwärmen vor dem Training.
Keine Selbstmedikation – die unkontrollierte Einnahme von Schmerzmitteln kann dazu führen, dass die Pathologie von der akuten zur chronischen Phase übergeht und das umliegende Gewebe und sogar das Gelenk mit einbezieht.
Klassifizierung der Bursitis
Die arthritische Bursitis wird in eine spezifische und eine unspezifische Bursitis eingeteilt.
Spezifisch bedeutet, dass sie durch eine bestimmte Pathologie, einen Erreger verursacht wird, z. B. Schleimbeutelentzündung bei Tuberkulose, Gonorrhö, Syphilis usw. Unspezifisch bedeutet, dass es keinen Zusammenhang mit einer bestimmten Krankheit gibt.
Je nach dem Inhalt, der sich im Synovialsack angesammelt hat, wird die Pathologie unterteilt in: serös, eitrig, hämorrhagisch, fibrotisch.
Serös bezieht sich auf die Tatsache, dass das Exsudat aus Plasma mit einer geringen Menge an formulierten Blutbestandteilen besteht. Eitrig bedeutet, dass der Inhalt zerstörte Zellen, Mikroorganismen und abgestorbene weiße Blutkörperchen enthält.
Hämorrhagische Flüssigkeit enthält eine große Anzahl von roten Blutkörperchen.
Die fibrinöse Synovitis bezieht sich auf das Vorhandensein einer großen Menge an Fibrin in der Flüssigkeit.
Darüber hinaus unterscheidet die Medizin zwischen aseptischer Bursitis und infizierter Bursitis.
Sie wird auch unterteilt in: Knieschleimbeutelentzündung, Ellbogenschleimbeutelentzündung, Schulterschleimbeutelentzündung, Hüftschleimbeutelentzündung und Fersen- oder Fußschleimbeutelentzündung. Im Folgenden wird jede dieser Formen näher erläutert.
Popliteale Bursitis
Das Knie ist ein großes Gelenk, das täglich einer enormen Belastung ausgesetzt ist, so dass es nicht verwunderlich ist, dass Entzündungen und Verletzungen auftreten können.
Erstere entstehen durch ständige Traumata des Knies, durch Gicht oder Rheuma.
Die Sehnenscheidenentzündung wird durch eine Entzündung der Muskeln und Sehnen unterhalb der Kniescheibe verursacht. Sie kann durch einen Sturz auf das Knie, einen Schlag auf das Knie oder einen Riss des Meniskus verursacht werden.

Gänsefuß ist eine Entzündung der inneren oder hinteren Gelenkwand. Sie schmerzt bei Bewegung, insbesondere beim Treppensteigen. Er tritt häufiger bei übergewichtigen Menschen auf.
Symptome einer Knieschleimbeutelentzündung: Schmerzen, Schwellung, Schmerzhaftigkeit beim Abtasten.
Warum tritt eine Enthesopathie auf?
Häufig treten Enthesopathien in dem Bereich des Gelenks auf, in dem immer wieder die gleichen Bewegungen ausgeführt werden. Dies ist bei Sportlern und in bestimmten Berufen der Fall. Die häufigsten Formen der Enthesopathie sind:
- Achillessehnen-Enthesopathie. Sie tritt an der Stelle auf, an der die Sehne am Fersenbein ansetzt. Er tritt häufiger bei Sportlern, Athleten, Menschen mit sitzender und übergewichtiger Lebensweise auf.
- Fersensporn. Eine Absenkung des Teils der Sehne, der an der unteren Fläche des Fersenbeins ansetzt. Diese Pathologie tritt besonders häufig bei Tänzern auf.
- ‚Tennisellenbogen (ein anderer gebräuchlicher Name ist ‚Golfer-Ellenbogen‘). Diese Erkrankung wird auch als Epicondylitis bezeichnet. Die Entzündung entsteht an der Sehnenansatzstelle des Ellenbogens als Folge des häufigen Beugens und Streckens des Arms.
- Das ‚Läuferknie – Eine Erkrankung, die häufig bei Menschen auftritt, die laufen oder das Knie häufig beugen und strecken müssen.
- Adhäsive Kapselentzündung in der Schulter – Hierbei handelt es sich um eine Verdickung der Gelenkkapsel des Schultergelenks, die Schmerzen und eine eingeschränkte Beweglichkeit verursacht.
Die Enthesopathie kann als Ausdruck verschiedener Pathologien auftreten, die meist entzündlicher Natur sind. Die Liste der möglichen Ursachen ist recht lang. Einige der möglichen Ursachen sind im Folgenden aufgeführt:
- Infektiöse Arthritis – Entzündung des Gelenks, die durch einen invasiven Erreger verursacht wird.
- Spondylitis ankylosans (Morbus Bechterew) – ist eine chronische Gelenkerkrankung, die vor allem die Wirbelsäule sowie die Iliosakral- und Beckengelenke betrifft.
- Reaktive Arthritis – Eine Gelenkentzündung, die als Reaktion auf eine Infektion auftritt, wobei die Erreger selbst nicht in das Gelenk eindringen.
- Psoriasis-Arthritis (Schuppenflechte) – Durch Schuppenflechte verursachte Entzündung der Gelenke.
- Enteropathische Arthritis – Gelenkentzündungen, die durch Darmerkrankungen (Morbus Crohn, unspezifische Colitis ulcerosa) verursacht werden.
Symptome und Diagnoseverfahren
Schmerzen in den betroffenen Gelenken, Schwellungen und Bewegungseinschränkungen. Die Manifestationen hängen von der Ursache der Enthesopathie und dem Ort der Entstehung ab.
Nach der Untersuchung schreibt der Rheumatologe ein Untersuchungsprogramm vor, das folgende Tests und Analysen umfassen kann:
- Allgemeine Blutuntersuchung, Urinuntersuchung. Diese geben Aufschluss über Veränderungen, die für den Entzündungsprozess im Körper charakteristisch sind.
- Bei Verdacht auf Autoimmunerkrankungen oder systemische Bindegewebserkrankungen werden immunologische Bluttests angeordnet.
- Röntgenaufnahmen, Ultraschall, CT und MRT können Veränderungen im Gelenk und im umliegenden Gewebe aufdecken.
- Besteht der Verdacht auf eine Infektionskrankheit oder Gicht, empfiehlt der Arzt eine Punktion des Gelenks und eine anschließende Untersuchung des Gelenkinhalts.
Anzeichen
- Schmerzen, Entzündungen und Schwellungen in der Schulter, im Ellenbogen, in der Hüfte oder im Knie, die sich besonders bemerkbar machen, wenn das Gelenk gestreckt wird.
- Steifheit oder eingeschränkte Beweglichkeit des Gelenks mit oder ohne Schmerzen.
- Muskelschwäche aufgrund von Schmerzen. Schleimbeutelentzündung kann im Bereich des betroffenen Knochens oder der betroffenen Sehne Schmerzen und Wundsein verursachen. Die Schleimbeutel können sich vergrößern, was zu Schwierigkeiten bei der Bewegung führen kann. Synovitis tritt in der Regel in der Schulter, dem Ellbogen, dem Knie und der Hüfte auf.
Schulter
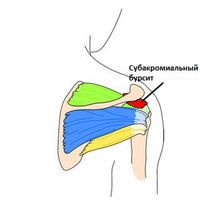
In der Schulter trennt die subacromiale Kapsel (subdeltoidale Kapsel) die Sehne des Musculus supraspinatus vom darunter liegenden Knochen und Deltamuskel. Eine Entzündung dieser Kapsel ist in der Regel die Folge einer Verletzung der umliegenden Strukturen, vor allem der Rotatorenmanschette. Dieser Zustand schränkt die Beweglichkeit der Schulter ein, verursacht ein Impingement-Syndrom‘ und ist durch Schmerzen im vorderen und seitlichen Bereich der Schulter gekennzeichnet. Die Beschwerden treten auf, wenn man den Arm über den Kopf hebt und Druck auf die Schulter ausübt.
Die Schmerzen nehmen nachts zu, die Beweglichkeit der Schulter nimmt ab und in einigen Bereichen treten Schmerzen auf.
Ellenbogen
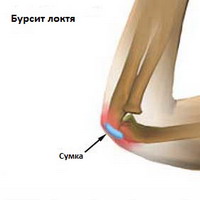
Die Schleimbeutelentzündung an der Spitze des Ellenbogens (Olekranon) ist die häufigste Form der Bursitis.
- Die Schmerzen können sich beim Beugen des Ellbogens verschlimmern, da der Druck auf die Kapsel zunimmt.
- Diese Art von Schleimbeutelentzündung ist meist posttraumatisch und kann sowohl durch ein direktes Trauma als auch durch übermäßige Drehung und Beugung des Ellenbogens (z. B. beim Malen) verursacht werden.
- Auch eine Infektion ist bei dieser Art von Schleimbeutelentzündung recht häufig.
Knie
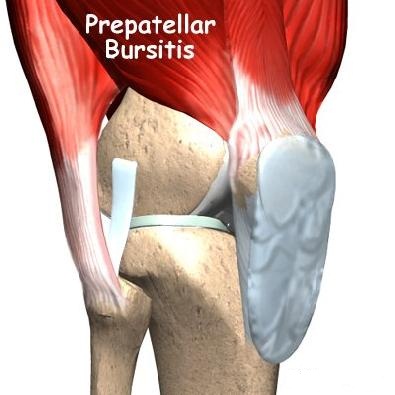
- Präpatellare Bursitis Vorderer Teil der Kniescheibe. Die Schwellung an der Vorderseite der Kniescheibe kann durch ein chronisches Trauma (z. B. beim Knien) oder einen Schlag auf das Knie verursacht werden. Die Schwellung kann innerhalb von 7-10 Tagen nach einem einmaligen Stoß in diesem Bereich auftreten, meist nach einem Sturz. Die präpatellare Bursitis ist auch als Priesterknie oder Teppichreinigerknie bekannt.
- Popliteale Bursitis befindet sich in dem Bereich, in dem sich die drei Hauptsehnen des inneren Knies befinden. Diese Art von Schleimbeutelentzündung tritt am häufigsten bei Patienten mit Arthritis auf und ist meist bei übergewichtigen Frauen mittleren Alters zu beobachten. Die Hamstring-Bursitis schmerzt beim Beugen des Knies und in der Nacht. Nachts zwingen die Schmerzen den Patienten dazu, in bestimmten Positionen zu schlafen, was die Schmerzen reduziert. Außerdem ist diese Schleimbeutelentzündung durch verstärkte Schmerzen beim Treppensteigen gekennzeichnet, die möglicherweise bis in die Innenseite des Oberschenkels ausstrahlen. Schleimbeutelentzündungen sind auch bei Sportlern, insbesondere bei Langstreckenläufern, keine Seltenheit.
Diagnose
Die Diagnose des Ballenzeh stützt sich auf eine Kombination aus Symptomen, klinischen Symptomen, Anamnese und instrumentellen Diagnosemethoden. Eine Anamnese hilft, das Vorliegen von Grunderkrankungen festzustellen.
Um andere Schmerzursachen auszuschließen, können bestimmte Diagnoseverfahren verschrieben werden. Dazu gehören die folgenden diagnostischen Verfahren:
- Röntgenaufnahmen können das Vorhandensein von Osteophyten oder Arthrose aufzeigen.
- Eine durch Punktion einer vergrößerten Kapsel gewonnene Probe (Mikroskopie) kann Gicht und das Vorliegen einer Infektion ausschließen. Die Synovitis in Knie und Ellbogen ist am anfälligsten für Infektionen.
- Blutuntersuchungen können rheumatologische Erkrankungen (z. B. rheumatoide Arthritis) und Stoffwechselkrankheiten (Diabetes) ausschließen.
- Eine MRT-Untersuchung kann angeordnet werden, wenn eine detaillierte morphologische Bildgebung erforderlich ist.
Symptome
Die Symptome des Defekts hängen von der Art und Form des Defekts ab.
Zu den Symptomen der Achillobursitis gehören Schmerzen in der Gliedmaße, Schwellungen entlang des Beins (vor allem in der Nähe des Bindegewebes), Rötungen, Unbehagen im Bein nach dem Schlafen, längerem Ruhen, Schmerzen beim Stehen auf den Zehenspitzen und beim Springen sowie Bewegungseinschränkungen und Unschlüssigkeit.
Die Krankheit kann an einer oder beiden Gliedmaßen auftreten. Bei unzureichender Therapie kann der Patient aufhören zu gehen.
Zu den Symptomen der Kiefergelenkserkrankung gehören Schmerzen und Schwellungen im Fersenbereich, Rötungen der Haut, Bewegungssteifheit und Druckbeschwerden. Das Fortschreiten dieser Art von Erkrankung zu einer chronischen Form ist durch eine Verhärtung im Fersenbereich gekennzeichnet.
Die Symptome der hinteren Variante der Krankheit sind durch Schwellung und Entzündung des hinteren Teils des Sprunggelenks und eingeschränkte Beweglichkeit gekennzeichnet.
Die akute Phase ist gekennzeichnet durch ein Knirschen bei Bewegung, intermittierende Schmerzen, die Bänder sind deutlich verdickt und geschwollen und der Betroffene hinkt.
Zu den Symptomen der chronischen Form gehören eine ‚verschwommene‘ Klinik, ein geschwollenes Aussehen, ein lang anhaltendes Schmerzsyndrom und Probleme beim Tragen von Schuhen.
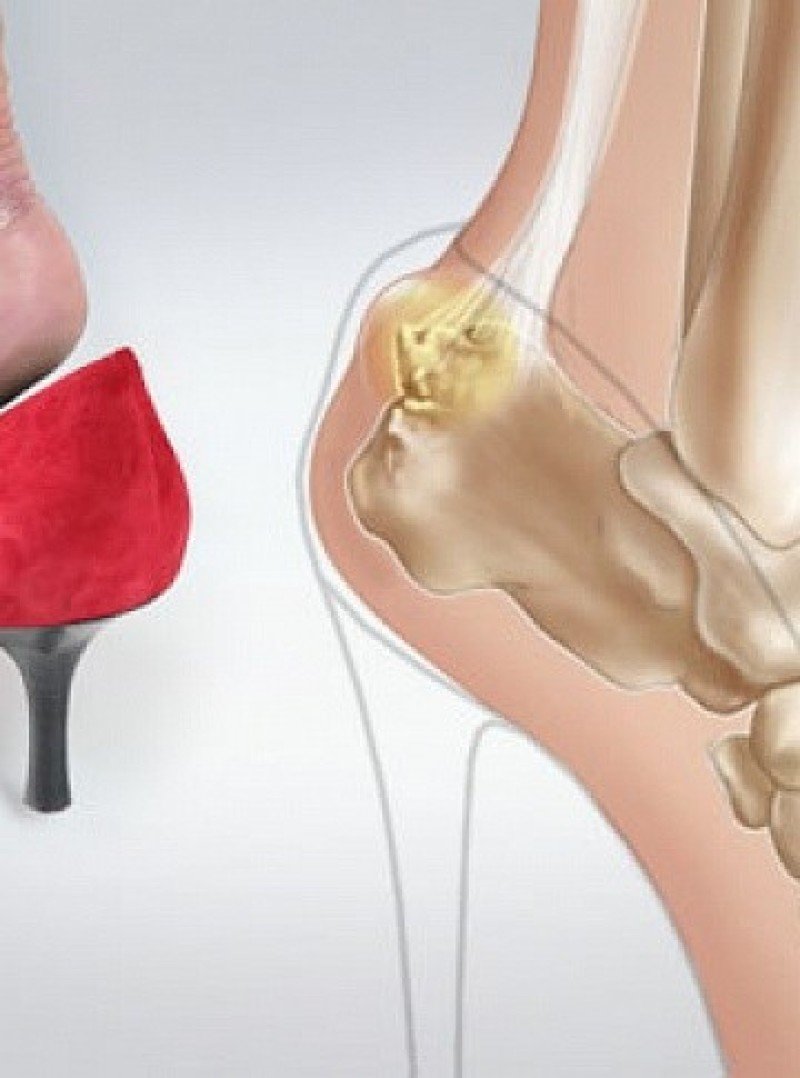
Diagnose
Bei einer Schwellung im Fersenbereich oder einer Schwellung der unteren Gliedmaßen sollte ein Termin bei einem Orthopäden oder Unfallchirurgen vereinbart werden. Auch eine Untersuchung durch einen Physiotherapeuten ist erforderlich. Die Diagnose wird in der Regel auf der Grundlage einer ersten Untersuchung gestellt. Zur Bestätigung der Diagnose werden Blutuntersuchungen (zum Ausschluss von Diabetes und Gicht), Röntgenaufnahmen, Ultraschall und MRT angeordnet.
Je nach Aktivität und Stärke des Auftretens wählt der Arzt eine Physiotherapie aus: Es werden entzündungshemmende Cremes und physikalische Therapie verschrieben. Manchmal ist auch eine Untersuchung durch einen Chirurgen erforderlich.
Verschiedene bewährte Methoden der Volksmedizin werden für eine wirksame Behandlung eingesetzt:
- Trockene Erwärmung auf einem Ziegelstein.
- Fußbad mit Kiefernnadeln.
- Alkoholtinktur auf Flieder.
- Honigumschlag mit Wodka und Aloe vera.
Klinische Bedeutung
Entzündung
Eine Entzündung der Achillessehne wird als Achillessehnenentzündung bezeichnet. Bei der Achillessehnenentzündung handelt es sich um einen Schmerz oder eine Steifheit der Sehne, die insbesondere bei körperlicher Anstrengung zunimmt und in der Regel auf eine Überlastung zurückzuführen ist. [16] Die häufigsten Symptome sind Schmerzen und Schwellungen im Bereich der betroffenen Sehne. [17] Die Schmerzen nehmen in der Regel zu Beginn der Belastung zu und lassen dann wieder nach. [18] Es kann auch eine Steifheit im Sprunggelenk auftreten. [19] Der Beginn der Erkrankung ist in der Regel schleichend. [17]
Sie tritt in der Regel als Folge von Überbeanspruchung auf, z. B. beim Laufen. [19] [18] Weitere Risikofaktoren sind Verletzungen, ein Lebensstil mit wenig Bewegung, hochhackige Schuhe, rheumatoide Arthritis und Medikamente der Fluorchinolon- oder Steroidklasse. [17] Die Diagnose wird in der Regel anhand der Symptome und einer Untersuchung gestellt. [18]
Obwohl Dehnungs- und Rückenstärkungsübungen häufig als Prophylaxe empfohlen werden, ist die Beweislage für diese Maßnahmen unzureichend. [20][21][22] Die Behandlung umfasst in der Regel Ruhe, Eis, nichtsteroidale Antirheumatika (NSAIDs) und Physiotherapie. [17] [19] Eine Fersenerhöhung oder Orthesen können ebenfalls hilfreich sein. [19] [18] Bei Beschwerden, die trotz anderer Behandlungen länger als sechs Monate andauern, kann ein chirurgischer Eingriff in Betracht gezogen werden. [19] Achillessehnenentzündungen sind recht häufig. [19]
Degeneration
Die Degeneration der Achillessehne (Tendinose) wird in der Regel mittels MRT oder Ultraschall untersucht. In beiden Fällen ist die Sehne verdickt, und die umgebende Entzündung kann durch das Vorhandensein einer Paratenonitis, einer retrocalcanealen oder retroachillären Bursitis sichtbar werden. In der Sehne lassen sich eine verstärkte Durchblutung, eine Desorganisation der Sehnenfasern und Risse von geringer Dicke nachweisen. Die Achillessehnenentzündung betrifft häufig den zentralen Teil der Sehne, kann aber auch den Ansatz betreffen, was dann als Enthesopathie bezeichnet wird. Obwohl die Enthesopathie im Zusammenhang mit dem Alter betrachtet werden kann, wird sie auch mit Arthritis wie Gicht und seronegativer Spondylitis in Verbindung gebracht. Die Tendinose der Achillessehne ist ein bekannter Risikofaktor für eine Wadenmuskelruptur. [23]
Andere Tiere
Mit Ausnahme des Menschen ist die Achillessehne bei Menschenaffen kurz oder gar nicht vorhanden, während sie bei Gibbons und Menschen, die in Bäumen leben, lang ist. [36] Sie bietet eine flexible Energiespeicherung beim Springen, [37] Gehen und Laufen. [36] Computermodelle legen nahe, dass diese energiespeichernde Achillessehne die maximale Laufgeschwindigkeit um mehr als 80 % erhöht und die Kosten des Laufens um mehr als drei Viertel reduziert. [36] Es wurde vermutet, dass ‚das Fehlen einer gut entwickelten Achillessehne bei nicht-menschlichen afrikanischen Affen sie daran hindert, sowohl bei hohen Geschwindigkeiten als auch über lange Strecken effektiv zu laufen.‘ [36]
Die früheste bekannte schriftliche Erwähnung einer nach Achilles benannten Sehne stammt aus dem Jahr 1693 von dem flämisch-niederländischen Anatomen Philip Verheijen. In seinem weit verbreiteten Werk Corporis Humani Anatomia beschrieb er die Lage der Sehne und gab an, dass sie gemeinhin als ‚Nabel des Achilles‘ bezeichnet wurde. [38] [39] Die Sehne wurde bereits von Hippokrates beschrieben, der sie als die ‚ große Sehne ‚ ( lateinisch : große Sehne ), und von späteren Anatomen vor Verheyen als ‚hippokratische Sehne‘ bezeichnet [39].
Verheyen bezog sich auf die mythologische Erzählung von Achilles, der von seiner Mutter Thetis an der Ferse gehalten wurde, als sie ihn als Säugling in den Fluss Styx tauchte, um seinen Körper unverwundbar zu machen. Da die Ferse, an der sie ihn festhielt, vom Wasser unberührt blieb, war sie seine einzige verwundbare Stelle (daher der Ausdruck ‚Achillesferse‘), und er wurde schließlich durch einen vergifteten Pfeil in seiner Ferse getötet. Der Name verweist somit auch auf die besonders schmerzhaften und behindernden Auswirkungen einer Verletzung dieser Sehne. [39] Der erste geschlossene Riss wurde im 16. Jahrhundert von Ambroise Paré beschrieben. [39]
Die Achillessehne wird auch als ‚Fersensehne‘ (lat: Fersensehne (englisch). ). [39] Da Eponyme (Namen, die sich auf Personen beziehen) für das Thema irrelevant sind, haben die meisten anatomischen Eponyme auch wissenschaftlich beschreibende Bezeichnungen. Der Begriff Ferse Knochen kommt von dem lateinischen Wort calcaneum was Ferse bedeutet.
Lesen Sie mehr:- Zysten im Sprunggelenk.
- Fersenbein menschliche Anatomie Foto und Beschreibung.
- Lamm-Muskelkater.
- Schmerzen im Fersenbein des Fußes.
- Fersenauftritt schmerzt.
- Latinisiertes Fersenbein.
- Dorsalflexion.
- Aufbau der Ferse.
