Bei der Rhabdomyolyse handelt es sich um einen extremen Grad der Muskelschädigung, bei dem eine große Anzahl von Muskelzellen gleichzeitig zerstört wird. Der Schweregrad ist sehr unterschiedlich und reicht von subklinischen Formen, die nur durch Labortests nachgewiesen werden können, bis hin zu lebensbedrohlichen Zuständen. Die Häufigkeit dieser Krankheit ist nicht genau definiert. In den USA werden jährlich etwa 26 000 Fälle von Rhabdomyolyse registriert, aber Experten gehen davon aus, dass diese Zahl aufgrund der Hypodiagnose gelöschter Varianten nicht der tatsächlichen Häufigkeit der Krankheit entspricht.

- Behandlung von Kontrakturen
- Grundlagen der Behandlung von Kontrakturen
- Endoskopische plantare Fasziotomie und Entfernung des Fersensporns.
- Mini-invasive Durchtrennung der Plantarfaszie und Entfernung des Fersensporns unter Röntgenkontrolle.
- Kopf- und Rückenmarksverletzungen bei Minenexplosionen
- Verletzungen des Unterleibs
- Rehabilitation nach Behandlung der Dupuytren’schen Kontraktur
- Fasziotomie – Fasziotomie
- Komplikationen
- Komplikationen
- Behandlung der Rhabdomyolyse
- Konservative Behandlung
- Chirurgische Behandlung
- Komplikationen
- Behandlung der komplexen Pachydermie
- Symptomatische Behandlung
- Chirurgische Behandlung
- Prognose und Vorbeugung
- Update der Leitlinie zum Kompartmentsyndrom (AAOS, Januar 2019).
- Gutachter
Behandlung von Kontrakturen
Die Behandlung von Kontrakturen ist schwierig, zeitaufwendig und arbeitsintensiv. Das Alter, die Entschlossenheit und die Motivation des Patienten spielen dabei eine wichtige Rolle. Das Ergebnis der Kontrakturenbehandlung hängt davon ab, wie lange die Kontraktur zurückliegt, wie sie beschaffen ist und wo sie sich befindet.
- Wenn eine angeborene Kontraktur bald nach der Geburt entdeckt wird, ist eine vollständige Heilung möglich;
- Vorübergehende Kontrakturen, die durch eine reflexartige Muskelkontraktion verursacht werden, normalisieren sich spontan, wenn die motorische Aktivität wieder aufgenommen wird und sich die Durchblutung verbessert;
- Aktive Kontrakturen sind im Anfangsstadium recht wirksam, aber wenn sie unbehandelt bleiben, kommt es zu schweren Veränderungen der Knochenoberflächen, und die aktive Kontraktur wird passiv; in diesem Fall ist die Behandlung schwieriger.
- Bei Kontrakturen hysterischen Ursprungs ist eine Konsultation mit einem Psychotherapeuten und eine Behandlung durch einen entsprechenden Spezialisten erforderlich.
Die Behandlung von hartnäckigen Kontrakturen ist langwierig und kompliziert. Es ist notwendig, die Anweisungen des Arztes geduldig zu befolgen und nicht zur Selbstmedikation zu greifen. Nur dann kann ein zufriedenstellendes Ergebnis erzielt werden.
Grundlagen der Behandlung von Kontrakturen
Ziel der Behandlung ist es, Schmerzen, Entzündungen und Schwellungen zu beseitigen, die volle Beweglichkeit des Gelenks wiederherzustellen und Komplikationen zu vermeiden. Dies wird durch konservative Methoden und, als letztes Mittel, durch chirurgische Techniken erreicht.
Die Grundsätze der konservativen Behandlung von Kontrakturen sind überall die gleichen. Dazu gehören die symptomatische Pharmakotherapie, die Lagerungs- und Bewegungstherapie und die Physiotherapie.
- Medikamentöse Behandlung.
- Analgetika und NSAIDs reduzieren Schmerzen und Entzündungen;
- Myorelaxantien wirken auf das Muskelgewebe;
- Hormontherapie reduziert Entzündungen und anhaltende Schmerzen;
- Gelenkblockaden werden bei starken Schmerzen verschrieben.
- Sicherheitsschema
Die Lagerungsbehandlung erfolgt durch das Tragen einer speziellen Orthese über einen bestimmten Zeitraum und die Dehnung des kontralateralen Gewebes. Die angewandte Kraft sollte gering sein. Die Orthese oder Schiene sollte nur von einem Spezialisten angelegt werden! Sie sollte nicht unter Narkose und mit Gewalt angewendet werden. Der Druck muss sanft, schmerzfrei und kontinuierlich sein. Dies wird erreicht, indem die Orthese kontinuierlich angepasst und buchstäblich mikroskopisch klein verändert wird, so dass der Patient keine Schmerzen verspürt.
In schweren Fällen werden skelettale Traktion und erzwungene Deformationskorrektur (Redressing) eingesetzt. Dazu gehören:
- das stufenweise Anlegen von Gipsverbänden;
- abnehmbare Verbände, die mit elastischen Binden fixiert werden;
- Ilizarov-Klammern sind in einigen Fällen hilfreich;
- Gelenkige Traversen führen zu guten Ergebnissen.
Eine gewaltsame einzeitige Aufrichtung sollte nur von einem erfahrenen Arzt durchgeführt werden! Bei falscher Technik kann das periartikuläre Gewebe zerrissen werden, und die Folgen können irreversibel sein.
Die Palette der physiotherapeutischen Behandlungen ist sehr vielfältig. Sie werden vor allem nach der fachärztlichen Behandlung der verkümmerten Muskeln eingesetzt.
Endoskopische plantare Fasziotomie und Entfernung des Fersensporns.
Endoskopische Fasziotomie. Erstmals 1991 durchgeführt. Wird unter regionaler Anästhesie durchgeführt. Unter einem Tourniquet an der Tibia. Es wird ein 5 mm langer Zugang an der medialen Oberfläche der Ferse, etwa 1 cm distal des Aponeurosenansatzes, angelegt. Der endoskopische Trokar und die Kanüle werden oberflächlich von der Plantarfaszie zum gegenüberliegenden Rand der Ferse eingeführt, wo eine Austrittswunde entsteht. Die Kanüle wird entfernt und die endoskopische Kamera wird in das mediale Portal eingeführt. Ein retrogrades Schnittskalpell wird in den lateralen Zugang eingeführt. Und die Dissektion wird durchgeführt.
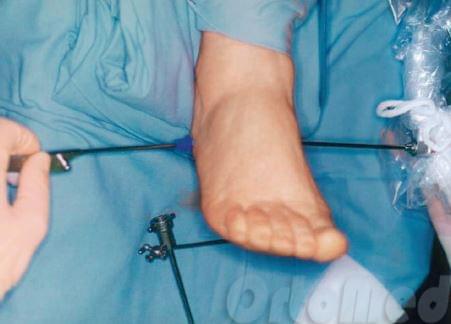
Mit der Kamera kann der Chirurg das Operationsgebiet beobachten. Die Plantarfaszie wird vom Fersensporn (Knochen) weggeschnitten, so dass ihre Spannung aufgehoben wird.
Mini-invasive Durchtrennung der Plantarfaszie und Entfernung des Fersensporns unter Röntgenkontrolle.
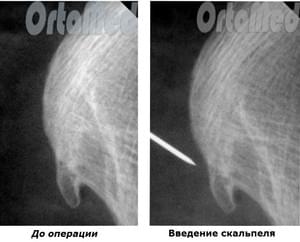
Im Gegensatz zur endoskopischen Technik wird nur ein Schnitt von 3 mm gesetzt. Durch diese wird ein dreischneidiges Skalpell eingeführt, um die Plantarfaszie an der Verbindungsstelle zum Fersenbein zu durchtrennen.
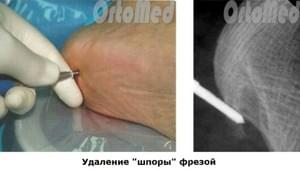
Die Exostose (Sporn) des Fersenbeins selbst wird dann mit einer Hacke entfernt. Ein großer Vorteil dieser Methode ist die minimale Traumatisierung des Fersenbereichs (Fußsohle). Dadurch verkürzt sich die Rehabilitationszeit auf 2 Tage.
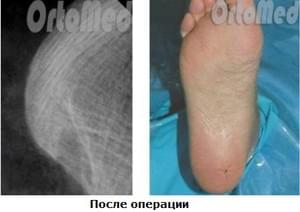
Viele Patienten fragen mich: Können sich Plattfüße nach einer Faszienentfernung verschlimmern?
Nein. Die Plattfüße werden sich nicht verschlimmern, da wir bei der Operation nur die mediale (entzündliche) Faszie durchtrennen, die laterale Faszie, die mit dem gleichnamigen Fersenbein verbunden ist, bleibt jedoch erhalten. Bei starken Fersenschmerzen sind Gangstörungen viel gefährlicher. Der Patient beginnt reflexartig, sein Körpergewicht auf den Vorfuß und den anderen Fuß zu verlagern. Es kann zu einem Hinken oder einer schlechten Körperhaltung kommen. All dies kann zu einem beschleunigten Fortschreiten von Osteochondrose oder Skoliose führen!
Die Ergebnisse der Fersensporn-Operation und die Röntgenbilder können hier eingesehen werden.
Kopf- und Rückenmarksverletzungen bei Minenexplosionen
Die häufigste Komponente eines multifaktoriellen Traumas. Penetrierende Schädelwunden sind am schwersten, und die Beschädigung der Dura ist das diagnostische Kriterium, da sie eine zuverlässige Barriere für das Eindringen von Infektionen in die Schädelhöhle darstellt.
In der Phase der klinischen Kompensation und der klinischen Subkompensation kommt es in der Regel zu fokalen Symptomen, aber zu keiner Beeinträchtigung der Vitalfunktionen. Die mäßige klinische Dekompensationsphase ist durch Bradykardie, Bluthochdruck, Kurzatmigkeit und tiefe Atmung gekennzeichnet, die ein erhöhtes Hirnödem und eine Beeinträchtigung der Vitalfunktionen widerspiegeln.
Die tiefe klinische Dekompensationsphase äußert sich durch einen Wechsel von Bradykardie zu Tachykardie, von Hypertonie zu Hypotonie und von seltener und tiefer Atmung zu häufiger und flacher Atmung. Sie entwickelt sich vor dem Hintergrund eines Komas und ist durch eine Hirnluxation ersten Grades gekennzeichnet, bei der der Hirnstamm infolge einer Schwellung oder Kompression in die Kleinhirnöffnung gepresst wird, eine Komplikation eines schweren Schädel-Hirn-Traumas oder einer Hirnkompression im Spätstadium.
Das Endstadium entwickelt sich bei einer Hirnluxation zweiten Grades, bei der der Hirnstamm bis zum Foramen occipitale major verstopft ist. Sie ist gekennzeichnet durch fortschreitende Tachykardie und Hypotonie, Atemrhythmusstörungen bis hin zum Atemstillstand und ist charakteristisch für extrem schwere Hirnverletzungen und irreversible Stadien der Hirnkompression.
Rückenmarksverletzungen sind seltener und ihr Ausmaß ist in den frühen Stadien schwer zu bestimmen, da sich ein spinaler Schock entwickelt, eine Reihe von anfänglichen Symptomen einer Funktionsstörung des Rückenmarks, die weit über das Ausmaß der neurologischen Schädigung hinausgeht, die dem tatsächlichen Verletzungsgrad entspricht. Tiefgreifende neurologische Ausfälle können auch bei einem Streifschuss auftreten, wenn die knöchernen Strukturen der Wirbelsäule nicht beschädigt sind. Dies ist in der Regel mit Hirnblutungen, epiduralen und subduralen Hämatomen und einer Kompression des Rückenmarks durch in den Wirbelkanal ragende Bandscheiben verbunden.
Verletzungen des Unterleibs
Bei abdominalen Strahlverletzungen sind die daraus resultierenden Störungen auf die Summe der pathologischen Wechselwirkungen zurückzuführen, zu denen vor allem massiver Blutverlust, Endotoxämie und Funktionsstörungen lebenswichtiger Organe gehören.
Kennzeichnend für diese Art von Verletzungen ist das Überwiegen von geschlossenen Verletzungen parenchymatöser Organe (Leber, Milz, Nieren).
Die großen diagnostischen Schwierigkeiten, die durch das Syndrom der reziproken Schwere verursacht werden, erfordern eine gründliche dynamische Untersuchung des Verletzten. Es ist zu beachten, dass abdominale Schmerzen und Blähungen, abdominale Peristaltik, Tastempfindlichkeit und Bauchdeckenspannung bei abdominalen Weichteilverletzungen oder erheblichen retroperitonealen Hämatomen ohne innere Organverletzungen auftreten können.
Eine Verschlechterung des Zustands des Verletzten (Hypotonie, anhaltende oder zunehmende Tachykardie usw.) ohne spürbaren Effekt einer intensiven Infusions- und Transfusionstherapie deutet auf anhaltende Blutungen hin, natürlich nach Ausschluss anderer Quellen.
Eine Hämaturie ist in der Regel ein Hinweis auf eine Blasen- oder Nierenschädigung. In allen Fällen sollte eine rektale Inspektion und rektale Palpation durchgeführt werden.
Die wichtigsten radiologischen Anzeichen für ein geschlossenes Bauchtrauma sind Gas in der Bauch- oder Retroperitonealhöhle, Flüssigkeit in der Bauchhöhle, Blähungen und Verdrängung von Magen und Darm sowie abnorme Position, Form und Funktion des Zwerchfells.
Intravenöse Urographie, retrograde Pyelographie, Zystographie und Urethrographie werden bei Verdacht auf Nieren-, Harnleiter- und Blasenverletzungen durchgeführt.
Eine sehr wichtige diagnostische Methode ist die Laparocentese, für die folgende Indikationen gelten: unklares klinisches Bild eines intraabdominalen Traumas; schweres kombiniertes Schädel-, Thorax- und Beckentrauma mit Bewusstseinsverlust; kombiniertes Thorax-, Wirbelsäulen- und Beckentrauma, wenn akute abdominale Symptome auftreten. Nach einer Laparozentese wird, falls diese negativ ausfällt, zur diagnostischen Beobachtung für 1-2 Tage eine Drainage in der Bauchhöhle belassen.
Rehabilitation nach Behandlung der Dupuytren’schen Kontraktur
Nach einer Nadelaponeurotomie kann bereits 2 Stunden nach dem Eingriff mit den Fingern gearbeitet werden. Verbände sind nach diesem Eingriff nicht erforderlich. Nur regelmäßige Beobachtung durch den behandelnden Arzt (Orthopäde).
Nach einer offenen Operation (Aponeurotomie, partielle Aponeurektomie, totale Aponeurektomie) sind 2 Wochen lang Verbände und Beobachtung durch den behandelnden Arzt erforderlich, bis die Operationswunden verheilt sind und die Nähte entfernt wurden. Am 3. postoperativen Tag wird eine Funktionsschiene (Streckerschiene) angelegt, um die Finger in der richtigen Position zu halten. Bei einer leichten Kontraktur kann die Schiene für kurze Zeit getragen werden. Wenn man möchte, kann man auch auf die Schiene verzichten, aber dann muss der Patient den Finger regelmäßig selbst verlängern, bis es schmerzhaft wird. Es reicht nicht aus, einfach zu operieren, das ist nur die halbe Miete. Die postoperative Rehabilitation bei der Behandlung der Dupuytren’schen Kontraktur ist eine der wichtigsten Phasen.
Neben dem Tragen einer Schiene wird die Rehabilitation häufig von Physiotherapie (Magnetlasertherapie vor der Entfernung der Fäden, Phonophorese, Elektrophorese mit Hydrokortison nach der Entfernung der Fäden) und obligatorischer Physiotherapie begleitet.
Verwenden Sie keine Selbstmedikation!
Nur ein Arzt kann eine Diagnose stellen und die richtige Behandlung verschreiben. Wenn Sie Fragen haben, können Sie uns anrufen oder eine E-Mail schicken.
Die Kosten für die chirurgische Behandlung der Dupuytren’schen Kontraktur betragen ab 32 000 RUB.
Kosten für eine Nadelaponeurotomie – 15 000 (1 Finger).
Fasziotomie – Fasziotomie
Fasziotomie oder Fasziektomie – ist ein chirurgischer Eingriff, bei dem die Faszien durchtrennt werden, um die Spannung oder den Druck zu mindern und so den Verlust der Blutzirkulation in einem Gewebe- oder Muskelbereich zu behandeln. Die Fasziotomie ist ein Verfahren zur Erhaltung einer Gliedmaße zur Behandlung eines akuten Kompartmentsyndroms. Sie wird manchmal auch zur Behandlung des chronischen Kompartmentsyndroms eingesetzt. Das Verfahren hat eine sehr hohe Erfolgsquote, wobei das häufigste Problem eine versehentliche Schädigung eines nahe gelegenen Nervs ist.
Komplikationen
Eine Verzögerung des Eingriffs kann zu neurovaskulären Komplikationen oder der Notwendigkeit einer Amputation der Gliedmaße führen. Zu den Komplikationen kann auch die Bildung von Narbengewebe nach der Operation gehören. Eine Verdickung des postoperativen Narbengewebes kann zu einem Verlust der Beweglichkeit des betroffenen Gelenks führen. Dies lässt sich mit professionellen Behandlungen oder Physiotherapie in den Griff bekommen.

Die Fasziotomie der Gliedmaßen wird in der Regel von einem Chirurgen unter Vollnarkose oder Regionalanästhesie durchgeführt. Über einen Hautschnitt wird ein kleiner Teil der Faszie entfernt, um den Druck bestmöglich zu lindern.
Bei der Plantarfaszie handelt es sich um einen endoskopischen Eingriff. Der Arzt macht zwei kleine Schnitte auf beiden Seiten der Ferse. In einen Schnitt wird ein Endoskop eingeführt, um den Arzt zu führen. In den anderen wird ein kleines Messer eingeführt. Ein Teil der Faszien im Fersenbereich wird entfernt. Die Schnitte werden dann verschlossen.
Zusätzlich zu einer Narbe benötigt der Chirurg möglicherweise ein Hauttransplantat, um die Wunde zu schließen. Manchmal, wenn die Faszie bei einem anderen chirurgischen Eingriff wieder verschlossen wird, ist der Muskel noch zu groß, um sich vollständig zu schließen. Es kann eine leichte Wölbung sichtbar sein, die aber nicht gefährlich ist. Die Heilung dauert viel länger, in manchen Fällen sogar mehrere Monate.
Komplikationen
Neben der ARF, die die Haupttodesursache darstellt, können bei der Rhabdomyolyse lebensbedrohliche Zustände wie hypovolämischer Schock und DIC auftreten. Manchmal kommt es infolge der Hyperkaliämie und des Nierenversagens zu tödlichen Herzrhythmusstörungen. Das Immunsystem des Patienten ist unterdrückt und schwere infektiöse Komplikationen, einschließlich Sepsis (30-70 % der Patienten), sind häufig.
Die Diagnose wird von Unfallchirurgen, Intensivmedizinern oder Fachärzten gestellt, die die Patienten vor dem Auftreten der Muskelnekrose betreut haben (Infektionsmediziner, Rheumatologen usw.). Die klinische Diagnose einer Rhabdomyolyse bei einem Trauma ist in der Regel aufgrund einer Kombination aus charakteristischer Anamnese und deutlicher lokaler Schwellung im Bereich der Läsion, die eine holzige Konsistenz aufweist, einfach zu stellen.
Eine Muskelnekrose nicht-traumatischen Ursprungs ist klinisch oft schwer zu differenzieren, da die Symptome unspezifisch sind, das Ausmaß des Prozesses, frühere Erkrankungen des Patienten und die Möglichkeit anderer Komplikationen der Grunderkrankung. Eine Veränderung der Urinfarbe ist kein spezifisches Zeichen für eine Rhabdomyolyse, da sie sowohl durch eine Hämoglobinurie als auch durch eine Myoglobinurie verursacht werden kann. In einigen Fällen ist eine Gendiagnose sinnvoll. Die wichtigste Rolle bei der Diagnose spielt der:
- Biochemische Blutuntersuchung. Erhöhte Myoglobin- und Kreatinphosphokinase-Werte sind frühe spezifische Anzeichen einer Rhabdomyolyse. Die Markeraktivität steigt in den ersten 12 Stunden allmählich an, wobei die Myoglobinkonzentration am ersten Tag und die CPK-Konzentration an Tag 3-5 ihren Höhepunkt erreicht. Darüber hinaus zeigt die Analyse Azidose, erhöhtes Kreatinin, Harnsäure, Hyperkaliämie, Hyperurikämie, Hyperphosphatämie und Hypokalzämie.
- Bewertung der ‚Diurese. Die Entwicklung einer ARF wird durch eine Abnahme der Diurese um 8-10 % angezeigt. Die Diurese nimmt dann um 25 % oder mehr ab; in schweren Fällen ist eine Anurie möglich. Eine Zunahme des Urinvolumens deutet auf die Wiederherstellung der Nierenfunktion hin; zu diesem Zeitpunkt kann die tägliche Urinproduktion 5 Liter erreichen.
- Urinuntersuchung. Myoglobinurie, Proteinurie und Elektrolytanomalien werden im Urin von Patienten mit Rhabdomyolyse festgestellt. Die Urindichte ist verändert, das Verhältnis von Harnstoff/Kreatinin im Blut und im Urin sowie das Verhältnis von Natrium/Kreatinin-Clearance werden festgestellt.
Behandlung der Rhabdomyolyse
Konservative Behandlung
Der Verdacht auf eine Rhabdomyolyse ist eine Indikation für die Notaufnahme der Intensivstation, die frühzeitige Anwendung einer Infusionstherapie und die Kontrolle der Diurese. Den Patienten wird eine spezielle Diät verordnet, die eine Einschränkung von eiweiß- und kaliumhaltigen Produkten vorsieht. Die zugrunde liegende Pathologie, die die Rhabdomyolyse hervorruft, wird korrigiert. Die Pharmakotherapie richtet sich nach dem Stadium der Erkrankung und dem Schweregrad des Zustands des Patienten und kann Folgendes umfassen
- Vorbeugung von ARF. Bei der Aufnahme erhalten die Patienten Diuretika und Natriumbikarbonatlösung über einen intravenösen Tropf, um die Schädigung der Nierentubuli durch Myoglobinzylinder zu verringern.
- Korrektur der Hypovolämie. Kochsalzinfusionen bei Rhabdomyolyse sollten innerhalb von 6 Stunden nach der Verletzung begonnen werden. Die injizierte Flüssigkeitsmenge erreicht in den ersten 2 Stunden 1 l/Stunde, in den folgenden 2 Stunden 500 ml/Stunde. Die Infusionen werden unter Kontrolle der Diurese und der CPR des Blutes verabreicht. Es werden Anstrengungen unternommen, um eine Urinausscheidung von mehr als 300 ml/Stunde sicherzustellen.
- Behandlung von Intoxikationen und Stoffwechselstörungen. Calciumgluconat und Natriumbicarbonat werden intravenös verabreicht. Es werden Beta-Adrenozeptor-Agonisten und Insulin mit Glukose eingesetzt. Enterosorbentien werden eingesetzt, um die Resorption von Toxinen im Darm zu verringern.
- Extrakorporale Hämokorrektur. Die Hämosorption gilt als eine vielversprechende Behandlung der Rhabdomyolyse. In einigen Fällen wird eine Plasmapherese verschrieben. In Fällen von ARF wird eine Hämodialyse durchgeführt.
Chirurgische Behandlung
Die chirurgische Behandlung der Rhabdomyolyse erfolgt entweder prophylaktisch oder kurativ und wird innerhalb der ersten Stunden nach der Krankenhauseinweisung oder innerhalb von 1-2 Wochen nach der Einweisung durchgeführt. Verwendete chirurgische Techniken sind:
- Dekompressive Fasziotomie. Ziel der Operation ist es, den Druck in der Muskelscheide zu verringern, wenn sich ein Kompartmentsyndrom entwickelt. Diese Technik verringert das Auftreten von Nekrosen und reduziert die Wahrscheinlichkeit von groben Stoffwechselanomalien und ARF.
- Nekrektomie. Sie wird bei tiefen thermischen Verbrennungen, Elektrotrauma, Long-Crush-Syndrom und anderen Verletzungen und Gefäßerkrankungen durchgeführt. In schweren Fällen wird eine Amputation oder Exartikulation der Gliedmaßen durchgeführt.
Komplikationen
Das Hauptproblem des Positionskompressionssyndroms ist das akute Nierenfunktionsversagen, das mit einer massiven Myoglobinämie einhergeht. Die Entwicklung eines ARF erhöht die Wahrscheinlichkeit des Todes um das Dreifache und korreliert mit einer ungünstigen Langzeitprognose. Von großer Bedeutung sind Komplikationen der Grunderkrankung oder Vergiftung, die eine Kompression der Weichteile des Körpers verursacht haben.
Der Patient wird je nach der vorherrschenden Symptomatik von einem Intensivmediziner oder einem Unfallchirurgen untersucht. Eine ausführliche Anamnese ist unerlässlich, die Umstände, die der Verletzung vorausgingen, sollten erläutert werden, die genaue Position des Patienten sowie chemische Abhängigkeiten und andere Risikofaktoren sollten ermittelt werden. Die folgenden Techniken werden bei der Diagnose des Positionskompressionssyndroms eingesetzt:
- Weichteil-Ultraschall. Die Ultraschalldiagnose zeigt Anzeichen einer Schädigung der komprimierten Muskeln: verödetes Muskelmuster, Fehlen von Querstreifen und mosaikartige hypoechoische Zonen (Myolyseherde). Um eine venöse Ursache des PPS auszuschließen, ist ein Doppler-Ultraschall des betroffenen Bereichs angezeigt.
- Radiographie. Die radiologische Bildgebung ist informativ, um Luxationen und Frakturen auszuschließen, die in Kombination mit äußeren Hautläsionen ein ähnliches klinisches Bild ergeben. Röntgenologische Veränderungen werden beim Positionskompressionssyndrom nicht beobachtet.
- EKG. Das Elektrokardiogramm zeigt Anzeichen einer Hyperkaliämie: verändertes QT-Intervall, erhöhte T-Wellen in den Brustableitungen, einzelne Bigma und ventrikuläre Extrasystolen. Die Untersuchung wird durch einen Herzultraschall ergänzt, bei dem keine pathologischen Veränderungen festgestellt werden.
- Biochemische Blutuntersuchung. Das wichtigste diagnostische Zeichen ist ein Anstieg des Myoglobins im Blut auf über 1000 ng/ml, was mit einem hohen Risiko für Nierenschäden korreliert. Ein Anstieg der Kreatininwerte im Blut deutet auf die Entwicklung einer Nierenfunktionsstörung hin, was in Verbindung mit einer verringerten glomerulären Filtrationsrate die Diagnose bestätigt.
- Urinuntersuchung. Bei PPS liegt das spezifische Gewicht des Urins über 1015 und enthält große Mengen an Myoglobin. Die Osmolarität beträgt mehr als 500 mosm/l, der Natriumgehalt ist geringer als 20 mmol/l. Charakteristisch ist ein Osmolaritätsverhältnis von Urin zu Plasma von mehr als 1,1.
Behandlung der komplexen Pachydermie
Symptomatische Behandlung
Für die Behandlung der Pachydermie wurde kein einheitliches Schema entwickelt. Die Behandlungsmaßnahmen hängen von der Erkrankung und den Wünschen des Patienten ab. Wichtig ist die Einhaltung der lokalen Kopfhauthygiene, um Sekretansammlungen, Mazerationen, unangenehmen Geruch und Sekundärinfektionen zu vermeiden. Kommt es zu einer Infektion, werden zur Pflege der Kopfhaut eine Antibiotikatherapie, Retinsäurepräparate und Zinkpyrithion-Shampoos empfohlen.
Bei sekundärer Pachydermie liegt der Schwerpunkt auf der Behandlung der Grunderkrankung. Zur Behandlung der Dermatitis werden topische GCS eingesetzt, zur Verbesserung der Gewebetrophik werden Vasodilatatoren, Antihypoxantien und korrigierende Mikrozirkulation eingesetzt. Es wird Physiotherapie durchgeführt: Elektrophorese und Ultraphonophorese mit Lidase, Lasertherapie.
Chirurgische Behandlung
Plastische Operationen werden durchgeführt, um das Erscheinungsbild zu verbessern. Sie verhindern jedoch nicht das Fortschreiten der Pachydermisfalten. Die folgenden Techniken werden zur ästhetischen Korrektur eingesetzt:
- Perkutane Nadelfasziotomie. Es ermöglicht das Lösen von Spannungen in Hautfalten, indem mit einer Injektionsnadel tiefe Einschnitte in die Haut vorgenommen werden.
- Kopfhaut-Lifting. Hierbei wird die überschüssige Dermis, die die Falten bildet, reseziert und die Haut anschließend in Längs- und Querrichtung angehoben. Bei ausgedehnten Resektionen kann die Verwendung von Gewebeexpandern oder Hauttransplantaten aus freien Lappen erforderlich sein, um den Defekt zu schließen.
Prognose und Vorbeugung
Die primäre pachydermale Faltung ist eine fortschreitende Erkrankung, die nicht vollständig geheilt werden kann. Mit medizinischen Verfahren und angemessener Pflege sind lediglich eine Verbesserung des Aussehens, die Beseitigung unangenehmer Symptome und Komplikationen möglich. Es wurden keine Fälle von bösartigen Hautveränderungen gemeldet.
Die Prognose der sekundären Pachydermie hängt mit dem Verlauf der primären Erkrankung zusammen. Bei der Vorbeugung geht es auch darum, mögliche Ursachen (Trauma, infektiöse Dermatitis der Kopfhaut, Steroideinnahme) zu vermeiden und systemische Erkrankungen zu verhindern.
1. gefalteter Dickhäuter der Kopfhaut / V. Okhlopkov, E. Zubareva, E. Radul, S. Bocharova // Russian Journal of Cutaneous and Venereal Diseases. – 2015.
2. klinischer Fall von Kopfhautkomplex-Pachydermie / Nemchaninova O.B., Sklyanova E.Yu., Sokolovskaya A.V., Chernikova E.V., Reshetnikova T.B., Pozdnyakova O.N. // Pharmateca. – 2021. – Т.28, №8.
3. Der gefaltete Dickhäuter der Kopfhaut / Pankratov V.G., Pankratov O.V., Kasperovich L.S. // Medical Journal. – 2002. – №2.
Update der Leitlinie zum Kompartmentsyndrom (AAOS, Januar 2019).

Am 17. Januar 2019 hat die American Academy of Orthopaedic Surgeons ihre Leitlinien zum Kompartmentsyndrom aktualisiert.
– Es gibt begrenzte Belege dafür, dass Myoglobinurie und Serumtroponinwerte bei der Diagnose eines akuten Kompartmentsyndroms bei Patienten mit traumatischen Verletzungen der unteren Gliedmaßen hilfreich sein können.
– Es gibt mäßige Belege dafür, dass bei Patienten mit akuter vaskulärer Ischämie die Untersuchung des Laktatspiegels in der Oberschenkelvene, die während einer chirurgischen Embolektomie durchgeführt wird, bei der Diagnose des akuten Kompartmentsyndroms hilfreich sein kann.
– Es gibt begrenzte Hinweise darauf, dass Myoglobinurie nicht bei der Diagnose eines akuten Kompartmentsyndroms bei Patienten mit elektrischem Trauma nicht hilfreich ist.
– Bei diesem Punkt handelt es sich um eine Expertenmeinung, da es keine zuverlässigen Beweise gibt: Serum-Biomarker liefern keine nützliche Informationen, wenn eine Fasziotomie bei Verdacht auf ein langjähriges oder übersehenes akutes Kompartmentsyndrom in Betracht gezogen wird.
– Es gibt mäßig starke Belege dafür, dass die intrakompartimentelle Drucküberwachung bei der Diagnose des akuten Kompartmentsyndroms hilfreich ist.
– Es gibt mäßige Belege für die Verwendung einer wiederholten/kontinuierlichen intrakompartimentellen Drucküberwachung und die Verwendung eines diastolischen Blutdruckschwellenwerts abzüglich des intrakompartimentellen Drucks > 30 mmHg zum Ausschluss eines akuten Kompartmentsyndroms.
– Bei diesem Punkt handelt es sich um eine Expertenmeinung, da es an zuverlässigen Beweisen mangelt: Die intrakompartimentelle Drucküberwachung gibt keine nützliche Informationen, wenn eine Fasziotomie bei erwachsenen Patienten mit Anzeichen einer irreversiblen intrakompartimentellen (neuromuskulären/vaskulären) Schädigung erwogen wird.
Gutachter
Autor von Rezensionen für medizinische Fachzeitschriften auf MedElement – Allgemeinmediziner, Chirurg Talant Imanalievich Kadyrov.
Er absolvierte das staatliche kirgisische medizinische Institut (rotes Diplom) und spricht fließend Englisch. Hat Erfahrung als Chirurg im Chui Regional Hospital; derzeit in privater Praxis tätig.
Regelmäßige Fortbildung: Advanced Cardiac Life Support, International Trauma Life Support, Family Practice Review and Update Course (England, USA, Kanada).
- Selbstbehandlung kann zu irreversiblen Gesundheitsschäden führen.
- Die auf der MedElement-Website und in den mobilen Apps MedElement, Lekar Pro, Dariger Pro und Disease: Therapist’s Guide enthaltenen Informationen können und sollen eine direkte medizinische Beratung nicht ersetzen. Holen Sie immer den Rat Ihres Arztes ein, wenn Sie eine Krankheit oder Symptome haben, die Sie beunruhigen.
- Die Wahl des Medikaments und seine Dosierung sollten mit einem Spezialisten abgesprochen werden. Nur Ihr Arzt kann Ihnen das richtige Medikament und die richtige Dosierung unter Berücksichtigung Ihrer Krankheit und Ihres Zustands verschreiben.
- Die MedElement-Website und die mobilen Apps MedElement, Lekar Pro, Dariger Pro und Disease: Therapist’s Guide dienen nur zu Informationszwecken. Die auf dieser Website enthaltenen Informationen sollten nicht dazu verwendet werden, versehentlich die Empfehlungen Ihres Arztes zu ändern.
- MedElement haftet nicht für Personen- oder Sachschäden, die durch die Nutzung dieser Website entstehen.
- Stumpf.
- Pronation der Schultern – was ist das?.
- Schielen bei Erwachsenen.
- Begradigung der Finger.
- Warum sind die Zehen bei einem Teenager schief?.
- Behandlung der Plantarfasziitis.
- Ein kniffliger Stumpf.
- Ruhigstellung des Sprunggelenks.

