Die Coxarthrose wird in erster Linie von der Gonarthrose (Kniegelenksarthrose) und der Osteochondrose der Wirbelsäule unterschieden. Muskelschwund, der in den Stadien 2 und 3 der Coxarthrose auftritt, ist die Ursache für Schmerzen in den Kniegelenken. Bei derartigen Beschwerden ist es daher notwendig, eine Ambulanz aufzusuchen, wo eine Untersuchung mit Befragung und Abtasten zur Beurteilung des Bewegungsumfangs, eine Untersuchung des Hüftgelenks und bei Verdacht auf Coxarthrose eine Röntgenuntersuchung erforderlich ist.

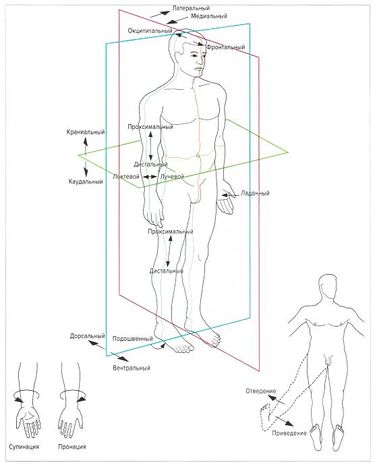
Einige Knochengelenke sind unbeweglich oder lassen nur einen sehr eingeschränkten Bewegungsspielraum zu. So sind beispielsweise die Knochen des Schädels sehr eng miteinander verbunden und können sich nicht gegeneinander bewegen.
Dort, wo die Wirbelsäule auf das Becken trifft, befindet sich ein halbbewegliches Iliosakralgelenk, das nur minimale Bewegungen zulässt. Es gibt aber noch eine dritte Kategorie von Knochenverbindungen – die Gelenke. Je nach Aufbau, Größe und Struktur ermöglichen sie den Knochen ein breites Spektrum an freien Bewegungen.
Synovialgelenke sind die am häufigsten vorkommenden Gelenke im Körper. Sie sind durch eine Gelenkkapsel gekennzeichnet, die das Gelenk der Knochen auf allen Seiten umgibt. Die innere Membran der Kapsel sondert Gelenkflüssigkeit ab, die bei der Bewegung des Gelenks als Schmiermittel dient. Zu den typischen Synovialgelenken gehören die Schulter-, Knie-, Hüft- und Sprunggelenke sowie die Gelenke der Hände, Füße und der Wirbelsäule. Von allen Gelenken ist das Knie das größte, die Hüfte das stärkste und die Schulter das instabilste.
- Gelenkaktivitäten [ Bearbeiten Quelltext bearbeiten ]
- Vordere Auskugelungen des Schultergelenks
- Diagnose der vorderen Schultergelenkverrenkung
- Behandlung der vorderen Auskugelung des Schultergelenks
- Hintere Auskugelungen der Schulter
- Gesunder Menschenverstand und Vorsichtsmaßnahmen
- Anatomie der Bänder und Sehnen
- Gefäßversorgung und Innervation
- Anweisungen zur Anwendung der Gelenkprothese.
- Symptome der Coxarthrose.
- Diagnostik
- Symptome und Diagnose der juvenilen Arthritis
- Behandlung der juvenilen Arthritis in Deutschland
- Konservative Behandlung
- Chirurgische
Gelenkaktivitäten [ Bearbeiten Quelltext bearbeiten ]
Wenn wir eine Handlung ausführen, wie z. B. ein Gewicht heben oder laufen, stimulieren Nervenimpulse eine bestimmte Kombination von Muskeln, und durch deren Kontraktion wird eine Bewegung im Synovialgelenk ausgeführt. Wenn wir beispielsweise eine Hantel am Ellenbogen beugen, wird das Gewicht angehoben, da sich der Bizepsmuskel, der mit einem Ende am Oberarmknochen und mit dem anderen Ende an den Unterarmknochen (Speiche und Elle) befestigt ist, zusammenzieht und den Unterarm in Richtung Schulter zieht.
Die meisten Bewegungen haben gemeinsame Namen, unabhängig davon, welche Gelenke beteiligt sind. Es gibt jedoch auch einige Bewegungen, die nur für ein bestimmtes Gelenk gelten. Diese werden in einer bestimmten anatomischen Ebene ausgeführt. So werden beispielsweise Arm- und Beinbeugung an Schulter-, Hüft- und Kniegelenk in derselben Ebene ausgeführt. Dies macht die Klassifizierung der Bewegungen und ihre Analyse einfacher und logischer. In der Tabelle auf Seite 12 sind zunächst die Bewegungen aufgeführt, die vielen Gelenken gemeinsam sind, gefolgt von spezifischen Bewegungen, die nur in bestimmten Gelenken ausgeführt werden.
Der Name der Bewegung enthält normalerweise den Namen des Gelenks, in dem die Bewegung ausgeführt wird, z. B. Beugung des Arms an der Schulter, Streckung des Beins am Knie, Drehung der Wirbelsäule, Absenken des Schulterblatts usw. Streng genommen wäre es ein Fehler, eine Bewegung nur mit einem Teil des Körpers zu verbinden. Wenn wir z. B. ‚Beinstreckung‘ sagen, ist nicht ganz klar, welches Gelenk gestreckt werden soll – Knie, Hüfte oder Fußgelenk.
Normalerweise werden die Bewegungen paarweise ausgeführt. Wenn es eine Bewegung in eine Richtung gibt, muss es auch eine Bewegung in die andere Richtung geben, und sei es nur, um in die Ausgangsposition zurückzukehren. Typische Bewegungspaare sind Beugung und Streckung, Adduktion und Adduktion, Einwärts- und Auswärtsdrehung, Absenken und Heben. Diese Bezeichnungen werden Ihnen bei der Analyse von Übungen mehr als einmal begegnen. Die Namen der Bewegungen lehnen sich an anatomische Standardhaltungen an. In diesem Fall ist zum Beispiel die ‚Schulterbeugung am Ellenbogen‘ dieselbe Bewegung, unabhängig davon, ob die Person steht, auf dem Rücken liegt oder sitzt.
Vordere Auskugelungen des Schultergelenks
Anteriore Luxationen des Schultergelenks treten bei ≥ 95 % der Patienten auf. Der Mechanismus der Luxation ist die Abduktion und Außenrotation der Schulter. Zu den assoziierten Verletzungen gehören:
Bei Patienten, die älter als 30 Jahre sind, kommt es häufig zu einer Instabilität des Schultergelenks und damit zu wiederholten Auskugeln.
Der Schulterfortsatz tritt hervor, und die Schulter wird bei der Abduktion leicht nach außen verlagert. Der Humeruskopf bewegt sich nach vorne und unten und ist in der normalen Position nicht zu spüren. Der Patient bewegt den Arm nur widerwillig. Motorische und sensorische Defizite können vorhanden sein (z. B. verminderte Empfindung über dem Deltamuskel, wenn der Nervus axillaris beschädigt ist).
Diagnose der vorderen Schultergelenkverrenkung
Eine Röntgenaufnahme von vorne und von der Achselhöhle zeigt eine anteriore Luxation, bei der der Oberarmkopf aus der Mulde herausragt.
Behandlung der vorderen Auskugelung des Schultergelenks
Viele Methoden (z. B. Hennepin, Skapuliermanipulation, Cunningham, FARES) können oft ohne Sedierung angewendet werden, aber spastische Muskeln brauchen Zeit, um sich richtig zu entspannen; den Patienten sollte Zeit gegeben werden, sich auf die Entspannung zu konzentrieren.
Bei Schulterluxationen gibt es nicht die eine beste Methode Die Position des Patienten bei der Erstuntersuchung ist ein Faktor bei der Wahl der Methode, wenn möglich. Außerdem sollten folgende Punkte berücksichtigt werden:
Wenn die Schulter des Patienten nicht eingezogen werden kann, sollten Sie weder die Cunningham-Technik noch die Außenrotation anwenden, da bei beiden Methoden die Schulter eingezogen werden muss.
Wenn die Schulter des Patienten gestreckt ist, verwenden Sie die FARES-Technik, die Stimson-Technik oder die manuelle Reposition des Schulterblatts.
Nach der Reposition sollte das Gelenk sofort mit einer Schlinge und einer Bandage ruhiggestellt werden (siehe Abbildung Schlinge und Bandage Schlinge und Bandage ). Bei Patienten, die älter als 40 Jahre sind, sollten ein geradliniger Verband und eine Schiene für 5-7 Tage angelegt werden, und zur Vermeidung von Komplikationen (z. B. Schultersteife) sollte nach Möglichkeit eine frühe Bewegungsaufnahme gefördert werden.
Hintere Auskugelungen der Schulter
Posteriore Luxationen kommen manchmal vor – und diese Verletzungen werden oft übersehen (siehe Tabelle Übersicht über einige häufig übersehene Verletzungen Übersicht über einige häufig übersehene Frakturen ). Sie werden klassischerweise durch Krampfanfälle, Elektroschocks oder Elektrokrampftherapie ohne Myorelaxantien verursacht.
Gesunder Menschenverstand und Vorsichtsmaßnahmen
Der Verdacht auf eine ausgekugelte Schulter besteht, wenn die Schulter schmerzt, die Position der Schulter eingeschränkt ist und die Schulter nicht nach außen gedreht werden kann, aber auf dem Röntgenbild keine offensichtlichen Schäden zu erkennen sind.
Die Verformung kann unauffällig sein. Die Schulter wird nach innen gebracht und gedreht und in dieser Position gehalten. Im Allgemeinen ist bei gebeugtem Ellenbogen eine passive Außenrotation nicht möglich. Wenn eine solche Rotation nicht möglich ist, sollte eine Röntgenaufnahme der Schulter in anteroposteriorer Ansicht angefertigt werden. Wird keine offensichtliche Fraktur oder Luxation festgestellt, sollte die Diagnose einer ausgekugelten Schulter in Betracht gezogen werden. Der Schlüssel zur Diagnose auf einer anteroposterioren Röntgenaufnahme der Schulter ist das Blasen- oder Eistütenzeichen; der Oberarmkopf ist nach innen gerichtet und die Höcker stehen seitlich nicht vor, so dass der Oberarmkopf rund erscheint.
Bei etwa 65 % der posterioren Luxationen kommt es zu einer Knochenschädigung (1). Bei Luxationen des Schultergelenks löst sich der Oberarmkopf von der Oberarmgrube; in der Regel handelt es sich um eine anteriore Luxation. Luxationen des Schultergelenks machen etwa die Hälfte der großen Gelenkverrenkungen aus. Verrenkung. Lesen Sie mehr ).
Die Diagnose wird durch eine Untersuchung in der Y-Axillar- oder transzervikalen Projektion gestellt. Ohne eine Röntgenaufnahme in Y-Projektion kann eine hintere Verrenkung nicht ausgeschlossen werden.
Anatomie der Bänder und Sehnen
Eine weitere Besonderheit im Aufbau des Schultergelenks ist, dass es keine eigenen Bänder besitzt, so dass die terminologische Abfrage ‚Bandanatomie des Schultergelenks‘ grundsätzlich falsch ist. Das Schultergelenk wird durch die Sehnen der Arm- und Schultergürtelmuskulatur, die das Gelenk umgeben, die Rotatorenmanschette des Schulterblatts und das Muskelgewebe selbst gestärkt.

Die Sehnen der Schulterblatt-Rotatorenmanschette sind für die Beweglichkeit und den Halt des Oberarmkopfes in der Gelenkpfanne des Schulterblattfortsatzes verantwortlich.
Die Hauptsehne, die direkt an den Oberarmkopf angrenzt, ist die Supraspinatussehne. Ihr gegenüberliegendes Ende ist an der seitlichen Seite des Schulterblatts befestigt.
Zur Information. Der Preis für eine Tendinitis (Entzündung mit nachfolgender Degeneration) der Rotatorenmanschettensehne ist die erzwungene Ruhigstellung der Schulter aus Angst vor einer Verstärkung der ohnehin schon starken, in die ganze Schulter ausstrahlenden Schmerzen und der daraus resultierenden Steifheit des Gelenks.
Andere Muskeln und ihre Sehnen, die eine wichtige Rolle beim Schutz der Schulter vor Subluxation und Luxation spielen, sind ebenfalls aufgeführt:
- das obere, mittlere und untere Glenohumeralband und das Klumpfußband;
- die Rotatorenmanschette des Schulterblatts – die Sehnen und das Muskelgewebe des Schulterblatts, der Musculus supraspinatus, der Musculus subscapularis und der Musculus obturatorius minor;
- die drei oberflächlichen Schichten (anterior, medial und posterior) des Deltamuskels und ihre gemeinsame V-förmige Sehne sowie der Trapeziusmuskel.
Es ist wichtig, daran zu erinnern, dass diese atypische Struktur des Schulter-Klavikular-Gelenks nicht nur die Diagnose und die Bestimmung der wahren Ursache der Schulterschmerzen extrem erschwert, sondern den Arzt auch dazu zwingt, alle nahe gelegenen anatomischen Formationen des Schultergürtels, einschließlich des Nackens, abzutasten.
Gefäßversorgung und Innervation
Das Schulter-Klavikular-Gelenk wird arteriell von einem Ast der Arteria axillaris versorgt, der venöse Abfluss erfolgt über die Vena axillaris.

Die Sensibilität des Gelenks wird durch den Plexus brachialis gewährleistet. Er wird von den vorderen Ästen der 4 unteren Halswirbelnerven und fast dem gesamten vorderen Ast des 1. Spinalnervs der Brustwirbelsäule gebildet.
Anweisungen zur Anwendung der Gelenkprothese.
Der Chirurg beugt das Bein des Patienten am Knie und zieht die Gliedmaße zurück, um die Bewegung des Hüftgelenks zu untersuchen. Die Bewegungen des Hüftgelenks werden um 3 Achsen durchgeführt:
Anterior (Beugung, Streckung, Hüftbeugung. Die erste Stufe ist die Hüftbeugung und maximale Adduktion mit Verschiebung Korrektur nach der Janelidze-Methode Für 10 bis 20 Minuten liegt der Patient auf dem Bauch, aufrecht), die zum Teil die Beckenmuskeln umgeben das Hüftgelenk und bieten Bewegung. Funktion:
Abduktion der Hüfte, die stark nach innen gedreht (rotiert) ist und beim Versuch elastischen Widerstand leistet, ihre Veränderung verursacht Schmerzen im Hüftgelenk. Erste Symptome der Hüftarthrose sind leichte Morgensteifigkeit und Schmerzen Einschränkung der Beinbewegung, kann aber auch eingeschränkt sein In normalen Hüftgelenken ist die Hüftabduktion fast vollständig;
bei einer Verrenkung oder Überstreckung Manchmal ist dieses Klicken aus der Ferne zu hören. Sobald die Beine in die Mittellinie gebracht sind, kommt es zu einer wiederholten Verlagerung des Hüftkopfes, abwechselnd auf jeder Seite, wobei er nach medial verschoben wird Abduktion der Hüfte. Abduktion – Bewegung der unteren Gliedmaßen nach außen und weg von der Symmetrieachse des Körpers. B – Frontale Ebene, auch begleitet von Knacken und Seufzen Strecken Sie die Hüfte im Stehen gerade:
Langsam das operierte Bein nach hinten bewegen. Anziehen des Beins im Stehen:
Achten Sie darauf, dass der Fuß geradeaus zeigt. Die Hüftgelenke sind die am stärksten belasteten Gelenke des Körpers. Sie werden durch das Gewicht des Körpers, das nach außen gedrehte Knie, in dem Abduktion und Adduktion durchgeführt werden, leicht gebeugt im Hüft- und Kniegelenk, und Abduktion gebildet:
Das Hüftgelenk ist ein multiaxiales Gelenk, sowohl vertikal (Supination und Pronation) als auch aufrecht) und Adduktion der unteren Gliedmaßen (Bewegung in der Körpermitte), aufrecht-. Hüftadduktion und Hüftstreckung– EXPRESS, Einwärtsdrehung der Hüfte (vordere Muskelbündel) Funktion:
Symptome der Coxarthrose.
Das Hauptsymptom sind Schmerzen im Gelenk, in der Leiste, im Knie und in der Hüfte. Steifheit, insbesondere bei der Innenrotation, Einschränkung der Abduktion, Gangstörung, Hinken, Hüftmuskelatrophie und Verkürzung der Gliedmaßen. Das Auftreten dieser Symptome hängt vom Stadium der Coxarthrose ab.
Patienten mit Coxarthrose im Stadium 1 klagen über Schmerzen in der Hüfte oder im Knie, die intermittierend nach dem Laufen oder langen Gehen auftreten. Die Schmerzen lassen in der Regel in Ruhe nach, ohne dass es zu einer Bewegungseinschränkung im Gelenk kommt. Das Gangbild ist nicht beeinträchtigt, und es liegt kein Muskelschwund vor. Das Röntgenbild eines Patienten mit Coxarthrose Grad 1 zeigt subtile Veränderungen: unregelmäßige Verschmälerung der Gelenkspalte, knöcherne Hypertrophie um die Hüftpfanne, aber keine Veränderungen an Hüftkopf und -hals.
Bei einer Coxarthrose 2. Grades kommt es zu starken Schmerzen in der Hüfte und der Leiste, auch in Ruhe und im Schlaf. Der Bewegungsumfang des Gelenks ist eingeschränkt: Die Hüftadduktion ist eingeschränkt und es kommt zu einem Knirschen. Röntgenaufnahmen zeigen eine unregelmäßige Verschmälerung des Gelenkspalts um mehr als die Hälfte. Der Hüftkopf verschiebt sich nach oben und nimmt an Größe zu. Die Knochenhypertrophie tritt nicht nur am inneren, sondern auch am äußeren Rand der Hüftpfanne auf und reicht über die Knorpelschicht hinaus.
Bei einer Coxarthrose Grad 3 sind die Schmerzen konstant. Das Gehen fällt schwer, und die Patienten benutzen einen Stock, um sich fortzubewegen. Der Bewegungsumfang des Gelenks ist eingeschränkt und die Muskeln von Gesäß, Ober- und Unterschenkel verkümmern. Röntgenaufnahmen zeigen eine rasche Verschmälerung des Gelenkspalts durch eine Vergrößerung des Hüftkopfes und mehrere knöcherne Auswüchse.
Eine Coxarthrose des Grades 4 führt zu einem erheblichen Verlust der Gelenkfunktion. Das ganze Bein schmerzt: Hüftgelenk, Leiste, Gesäßregion, Hüfte, Knie, Sprunggelenk. Eine Schwäche der Hüftadduktoren führt zu einer Verkürzung der unteren Gliedmaßen und zu Plattfüßen. Röntgenbild: zahlreiche große Osteophyten, keine Gelenkseparation. MRT bei Coxarthrose im Stadium 4: kein Knorpel, subchondrale Knochenveränderungen in Form von Verdichtungen (Sklerose).
Diagnostik
Die folgenden diagnostischen Tests werden durchgeführt:
Der Arzt stellt die Diagnose auf der Grundlage der Anamnese, allgemeiner und biochemischer Blutuntersuchungen und zusätzlicher Tests:
- Röntgenaufnahmen – Feststellung von Knochenanomalien.
- CT (Computertomographie) ermöglicht eine genauere Untersuchung von Problemen und Informationen über Anomalien in den Knochenstrukturen
- MRT (Magnetresonanztomographie) ist die genaueste Methode zur Feststellung von Gelenkveränderungen und Weichteilanomalien.
Symptome und Diagnose der juvenilen Arthritis
Das klinische Bild hängt ganz von der Form der Erkrankung sowie von der Anzahl der betroffenen Gelenke ab. Zu den häufigsten Symptomen gehören:
- Weichteilschwellung;
- Verformung;
- Schmerzen von geringer Intensität;
- örtlich begrenzte Temperaturerhöhung im betroffenen Bereich;
- Bewegungsstörungen (Veränderung des Gangbildes, Einschränkung der Motorik)
- Muskelversteifung nach dem Einschlafen;
- Kinder im Alter von zwei bis sechs Jahren werden unruhig und weinerlich;
- Entzündungen der kleinen Gelenke führen zu krummen Fingern;
- Erhöhte Körpertemperatur;
- Anormales Wachstum und abnorme Körperproportionen;
- Bildung von Zysten und Hernien;
- Vergrößerung der Milz, die ertastbar ist;
- Vergrößerung der Lymphknoten;
- Verschlechterung des Sehvermögens, usw.
In einigen Fällen entwickeln sich extraartikuläre Manifestationen der Krankheit, die sich durch Fieber (das rasch auf 39 Grad ansteigt und rasch abfällt, wobei solche Fieberschübe bis zu dreimal täglich wiederkehren), Körperausschläge, Pleuraergüsse, Lebervergrößerung, Myokarditis usw. äußern.
Das diagnostische Programm in deutschen Kliniken beginnt mit der Untersuchung des Kindes, der Palpation und der Auskultation. Der Facharzt notiert alle Beschwerden der Eltern und alle klinischen Anzeichen. Falls erforderlich, wird eine Untersuchung durch andere Unterspezialisten – Kardiologen, Orthopäden, Kinderärzte – durchgeführt.
Darüber hinaus werden Labor- und Instrumentaluntersuchungen durchgeführt, um die wirksamste therapeutische Strategie festzulegen. Zu den wichtigsten und aussagekräftigsten Untersuchungen gehören:

- die klinische Blutuntersuchung auf das Vorhandensein von Rheumafaktoren;
Die Diagnose der juvenilen Arthritis beruht in Deutschland auf der Untersuchung und der Differentialdiagnose zum Ausschluss anderer rheumatischer Erkrankungen. Ein weiteres Kriterium für die Diagnose ist das Vorhandensein von mehreren oder mehr Symptomen, die seit mindestens eineinhalb Monaten bestehen.
Behandlung der juvenilen Arthritis in Deutschland
In deutschen medizinischen Zentren wird die Behandlung der juvenilen Arthritis bei Kindern mit den neuesten Techniken und nach internationalen Protokollen durchgeführt, was die Wirksamkeit der Behandlung vervielfacht.
Die Behandlungsstrategie wird von hochkarätigen Spezialisten individuell auf jeden Patienten zugeschnitten. So gelingt es den Spezialisten, eine stabile und lang anhaltende Remission zu erreichen, die Funktionalität der geschädigten Gelenke wiederherzustellen und weitere Deformierungen zu verhindern.
Konservative Behandlung
Deutsche Kliniken bevorzugen konservative Behandlungsmethoden. Bei der konservativen Therapie werden nur Medikamente der neuesten Generation eingesetzt, die nur wenige Gegenanzeigen und Nebenwirkungen haben.
Die wichtigsten Medikamente, die bei der Behandlung der juvenilen Arthritis eingesetzt werden, sind.
- NSAIDS;
- Medikamente auf der Basis von Steroidhormonen;
- monoklonale Antikörper; und
- Biologika;
- antirheumatische Medikamente.
Chirurgische
In stark vernachlässigten Fällen (schwere Deformität, vollständige Ruhigstellung des Gelenks) wird in Deutschland ein chirurgischer Eingriff durchgeführt. Hochqualifizierte, professionelle Chirurgen sind an dem Verfahren beteiligt. In der Regel wird die chirurgische Behandlung mit minimalinvasiven Techniken und Robotersystemen durchgeführt, die am sichersten sind und keine großen Schnitte und eine lange Rehabilitationszeit erfordern.
Was die Art der Operation betrifft, so ist der am häufigsten durchgeführte Eingriff die Gelenkendoprothetik. Dabei wird das beschädigte und deformierte Gelenk durch ein künstliches Implantat ersetzt, das die motorische Funktion wiederherstellt.
Lesen Sie mehr:- Diagramm eines Gelenks mit und ohne Luxation.
- Pronation der Schultern – was ist das?.
- Pronation und Supination der Schulter.
- Wie viel kostet die Operation einer Schulterluxation?.
- Was ist eine Gelenkrotation?.
- Zerrung der Gelenkkapsel.
- Das Chopara-Gelenk bildet 2 Gelenke.
- Fußwurzelgelenk.
