Die Kahnbeinfixierung gilt heute als Goldstandard bei der Behandlung verschobener Frakturen.
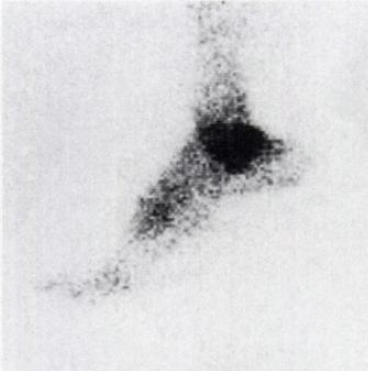
- Frakturen des Fersenbeins des Fußes
- Konservative Behandlung
- Flexibler hypermobiler Plattfuß.
- Tarsale Koalition
- Die meisten Fälle von Fußwurzelkoalition lassen sich einer der beiden folgenden Arten zuordnen:
- Klumpfuß
- Klinisches Bild
- Diagnose und Differentialdiagnose
- Chirurgische Behandlung der Hammerzehdeformität
- Postoperativer Zeitraum
- Zwei Wochen nach der Operation
- Sechs Wochen nach der Operation
- Ursachen
- Symptome der Deformität der fünften Zehe
- Was ist die Keller-Krankheit Typ 2 oder Freiberg-Krankheit?
- Der Verlauf der Keller-Krankheit Typ 2 lässt sich in vier Stadien einteilen:
- Behandlung
- Konservative Behandlung:
- Klinisch relevante Anatomie
- Epidemiologie/Ätiologie
- Nagelbein
- Klinische Bedeutung
- Anatomie des Pferdes
Frakturen des Fersenbeins des Fußes
Das Kahnbein ist ein Schlüsselknochen im Längsgewölbe des Fußes. Es befindet sich an der Spitze des Fußlängsgewölbes zwischen dem Kopf des Sprungbeins und den drei Keilbeinen. Seine besondere Anatomie macht ihn zu einer Art einzigartigem Bindeglied zwischen Rückfuß und Mittelfuß.
Der Nabel ist ein Schlüsselknochen im Längsgewölbe des Fußes. Er befindet sich an der Spitze des Fußlängsgewölbes zwischen dem Kopf des Sprungbeins und den drei Keilbeinen. Die besondere Anatomie macht diesen Knochen zu einer Art einzigartigem Bindeglied zwischen Rück- und Mittelfuß.
An der Seitenfläche des Strahlbeines setzt die Sehne des Musculus tibialis posterior an. Dieser Muskel stützt das Längsgewölbe des Fußes. Eine Funktionsstörung des Musculus tibialis posterior führt zu Plattfüßen.
Das Fersenbein dient auch als Ansatzpunkt für die verschiedenen Bänder des Fußes.
Das Knöchelgelenk ist auf fast allen Seiten mit Knorpel überzogen, so dass die Blutgefäße nur an wenigen Stellen in den Knochen eindringen.
Es gibt vier Arten von Frakturen des Fersenbeins:
Die Behandlung dieser Frakturen hängt von der Art und dem Mechanismus der Verletzung ab und wird im Folgenden näher erläutert.
Eine Berstungsfraktur wird durch eine erzwungene Plantarflexion des Fußes verursacht.
Dabei wird ein Knochenfragment aus dem Kahnbein gerissen, an dem das Taloklavikularband befestigt ist. Diese Fraktur ist die häufigste Art von Strahlbeinfrakturen.
Statistisch gesehen machen solche Frakturen 47 % aller Kahnbeinfrakturen am Fuß aus.
Patienten mit dieser Art von Frakturen berichten in der Regel über akute Schmerzen und Schwellungen im Fuß, Schwierigkeiten beim Gehen und verstärkte Schmerzen bei der Beugung der Fußsohle.
Bei der Untersuchung können eine dorsale Schwellung, Blutungen (Blutergüsse) und lokale Empfindlichkeit des Strahlbeines und/oder des Strahlbein-Oval-Gelenkes festgestellt werden.
Konservative Behandlung
Frakturen des Fersenbeins können in der Regel konservativ behandelt werden.
In diesen Fällen wird eine Ruhigstellung empfohlen, wobei die Art der Ruhigstellung variieren kann.
Ist das Fragment klein, kann eine elastische Bandage ausreichen.
Ist das Fragment größer oder verträgt der Patient aus verschiedenen Gründen keine elastische Bandage, kann eine Ruhigstellung mit einem orthopädischen Schuh oder sogar einer kurzen Gipsschiene möglich sein.
Die Dauer der Ruhigstellung hängt von der Belastbarkeit und dem Vorhandensein bzw. Nichtvorhandensein von Begleitverletzungen an den Mittelfuß- und Seitenbändern des Sprunggelenks ab.
Die Ruhigstellung dauert in der Regel 4 Wochen, danach kann die Belastung des Fußes mit zunehmender Belastungstoleranz allmählich gesteigert werden.
Es muss eingeräumt werden, dass diese radiologische Klassifizierung nur in Russland verwendet wird, vor allem wegen der Aufregung um die Einberufung. Im Rest der Welt werden diese Winkel berücksichtigt, vor allem bei der Planung der chirurgischen Behandlung, aber sie bilden keine eigene Klassifikation, da die Winkel auf den Röntgenbildern und der Grad der klinischen Manifestation kaum korrelieren.
Hinsichtlich des Zeitpunkts wird zwischen angeborenen (mit Entwicklungsanomalien verbundenen) und erworbenen Formen des Plattfußes unterschieden. Zu den angeborenen Ursachen gehören so seltene und schwere Formen wie der angeborene vertikale Talus und der Fersenbeinvalgus. Zu den häufigeren (1 bis 6 % der Bevölkerung) und weniger schwerwiegenden Ursachen des angeborenen Plattfußes gehören die Fersenfußsynostose und einige andere Synostosen sowie knöcherne Auswüchse des Fersenbeins. Anomalien dieser Knochen führen zu einer abnormalen Lastverteilung im Gangzyklus und einer Überlastung der anderen Stabilisatoren des Fußes. Das Bild des Plattfußes tritt in diesem Fall im Alter von 8-15 Jahren auf, bedingt durch die Verknöcherung und den Übergang der relativ flexiblen Synchondrose in eine Synostose.
Je nachdem, welches Fußgewölbe stärker in den pathologischen Prozess involviert ist, unterscheidet man zwischen Längs- und Querplattfuß. Der Längsplattfuß ist hauptsächlich auf eine Funktionsstörung des Fesselgelenks, des Fersenkeils, der stützenden Bänder und der Plantarfaszie zurückzuführen. Der Querplattfuß ist mit einer Funktionsstörung des Daumenhebelmuskels und der Interdigitalbänder verbunden. In den meisten Fällen treten sowohl der Längs- als auch der Querplattfuß gleichzeitig auf.
Je nach klinischem Erscheinungsbild werden 2 Hauptformen des Plattfußes unterschieden – die starre und die flexible Form. Die flexible Form tritt nur beim Stehen auf und bildet sich beim Anheben der Zehen oder in Ruhe zurück. Die starre Form bleibt in Ruhe bestehen.
Flexibler hypermobiler Plattfuß.
Wird derzeit als normale Variante betrachtet. Kennzeichnend sind eine verringerte Höhe des medialen Längsgewölbes in Ruhe und eine Valgusstellung des Fersenbeins sowie eine Abduktion des Mittelfußes bei Bewegung.
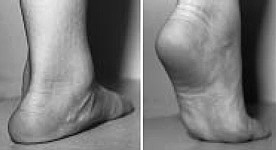
Sie ist extrem häufig (20-25 % der Bevölkerung). Sie ist genetisch bedingt und tritt familiär gehäuft auf. Sie geht häufig mit einem hypermobilen Syndrom in anderen Gelenken einher. In den meisten Fällen nimmt der Schweregrad der Deformität mit dem Alter ab.
Tarsale Koalition
Kinder mit Tarsalkoalition weisen eine abnorme Knochenfusion im Mittelfuß und im Rückfuß auf. Die Erkrankung wird in der Regel im Vorpubertätsalter oder in der frühen Adoleszenz diagnostiziert, wenn die knöcherne Verwachsung die Beweglichkeit des Fußes zu beeinträchtigen beginnt und Schmerzen und manchmal Steifheit verursacht.
Die Symptome machen sich vor allem beim Gehen auf unebenem Untergrund wie Sand oder Kies bemerkbar, wenn sich der Fuß ständig an die Unebenheiten des Bodens anpassen muss. Häufige Verstauchungen des Sprunggelenks können ebenfalls auf eine Fußwurzelkoalition hindeuten.
Die meisten Fälle von Fußwurzelkoalition lassen sich einer der beiden folgenden Arten zuordnen:
Talocalcaneus- oder Subtalar-Koalition – eine Verbindung von Fersenbein und Talus (in der Knöchelgegend).
- Eine talocalcaneale Koalition ist eine pathologische Verschmelzung des Fersenbeins mit einem der Fußknochen – dem Fersenbein.
Die Verschmelzung kann zwischen zwei Knochenstücken, zwischen Knochen und Knorpel oder Fasergewebe erfolgen. In etwa der Hälfte der Fälle tritt die Tarsalkoalition in beiden unteren Gliedmaßen auf. Die primäre Behandlung ist konservativ. Dem Patienten wird empfohlen, den Fuß zu schonen und zu immobilisieren.
Diese Methode lindert zwar die Schmerzen, hat aber nur eine vorübergehende Wirkung. Eine konservative Behandlung ist bei Patienten mit asymptomatischer Tarsalkoalition angebracht (bei denen die Diagnose nur anhand von Röntgenaufnahmen gestellt wird, die oft zufällig sind, wie z. B. bei einer Verstauchung des Knöchels).
Bei Kindern mit anhaltenden Schmerzen, die konservativ nicht behandelt werden können, ist eine Operation angezeigt. Bei der Operation schneidet der Orthopäde das Gelenkgewebe heraus oder entfernt es. In den meisten Fällen wird Fremdgewebe – meist Fettgewebe – zwischen die Knochen gelegt, um ein erneutes Wachstum zu verhindern.
Klumpfuß
Der Klumpfuß ist ein Zustand, bei dem der Fuß – oft beide Füße – nach innen gedreht ist und die Zehen nach unten zeigen. Der Klumpfuß wird bald nach der Geburt diagnostiziert. Die Erkrankung tritt während des fötalen Entwicklungsstadiums auf, wenn der Fötus 9-14 Wochen alt ist.
Er wird häufig bei einer Routine-Ultraschalluntersuchung des Fötus diagnostiziert. Für Eltern ist es äußerst wichtig, die Tatsachen zu akzeptieren und ihre nächsten Schritte zu planen, wenn sie im Voraus wissen, was auf sie zukommt.
Klumpfuß tritt bei einer von tausend Geburten auf und ist bei Jungen häufiger (Geburten in Israel werden am besten im Sheba-Krankenhaus durchgeführt). Eine familiäre Veranlagung kann eine Rolle spielen, aber es kommt häufig vor, dass Kinder mit Klumpfuß leben, in deren Familie es nie dazu gekommen ist.
In den meisten Fällen erfordert die Behandlung eines Klumpfußes keine Operation. Es wird die Ponseti-Methode angewandt, die wöchentliche schrittweise Korrekturen und Gipsverbände für die Füße vorsieht. Mit der Behandlung sollte bald nach der Geburt begonnen werden, da der Fuß des Säuglings mit seinen Sehnen, Bändern und Gelenkkapseln am verformbarsten ist. Nach Abschluss der ersten Behandlungsphase wird die langfristige Verwendung einer orthopädischen Schiene (fest gebundene Schuhe) empfohlen, um die erreichte Fußaufrichtung zu festigen. Die korrekte Anwendung der Ponseti-Methode führt zu hervorragenden Ergebnissen. In einigen Fällen ist ein chirurgischer Eingriff immer noch erforderlich. Die chirurgische Methode der Klumpfußkorrektur war weit verbreitet, bevor sich die Ponseti-Technik durchsetzte. Chirurgische Eingriffe sind wirksam bei der Korrektur von Fußdeformitäten, aber der operierte Fuß kann später im Leben Arthrose und Steifheit entwickeln. Oft ist ein zusätzlicher chirurgischer Eingriff erforderlich, um die durch die Arthrose verursachten Schmerzen zu lindern.
Klinisches Bild
In etwa 50 % der Fälle geht der lokalisierten Verletzung eine schwere hintere Fußumkehr voraus.
Frauen im Alter von über 40 Jahren und jüngere Sportler sind am häufigsten betroffen.
- In den frühen Stadien (Stadium 1 oder akute Phase) suchen die Patienten häufig keine Behandlung auf, da die Symptome gering sind.
- Die Patienten stellen sich in der Regel in Stadium 2 oder der subakuten Phase vor, mit diffuser Schwellung und Fieber im medialen Bereich des Sprunggelenks und entlang des Sehnenverlaufs. Die Patienten haben Schwierigkeiten oder ein Gefühl der Instabilität, wenn sie die Ferse auf der betroffenen Seite anheben, die Ferse wird nicht supiniert, wenn sie von der Oberfläche abgehoben wird.
- Im Stadium 3 oder der chronischen Phase bemerken die Patienten eine allmähliche Abnahme der Höhe des Längsgewölbes, die Entwicklung von Plattfüßen auf einer Seite und Ermüdung der unteren Gliedmaßen beim Gehen. Von hinten betrachtet wird eine übermäßige Abduktion des Vorfußes (Symptom der zu vielen Zehen) festgestellt. In schweren Fällen: Verlust des Längsgewölbes, Eversion des Fersenbeins. Übermäßige Abduktion des medialen Teils der Ferse im Schuhwerk.
Diagnose und Differentialdiagnose
Die Integrität der Sehne des hinteren Bizepsmuskels wird durch Abtasten beurteilt, wenn der Patient aktiv eine Plantarflexion und Adduktion des Fußes durchführt, während der Arzt eine Rückzugskraft auf den Vorfuß ausübt. Es ist wichtig, den Bereich der Schädigung innerhalb der Sehne genau zu identifizieren und mit dem gesunden Fuß zu vergleichen. Direkter Druck entlang des Sehnenverlaufs kann Schmerzen aufzeigen, eine aktive Inversion des Fußes gegen einen Widerstand kann eine verminderte Kraft des hinteren Bizepsmuskels aufzeigen. Wenn die Sehne teilweise geschädigt ist, kann dies durch Abtasten festgestellt werden.
Wenn die Sehne vollständig geschädigt ist, kann sie nicht entlang ihres normalen Lagers ertastet werden, und der Patient kann keine Fußumdrehung gegen Widerstand durchführen.
Eine teilweise oder vollständige Schädigung durch ein Trauma wird von verschiedenen Schmerzen im Bereich des Strahlbeinhöckers begleitet. Bei Zerrungsverletzungen und Sehnendegenerationen treten Schmerzen distal des Innenknöchels auf.
Die MRT ist die nützlichste Methode zur Untersuchung der Sehnen um das Sprunggelenk und zur Feststellung von Sehnenschäden. Andere diagnostische Tests umfassen Knochenscans und die Injektion eines Kontrastmittels in die Sehnenscheide.
Die Frühdiagnose wird durch ein direktes Röntgenbild nicht verbessert, aber eine Überprüfung des Fußes zeigt das Ausmaß der strukturellen Veränderungen im Stadium 3. Ein standardmäßiges anteroposteriores Röntgenbild zeigt eine Vergrößerung des Winkels zwischen der Längsachse des Talus und der Längsachse des Calcaneus, des vorderen Aspekts des Fußes und eine Verschiebung des zweiten Mittelfußknochens. Die Längsachse des Vorfußes teilt den Winkel des Rückfußes nicht mehr in zwei Hälften. Unter normalen Bedingungen ist die lineare Beziehung zwischen Ramus, Strahlbein, medialem Keilbein und erstem Mittelfußknochen auf dem seitlichen Röntgenbild verloren. Wenn die Situation fortschreitet, manifestiert sich eine Arthrose des ersten Metatarsophalangealgelenks als Folge des Hallux limitus.
- Skelettale Anomalien:
- Kahnbeinsyndrom (Os tibiale externum), Dreiecksbeinsyndrom, Kahnbeinriss, Stressfraktur des Kahnbeins;
- Osteochondritis oder avaskuläre Nekrose des Ramuskopfes oder des Kahnbeins;
- Fraktur des medialen Knöchels;
- subakromiale tarsale Koalition;
- mediale tarsale Sinusitis;
Chirurgische Behandlung der Hammerzehdeformität
Die chirurgische Behandlung der Hammerzehenfehlstellung und des Schmerzsyndroms, der so genannten Metatarsalgie, verfolgt zwei wichtige Ziele:
- Verkürzungsosteotomien im Bereich der Köpfe der Mittelfußknochen – die ‚Weil‘-Osteotomie.
- Die ‚Harmonisierung des Fußes‘, die durch eine sorgfältige präoperative Planung und eine genaue Messung der Ballenhöhe während der Operation definiert wird, um die gewünschte Mittelfußknochenlänge zu erreichen.
Diese Operation geht manchmal mit der Korrektur einer Deformität der ersten Zehe einher.


Der Umfang des chirurgischen Eingriffs hängt natürlich von vielen weiteren Faktoren und Eigenheiten des jeweiligen Patienten ab.
Postoperativer Zeitraum
Während des postoperativen Zeitraums wird kein Gips angelegt Es wird keine Gipsruhigstellung angewendet.
Nach 1 bis 2 Tagen in erhöhter Position beginnt der Patient, mit Baruca-Schuhen – speziell angefertigten orthopädischen Schuhen mit Vorfußentlastung – zu gehen, wobei das Bein belastet wird.


Die Dauer der Verwendung der Spezialschuhe hängt von der jeweiligen Person ab, in der Regel 4-6 Wochen.
Besonders wichtig sind ein ständiges Eigentraining (oder mit Hilfe von Angehörigen) in der Physiotherapie und ständige passive Bewegungen der operierten Zehen, um einer möglichen Versteifung vorzubeugen.
Laut medizinischer Statistik sind 80-85% der Patienten, die nach der beschriebenen Methode operiert wurden, mit dem Ergebnis zufrieden.
Zwei Wochen nach der Operation
Sie werden von einem Arzt untersucht und es wird ein Verband angelegt. Wenn die Wunden vollständig verheilt sind, wird Ihnen erklärt, wie Sie das Gewebe im Bereich des Eingriffs massieren können. Die Maßnahmen zur Verringerung der Empfindlichkeit der Narbe beginnen erst, wenn die Wunde vollständig verheilt ist. Zu diesem Zweck können Sie eine Massagecreme verwenden (z. B. E45), die in und um den Narbenbereich herum eingerieben wird. Erst wenn die Wunden vollständig verheilt sind, können Sie das Operationsgebiet der Feuchtigkeit aussetzen und duschen.
Wenn die Schwellung nach der Operation weitgehend abgeklungen ist, dürfen Sie den Fuß wieder häufiger aufstellen, sollten ihn aber so lange wie möglich waagerecht halten.
Autofahren ist jedoch nur für kurze Zeit möglich, wenn Sie am linken Fuß operiert wurden und Ihr Auto über ein Automatikgetriebe verfügt. Wenn Sie am rechten Fuß operiert wurden, können Sie erst 6 bis 8 Wochen nach dem Eingriff Auto fahren.
In dieser Phase werden Sie möglicherweise zur Physiotherapieabteilung überwiesen, um eine frühe Rehabilitation und Übungen zur Stärkung des hinteren Schienbeinmuskels durchzuführen.
Sechs Wochen nach der Operation
Wenn der Heilungsprozess gut verläuft, sind die Schwellung und die Blutung inzwischen praktisch verschwunden, aber eine gewisse Schwellung kann noch bis zu 3-4 Monate nach der Operation bestehen bleiben.
In dieser Zeit können Sie normales Schuhwerk tragen (sofern die Schwellung dies zulässt), aber wir empfehlen Ihnen vorerst Schuhe mit steifer Sohle zu tragen. In den nächsten 3 bis 6 Monaten müssen Sie sich einer Physiotherapie unterziehen, um das bestmögliche Ergebnis der Operation zu erzielen.
Ursachen

Es gibt eine lange Liste von Faktoren, die die Taylor-Deformität verursachen können. Dazu gehören:
- Angeborene Fußmerkmale oder eine vererbte Neigung zur Entwicklung bestimmter orthopädischer Störungen wie Plattfüße, abnorme Adduktions- und Streckmuskelfixierung, Hohlfüße usw.
- Anomalien des fünften Zehs, einschließlich Hanteln, Hammerzehen, zusätzliche Knochen, abnorme Krümmung usw.
- Angewohnheit, über längere Zeit in einer gekreuzten Position zu sitzen.
- Längeres Tragen von unbequemen, engen, kleinen Schuhen oder Schuhen mit zu hohen Absätzen oder Plateaus.
- Plattfüße, insbesondere solche, die lange Zeit unerkannt bleiben und daher nicht korrigiert werden.
- Neue Wucherungen am Fuß in der Nähe des 5. Mittelfußknochens.
- Neurologische Erkrankungen, insbesondere Zerebralparese, Meningitis, Lederhosenkontraktur usw.
- Brüche des 5. Mittelfußknochens, die nicht richtig verheilt sind, Verletzungen, die zu einer Schwächung des Bewegungsapparats geführt haben, Sehnenüberlastungen und andere Anomalien, die die Anatomie des Fußes beeinträchtigen.
Symptome der Deformität der fünften Zehe

Der Schneiderfuß kann sowohl im Berufsleben als auch zu Hause erhebliche Beschwerden und Schwierigkeiten verursachen. Er ist gekennzeichnet durch:
- einen lästigen, oft pochenden Schmerz, der beim Gehen und beim Sport auftritt und sich verstärkt (er kann lästig werden und eine Einschränkung der körperlichen Aktivität verursachen);
- lästige Schmerzen von leichter bis mittlerer Intensität, auch in Ruhe und nachts im Schlaf;
- Unbehagen im Fuß aufgrund der Verbreiterung des Quergewölbes;
- Schwierigkeiten bei der Wahl des Schuhwerks, da in den späteren Stadien die Kallusbildung, insbesondere in Kombination mit dem Vorhandensein eines ähnlichen, aber spiegelnden Kallus an der Großzehe, das Tragen von normalem Schuhwerk unmöglich macht;
- Schmerzen, Schwellungen und Rötungen der Weichteile in der Projektion der entzündeten Fußgelenke;
- Geschwüre und Wasseransammlungen im Bereich des vorstehenden Knochens an der Seitenfläche des Fußes, die durch das Reiben des Knochens am Schuhwerk verursacht werden;
- Die Bildung von Schwielen und Hühneraugen an der Fußsohle, die durch die seitliche Ausbreitung des Fußes verursacht werden.
Was ist die Keller-Krankheit Typ 2 oder Freiberg-Krankheit?
Die Keller-Krankheit Typ 2 oder Freiberg-Krankheit ist eine relativ seltene, nicht-infektiöse Erkrankung und gehört zur Gruppe der Osteochondropathien. Das Köpfchen des Mittelfußknochens beginnt infolge von Durchblutungsstörungen aus dem einen oder anderen Grund zu zerfallen und abzusterben. In 95 % der Fälle sind die Köpfe von 2 oder 3 Mittelfußknochen betroffen, wobei eine aseptische Nekrose bei den anderen nicht ausgeschlossen werden kann.
Obwohl die Krankheit bereits vor über 100 Jahren erkannt und beschrieben wurde, ist sie bis heute nur wenig bekannt.
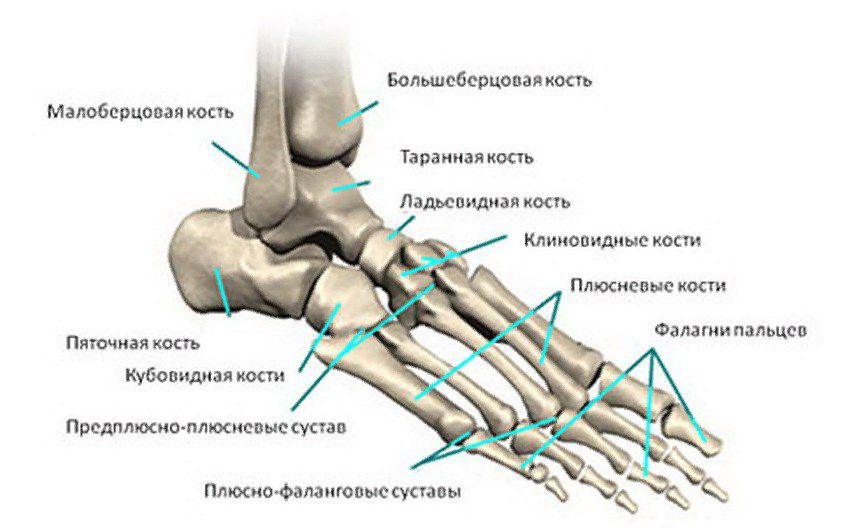
Die Fußwurzelknochen sind eine Gruppe von 5 langen Röhrenknochen, die sich im Mittelfuß befinden. Sie verbinden die Zehenzwischenglieder mit dem hinteren Teil des Fußes. Die Köpfe der Mittelfußknochen bilden die Zehengrundgelenke mit den Zehenendgliedern, die die Bewegung der Zehen und die Aufrechterhaltung der normalen Stützfunktion ermöglichen. Die aseptische Nekrose des Kopfes des 2. Mittelfußknochens tritt am häufigsten bei heranwachsenden Mädchen im Alter zwischen 10 und 15 Jahren auf. In diesem Alter wird sie am häufigsten entdeckt. Der Morbus Keller Typ 2 tritt jedoch nicht zum ersten Mal bei Erwachsenen auf, obwohl er häufig in Fällen diagnostiziert wird, in denen in der Jugend keine angemessene Behandlung durchgeführt wurde. Es gibt jedoch Fallberichte über das Auftreten der Krankheit bei 20- bis 25-Jährigen, die jedoch einer genaueren Untersuchung bedürfen.
Der Verlauf der Keller-Krankheit Typ 2 lässt sich in vier Stadien einteilen:
- Aseptische Nekrose. Dieses Stadium ist durch die Zerstörung der Knochenwülste im Knochen gekennzeichnet, die für die Festigkeit sorgen, d. h. durch die Entwicklung einer lokalen Osteoporose. Infolgedessen verliert der betroffene Mittelfußkopf seine Dichte und ist nicht mehr in der Lage, den auf ihn einwirkenden Belastungen standzuhalten.
- Kompressionsfraktur – resultiert aus der Zerstörung eines Teils der verbleibenden Knochenbalken innerhalb des Kopfes oder neu gebildeter Knochenbalken. Dadurch brechen sie ab, verkeilen sich ineinander und verringern die Höhe des Knochens drastisch.
- Fragmentierung oder Resorption. Veränderungen im Mittelfußknochen führen zur Bildung von Osteoklasten (spezielle Zellen, die geschädigte Knochenkörper resorbieren). Dies führt zu einer Verkleinerung des Kopfes und sogar zu seiner fast vollständigen Resorption.
- Wiederherstellung und Konsolidierung. Der Körper versucht, den Schaden zu beheben, indem er versucht, den verlorenen Knochen wieder aufzubauen. Der Mittelfußknochenkopf baut sich dadurch allmählich wieder auf, was jedoch oft schwierig ist, da er durch die entstandenen pathologischen Brüche und die Defragmentierung stark deformiert ist und der Reparationsprozess selbst eine gute Blutversorgung erfordert, die nicht gegeben ist, wenn die Keller-Krankheit nicht behandelt wird.
Behandlung
Die Prognose der Keller-Krankheit ist sehr günstig, vor allem wenn sie frühzeitig diagnostiziert und behandelt wird. Ist dies der Fall, haben die Patienten alle Chancen, die quälenden Schmerzen im Fuß und die Notwendigkeit, körperliche Aktivitäten einzuschränken, loszuwerden.
Die Art der Behandlung hängt weitgehend vom Stadium der Krankheit, dem Vorhandensein von Komplikationen und dem Alter des Patienten ab. Während in den frühen Stadien eine konservative Behandlung ausreicht, kann in fortgeschrittenen Fällen ein chirurgischer Eingriff erforderlich sein.
Konservative Behandlung:
- Ruhigstellung des Fußes mit einem Gipsverband in Form eines Stiefels für einen Zeitraum von 4-6 Wochen. In besonders schwierigen Fällen kann die Ruhigstellung auf 12 Wochen ausgedehnt werden. Während dieser Zeit wird die Mobilität mit Hilfe von Krücken gewährleistet.
- Das Tragen von Orthesen. Sie tragen dazu bei, die Belastung des Fußes richtig zu verteilen und Bewegungsanomalien zu beseitigen. Sie beseitigen die Krankheitssymptome und verringern das Risiko von Komplikationen drastisch. Um wirksam zu sein, müssen sie jedoch individuell für den jeweiligen Patienten angefertigt werden.
- Pharmakologische Behandlung, die in erster Linie darauf abzielt, die Krankheitssymptome, insbesondere die Schmerzen, durch die Einnahme von NSAIDs zu beseitigen und die Stoffwechselvorgänge im Fuß zu verbessern. Deshalb werden zusätzlich Präparate verordnet, die den Kalziumstoffwechsel aktivieren und die periphere Durchblutung verbessern. Auf diese Weise wird versucht, die Ursachen der Erkrankung zu beeinflussen.
- Auch die Physiotherapie, die Massagen, Magnetfeldtherapie, Elektrophorese, Iontophorese, Laser, Stoßwellentherapie, Fußbäder usw. umfasst, kommt zum Einsatz. Ziel dieser Behandlungen ist es, die Blutzirkulation in den Füßen zu verbessern, Entzündungen zu beseitigen und Schmerzen zu lindern. Die Physiotherapie ist sehr wirksam gegen die Keller-Krankheit.
- Physikalische Therapie – individuell auf den Patienten abgestimmte Übungen, die die lokale Durchblutung verbessern, die Bewegungsamplitude des Großzehengrundgelenks erhöhen, die Fußmuskulatur stärken und die Entwicklung von Plattfüßen verhindern.
Klinisch relevante Anatomie
Während der menschlichen Embryonalentwicklung bilden der Schaft und der hintere Fortsatz des Sprungbeins getrennte Verknöcherungszentren. Zwischen dem 7. und 13. Lebensjahr bildet der hintere Fortsatz des Sprungbeins einen separaten Knochen (Dreiecksknochen). Innerhalb eines Jahres nach seinem Auftreten vereinigt er sich jedoch wieder mit dem Sprungbein (bei 7 % der Betroffenen geschieht dies nicht). Er kann auf einer oder beiden Seiten auftreten. Er hat glatte oder gezackte Ränder. Die Größe beträgt weniger als 1 cm, kann aber variieren.
Georgy Temichevs Seminar ‚Diagnose und Therapie von Problemen der unteren Gliedmaßen. Gang- und Laufanalyse‘. Mehr erfahren…
Dieser Knochen hat in der Regel drei Hörner, eine vordere, eine untere und eine hintere Fläche. Die vordere Fläche ist über eine knorpelige Synchondrose mit dem seitlichen Höcker verbunden. Die untere Fläche kann mit dem Fersenbein gelenkig verbunden sein. Die hintere Fläche hat keine Gelenkverbindung, sondern dient als Ansatzpunkt für die Bandstrukturen der Kapsel. Das Dreiecksbein kann auch eine runde oder ovale Form haben.
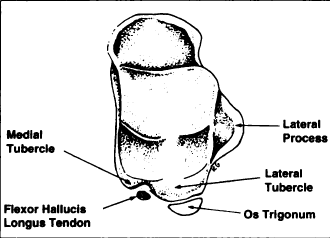
Die Beugesehne des Daumens befindet sich medial des Dreiecksbeins in der Rinne zwischen dem medialen und dem lateralen Höcker.
Epidemiologie/Ätiologie
Es gibt 3 Mechanismen der Dreiecksbeinbildung:
Das Vorhandensein von SCC kann durch Überlastung oder Trauma (z. B. bei Balletttänzern oder Leichtathleten) verursacht werden. Die starke Beugung des Fußsohlenmuskels, die bei Spitzen- oder Halbzehenhaltung sowie beim Bergablaufen (Leichtathleten) auftritt, übt Druck auf den hinteren Teil des Sprunggelenks aus. Der Dreiecksknochen kann sich infolge der durch ein Trauma verursachten erzwungenen Beugung des Fußsohlens verschieben.
Die Weichteilstrukturen, einschließlich der Sprunggelenkskapsel und der umliegenden Bänder, können durch eine solche Bewegung/Belastung belastet werden und schmerzhaft an Größe zunehmen (Hypertrophie).
Nagelbein
Das Strahlbein ist ein kleiner Knochen an den Füßen der meisten Säugetiere.
Beim Menschen ist das Strahlbein einer der Fußwurzelknochen des Fußes. Sein Name leitet sich von der Ähnlichkeit dieses menschlichen Knochens mit einem kleinen Boot ab, die durch die stark konkave proximale Gelenkfläche verursacht wird. Der Begriff Strahlbein oder Handwurzelknochen wurde früher für das Strahlbein, einen der Knochen des Handgelenks, verwendet.
Beim Menschen befindet sich das Strahlbein auf der medialen Seite des Fußes und schließt proximal an das Sprungbein, distal an die drei Keilbeinknochen und lateral an das Ellbogenbein an.
Es ist der letzte der Fußknochen, der mit der Verknöcherung beginnt, und zwar in der Regel erst am Ende des dritten Lebensjahres bei Mädchen und zu Beginn des vierten Lebensjahres bei Jungen, wobei allerdings eine große Variationsbreite festgestellt wurde.
Fersenbein. Ansicht von oben.
Der Fesselknochen. Ansicht von unten.
 Fraktur des Fersenbeins
Fraktur des FersenbeinsDer Musculus tibialis posterior ist der einzige Muskel, der am Fersenbein ansetzt. Der Hauptteil des Muskels tritt in die Tuberositas des Kahnbeins ein. Ein zusätzliches Sprunggelenk kann bei 2-14 % der Allgemeinbevölkerung auftreten.
Klinische Bedeutung
Das menschliche Strahlbein ist in der Regel kein gebrochener Knochen, aber es bricht gelegentlich aus zwei Gründen. Der erste Mechanismus ist eine Stressfraktur, die in der Regel bei Sportlern auftritt, und der zweite Mechanismus ist ein Trauma mit hoher Energie. Das Kahnbein ist der Eckpfeiler des Fußes: Es ist Teil des Fußbeckens und steht in Verbindung mit dem Sprungbein, dem ersten, zweiten und dritten Keilbein, dem Knöchel und den Fersenbeinen. Er spielt eine wichtige Rolle in der Biomechanik des Fußes, indem er die Inversion, die Eversion und die Bewegung unterstützt; er ist das strukturelle Bindeglied zwischen dem Mittelfuß und dem Vorfuß und Teil des Längs- und Quergewölbes des Fußes.
Anatomie des Pferdes
Das Pferd hat ein Sesambein, das so genannte Strahlbein, das sich im Inneren des Hufes befindet und auf der Innenseite des Hufgelenkes zwischen dem zweiten und dem dritten Fingerglied (Hufbein) liegt. Das Strahlbein des Pferdes wird durch das Ligamentum metacarpalis distale und zwei Ligamenti metacarpalis lateralis gestützt. Die Tasche des Tarsalgelenks befindet sich zwischen der Beugeseite des Gelenkknochens und der tiefen Beugesehne der Finger, die zwischen der Tasche und dem Endglied verläuft. Der mittlere Fußwurzelknochen im Hüftgelenk des Pferdes ist homolog und dem Strahlbein des menschlichen Fußes ähnlich, so dass das Strahlbein des Pferdes eine andere Struktur hat als das Zehenlippenbein des Menschen.
Der Bereich des Strahlbeins ist eine wichtige Struktur in Bezug auf Lahmheit, insbesondere im Vorfußbereich, und ist an einem bedeutenden Schmerzprozess beteiligt, der als Strahlbeinerkrankung oder Strahlbeinsyndrom bezeichnet wird. Ein Großteil der ursprünglichen Literatur über Kahnbeinerkrankungen wurde in letzter Zeit in Frage gestellt, insbesondere die Bedeutung von röntgenologischen Veränderungen als einziges Diagnosekriterium. Das Kahnbeinsyndrom kann bis zu einem Drittel aller Fälle von Lahmheit bei Pferden ausmachen, aber röntgenologische Veränderungen des Kahnbeins erlauben nicht immer eine definitive Diagnose. Neue bildgebende Verfahren haben gezeigt, dass Weichteilschäden in diesem Bereich ein wesentlicher Faktor für Lahmheit sein können und dass mehrere Ursachen zu sichtbarer Lahmheit führen können.
- Schmerzen im Fersenbein des Fußes.
- Kahnbein im Fuß.
- Mittelfußknochen.
- Verletzung des Fersenbeins.
- Fraktur des Fersenbeins des Fußes.
- Die Fußwurzel des Fußes.
- Anatomie des Fersenbeins Röntgenbild.
- Fraktur des Fersenbeins.
