Die Kniespezialisten der Gelenk-Klinik wählen aus mehreren Methoden zur operativen Behandlung des Morbus Albeck. Um einen individuellen Behandlungsplan erstellen zu können, muss das Stadium der Erkrankung bestimmt werden. Fast alle Methoden zielen darauf ab, die Vitalität und Regenerationsfähigkeit des nekrotischen Knochengewebes zu erhöhen.
- Deformierende Osteitis (Paget-Krankheit, Deformierende Osteodystrophie, Deformierende Osteose)
- ICD-10
- Ätiologie
- Diagnose
- Symptome der Knochenhautentzündung (Periostitis)
- Periostitis des Schienbeins
- Knochenhautentzündung des Schienbeins (Periostitis)
- Diagnose
- Chirurgie bei aseptischer Nekrose des Oberschenkelkondylus
- Chirurgische Behandlung der Osteonekrose des Knies (Albec-Krankheit)
- Diagnose der Osteonekrose des Kniegelenks
- Diagnose
- Konservative Behandlung
- Behandlung der Osteonekrose
- Konservative Behandlung
- Chirurgische Behandlung
- Kosten der Leistungen
- Behandlung von Knochenzysten
- Die Symptome.
- Fraktur des Schienbeinkopfes
- Behandlung
Deformierende Osteitis (Paget-Krankheit, Deformierende Osteodystrophie, Deformierende Osteose)
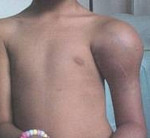
Deformierende Osteitis ( Deformierende Osteitis ) – ist eine entzündliche Erkrankung, bei der ein oder mehrere Knochen des Skeletts geschädigt sind. Sie geht mit der Bildung von vergrößerten, leicht verformbaren, bruchgefährdeten Knochen einher. Sie äußert sich durch Schmerzen und Formveränderungen in der betroffenen Region. Wenn Schädel und Wirbelsäule betroffen sind, kann es zu neurologischen Komplikationen kommen. Die Diagnose wird anhand von Anamnese, körperlicher Untersuchung, Röntgenbildern, CT- und MRT-Scans sowie der Messung der alkalischen Phosphatase gestellt. Die Behandlung besteht aus Ruhigstellung und Pharmakotherapie.
ICD-10
Die deformierende Osteitis (lat. osteon – Knochen) oder Paget-Krankheit ist eine entzündliche Erkrankung, die den Knochen betrifft und in der Regel lokal begrenzt ist. In den frühen Stadien der Krankheit kommt es zu einer teilweisen Zerstörung des Knochengewebes, gefolgt von einer übermäßigen Regeneration. Der regenerierte Knochen ist deformiert, spröde und bruchanfällig. Die Ursachen für die Entstehung der deformierenden Osteitis sind noch nicht bekannt. Es ist nicht möglich, die Symptome der Krankheit vollständig zu beseitigen. Es wird eine symptomatische Behandlung und die Vorbeugung von Komplikationen durchgeführt.
Die deformierende Osteitis kann jeden Knochen betreffen. Im Durchschnitt sind drei Knochen pro Patient betroffen, es können aber auch nur ein Knochen oder mehrere Knochen betroffen sein. Die Krankheit ist recht häufig und tritt hauptsächlich bei europäischen Männern über 50 Jahren auf. Bei Menschen afrikanischer und asiatischer Abstammung sowie bei jungen Menschen aller Rassen ist sie sehr selten.

Ätiologie
Metaphysärer Knochenschwund tritt in der Regel in der Kindheit auf, während der Zeit des aktiven Knochenwachstums, und ist bei Männern am häufigsten. Die Läsionen befinden sich meist in der Kortikalisschicht der Metaphyse von langen, narbigen Knochen. Am häufigsten treten sie im Oberschenkelknochen (distale Metaphyse) und im Schienbein (mit gleicher Häufigkeit in der proximalen und distalen Metaphyse) auf. Bis zu 80 % aller beobachteten Herde wurden an dieser Stelle gefunden. Dies gilt auch für die häufige Lokalisation in der Fibula. Wenn diese Pathologie mit einer kaffeeartigen Hautpigmentierung kombiniert wird, wird das Jaffe-Campanacci-Syndrom diagnostiziert (eine Kombination aus multiplen Herden in den Knochen, kaffeeartiger Hautpigmentierung, geistiger Retardierung, Hypogonadismus, Kryptorchismus, Augenanomalien und kardiovaskulären Anomalien). Bisher sind nur einzelne Fälle beschrieben worden.
Es wurde beobachtet, dass sich eine große Zahl von MFKD spontan zurückbildet. Sie zeigen bei Kindern oft kein klares orthopädisches Bild und sind hauptsächlich ein Röntgenbefund. In einer Reihe von Fällen ist der Defekt großflächig und schmerzhaft, so dass eine chirurgische Behandlung erforderlich ist.
NF ist durch eine höhere Schmerzhäufigkeit gekennzeichnet als MFKD. Bei neosteogenen Fibromen ist in 40 % der Fälle eine pathologische Fraktur möglich. Zusätzlich zu den Schmerzen tritt eine Schwellung um die Läsion herum auf, die eine dicke Konsistenz aufweist.
Diagnose
Röntgenaufnahmen, CT-Scans und MRTs sind wichtige Untersuchungen bei Patienten mit MFKD. In diesem Fall ermöglicht die CT eine genauere Bestimmung des Ausmaßes der Läsion und des Risikos einer pathologischen Fraktur. Die MRT wird häufiger zur Differentialdiagnose durchgeführt.
Liegt ein Defekt von weniger als 1/3 des Knochenquerschnitts vor (keine pathologische Fraktur), ist eine konservative Behandlung und Überwachung mit Ausschluss körperlicher Betätigung möglich, bis die Läsion geschlossen ist. Treten Schmerzen auf und ist die Läsion größer als 1/3 des Knochenquerschnitts, ist ein chirurgischer Eingriff in Form einer Randresektion und einer Knochentransplantation (Autotransplantat oder Allotransplantat) erforderlich. Liegt eine pathologische Fraktur vor, wird eine extrafokale Osteosynthese durchgeführt.
MFDC ist immer gutartig, und nach einem geeigneten chirurgischen Eingriff kommt es zu keinem Rezidiv.
Für weitere Informationen über MFCD und die Behandlung Ihres speziellen Falles rufen Sie bitte unser Callcenter unter +7 (499) 940-97-47 an.
Symptome der Knochenhautentzündung (Periostitis)
Die Hauptsymptome der Knochenhautentzündung sind Schmerzen bei verschiedenen Bewegungen, Unwohlsein und leichte Schwellungen an den entzündeten Stellen. Die Farbe der Haut verändert sich nicht und es treten keine Verfärbungen, Rötungen oder bläuliche Verfärbungen auf. Wenn die Knochenhautentzündung durch eine Prellung oder einen Bruch verursacht wird, klingen alle Symptome und die Entzündung nach 2-3 Wochen ab. Kommt es zu einer Verschlimmerung und fibrösen Überwucherung des Knochens, geht die Krankheit in ein chronisches Stadium über. Dieses Stadium ist u. a. durch eine Rötung der Haut gekennzeichnet. Wird die Knochenhautentzündung in diesem Stadium nicht therapeutisch behandelt, kann sich später eine schwere Komplikation entwickeln, die zu Knochenschäden und eitriger Knochenhautentzündung führt.
Periostitis des Schienbeins
Diese Art von Erkrankung tritt als Folge einer schweren und lang andauernden Belastung ohne vorherige Vorbereitung auf. Das Hauptsymptom dieser Art von Knochenhautentzündung sind Schmerzen im hinteren Teil des Schienbeins, die einige Zeit nach der Belastung auftreten. Sehr häufig tritt eine Schienbeinkopfhautentzündung bei Soldaten im ersten Jahr oder bei Sportlern nach einer Trainingspause oder einer besonders schwierigen, ungewohnten Übung auf. Das äußere Symptom der Erkrankung ist eine leichte Schwellung der betroffenen Stelle. Auf der Haut sind keine Läsionen vorhanden. Es besteht auch ein schmerzhaftes, unangenehmes Gefühl bei Berührung des Unterschenkels. In den ersten 20 Tagen ist die Knochenhautentzündung auf dem Röntgenbild nicht zu erkennen, danach kann die Diagnose durch eine Röntgenaufnahme und eine ärztliche Untersuchung gestellt werden.
Wenn bei einem Patienten der Verdacht auf eine Schienbeinkopfhautentzündung (Periostitis) besteht, sollte er oder sie die körperliche Betätigung sofort einstellen, um das Risiko der Entwicklung und Komplikation der Krankheit zu verringern.
Knochenhautentzündung des Schienbeins (Periostitis)
Eine Knochenhautentzündung tritt am häufigsten in Bereichen auf, in denen der Knochen schlecht durch Weichteile geschützt ist. Die Ursachen für diese Erkrankung sind Prellungen und Brüche. Die Elle und das Schienbein sind besonders gefährdet. In den meisten Fällen bildet sie sich innerhalb weniger Wochen spontan zurück.
Diagnose
Im Frühstadium kann die aseptische Nekrose nur durch MRT oder Szintigraphie diagnostiziert werden. Bei einem ausgedehnteren Prozess können das Ausmaß und die Lage der Schädigung durch Röntgenaufnahmen und CT-Scans bestimmt werden.
Bei der direkten Untersuchung erhebt der Arzt eine ausführliche Anamnese, beurteilt die Funktion der Extremität und den Allgemeinzustand des Patienten. Außerdem wird eine Reihe von Standard-Labortests durchgeführt.
Nutzen Sie die einmalige Gelegenheit einer kostenlosen Beratung für eine elektive Operation. Erfahren Sie mehr.

Chirurgie bei aseptischer Nekrose des Oberschenkelkondylus
Konservative Therapien wie Medikamente und Physiotherapie sind nur im Frühstadium der Erkrankung geeignet. Bei fortschreitender Entwicklung der aseptischen Nekrose der Oberschenkelkondylen ist eine chirurgische Behandlung angezeigt.
Den Fachärzten stehen mehrere Behandlungsmöglichkeiten zur Verfügung:
- Korrekturosteotomie des Oberschenkels und des Schienbeins, bei der geschädigtes Gewebe entfernt wird;
- Endoprothetik, bei der geschädigtes osteochondrales Gewebe durch biosynthetisches Material ersetzt wird;
- Osteochondrale Autoplastik, bei der der geschädigte Bereich durch ein Transplantat aus berührungsfreien Bereichen der Gelenkköpfe ersetzt wird.
Je nach Ausmaß und Lokalisation der aseptischen Nekrose kann eine unikondyläre Arthroplastik, bei der nur die medialen oder lateralen Kondylen des Oberschenkels ersetzt werden, oder eine totale Arthroplastik, bei der alle Strukturen ersetzt werden, durchgeführt werden.
Chirurgische Behandlung der Osteonekrose des Knies (Albec-Krankheit)
Die chirurgische Behandlung der Albec-Krankheit zielt darauf ab, Heilungsprozesse im Kniegelenk einzuleiten, um die Knochenregeneration zu fördern. Grundsätzlich werden alle nachfolgend beschriebenen gelenkerhaltenden Eingriffe bis zum dritten Stadium empfohlen Morbus Albeck. Im vierten Stadium ist es schwierig, lebensfähige Zellen im Knochen zu finden, die reaktiviert werden können. Im vierten Stadium ist der Ersatz durch eine Endoprothese erforderlich.
- Entlastung des Knies durch Korrektur der Achse der unteren Gliedmaßen: Knieosteotomie
- Behandlung des Gelenkknorpels: Pridi-Bohrung (eine mikrochirurgische Technik zur Reparatur von Knorpeldefekten) und Transplantate
- Dekompression des Mittelhandknochens
- Spongioplastik (Backenzahnknochen-Autotransplantation)
- Endoprothetik
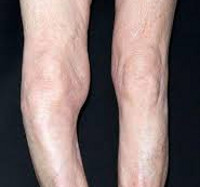
Diagnose der Osteonekrose des Kniegelenks
Die Diagnose der Albeck-Krankheit wird durch den Ausschluss anderer möglicher Erkrankungen des Kniegelenks gestellt, die mit ähnlichen Beschwerden einhergehen. Die Schilderung des Patienten über seinen Zustand ist das wichtigste Kriterium für die Diagnose der Krankheit. Bei der Untersuchung wird der Arzt Fragen zum Krankheitsverlauf und zu eventuellen Verletzungen stellen. Auch das Auftreten von Verkehrsunfällen ist für die Diagnose wichtig.

Diagnose der Kniegelenkserkrankung © Gelenk-Klinik / Prof. Dr. Sven Ostermeier
In jedem Fall wird ein Röntgenbild angefertigt. Sichtbare Veränderungen des Gelenks lassen sich jedoch erst in einem fortgeschrittenen Stadium der Erkrankung feststellen. Eines der wichtigsten Anzeichen für Morbus Albeck auf dem Röntgenbild ist die Sklerose – eine schmerzhafte Verdickung des Knochengewebes, die durch die Überbelastung des Kniegelenks entsteht.
Im Frühstadium der Morbus Albeck kann durch eine MRT-Untersuchung diagnostiziert werden, die eine charakteristische schmerzhafte Schwellung zeigt. Eine Knochendichtemessung ist notwendig, um eine Osteoporose des gesamten menschlichen Skelettsystems auszuschließen.
Wenn Sie Fragen zum Knie und zum Morbus Albeck haben, wenden Sie sich bitte an die Gelenk-Klinik in Deutschland. Dr. Ostermaer, Dr. Markwas, Dr. Rinio und die anderen Spezialisten in unserer Klinik sind hochkarätige Ärzte und können Ihnen eine qualitativ hochwertige Behandlung des Morbus Albeck zu vernünftigen Preisen anbieten.
Diagnose
Zur Sicherung und Abklärung der Diagnose sind apparative Untersuchungen erforderlich.

medical-massage-at-the-leg-in-a-physiotherapy-center_1139-1214-1.jpg
Röntgenaufnahmen – diese werden in anteroposteriorer und lateraler Projektion angefertigt. Obwohl Röntgenaufnahmen die häufigste Untersuchung bei Verdacht auf Morbus König sind, sind sie nicht immer aussagekräftig. Selbst hyaline Knorpeldefekte von voller Dicke werden auf dem Röntgenbild möglicherweise nicht sichtbar. Der Oberschenkelknochen ist jedoch in der Regel gut zu erkennen. Bei einer Disseminationsosteochondritis sieht der Arzt einen hellen Bereich in der Nähe des Kniegelenks. In diesem Fall ist die trabekuläre Struktur des Knochens erhalten. Oft ist ein nekrotischer Bereich in Form eines dünnen Bandes zu sehen. In den frühen Stadien der Erkrankung bleibt die Kontur des Oberschenkelkondylus erhalten, im weiteren Verlauf der Erkrankung können jedoch Hohlräume auftreten.
Radiologische Stadien der Osteochondritis-Dissemination:
Die MRT ist die genaueste nicht-invasive Untersuchung. Mit dieser Technik lassen sich der hyaline Knorpel sichtbar machen und der Zustand des subchondralen Knochens und der Weichteile beurteilen. Die zuverlässigsten Ergebnisse werden mit der kontrastverstärkten MRT erzielt.
Die Arthroskopie ist eine noch genauere, aber invasive Diagnosemethode und wird daher nur selten eingesetzt. Der Arzt macht einen Schnitt im Knie und führt einen Schlauch mit einer Videokamera ein, um das Gelenk von innen zu untersuchen. Zu diagnostischen Zwecken wird die Arthroskopie nur durchgeführt, wenn eine MRT-Untersuchung nicht ausreicht oder kurz vor der Behandlung der Erkrankung.
Die International Cartilage Repair Sociaty teilt die Krankheit in vier verschiedene Stadien ein:
- 1 – Aufweichung des hyalinen Knorpels;
- 2 – teilweise Ablösung des Knorpels;
- 3 – Unterbrechung der Knorpelbildung
- 4 – Bildung von freien Bruchstücken.
Konservative Behandlung
Eine konservative Behandlung kann die Krankheit nicht heilen, da sich geschädigter Knorpel nur sehr schlecht regeneriert. Die Therapie kann jedoch dazu beitragen, die Symptome zu lindern und die Lebensqualität zu verbessern. Sie kann die Notwendigkeit einer chirurgischen Behandlung hinauszögern und wird auch nach einer Operation eingesetzt, um das Ergebnis zu verbessern.
- Einschränkung der Aktivität des Patienten, Entlastung mit einer Orthese oder Ruhigstellung für 1 bis 6 Monate (nur bei jungen Patienten mit Knorpelschäden im nicht belasteten Bereich wirksam);
- Verabreichung von nichtsteroidalen entzündungshemmenden Medikamenten;
- Injektion von Hyaluronat, plättchenreichem Plasma und Stammzellen in das Kniegelenk;
- Physikalische Therapie;
- Stoßwellentherapie;
- therapeutische Übungen.
In den letzten Jahren haben sich die Ärzte zunehmend für eine chirurgische Behandlung der Osteochondritis-Dissektion entschieden, ohne eine konservative Therapie zu versuchen. Dies liegt daran, dass in den frühen Stadien, wenn der Knorpel- und Knochenverlust noch gering ist, eine Operation die besten Ergebnisse bringt. Außerdem wirken sich konservative Verfahren nur auf die Symptome aus. Sie können das Fortschreiten der Krankheit nicht heilen oder auch nur verlangsamen.
Langfristige Ergebnisse der konservativen Therapie sind nur bei Kindern zu erwarten. Manchmal schafft die völlige Entlastung der Gliedmaße die Voraussetzungen dafür, dass sich der Knorpel und der darunter liegende Knochen wieder aufbauen können. Wenn jedoch innerhalb von drei Monaten keine Besserung eintritt, wird der Patient operiert.
Die Erfolgsquote der konservativen Behandlung des Morbus König bei Kindern liegt in verschiedenen Studien zwischen 50 % und 94 %. Je jünger das Kind ist, desto besser ist die Prognose. In der Regel wird ein Gipsverband angelegt und es werden regelmäßig Röntgenaufnahmen gemacht, um das Fortschreiten der Erkrankung zu beurteilen. Bei positivem Befund sind in der zweiten Phase nach Abnahme des Gipses eine Ruhigstellung und eine Einschränkung der körperlichen Aktivität angezeigt. Alle eineinhalb bis zwei Monate werden Röntgenbilder angefertigt, und die Belastung wird schrittweise erhöht. Im Durchschnitt erzielen 2 von 3 Kindern mit diesem Ansatz nach sechs Monaten gute Behandlungsergebnisse.
Behandlung der Osteonekrose
Die Besonderheiten der Behandlung von Osteonekrose hängen in erster Linie von den folgenden Nuancen ab:
Experten teilen die aseptische Nekrose in vier Stadien ein:
Die Stadien 1 und 2, die bis zu einem Jahr dauern, sind durch die Bildung von geschwollenem Knochengewebe gekennzeichnet, das im MRT sichtbar ist, und bieten eine hohe Heilungswahrscheinlichkeit.
Die Stadien 3 und 4 sind durch eine nahezu irreversible Knochenzerstörung gekennzeichnet.
Befindet sich der Patient im Stadium I und in einigen Fällen im Stadium II, können daher konservative Maßnahmen ergriffen werden.
Konservative Behandlung
Die konservative Behandlung der primären Osteonekrose kann Folgendes umfassen.
- Pharmakologische Behandlung mit nicht-steroidalen entzündungshemmenden Medikamenten (z. B. Ibuprofen), die bei der Kontrolle von Schmerzen und Entzündungen sehr wirksam sind. Auch Vitaminkomplexe und Chondroprotektoren können eingesetzt werden, um die Wirksamkeit der Behandlung zu verbessern;
- Die Verwendung von Orthesen oder Krücken in Verbindung mit einer begrenzten Belastung, insbesondere der betroffenen Gliedmaße. Dadurch wird das Fortschreiten der Osteonekrose verlangsamt und es werden optimale Bedingungen für die Gewebereparatur geschaffen;
- Individuelles therapeutisches Übungsprogramm mit einem Therapeuten, einschließlich der Teilnahme an Aktivitäten im Schwimmbad;
- Begrenzung der Anzahl der schmerzauslösenden Bewegungen (Aktivitätsmodifikation).
In der Regel führt die konservative Behandlung bei kompetenter Ausarbeitung und Einhaltung einer Reihe von Empfehlungen zu positiven Ergebnissen.
In Fällen, in denen das Gebiet der Gelenkläsionen ausreichend groß ist und die konservative Behandlung nicht zu den gewünschten Ergebnissen geführt hat, empfehlen Spezialisten einen minimalinvasiven arthroskopischen chirurgischen Eingriff.
Chirurgische Behandlung
Für die Behandlung der aseptischen Nekrose gibt es eine Reihe hochwirksamer chirurgischer Techniken.
Kosten der Leistungen
- Erhebung der Beschwerden und der Krankengeschichte des Patienten
- Untersuchung des Patienten
- Diagnostik der Symptome
- Untersuchung von Blutproben, Röntgenbildern, MRTs und anderen Untersuchungen
- Erstellung einer Diagnose
- Festlegung von Behandlungsstrategien und -verfahren.
- Erneute Überprüfung der Ergebnisse der Diagnose, die beim ersten Besuch in der Arztpraxis gestellt wurde
- Erstellung einer genauen Diagnose
- Ausarbeitung eines Behandlungsplans
Intraartikuläre Injektion von Hyaluronsäure (Duralan ist nicht im Preis enthalten)
PRP-Behandlung und Plasmolifting (bei Verletzungen und/oder Erkrankungen des Kniegelenks)
- Konsultation eines orthopädischen Chirurgen
- Entnahme von Blut zur Analyse
- Aufbereitung des Plasmas mit einer hohen Anzahl von Blutplättchen
- Injektion des Plasmas in den betroffenen Bereich
Korrekturosteotomie des Schienbeins im Falle einer Kniearthrose
- Krankenhausaufenthalt
- Epiduralanästhesie
- Operation
- Chirurgische Schrauben und Platten
- Sonstiges chirurgisches Material
- Krankenhausaufenthalt
- Epiduralanästhesie
- Arthroskopie, Chondroplastik und Koaptation von beschädigtem Knorpel (Meniskusresektion von Fall zu Fall)
- Verbrauchsmaterial für chirurgische Eingriffe
Einarmiger Knieersatz
- Krankenhausaufenthalt
- Epiduralanästhesie
- Endoprothetik
- Chirurgische Materialien
- Knie-Endoprothese
- Post-operative Untersuchung
- Postoperative MRT- und Röntgenuntersuchung
- Empfehlungen für die Rehabilitation
- Punktion des Kniegelenks
- Intraartikuläre Injektion von Hyaluronsäure
- Entfernung von Fäden
Behandlung von Knochenzysten
Die konservative Behandlung umfasst die Punktion (zwei Nadeln werden in den Zystenkörper eingeführt, um Flüssigkeit abzusaugen und Medikamente zur Verringerung der Knochenzerstörung zu verabreichen), einen Gipsverband (bei einem Bruch), Krankengymnastik und physiotherapeutische Übungen. Wenn die konservative Behandlung unwirksam ist, wird der Patient chirurgisch behandelt.
Ist die Erkrankung bereits fortgeschritten und wird keine Behandlung durchgeführt, kann es zu einer Zerstörung und Nekrose des Knochengewebes kommen, was zur vollständigen Entfernung des beschädigten Teils führen kann.
Aseptische Knochennekrose – Nekrose ist ein Zustand, der zum Absterben (Nekrose) von Knochenteilen und Knochen im Allgemeinen führt, und zwar aufgrund der Unterbrechung oder vollständigen Einstellung des Blutflusses in einem bestimmten Bereich des Knochens. Die idiopathische aseptische Nekrose entwickelt sich spontan, ohne dass eine spezifische Ursache vorliegt. Es gibt vollständige und partielle Nekrosen des Knochens, wobei je nach Lage im Knochen zwischen oberflächlicher und tiefer Nekrose unterschieden wird. Die Krankheit verläuft in mehreren Stadien.
Die Symptome.
Die ersten Symptome der aseptischen Nekrose treten möglicherweise nicht sofort auf. Manchmal kann es Monate oder sogar Jahre nach der Verletzung dauern. Schmerzen bei Bewegung, die zu Muskelkontrakturen führen können; Muskelschwund; Bewegungseinschränkung des betroffenen Körperteils; Verkürzung der Gliedmaßen.
Knochenzysten und -nekrosen können mit den folgenden Methoden diagnostiziert werden:
- Ärztliche Untersuchung (Erhebung von Beschwerden, Abtasten des betroffenen Bereichs)
- Röntgenaufnahme des betroffenen Knochens in mehreren Projektionen
- Computertomographie (CT) oder Magnetresonanztomographie (MRI)
- Punktion (im Falle von Knochenzysten wird der Inhalt zur Analyse entnommen)
- Blutuntersuchung (im Falle anderer Erkrankungen)
Fraktur des Schienbeinkopfes
- ABSCHNITT MENÜ
- Allergologie-Immunologie
- Allergische Rhinoconjunctivitis
- Allergie gegen Gräserpollen
- Allergische Dermatitis
- Allergie gegen Haustiere
- Allergie gegen Hausstaub und seine Bestandteile
- Allergie gegen Insekten
- Allergie gegen Pollen
- Allergie gegen Baumpollen
- Allergie gegen Gräserpollen
- Ekzeme und andere immunvermittelte Dermatosen
- Allergie gegen Insektenstiche
- Angioödem und Quincke-Ödem
- Atopische Dermatitis
- Immunstörungen
- Allergie gegen Medikamente
- Akute und chronische Urtikaria
- Frühe Anzeichen einer Allergie
- Allergische Alveolitis
- Warum schmerzen meine Eierstöcke und was kann ich dagegen tun?
- Dysplasie des Gebärmutterhalses
- Wie bereite ich mich auf einen Besuch beim Gynäkologen vor?
- Ursachen für Unterleibsschmerzen
- Schlaganfall des Eierstocks
- Bartholinsche Entzündung, Zyste oder Abszess
- Ektopische Schwangerschaft
- Hämatom
- Hydrosalpinx
- Hyperplasie des Endometriums (Hypertrophie, Polypen)
- Leukoplakie des Gebärmutterhalses
- Endometritis der Gebärmutter
- Myome der Gebärmutter
- Störungen der Menstruation
- Eierstocktumore (Zysten und Zysten)
- Prolaps und Prolaps der Gebärmutter und der Vagina
- Polyzystische Eierstöcke
- Gebärmutterhalspolypen
- Spontaner Schwangerschaftsabbruch
- Endometriose
- Zervixerosion und Ektropium
- Aktuelle Ansätze zur Diagnose von Zervixanomalien
- Nasennebenhöhlenentzündung
- Chronischer Schnupfen
- Nasale Furunkulose
- Pharyngitis
- Entzündung der Mandeln
- Polypoide Mundschleimhautentzündung
- Mittelohrentzündung
- Akute Rhinitis
- Nasenbluten
- Kehlkopfentzündung
- Verzogene Nasenscheidewand
- HNO-Diagnose
- Reparatur eines peri-tonsillären Abszesses
Behandlung
Die Fraktur des Kondylus wird stationär behandelt. Liegt eine Verrenkung vor, wird eine Punktion durchgeführt, um das angesammelte Blut in das Gelenk abzuleiten. In der nächsten Phase wird das Gelenk mit einem Gipsverband vom Gesäß bis zu den Zehen ruhiggestellt. Voraussetzung für eine wirksame Behandlung ist ein Zustand der Ruhe.
Bei der Behandlung dieser Art von Frakturen wird individuell vorgegangen und das verletzte Gelenk gegebenenfalls frühzeitig belastet. Der Behandlungsalgorithmus richtet sich nach dem Schweregrad der Verletzung.
Eine Kondylenfraktur erfordert eine sofortige Behandlung durch einen Chirurgen. Je früher der Patient behandelt wird, desto besser ist das Ergebnis. Komplikationen wie eine Instabilität des Gelenks können auftreten, wenn die Behandlungsmaßnahmen nicht korrekt durchgeführt oder die Anweisungen des Arztes nicht befolgt werden.
- Schmerzen in der Knochenhaut des Schienbeins.
- Knochen des Fußwurzelknochens der Hand.
- Fraktur des seitlichen Gelenkkopfes.
- Mittelfußknochen und Mittelhandknochen.
- Schmerzen im Fersenbein des Fußes.
- Bänder im Sprunggelenk.
- Riss des Fußbandes.
- Funktion des Wadenbeins.
