Wichtig: Der Elefantenfuß verunstaltet die Gliedmaßen und verursacht ein schweres psychisches Trauma. Daher ist es ratsam, auch auf den emotionalen Zustand des Patienten zu achten.

- Elefantiasis: Ursachen, Symptome, Behandlung, Vorbeugung
- Anzeichen und Symptome
- Welche Organe können von Elefantiasis betroffen sein?
- Pathogenese
- Ursachen der Elefantiasis an den Beinen
- Klassifizierung
- Ursachen des Lymphödems.
- Ursachen
- Symptome der Krankheit
- Komplikationen
- Behandlung von Lymphödemen
- Prognose der Filariose
- Allgemeine Grundsätze der medikamentösen Therapie
- Wirksamkeit von Medikamenten gegen Lymphstau
- Behandlung der Elefantiasis
- Konservative Therapie
- Chirurgische Behandlung
- Prognose und Vorbeugung
- Behandlung des hereditären Lymphödems
- Prognose und Vorbeugung
Elefantiasis: Ursachen, Symptome, Behandlung, Vorbeugung
Die Elephantiasis, auch Elefantiasis genannt, ist eine seltene Krankheit. Sie wird am häufigsten bei Menschen aus tropischen Ländern diagnostiziert, in denen die pathogenen Filarienwürmer vorkommen. Elephantiasis tritt bei 90 Prozent der Patienten auf, selten im Gesicht, an den Genitalien, Armen und Brüsten. Die erkrankten Körperstellen wachsen zu enormer Größe an, die unteren Gliedmaßen werden elefantenartig, daher der Name.
Elefantiasis (auch bekannt als Elefantiasis, Elefantiasis, Elefantiasis) ist eine Erkrankung, die durch eine starke Vergrößerung von Körperteilen, insbesondere der Gliedmaßen (Beine, Arme), gekennzeichnet ist. Andere Bereiche, die häufig betroffen sind, sind die äußeren Genitalien. Elephantiasis entsteht durch eine Obstruktion (Verstopfung) des Lymphsystems, die zu einer Ansammlung von Flüssigkeit, der Lymphe, in den betroffenen Bereichen führt.
Das Lymphsystem ist Teil des Immunsystems und trägt zum Schutz des Körpers vor Infektionen und Krankheiten bei. Das Lymphsystem besteht aus einem Netz von Röhren (Lymphgefäßen), die eine dünne, wässrige Flüssigkeit, die so genannte Lymphe, aus verschiedenen Bereichen des Körpers in den Blutkreislauf ableiten. Eine Verstopfung dieser Gefäße führt zunächst zu Lymphödemen (meist in den Beinen oder Armen) und kann allmählich zu massiven Schwellungen und einer allgemeinen Vergrößerung der Körperteile führen, die für die Elefantiasis charakteristisch sind.
Die häufigste Ursache der Elefantiasis ist eine parasitäre Krankheit, die als lymphatische Filariose bekannt ist. Die mit der Elefantiasis verbundene Schädigung des Lymphsystems hat auch andere Ursachen, darunter einige Geschlechtskrankheiten (z. B. venöses Lymphogranulom); Tuberkulose; eine Infektionskrankheit namens Leishmaniose; wiederkehrende Streptokokkeninfektionen; Lepra; und Umweltfaktoren wie die Exposition gegenüber bestimmten Mineralien (z. B. Siliziumdioxid). In einigen Fällen kann die Ursache der Krankheit nicht bestimmt werden (idiopathisch).
Anzeichen und Symptome

Das Hauptsymptom einer Lymphstörung ist eine leichte Schwellung, die sich unbehandelt allmählich zu einer Elefantiasis entwickeln kann.
Das Hauptsymptom der Elefantiasis ist eine deutliche Vergrößerung und Schwellung eines Körperbereichs aufgrund von Flüssigkeitsansammlungen. Die Arme und Beine sind am häufigsten betroffen. Ein ganzer Arm oder ein ganzes Bein kann sich um ein Vielfaches seiner normalen Größe vergrößern und der dicken, runden Form eines Elefantenbeins ähneln (siehe ‚Elefantenbein‘). Foto oben). Die Haut an den betroffenen Stellen ist in der Regel trocken, verdickt, schuppig und kann löchrig, knöchern und dunkel werden (Hyperkeratose). Fieber, Schüttelfrost und allgemeines Unwohlsein (Malaise) können ebenfalls auftreten.
Die Elephantiasis kann auch die äußeren Genitalien von Männern und Frauen betreffen. Bei Männern kann der Hodensack vergrößert sein, und der Penis kann unter die Haut gezogen werden, verdickt, unflexibel, warm und schmerzhaft erscheinen. Es kann zu einer Verdickung der Samenleiter kommen. Betroffene können Schmerzen und Brennen verspüren.
Auch die äußeren Teile der weiblichen Genitalien (Vulva) können von der Elefantiasis betroffen sein. Zwischen den Oberschenkeln kann sich eine geschwollene Masse mit verdickter und geschwüriger Haut bilden, die von vergrößerten Lymphknoten (Lymphadenopathie) in den Beinen begleitet sein kann. Bei einigen Frauen kann es zu vergrößerten Brüsten kommen.
Eine Schädigung des Lymphsystems kann zu einer Anfälligkeit für bakterielle und pilzliche Sekundärinfektionen führen, die den Zustand erheblich verschlimmern können. Obwohl die Beine, Arme und äußeren Genitalien am häufigsten betroffen sind, kann Elefantiasis jeden Bereich des Körpers befallen.
Welche Organe können von Elefantiasis betroffen sein?
Die Elefantiasis betrifft in der Regel die Gliedmaßen des Patienten. Im Anfangsstadium der Krankheit ist nur eine leichte Schwellung zu erkennen, die abends auftritt und nach einer Massage wieder verschwindet. Im weiteren Verlauf der Krankheit verändern die Gliedmaßen ihre Form, nehmen an Volumen zu und die Proportionen werden abnormal.
Pathogenese
Die Elephantiasis beginnt mit leichten Schwellungen und Schwellungen, die kommen und gehen können. Schließlich, nach etwa 1-3 Jahren, kommt es zu einer zwei- oder dreifachen Verdickung der unteren Extremität und möglicherweise des Oberschenkels, wenn das Bein betroffen ist. Die Form des Beins ist abnormal, zylindrisch und verdickt sich, z. B. kann das Sprunggelenk abgeflacht sein.
Der Mechanismus der übermäßigen Verdickung der betroffenen Teile beruht auf einer Stauung, die das Lymphsystem betrifft. Diese können unter anderem durch folgende Faktoren verursacht werden:
- Verstopfung der Lymphgefäße durch Parasiten – z. B. Fadenwürmerwie z.B. Fadenwürmer, Filarien, Chylurien etc;
- Vereiterung und anschließende Vernarbung von Lymphdrüsen, z. B. der Leistendrüsen;
- Lymphangitis bei Lymphangitis, Venenentzündung, Hornhautvariköse Geschwüre, chronische Ekzem, Syphilis, LupusBei wiederholten Erfrierungen und anderen chronischen oder wiederkehrenden Prozessen, die zu entzündlichen Ödemen führen.
Die daraus resultierende Lymphstauung führt zu einer Infiltration der Lymphe in die Gewebespalten und zu einer Überernährung der angrenzenden Gewebestrukturen, was zu einer Hyperplasie durch Bindegewebshypertrophie im Unterhautgewebe führt. Dieser Prozess ist chronisch und braucht viele Jahre, um sich zu entwickeln, weshalb er bei Jugendlichen selten ist.
Warnung!!! Die Vucheriose und andere Filariosen werden durch parasitäre, sehr dünne Würmer (maximal 0,3 mm Durchmesser und bis zu einem halben Meter Länge) verursacht, die das Lymphsystem verstopfen können. Sie werden durch blutsaugende Insekten übertragen und verbreitet, so dass man sich bei einem Urlaub in tropischen Ländern unbedingt mit Abwehrmitteln und Moskitonetzen schützen sollte, da sie nicht nur Elefantiasis verursachen, sondern auch in die Augen eindringen können, was zu Erblindung.
Ursachen der Elefantiasis an den Beinen
Es gibt zwei Hauptursachen für Elefantiasis:
- angeborene oder erworbene Störungen des Lymphsystems, einschließlich Überproduktion von Lymphe, Fehlbildungen, Aplasie, Klappeninsuffizienz, Stenose und Verschluss der Lymphgefäße, sowie Krankheiten wie. Nononne-Milroy-Syndrom, Schereshevsky-Turner-Syndrom;
- Infektionserreger, häufig Parasiten, zu denen gehören. Bancroft-Fadenwurm – verursacht Vucherriosekann aber auch durch Streptokokken ausgelöst werden;
- mechanische Verletzungen und thermische Verbrennungen (Erfrierungen sind am häufigsten);
- neoplastische Wucherungen, die die Lymphgefäße zusammendrücken können;
- Iatrogenese – kann durch Bestrahlung oder Operation verursacht werden;
- Durchblutungsstörungen – chronische venöse Insuffizienz и postthrombotisches Syndrom;
- Störungen des zentralen Nervensystems;
- endokrine Störungen.
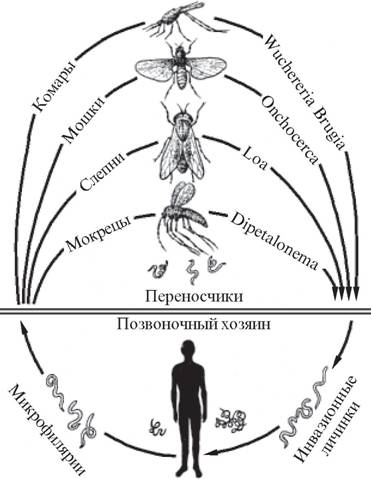
Lebenszyklen der verschiedenen Filarienarten
Die Elefantiasis, die durch verschiedene parasitäre Spulwürmer (Filariose) verursacht wird, ist in tropischen Gebieten (indischer Archipel, Arabien, Westküste Afrikas, Mittelamerika) häufiger, wo Moskitos die Infektion verbreiten und übertragen. In den ehemaligen GUS-Ländern ist sie sehr selten.
Klassifizierung
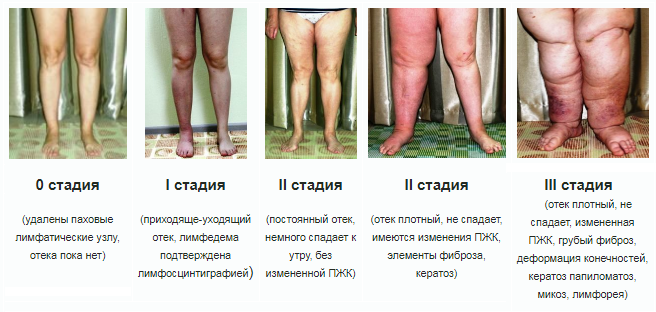
Es gibt mehrere Stadien in der Entwicklung des Lymphödems:
- Stadium I ist durch eine frühe Ansammlung von Flüssigkeit gekennzeichnet, die viel Eiweiß enthält. In diesem Stadium entwickelt sich ein Ödem, das durch Hochlagern der Gliedmaßen gelindert wird. Nach der Kompression können Spuren von Schwellungen zurückbleiben. Während dieser Zeit nimmt die Zahl der verschiedenen proliferierenden Zellen zu.
- Im zweiten Stadium geht das Ödem nicht zurück, wenn die Extremität hochgelagert wird. In dieser Position bleiben Druckspuren zurück. In einem späteren Stadium dieses Stadiums kommt es zu einem persistierenden Ödem, Hyperplasie des Fettgewebes и Fibrose.
- Drittes Stadium – es wird eine lymphatische Elefantiasis festgestellt, bei der keine Druckspuren zurückbleiben. Es können sich trophische Hautstörungen, Fibrose und Fettablagerungen entwickeln.
Je nach den Merkmalen der physiologischen Veränderungen wird zwischen primärer und sekundärer Lymphinsuffizienz unterschieden:
- Primäre (angeborene) – entwickelt sich infolge angeborener Anomalien des lymphatischen Systems. Bei angeborenen Anomalien können abnorme Läsionen in einem oder mehreren Gliedmaßen auftreten. Die Symptome können sowohl im Erwachsenenalter als auch in der Kindheit auftreten. In seltenen Fällen ist die Form auch erblich bedingt. Statistisch gesehen wird diese Form in 6 % aller Fälle von Lymphostase diagnostiziert.
- Sekundär (erworben) – die Krankheit kann sich nach einem Trauma, einem chirurgischen Eingriff, anderen Krankheiten und ungünstigen Faktoren, die den Lymphfluss beeinträchtigen, entwickeln. Der sekundäre Prozess betrifft in der Regel eine Gliedmaße. Die unteren Gliedmaßen sind am häufigsten betroffen.
Je nach Alter, in dem der Patient ein Lymphödem entwickelt, werden die folgenden Formen unterschieden:
Ursachen des Lymphödems.
Die Ursachen für ein Lymphödem sind häufig die folgenden:
- Infektionskrankheiten, die die Entwicklung entzündlicher Prozesse in der Haut und im Unterhautgewebe auslösen.
- Thrombophlebitisи KrampfadernInfektionskrankheiten, die zu einem chronisch venösen Insuffizienzsyndrom führen.
- Verbrennungen und Verletzungen, bei denen die subkutane Zellschicht beschädigt ist.
- Verengung von Kanälen, Schädigung von Lymphknoten.
- Krebserkrankungen und ihre Behandlung Strahlentherapie.
- Parasitäre Schäden an den Strukturen des Lymphsystems.
- Nieren- und Herzkrankheiten.
Der Einfluss dieser Faktoren in Verbindung mit bestimmten Körpereigenschaften führt zu einer Verletzung der kontraktilen und leitenden Funktion der Lymphgefäße. Infolgedessen entstehen Lymphödeme an den Beinen oder Armen. Störungen des Lymphflusses sind jedoch besonders gefährlich für die unteren Gliedmaßen, da diese aufgrund der Schwerkraft viel Lymphflüssigkeit aufnehmen.
Die Lymphstauung der Hand nach einer Brustentfernung entwickelt sich als Folge von erheblichen Störungen im Körper. Nach der Entfernung der Brust und damit auch der Lymphknoten sammelt sich Lymphflüssigkeit in der Schulter und im Unterarm an, was zur Entstehung eines Ödems führt. Tatsächlich ist das Lymphödem nach Mastektomie kann sich Monate oder sogar Jahre nach der Operation manifestieren. Statistisch gesehen tritt es bei etwa einem Viertel aller Frauen auf, die sich einer Operation unterzogen haben.
Ursachen

LymphstauWie bei vielen Krankheiten tritt die Elefantiasis nicht ohne vorbestehende Pathologien oder andere Störungen auf. Ein Lymphstau kann durch eine Verengung oder Verstopfung der Ausführungsgänge entstehen. Die Krankheit kann sich vor dem Hintergrund einer rostigen Entzündung der unteren Gliedmaßen entwickeln. Bei dieser Pathologie hat der Patient nämlich Hautläsionen, durch die pathogene Bakterien eindringen und sich dann in den Lymphgefäßen ausbreiten, was zu Entzündungen und strukturellen Veränderungen führt. Mit dem Fortschreiten der Erkrankung verdicken sich die Gefäßwände, so dass die Flüssigkeit nicht mehr richtig zirkulieren kann.
Die Pathologie kann sich nach einer Operation zur Entfernung von Lymphknoten entwickeln. Solche Operationen beeinträchtigen ebenfalls die Flüssigkeitszirkulation. Ein Problem kann bei Parasitenbefall auftreten, aber in diesem Fall müssen die Helminthen in den Körper eindringen und die Lymphgefäße beeinträchtigen. Sie kann auch bei Menschen auftreten, die an metastasierendem Krebs leiden, der dazu neigt, sich auf einen Lymphknoten oder ein Gefäß auszubreiten.
Symptome der Krankheit
Betrachten wir die für die Krankheit typischen Symptome. Es gibt drei Stadien der Krankheit:
- Mild. Tritt auf, wenn die Krankheit noch keine Zeit hatte, sich zu entwickeln. Die Schwellung tritt auf, klingt spontan ab und geht später in ein hartnäckiges Stadium über.
- Gemischt. Tritt nur an der Peripherie der Gliedmaßen auf.
- Fest. Wenn sich eine allgemeine Fibrose des Gliedmaßengewebes entwickelt. Das Ödem selbst kann ganz zufällig entdeckt werden, z. B. indem man einfach nach Hause geht und die Beine streckt.
Charakteristisch für die Krankheit ist, dass sich die Schwellung vom Fuß oder Knöchel aufwärts ausbreitet und das ganze Bein betreffen kann. Die Schwellung bleibt auch nach längerer Zeit ein Symptom, und die Ursache der Krankheit ist die Belastung des Beins. Die Schwellung verschwindet oder bildet sich stark zurück, wenn der Betroffene sich ausruht.
In diesem Krankheitsstadium leidet der Betroffene unter Müdigkeit und Beschwerden in den Gliedmaßen, deren Gewebe durch eine lockere, teigige Textur gekennzeichnet ist. Die Haut ist in der Regel unverändert, bei mechanischer Einwirkung auf die Haut entstehen kleine Vertiefungen, deren Ursache eine Störung des Zellturgors ist. Wird dann nicht entschieden gehandelt, hält die Schwellung an und nimmt allmählich zu. Das Glied wird hässlich und sieht aus wie ein Elefantenbein. In diesem Stadium treten keine Schmerzen auf, und die Hautoberfläche ist glatt und weist eine leicht gelbliche, zitronengelbe Farbe auf. Starkes Schwitzen, das zur Entzündung beiträgt, tritt selten auf. Die Empfindung bleibt unverändert. Die kutane Sensibilität bei Elefantiasis an den Füßen ist häufiger erhalten.
Schwellungen aufgrund von Veneninsuffizienz und Fettleibigkeit müssen von der Krankheit unterschieden werden. Bei der Elefantiasis sind die Gliedmaßen durch raue Falten entstellt. In der Anfangsphase ist die Diagnose sehr schwierig, wenn die Person Komorbiditäten hat.
Komplikationen
Bei Lymphödemen ist die Ernährung des Gewebes beeinträchtigt. Es bilden sich Bereiche mit Hyperkeratose. Die veränderte Haut löst sich auf und es entstehen Geschwüre. Manchmal bilden sich Lymphfisteln zwischen den Fingern. Lymphödeme jeglicher Genese werden häufig durch eine Rostinfektion kompliziert, die Schleim verursachen kann, die Verödung der gestauten Lymphgefäße bewirkt und zu einem raschen Fortschreiten der Krankheit führt. Im Langzeitverlauf der Erkrankung (insbesondere bei sekundären Lymphödemen) kann sich ein Lymphangiosarkom entwickeln.
Die Diagnose wird vom Phlebologen auf der Grundlage der äußeren Untersuchung, der Vermessung der Gliedmaßen und der Anamnese gestellt. Die Lymphangiographie dient der Beurteilung des Zustands der Lymphangiome (kleine Lymphgefäße). Zeigt das Lymphogramm wulstige oder spindelförmige Gefäße, ist die Motilität erhalten. Wenn ein Gefäß gleichmäßig mit Kontrastmittel gefüllt ist und sein Durchmesser über die gesamte Länge gleich ist, deutet dies auf eine normale Permeabilität mit Schädigung des kontraktilen Apparats und beeinträchtigtem Lymphtransport hin. Bei einem primären Lymphödem wird eine Hypoplasie der Lymphangien festgestellt; bei einem sekundären Ödem werden Veränderungen der Gefäßform, Extravasation und Füllung des kutanen Lymphgefäßnetzes festgestellt.
Die Lymphszintigraphie wird zur Untersuchung der Krankheitsdynamik eingesetzt. Die Art der Isotopenverteilung ermöglicht die Beurteilung des Haupt-, diffusen und kollateralen Lymphflusses und den Nachweis eines vollständigen Lymphstaus. In den letzten Jahren wurde die Lymphangiographie nach und nach durch neue Untersuchungsmethoden ersetzt. Magnetresonanztomographie, Computertomographie und Duplex-Scanning werden zunehmend zur Beurteilung des Lymphflusses und des Zustands des lymphatischen Systems eingesetzt.
Lymphödeme müssen von Ödemen aufgrund eines postthrombotischen Syndroms, einer Nieren- oder Herzerkrankung abgegrenzt werden. Besteht der Verdacht auf ein primäres Lymphödem, so ist die Differentialdiagnose Lipödem (morbides Beinleibigkeitssyndrom) zu stellen. Im Gegensatz zum Lymphödem ist das Lipödem durch eine symmetrische Beteiligung der unteren Gliedmaßen gekennzeichnet. Die Füße bleiben unbeeinflusst.
Behandlung von Lymphödemen
Eine konservative Behandlung ist möglich, wenn keine organischen Veränderungen der Weichteile vorliegen. Den Patienten werden eine spezielle Diät, physikalische Therapien, balneologische und physiotherapeutische Behandlungen verordnet. Bandagen, Massagen mit Lymphdrainage und alternierende Pneumokompressionsgeräte sind angezeigt, um das Volumen der betroffenen Gliedmaßen zu verringern. Die umfassenden Behandlungsmethoden der modernen Phlebologie ermöglichen es, die Entwicklung des Lymphödems zu verlangsamen und in einigen Fällen sogar eine Rückbildung der Krankheitssymptome zu erreichen.
Durch chirurgische Eingriffe werden lymphatische Bypässe geschaffen. Zuvor werden die Lymphgefäße angefärbt. Bei der Operation wird die größte Anzahl von Gefäßen in der Kniekehle oder im Scarpa-Dreieck am Oberschenkel markiert. Die Gefäße werden durchtrennt und ihre zentralen Enden koaguliert. Anschließend werden Anastomosen zwischen den peripheren Enden der Gefäße und den nächstgelegenen Ästen der Vena saphena magna angelegt. Bei frühzeitiger Durchführung ermöglicht die Operation eine vollständige Normalisierung des Lymphabflusses. Langfristig kann nach der Operation ein deutlicher Rückgang der Schwellungen der Haut und des Unterhautgewebes erreicht werden.
Prognose der Filariose
Die Prognose der Filariose ist gut, wenn die Infektion frühzeitig diagnostiziert und behandelt wird. Die Filarienerkrankung verläuft selten tödlich, aber die Folgen der Infektion können für die Betroffenen erhebliche persönliche und sozioökonomische Probleme mit sich bringen.
Das Auftreten der Filariose beim Menschen ist hauptsächlich auf die Reaktion des Wirtes auf Mikrofilarien oder die Entwicklung erwachsener Würmer in verschiedenen Körperregionen zurückzuführen. In seltenen Fällen kann es zu langfristigen Behinderungen durch chronische Schäden am Lymphsystem oder zur Erblindung kommen, je nach dem infektiösen Filarienorganismus.

Ich beschäftige mich mit der Vorbeugung und Behandlung von koloproktologischen Erkrankungen. Höhere medizinische Ausbildung. Auf der Website tvojajbolit.ru werde ich für die Qualität und die Literarizität der Artikel verantwortlich sein.
Fachgebiet: Phlebologe, Chirurg, Proktologe, Endoskopiker.
Allgemeine Grundsätze der medikamentösen Therapie
Die Lymphostase der oberen und unteren Extremitäten wird mit Massagen, therapeutischen Übungen und Physiotherapie behandelt. Zusätzlich zu den Medikamenten muss der Patient Kompressionskleidung tragen und eine Diät einhalten.
Konservative Behandlungsmethoden sind vor allem in den frühen Stadien der Krankheit wirksam, wenn Haut und Bindegewebe noch nicht pathologisch angegriffen sind.
In schweren Fällen kann eine chirurgische Behandlung erforderlich sein. Die medikamentöse Behandlung richtet sich nach der zugrunde liegenden Ursache der Erkrankung.

Zu den am häufigsten verschriebenen Medikamenten gehören Venotonika, Diuretika, Angioprotektoren, Homöopathie, Antibiotika und Enzyme. In der Regel handelt es sich um systemische und topische Medikamente:
| Pharmakologische Gruppe. | Name des Arzneimittels | Wirkung auf den Körper |
| Venotonika | Detralex, Diosmin, Venodiol | Wiederherstellung des Lymphabflusses |
| Harntreibende Mittel | Furosemid, Torasemid, Süßholzwurzel | Leiten überschüssige Flüssigkeit aus dem Körper ab. |
| Angioprotektoren | Phlebodia, Troxerutin | Schützen die Venenwände und machen sie flexibler und plastischer. |
| Homöopathie | Lymphomyozot | Lymphreinigung, Ausleitung von Giftstoffen. |
| Enzyme und Cumarine. | Wobenzym, Flogenzym, Neodicumarin | Verringerung der Entzündung, Verbesserung des Blutflusses |
Während der Einnahme des Medikaments sollten die Patienten nicht baden oder in die Sauna gehen, da die Verdunstung den Lymph- und Blutfluss beeinträchtigt. Vermeiden Sie es, längere Zeit in derselben Position zu sitzen und einen Fuß auf den anderen zu legen oder barfuß auf der Straße zu laufen, da die Gefahr groß ist, dass die Füße beschädigt werden und eitrige Wunden entstehen. Experten raten auch davon ab, unbequeme Schuhe mit hohen Absätzen zu tragen und enge synthetische Unterwäsche zu tragen. Die Verwendung von Talkum und Puder zur Verringerung des Fußschweißes, das rechtzeitige Schneiden der Nägel und die Verwendung von Lotionen und Ölen bei Wasserbehandlungen werden empfohlen.
Wirksamkeit von Medikamenten gegen Lymphstau
Zur Vorbeugung von Lymphstau nach einer Operation wird LFC mit gymnastischen Übungen, Massagen der oberen und unteren Gliedmaßen und Physiotherapie empfohlen. Der Patient sollte ungesunde Gewohnheiten, starke körperliche Anstrengung, Unterkühlung und Traumata vermeiden. Die Verwendung von topischen und systemischen Medikamenten, einschließlich antiseptischer Cremes, Salben und Gele, ist wichtig.

Die Pharmakotherapie umfasst die Verabreichung von Breitspektrum-Antibiotika, Analgetika, nichtsteroidalen Medikamenten, Diuretika, Angioprotektoren, Venotonika, Enzymen und Cumarinen. Auch Immunmodulatoren und Antihistaminika werden verschrieben. Auf die betroffene Haut sollten wundheilende, antiseptische Salben aufgetragen werden.
Behandlung der Elefantiasis
Konservative Therapie
Eine nicht-chirurgische Behandlung wird allein verordnet, wenn der Zustand des Patienten zufriedenstellend ist und keine schwerwiegenden Gewebeveränderungen vorliegen, oder als Ergänzung zu einer chirurgischen Korrektur in der prä- und postoperativen Phase. Die konservative Behandlung der Elefantiasis ist komplex, wird kontinuierlich durchgeführt und umfasst 3 Hauptrichtungen:
- Mechanische Methoden. Zur Verbesserung des Lymphabflusses werden Kompressionstherapien mit elastischen Bandagen und Spezialgestricken, Lymphmassagen und Krankengymnastik eingesetzt.
- Physiotherapie. Physiotherapeutische Behandlungen wirken auf den pathologischen Teil des Lymphsystems und liefern langfristige Ergebnisse. Intermittierende pneumatische Kompression, Ampullentherapie, Lasertherapie und photodynamische Therapie werden bei der Behandlung von Elefantiasis eingesetzt.
- Pharmakotherapie. Die Pharmakotherapie gliedert sich in eine traditionelle Behandlung mit Phlebotonika, Vitaminen und Diuretika sowie in neuere Behandlungsformen mit Benzopyronen und Enzympräparaten.
Chirurgische Behandlung
Die meisten Patienten benötigen im Laufe der Zeit eine chirurgische Korrektur des Lymphabflusses. Dabei werden Lymphanastomosen gelegt, um den Lymphabfluss in das venöse System zu umgehen, und die Operation wird mit mikrochirurgischen Techniken durchgeführt. Bei irreversiblen strukturellen Veränderungen der Gliedmaßen ist die einzige Behandlung die plastische Hautchirurgie, die die Funktion der Gliedmaßen teilweise wiederherstellt.
Prognose und Vorbeugung
Die Schuppenflechte ist keine tödliche Krankheit, aber sie verursacht dauerhafte Gewebeveränderungen und wird zu einer Ursache für Behinderungen. Die Prognose hängt von der richtigen Diagnose und Behandlung ab. Um der Krankheit vorzubeugen, wird empfohlen, die tägliche körperliche Aktivität zu steigern und die Ernährung mit antioxidativ wirkenden, vitaminisierten Produkten anzureichern. Bei längerem Stehen oder Sitzen werden Kompressionsstrümpfe für die Beine empfohlen.
3 Lymphödem der unteren Gliedmaßen: Diagnose- und Behandlungsalgorithmus / O.V. Fionik // Chirurgische Nachrichten. – 2009. – №4.
4. das Lymphödem (Elefantiasis) der unteren Gliedmaßen (Ätiopathogenese, Klinik, Behandlung)/ N.P. Snytko // Bulletin der Smolensker Medizinischen Akademie. – 2003. – №1.
Behandlung des hereditären Lymphödems
Die Therapie des hereditären Lymphödems beruht auf mehreren Prinzipien – Verbesserung des Lymphabflusses, Verringerung der Flüssigkeitsansammlung im Gewebe und Beseitigung von Sekundärstörungen, die sich aus dem Ödemsyndrom ergeben. Zur Verbesserung des Lymphabflusses werden verschiedene Lymphdrainage-Massagen (sowohl manuell als auch maschinell) und spezielle Kompressionsstrümpfe eingesetzt, und manchmal werden auch örtliche Medikamente verabreicht. Bei einigen Formen des erblich bedingten Lymphödems können chirurgische Techniken wirksam sein, die einen vollständigeren Abfluss der Gewebeflüssigkeit in das Lymphsystem oder den Kreislauf ermöglichen. Spezielle Diäten mit reduziertem Eiweiß- und Salzgehalt werden verschrieben, um die Lymphstauung im Gewebe zu verringern – diese Nährstoffe können ein Lymphödem erheblich verschlimmern.
Bei fortgeschrittenen Formen des hereditären Lymphödems mit ausgeprägten Folgeerkrankungen (Elefantiasis, trophische Geschwüre, Infektionen) werden Komplikationen behandelt. Zur Bekämpfung von Infektionen werden Antibiotika verschrieben, trophische Störungen werden mit Vitaminen, Regenerationsmitteln und biogenen Stimulanzien behandelt. Bei schwerer Elefantiasis wird manchmal eine chirurgische Entfernung des überschüssigen Gewebevolumens durchgeführt (Resektionschirurgie), die sowohl das Aussehen als auch den Zustand des Patienten mit hereditärem Lymphödem verbessert.
Prognose und Vorbeugung
Die Prognose des hereditären Lymphödems hängt von der Schwere der Symptome, der Rechtzeitigkeit der Behandlung und vielen anderen Faktoren ab. Unter optimalen Bedingungen, d. h. bei regelmäßiger Massage mit Lymphdrainage, richtiger Ernährung, eingeschränkter Flüssigkeitszufuhr und körperlicher Betätigung, ist die Prognose recht günstig – die Patienten werden möglicherweise nur am Ende des Tages durch geschwollene Füße belästigt. Ist das hereditäre Lymphödem schwerer, wird der Behandlungsplan nicht befolgt oder keine Behandlung durchgeführt, kann die Krankheit zu Behinderungen aufgrund von Elefantiasis und sogar zum Tod aufgrund von Sekundärinfektionen und trophischen Störungen führen. Die Patienten sollten daher alle Empfehlungen sorgfältig befolgen, salzige oder eiweißreiche Speisen meiden, ein Trinkregime einhalten und eine längere Belastung der Gliedmaßen, insbesondere statischer Art, vermeiden, wenn sie erkrankt sind.
1. lymphatische Abflussstörungen: Lymphostase, Lymphödem: ein Lehrbuch/ S.A. Alexeev, P.P. Koshevsky. – 2016.
2. Behandlung von Lymphödemen der Extremitäten (Literaturübersicht)/ Yudin V.A. Savkin I.D. // Pavlov Russian Medical and Biological Bulletin. – 2015.
3. Lymphödem der unteren Extremitäten: Diagnose- und Behandlungsalgorithmus / Fionik O.V., Bubnova N.A., Petrov S.V., Erofeev N.P., Ladozhskaya-Gapeenko E.E., Semenov A.Yu. – 2009.
Lesen Sie mehr:- Was ist die Elefantenfußkrankheit?.
- Warum die Beine länger sind als der Körper.
- Schuhe für geschwollene Füße.
- Fuß von phot.
- Anatomie der Bänder der unteren Gliedmaßen.
- Die Fußwurzel des Fußes.
- Wie man den Fuß vergrößert.
- Schmerzen in der Knochenhaut des Schienbeins.
