Durch die Verwendung von Drahtspannern wird die Spannung verringert und eine Interposition vermieden. Sobald die Prothese eingesetzt ist, wird die Sehne des Musculus sternocleidomastoideus neu positioniert. Sie liegt schräg auf dem hinteren oberen Teil der Hüftpfannenkomponente der Prothese.

- Bypass-Operation an der Oberschenkelarterie: Indikationen und Kontraindikationen, Verlauf der Operation und Rehabilitation
- Kontraindikationen und mögliche Komplikationen
- Stadien der Behandlung offener Wunden
- Primäre Selbstheilung.
- Entzündung
- Reparatur des Granulationsgewebes
- Grundlegende Wundversorgung
- Vorbereitung auf die Schienbeinvergrößerungsoperation mit Implantaten
- Durchführung der plastischen Operation
- Postoperative Phase und Komplikationen
- Freilegung des Acetabulums. (L’exposition du cotyle)
- Vorbereitung der Hüftpfanne. (La preparation du cotyle.)
- Prognose
- Nach der Operation. Rehabilitation
- Mögliche Folgen oder Komplikationen
- Phlebektomie
- Wie wird eine Phlebektomie durchgeführt?
- Entfernung von BeinvenenDie Preise sind niedrig und die Qualität ist hoch!
- Bewegungstherapie nach Phlebektomie – Nur bei unseren Spezialisten!
- Nachteile der chirurgischen Entfernung von Fußknötchen
- Nach der Entfernung der Fäden
- Anzeichen einer Entzündung und andere Komplikationen
Bypass-Operation an der Oberschenkelarterie: Indikationen und Kontraindikationen, Verlauf der Operation und Rehabilitation
Während der Vorbereitung werden eine Prämedikation und die prophylaktische Gabe von Antibiotika zur Hemmung der natürlichen saprophytischen Flora durchgeführt.
Traditionell werden zwei Zugänge zur Aorta verwendet – Laparatomie oder Robb’scher Schnitt retroperitoneal. Die letztgenannte Methode wird am häufigsten angewandt, da sie eine Verletzung des Darms vermeidet und das Risiko einer Schädigung des Oberschenkelnervs verringert.
Sobald die Arterie zugänglich ist, wird ein Shunt aus inertem Material in den von atherosklerotischen Ablagerungen freien Bereich eingenäht. Der Durchmesser des Shunts wird an das Lumen der Arterie angepasst. Das andere Ende des Shunts wird in Längsschnitte in der Oberschenkelarterie eingenäht. Verbindet der Shunt die Aorta und eine der Oberschenkelarterien, handelt es sich um einen aorto-iliakalen Bypass; verbindet der Shunt die Aorta mit zwei Oberschenkelarterien gleichzeitig, wird die Operation als aorto-iliakaler Bypass bezeichnet.
Kontraindikationen und mögliche Komplikationen
Die Bypass-Operation an der Oberschenkelarterie ist ein technisch komplexer und riskanter chirurgischer Eingriff, der eine Vollnarkose erfordert. Aus diesem Grund gibt es für den Eingriff eine Reihe von Kontraindikationen, von denen die wichtigsten sind.
- Schwere Herzleitungs- und Rhythmusstörungen beim Patienten;
- Schlaganfall oder Myokardinfarkt in der jüngeren Vergangenheit
- schwere Leber- und/oder Nierenfunktionsstörungen;
- koronare Herzkrankheit;
- Gerinnungsstörungen und andere Blutkrankheiten;
- Vorliegen einer bösartigen Erkrankung;
- dekompensierte chronisch obstruktive Lungenerkrankung;
- Anatomisch bedingter fehlender Zugang zur Aorta (z. B. schwere Peritonealfibrose, Kolostomie, Hufeisenniere).
Ein chirurgischer Eingriff ist nicht möglich, wenn der Boden der Arteria iliaca stark verschlossen ist und das Einsetzen eines Shunts nicht zu einer Normalisierung des Blutflusses beiträgt. Wenn der Ersatz der Oberschenkelarterie aus bestimmten Gründen nicht möglich ist, wird ein endovaskulärer (intravenöser) Eingriff, wie z. B. das Stenting, durchgeführt.
Wie jede Operation dieser Komplexität birgt auch die Bypass-Operation an der Oberschenkelarterie das Risiko von Komplikationen. Eine der häufigsten und vollständig reversiblen Komplikationen ist die Ansammlung von Lymphflüssigkeit im Bereich des Eingriffs und eine starke Gewebeschwellung.
In einigen Fällen kann es erforderlich sein, die Flüssigkeit zu entfernen. Die Schwellungen klingen in der Regel 7-10 Tage nach dem Eingriff wieder ab.

Zu den schwerwiegenderen Komplikationen gehören:
- Entwicklung eines Herzinfarkts oder Schlaganfalls;
- Hämorrhagie
- Bildung von falschen Aneurysmen;
- Sklerose der Prothese mit Entwicklung einer Sepsis;
- Okklusion der Gefäßprothese.
Stadien der Behandlung offener Wunden
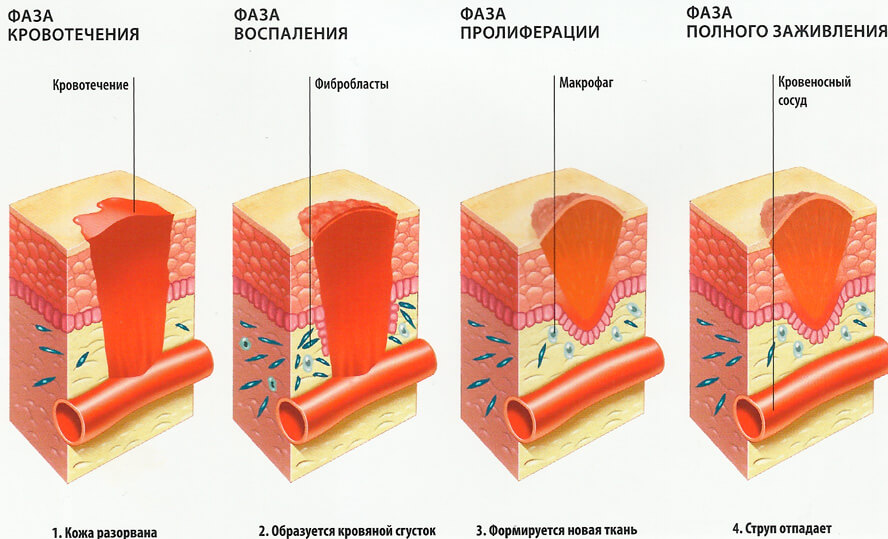
Die Heilung einer offenen Wunde verläuft in 3 Phasen:
Primäre Selbstheilung.
Unmittelbar nach der Verletzung kommt es zu einer Blutung. Die Gefäße ziehen sich schnell zusammen, so dass sich Blutgerinnsel bilden und die Blutung stoppen können. Anschließend erweitern sich die Gefäße, und die Durchlässigkeit ihrer Wände nimmt zu, so dass sich im verletzten Bereich eine Schwellung bildet.
Diese körpereigene Reaktion hilft den Weichteilen, sich selbst zu reinigen, ohne dass Desinfektionsmittel eingesetzt werden müssen.
Entzündung
Die zweite Phase geht mit einer Zunahme der Gewebeschwellung einher. Die Haut wird rot. Eine große Anzahl weißer Blutkörperchen sammelt sich in der verletzten Stelle an.
Reparatur des Granulationsgewebes
Die Reparatur von Granulationsgewebe kann in Verbindung mit einer Entzündung auftreten. Dies ist ein völlig normales Phänomen. Die Granulation umfasst die gesamte Wundoberfläche, einschließlich der Ränder und des umliegenden Gewebes.
Das Granulationsgewebe entwickelt sich dann zu Bindegewebsfasern. Dieser Prozess gipfelt in der Bildung einer Narbe.
Eine Wunde kann mit primärer und sekundärer Spannung heilen. Wenn es sich um eine kleine verletzte Fläche handelt, die Ränder dicht beieinander liegen und wenig Entzündung vorliegt, ist die Spannung primär. In allen anderen Fällen ist die Heilung durch sekundäre Spannung gekennzeichnet.
Die spezifische Behandlung einer offenen Wunde hängt direkt davon ab, wie intensiv die Entzündungsreaktion ist und wie viel Gewebe verletzt wurde. Es ist wichtig, alle Phasen der Heilung zu stimulieren und zu kontrollieren.
Grundlegende Wundversorgung
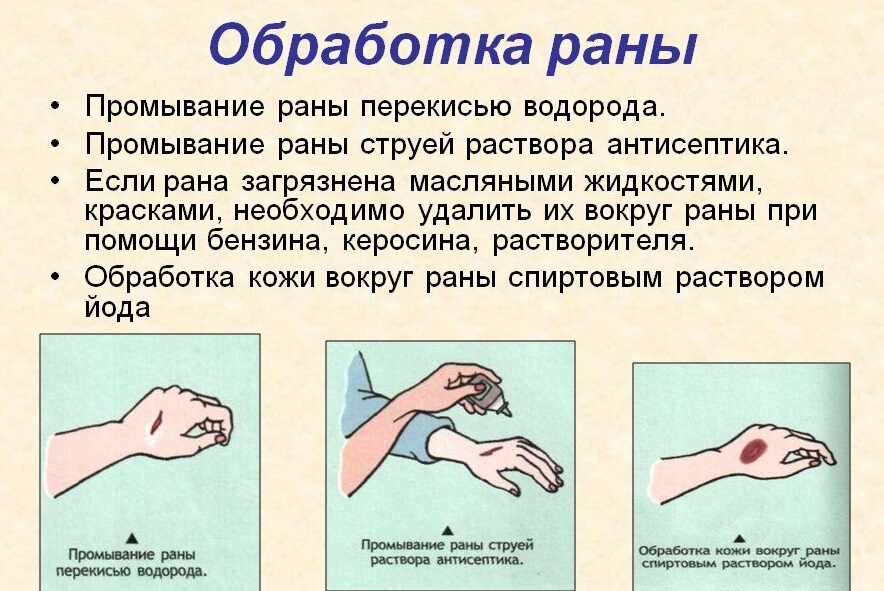
Die Erstversorgung der Wunde ist ein Muss. Wenn es sich um einen kleinen Einschnitt handelt, der zu Hause vorgenommen wird, sollten alle Ablagerungen entfernt werden. Dies kann mit dem angespitzten Ende eines sterilen Verbandes oder mit einer Pinzette geschehen (diese sollte mit einer Alkoholflüssigkeit behandelt werden).
Sobald die Wunde von den Ablagerungen befreit ist, sollte sie mit einer antiseptischen Lösung gewaschen werden. Es können 3% Wasserstoffperoxid, Jodynol, Chlorhexidin usw. verwendet werden. Wasserstoffperoxid trägt dazu bei, kleinste Verunreinigungen nach außen zu drücken, da sich nach seiner Anwendung Blasen auf der Wunde bilden. Zugleich zerstört es die pathogene Flora. Steht kein Mittel zur Verfügung, kann eine 2%ige Sodalösung, eine Lösung aus konzentriertem Salz, Wodka oder Kamille verwendet werden. Es sollte klar sein, dass sich immer Keime in der Wunde befinden, es sei denn, der Schnitt wurde mit einem sterilen Instrument durchgeführt.
Wunden im Haushalt sind anfällig für Infektionen. Manchmal beginnen sich Keime sogar in Operationswunden zu vermehren. Deshalb ist es wichtig, die verletzte Stelle nach einer Verletzung abzudecken. Dazu wird sie bandagiert oder mit einem Pflaster abgedeckt. Nur kleine Kratzer und oberflächliche Schnitte sollten offen gelassen werden.
Vorbereitung auf die Schienbeinvergrößerungsoperation mit Implantaten
Der erste Schritt zur Operation ist ein Gespräch mit dem Arzt und eine erste Beratung. Während dieses Gesprächs muss der Arzt den psychischen Zustand des Patienten einschätzen, wie er sich fühlt und wie er den Verlauf der Operation wünscht.
Wenn der Verdacht auf eine echte Verkrümmung der Beine besteht, wird eine Röntgenaufnahme oder ein CT-Scan angefertigt: Der Arzt muss überzeugt sein, dass es sich um eine falsche Verkrümmung handelt, um eine Kreuzplastik durchführen zu können. Wird dies bestätigt, wird eine 3D-Simulation am Computer durchgeführt: Der Patient kann dann sehen, wie sein vergrößerter Unterschenkel nach der Operation aussehen wird [8].
Vor der Operation muss eine Reihe von Untersuchungen durchgeführt werden. Dazu gehören eine allgemeine Blutuntersuchung, ein biochemischer Test, ein Infektionstest, ein Blutzuckertest, ein Urintest und ein EKG. Ein Doppler-Ultraschall der Blutgefäße wird durchgeführt, um die Art des Blutflusses in den unteren Gliedmaßen zu klären. Der Patient spricht auch mit dem Anästhesisten und wird bei Bedarf von einem Facharzt konsultiert (9).
Auch die Implantate werden in Vorbereitung auf die Kreuzplastik ausgewählt. Ihr Hauptmaterial ist Silikon, das die Implantate flexibel und natürlich aussehen lässt. Der Schlüssel zum Erfolg der Operation ist die richtige Wahl von Größe und Form.
Die Implantate können symmetrisch oder asymmetrisch sein. Ein symmetrisches Implantat ist in der Mitte so dick wie möglich und hat die Form einer Linse. Ein asymmetrisches Implantat hat mehr Volumen im oberen Drittel und sieht aus wie ein Klecks. Die Wahl des Implantats für eine bestimmte Patientin richtet sich nach Form, Volumen und Höhe, und eine vorherige Modellierung am Computer hilft, diese Wahl so vorhersehbar wie möglich zu machen [10].
Durchführung der plastischen Operation
Die eigentliche Tibia-Implantat-Operation dauert zwischen 40 Minuten und einer Stunde. Vor der Operation bestimmt der Chirurg die Position des Implantats und die Schnittführung. Der Patient wird dann in den Operationssaal gebracht, wo die Beine mit einem Antiseptikum behandelt werden.
Für die Croplastie ist keine Vollnarkose erforderlich: Sie wird unter Spinalanästhesie durchgeführt, und auf Wunsch des Patienten kann auch eine Sedierung vorgenommen werden, d. h. der Patient schläft. Der Chirurg setzt einen 3-4 cm langen Schnitt in der Kniekehle, so dass die Naht möglichst unauffällig ist. Unter dem Bindegewebe, das den Muskel bedeckt (Faszie), wird eine so genannte Implantattasche geschaffen – ein Raum, der der Größe des Implantats entspricht, in den es eingesetzt wird. Anschließend vernäht der Chirurg die Wunde [11] und die Patientin erhält ein Kompressionskleidungsstück.
Die Kruplastik kann auch gleichzeitig mit einer Fettabsaugung an den Knien oder Hüften durchgeführt werden, um einen noch stärkeren Effekt zu erzielen [12].
Postoperative Phase und Komplikationen
Nach der Operation bleibt der Patient für etwa eine Woche im Krankenhaus, danach werden die Fäden entfernt. Er wird einen Monat lang einen Druckverband tragen müssen, der für die Dauer der Operation an Ort und Stelle bleibt. Nach der Operation bleibt der Patient für etwa eine Woche im Krankenhaus, danach werden die Fäden entfernt, Sie sollten von guter Qualität sein und perfekt sitzen.
Konservative Therapie Im Rahmen der konservativen Therapie werden entzündungshemmende Medikamente und phlebotrope Substanzen verordnet, um die Durchblutung zu verbessern und die Genesung zu beschleunigen.
Körperliche Aktivität spielt eine wichtige Rolle bei der Pathologie der Extremitätenvenen Körperliche Aktivität und frühzeitige Stimulation des Patienten spielen eine wichtige Rolle, um Thrombosen zu verhindern und die Mikrozirkulation wiederherzustellen. Spaziergänge und spezielle Übungen sind hilfreich, aber langes Sitzen oder Stehen in einer Position, die die venöse Stauung verstärkt, sollte vermieden werden.
Komplikationen nach einer Crossektomie sind relativ selten, aber dennoch möglich. Die wahrscheinlichste Ursache ist der traumatische Charakter des Eingriffs sowie Fehler in der Operationstechnik. Zu den Komplikationen gehören:
- Blutungen im Bereich des Eingriffs;
- Blutungen;
- Brennen der Operationswunde;
- Störung des Lymphabflusses und Zystenbildung (Lymphozele);
- Verminderte und veränderte Hautsensibilität (wenn Nervenenden geschädigt sind).
Die meisten dieser Läsionen bilden sich spontan zurück, aber einige (Abszesse, Blutungen) können eine zusätzliche Behandlung erfordern. Schwerwiegende Folgeerscheinungen in Form von tiefen Gerinnseln und fortschreitender Thrombophlebitis sind glücklicherweise äußerst selten.
Wenn eine dringende Phlebektomie erforderlich ist, stellt die modifizierte Trojanov-Trendelenburg-Operation die einzige alternativlose Behandlungsmöglichkeit dar, deren Nachteil die Notwendigkeit eines Krankenhausaufenthalts und einer ständigen Überwachung des Patienten ist.
Freilegung des Acetabulums. (L’exposition du cotyle)
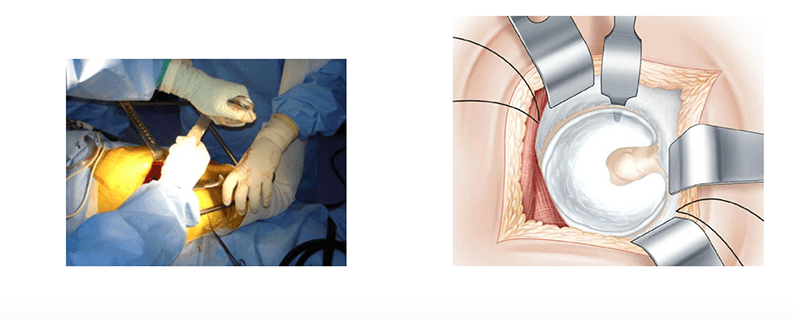
Die drei Retraktoren sind kreisförmig angeordnet, um den Zugang zur Pfanne zu ermöglichen. Die Position des Schenkels ändert sich jedes Mal, so dass die Positionierung der einzelnen Retraktoren einfacher ist. Der gebogene Retraktor wird blind nach Gefühl platziert. Sein Ende wird tief in die Hüftpfanne eingeführt, um den Rand des Vorderhorns zu erfassen, nachdem er die Kapsel auf Knochenniveau durchstoßen hat.
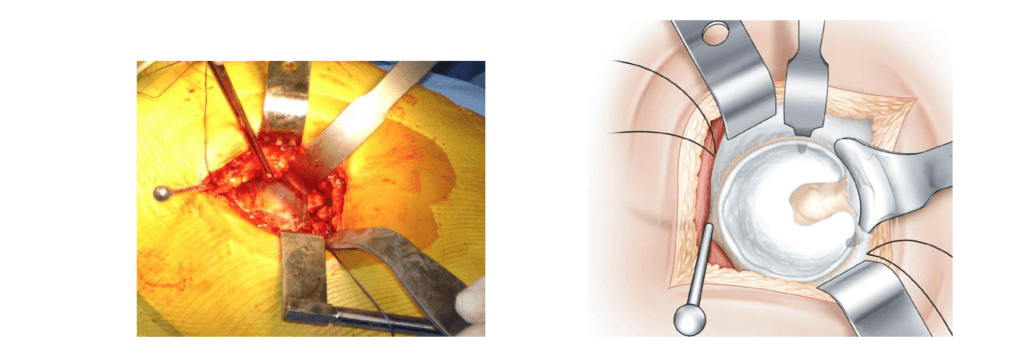
Das Bein bleibt in einer zurückgezogenen Position.
Die Sehne des Musculus sternocleidomastoideus und der durchtrennte Rand der Kapsel werden nach oben gehoben. Dies ist der heikelste Teil der Operation. Die Position, in der das Bein zurückgezogen wird, ermöglicht es der Sehne, Spannung abzubauen. Sobald der Rand der Gelenkkapsel zurückgezogen ist, wird die Hüftpfanne freigelegt. Der Raum zwischen der Gelenkkapsel und der Hüftpfanne wird freigemacht. Die Fixierung erfolgt mit einem Stenmann-Nagel, der 1-2 cm oberhalb der Hüftpfanne platziert wird.
Das Bein wird auf eine Fußstütze gestellt und nach innen gedreht. Hochmann-Haken werden nach Perforation der Gelenkkapsel unter das Hinterhorn gelegt. Der Stenmann-Nagel, der vertikal am hinteren Rand der Hüftpfanne platziert wird, bietet den notwendigen Schutz für den Ischiasnerv.
Vorbereitung der Hüftpfanne. (La preparation du cotyle.)
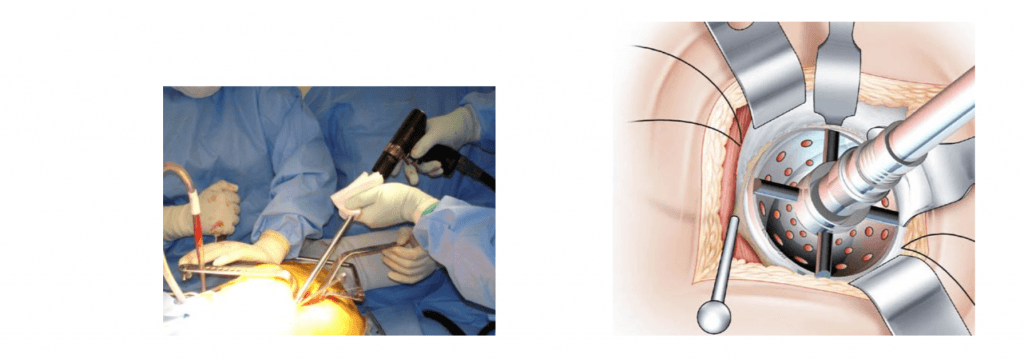
Nach der Spaltung der Hüftpfanne wird diese wie üblich gefräst. Das Einsetzen erfolgt zwischen den anterioren und inferioren Retraktoren.
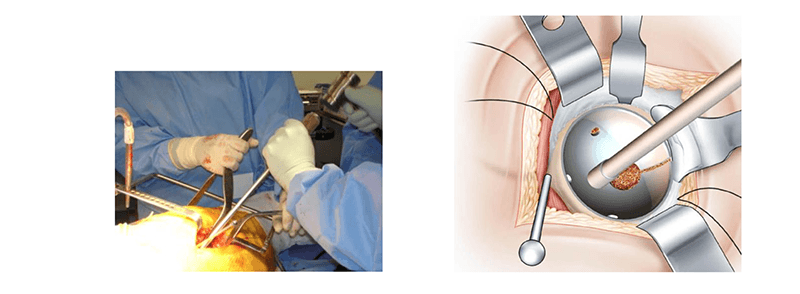
Die Fixierung der Hüftpfannenkomponente erfolgt auf die gleiche Weise. Durch die Einführung von Drahthaken wird eine Interposition vermieden.
Prognose
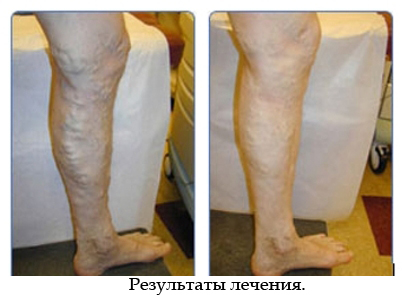
Die Phlebektomie hat gute kosmetische Ergebnisse, ist wirksam bei der Behandlung von Krampfadern und birgt ein geringes Risiko ernsthafter Komplikationen. Wird die Phlebektomie von einem qualifizierten Arzt unter angemessenen Bedingungen durchgeführt, liegt die langfristige Erfolgsquote bei 90 %. Mit dem Abklingen des Blutergusses nach der Operation verschwinden die Krampfadern zusehends. Da nur kleine Schnitte gemacht werden, gibt es keine sichtbaren Narben und die meisten Patienten sind mit dem Ergebnis zufrieden.
Eine herkömmliche klassische Phlebektomie ist für die Patienten nur selten notwendig, da sie in der Regel eine Übernachtung im Krankenhaus und 2 bis 8 Wochen Aufenthalt zu Hause erfordert.
Nach der Entfernung der Venen in den unteren Gliedmaßen in unserem Zentrum kann der Patient Sport treiben, vom Autofahren wird jedoch für mindestens 24 Stunden abgeraten, da die distale Motorik aufgrund der längeren Betäubung beeinträchtigt sein kann, insbesondere nach der Anästhesie im Bereich der Kniesehne. Dem Patienten wird empfohlen, vor dem Verlassen der Klinik etwa 10-15 Minuten zu gehen.
Anschließend sollte Diosmin (Detralex) eingenommen werden, und es ist nicht ratsam, 2 Wochen lang an einer Stelle zu stehen. Dies trägt dazu bei, das Risiko der Bildung von Blutgerinnseln in den tiefen Beinvenen zu minimieren. Der Kompressionsverband verhindert Nachblutungen und verringert die Wahrscheinlichkeit von Schmerzen, Blutergüssen und anderen Komplikationen. Die Verbände werden 3-7 Tage nach der Operation entfernt, aber der Kompressionsstrumpf sollte noch 2-4 Wochen getragen werden, um Blutergüsse und Schwellungen zu minimieren. Die Dauer des Tragens hängt von der Größe der entfernten Venen und dem Grad der Refluxbehandlung ab. Der Strumpf kann beim Duschen ausgezogen werden.
Eine weitere Verödung sollte einige Wochen aufgeschoben werden und erst nach Abklingen der postoperativen Schwellung durchgeführt werden. Viele Besenreiser können sich spontan zurückbilden und verschwinden auch spontan nach einer Krampfaderentfernung durch ambulante Phlebektomie. Frühzeitige Sonnenbestrahlung sollte wegen einer möglichen Hyperpigmentierung an der Punktions- oder Einschnittstelle vermieden werden.
Nach der Operation. Rehabilitation
Nach der Venenentfernung verbleibt der Patient unter der Aufsicht eines Arztes, der die Genesungs- und Rehabilitationsphase des Patienten beurteilt. Die Ärzte konzentrieren sich auf den Allgemeinzustand des Patienten und auf chronische Krankheiten, die die Genesung beeinträchtigen könnten.
Nach der Venenektomie verbleibt der Patient auf der stationären Station. Eine Antibiotikatherapie ist angezeigt, um Komplikationen zu vermeiden. Außerdem verschreiben die Ärzte Schmerzmittelinjektionen und eine phlebologische Behandlung.
Eine vollständige Rehabilitation ist nur möglich, wenn der Patient einige einfache Regeln befolgt. Kurz nach der Operation sollten Sie in der Lage sein, Ihre unteren Gliedmaßen zu beugen und zu versuchen, sich im Bett zu drehen. Dabei sollten die Beine hochgelagert werden, um die Durchblutung zu verbessern.
Nach 24 Stunden sollten Sie das Bett verlassen und anfangen, sich im Zimmer zu bewegen. Ihre Beine sollten stets Kompressionskleidung tragen.
Wichtig sind postoperative Massagen und physiotherapeutische Übungen, die in der Regel von Ihrem Arzt empfohlen werden. Durch diese Maßnahmen wird die Bildung von Blutgerinnseln verhindert.
Venenektomie-Patienten sollten nicht in heißem Wasser baden und sich auch keinen anderen wärmenden Verfahren unterziehen, einschließlich Baden.
Die Rehabilitation besteht darin, einen Monat lang 24 Stunden am Tag ein Kompressionsmaterial anzulegen. Danach werden die Gliedmaßen nur noch für einen Tag bandagiert.
Die Nähte nach der Venenektomie werden nach neun Tagen entfernt. Natürlich dürfen die Patienten in dieser Zeit keine körperlichen Anstrengungen unternehmen.
Eine Woche nach dem Eingriff wird der Patient aus der stationären Abteilung entlassen, doch ist eine längere ambulante Nachsorge angezeigt. Sechs Monate später wird eine Ultraschalluntersuchung der Blutgefäße durchgeführt, um ein mögliches Wiederauftreten festzustellen oder um zu bestätigen, dass kein Wiederauftreten vorliegt.
Mögliche Folgen oder Komplikationen

Die Venenektomie kann wie jeder andere chirurgische Eingriff zu verschiedenen Komplikationen führen. Die meisten davon treten in den ersten Tagen nach der Operation auf. Zum Beispiel kann eine Operation durch starke Blutungen erschwert werden. Manchmal werden bei der Operation subkutane Nerven beschädigt, was zu einer verminderten Empfindlichkeit in bestimmten Bereichen führt. Wenn sich durch die Operation ein Hämatom gebildet hat, kann sich daraus ein Abszess entwickeln.
Weitere mögliche Komplikationen sind Taubheitsgefühle im Unterschenkel oder Knöchel, Schmerzen und subkutane Ergüsse (Blutergüsse).
Die tiefe Venenthrombose ist eine äußerst seltene Komplikation.
Über die Durchführbarkeit und Sicherheit einer Venenektomie entscheidet der behandelnde Arzt im Einzelfall.
Phlebektomie
 Es ist wichtig zu wissen, dass eine operative Entfernung von Krampfadern nur dann angezeigt ist, wenn mit konservativen Maßnahmen kein Erfolg mehr zu erwarten ist. Das bedeutet, dass man ohne die Entfernung der Krampfadern das Fortschreiten der Krankheit nicht aufhalten kann.
Es ist wichtig zu wissen, dass eine operative Entfernung von Krampfadern nur dann angezeigt ist, wenn mit konservativen Maßnahmen kein Erfolg mehr zu erwarten ist. Das bedeutet, dass man ohne die Entfernung der Krampfadern das Fortschreiten der Krankheit nicht aufhalten kann.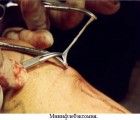 Das bedeutet, dass ohne die Entfernung der Krampfadern weder die Entstehung einer Venenschwäche gestoppt, noch die Gefahr von lebensbedrohlichen Blutgerinnseln beseitigt oder trophischen Geschwüren vermieden werden kann. In diesem Krankheitsstadium kann eine konservative Behandlung (Tragen von Kompressionsstrümpfen, Einnahme von Phlebotika) das Fortschreiten der Erkrankung nur verlangsamen, aber nicht aufhalten. Je weiter die Läsionen fortgeschritten sind, desto schwieriger sind sie zu behandeln. Daher sollte eine chirurgische Entfernung der Krampfadern nicht aufgeschoben werden.
Das bedeutet, dass ohne die Entfernung der Krampfadern weder die Entstehung einer Venenschwäche gestoppt, noch die Gefahr von lebensbedrohlichen Blutgerinnseln beseitigt oder trophischen Geschwüren vermieden werden kann. In diesem Krankheitsstadium kann eine konservative Behandlung (Tragen von Kompressionsstrümpfen, Einnahme von Phlebotika) das Fortschreiten der Erkrankung nur verlangsamen, aber nicht aufhalten. Je weiter die Läsionen fortgeschritten sind, desto schwieriger sind sie zu behandeln. Daher sollte eine chirurgische Entfernung der Krampfadern nicht aufgeschoben werden.
Die bereits bewährten Techniken zur Krampfaderentfernung werden ständig verbessert und parallel dazu werden neue Techniken entwickelt. Doch trotz der Entwicklung moderner minimal-invasiver Techniken zur Behandlung von Krampfadern (Sklerotherapie, endovaskuläre Laserkoagulation, Radiofrequenzstromablation) ist die Phlebektomie – die chirurgische Entfernung von Krampfadern – nach wie vor ein häufig angewandter Eingriff zur Beseitigung der Krankheit.

Die Phlebektomie ist eines der ersten Verfahren zur Behandlung von Krampfadern, bei dem durch einen chirurgischen Eingriff der von den Krampfadern betroffene Venenbereich entfernt wird, um den normalen Blutfluss wiederherzustellen. Es ist wichtig zu wissen, dass bei diesem medizinischen Eingriff nur die subkutanen Venen entfernt werden, durch die nur 10 % des Blutes fließen, so dass diese Krampfaderoperation für die tiefen Venen und das Kreislaufsystem insgesamt völlig ungefährlich ist. Die Phlebektomie wird oft als ‚kosmetische Chirurgie‘ bezeichnet, da sie nicht nur die Blutzirkulation verbessert, sondern sich auch positiv auf das Aussehen der Beine auswirkt.
Wie wird eine Phlebektomie durchgeführt?
Die Operation wird mit speziellen Sonden durchgeführt. Zunächst wird das von den Krampfadern betroffene Blutgefäß an der Einmündung in die tiefe Vene abgebunden und durchtrennt, dann werden die Beinvenen entfernt: Eine so genannte Führungssonde wird durch die Schnitte in das Gefäß eingeführt und der Bereich herausgezogen. Alle Eingriffe werden über kleine Schnitte durchgeführt, die später mit kosmetischen Nähten abgedeckt werden, so dass die postoperativen Spuren unauffällig sind. In einigen Fällen wird überhaupt kein Nahtmaterial verwendet und die Schnittränder werden mit speziellen Pflasterstreifen zusammengeklebt. Bei der Durchführung der Miniflebektomie Der Eingriff erfolgt durch Einstiche in die Haut, die spontan und praktisch spurlos abheilen. Die Phlebektomie wird in der Regel an einem Tag im Krankenhaus durchgeführt, ohne dass ein langer Krankenhausaufenthalt erforderlich ist. Dies ist ein unbestreitbarer Vorteil.
Entfernung von BeinvenenDie Preise sind niedrig und die Qualität ist hoch!
Wenn Sie den Verdacht haben, an Krampfadern zu leiden, sollten Sie sofort Ihren Arzt aufsuchen. Im Anfangsstadium können noch konservative Behandlungsmethoden angewandt werden:
Oft ist jedoch eine operative Entfernung der Beinvenen notwendig. Die Preise in unserer Klinik sind sehr günstig. Sie können es sich wahrscheinlich leisten. Außerdem ist die Operation selbst für den Patienten relativ einfach.
Bewegungstherapie nach Phlebektomie – Nur bei unseren Spezialisten!
Unsere Klinik lässt die Patienten nicht gleich nach der Operation im Stich. Wir bieten therapeutische Übungen nach einer Phlebektomie an, um die Funktion schnell wiederherzustellen und Ihnen die Rückkehr zu Ihren täglichen Aktivitäten zu ermöglichen.
Wir haben die besten Physiotherapeuten, die mit Ihnen arbeiten können. Sie werden eine Reihe von Übungen finden, die speziell auf Sie zugeschnitten sind. Sie werden Ihnen auch immer mit Ratschlägen zur Seite stehen, wie Sie mit jeder Situation umgehen und wie Sie Ihre Füße am besten wieder gesund machen können.
Wenn Sie auf sie hören, werden Sie schnell zu Ihrem normalen Lebensrhythmus zurückfinden. Sie werden weiterhin jede Minute genießen können – denn jetzt haben Sie völlig gesunde Füße! Unsere Spezialisten werden alles tun, um dieses Ziel zu erreichen! Kontaktieren Sie uns und überzeugen Sie sich selbst!
Nachteile der chirurgischen Entfernung von Fußknötchen
Bevor Sie sich für eine Operation entscheiden, sollten Sie bedenken, dass Sie nach der Operation für 1-2 Monate arbeitsunfähig sind. Während der Rehabilitationsphase wird er sich nur auf Krücken fortbewegen können.
Sie sollten auch auf Schmerzempfindungen nach dem Eingriff vorbereitet sein. Diese können mit Schmerzmitteln behandelt werden. Daher sollte die Entscheidung, ob Knötchen in den Beinen operativ entfernt werden sollen, mit Bedacht getroffen werden. Andere Behandlungsmöglichkeiten sollten mit Ihrem Arzt besprochen werden.
Nach der Entfernung der Fäden
Wenn bei der Operation kein selbstresorbierbares Nahtmaterial verwendet wurde, muss es immer vom Arzt entfernt werden. Auch nach der Operation sollte der Patient einige Empfehlungen für eine erfolgreiche Heilung befolgen:
- In den ersten 24 Stunden darf die Wunde nicht gewässert werden.
- Schützen Sie die frische Narbe (2 Wochen lang) vor mechanischen Einwirkungen aller Art.
- Setzen Sie die Narbe für 2 Monate nach der Behandlung keiner ultravioletten Strahlung aus. Langfristig (bis zu sechs Monate) ist es ratsam, die Haut in diesem Bereich mit speziellen Cremes mit hohem Lichtschutzfaktor zu schützen.
- Es sollten silikonhaltige und andere Präparate verwendet werden, die das Aussehen der Narbe verbessern und sie weniger sichtbar machen können.
Die endgültige Narbe auf der Haut bildet sich erst sechs Monate nach dem Eingriff. Alle kosmetischen Eingriffe zur Korrektur der Narbe am Körper können erst nach diesem Zeitraum durchgeführt werden.
Anzeichen einer Entzündung und andere Komplikationen
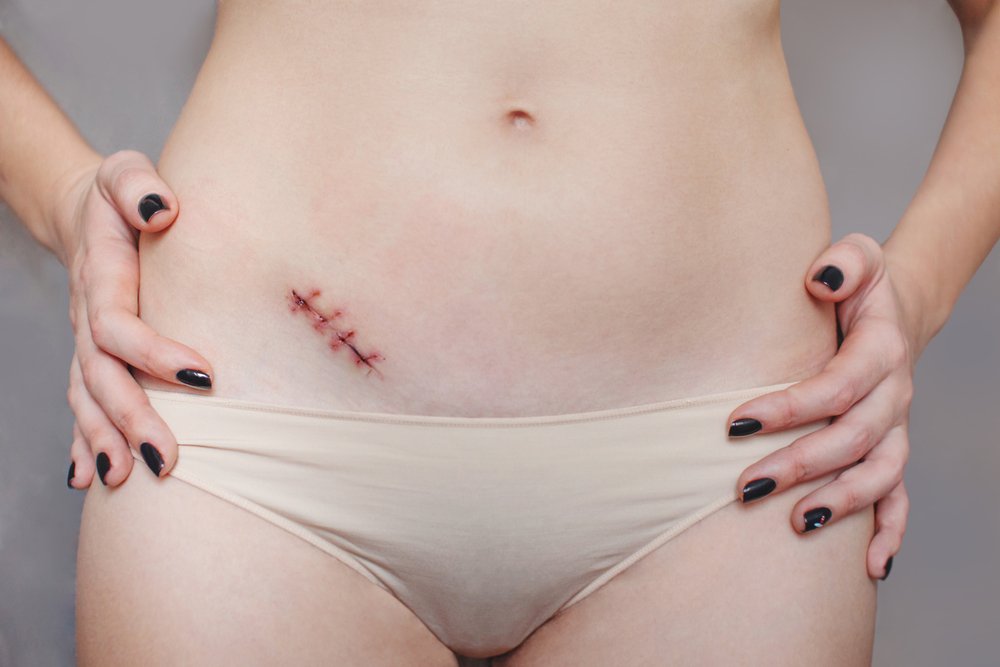
Nicht immer heilt die Naht nach der Operation sicher ab. Dieser Prozess kann durch eine Reihe von Faktoren gestört werden. Die Patienten sollten immer sofort einen Arzt aufsuchen, wenn:
- Die Narbe ist rot, geschwollen oder fühlt sich heiß an.
- Der Schmerz im Wundbereich verstärkt sich und zuckt.
- Eitriger oder fäkaler Ausfluss aus der Wunde kommt.
- Blut aus der Wunde sickert.
- Aus der Wunde tritt ein fauliger Geruch aus.
- Die allgemeine Körpertemperatur steigt an.
Die oben genannten Symptome sollten auf keinen Fall ignoriert werden, da sie auf eine schwere Entzündung und andere Komplikationen hinweisen können. Postoperative Infektionen können sich sehr schnell entwickeln, daher sollten Sie nicht zögern, einen Arzt aufzusuchen.
Lesen Sie mehr:- Die seitliche Seite ist.
- Verletzung des Sprunggelenks.
- Code für Hüftamputationschirurgie.
- Das Kind hat ein kürzeres Bein als das andere.
- Technik der Schienbeinamputation.
- Die Reamputation ist.
- Wie man ein Bein amputiert.
- Wohin kommen die Körperteile nach der Operation?.
