Wenn die Wunde so weit abgeheilt ist, dass die nicht resorbierbaren Fäden nicht mehr benötigt werden, werden sie entfernt. Das Verfahren wird unter sterilen Bedingungen durchgeführt. In der ersten Phase wird die Wunde mit einem Antiseptikum behandelt, und die Kruste wird mit Wasserstoffperoxid entfernt. Mit einer chirurgischen Pinzette wird der Faden dort durchtrennt, wo er in die Haut eindringt. Ziehen Sie den Faden vorsichtig auf der gegenüberliegenden Seite heraus.

- Schmerzen im Sprunggelenk
- Ursachen
- Arten von Fußfissuren
- Ursachen für rissige Füße
- Erste Hilfe
- Behandlungstaktik
- Pharmakologische Behandlung
- Hauptursachen für Schmerzen im Sprunggelenk
- Behandlung von Sprunggelenksschmerzen mit Osteopathie
- Wie man Nähte richtig pflegt
- Nahtheilung nach der Entbindung
- Heilung der Nähte nach einem Kaiserschnitt
- Heilung der Naht nach einer Laparoskopie
- Mögliche Komplikationen
- Was ist zu tun, wenn sich die Nähte lockern?
- Was sollte ich tun, wenn meine chirurgischen Nähte schmerzen?
- Behandlungstaktik
- Klassifizierung von Fußfissuren
- Bereiche, in denen Frakturen auftreten
- Trockene Flecken mit Schuppen
- Atopische Dermatitis und der Unterschied zur Psoriasis
- Ein individueller Ansatz
- Hauptphasen der Rehabilitationsmassage:
Schmerzen im Sprunggelenk
Das Sprunggelenk ist ein bewegliches Gelenk, das aus mehreren Knochen besteht: Talus, Tibia und Fibula. Schmerzen im Sprunggelenk können durch viele Faktoren verursacht werden und unterschiedliche Symptome aufweisen. Oft sind die Schmerzen ein Hinweis auf eine ernsthafte Anomalie im Knochen, Knorpel oder in der Sehne. Um dauerhafte Schäden zu vermeiden, ist es wichtig, dass das Problem rechtzeitig diagnostiziert und behandelt wird.
Je nach Ursache der Schmerzen im Sprunggelenk können diese stechend, dumpf, schmerzend, steif, ziehend, brennend oder pochend sein.
Ursachen
Mehrere Faktoren können dieses Schmerzsyndrom verursachen:
– Prellung – verursacht durch einen Sturz und einen heftigen Aufprall und kann durch Blutungen in das Gelenk kompliziert werden;
– Bänderzerrungen und -risse – in der Regel verursacht durch eine plötzliche Umknickung des Fußes;
– Achillessehnenverletzung – mit schneller Schwellung;
– Knochenbrüche und Verrenkungen;
Degenerative und dystrophische Erkrankungen:
– Osteoarthritis;
– Osteochondropathien;
– Synovitis;
– Achillessehnenentzündung;
– Bursitis;
– Arthritis: virale, tuberkulöse, gonokokkale, eitrige, Brucellose;
– Arthritis: rheumatoid, psoriatisch, reaktiv;
– Bechterewsche Krankheit;
– rheumatisches Fieber;
– entzündliche Darmerkrankungen;
– Kollagenosen;
Arten von Fußfissuren
Manchmal sind die Risse an den Füßen klein und schmerzlos, manchmal entstehen aber auch tiefe, blutende Wunden (Risswunden) an den Füßen, die das Gehen und das normale Leben erschweren. Oberflächliche (epidermale) Risse befinden sich innerhalb der Epidermis und heilen spurlos ab. Tiefe (epidermale) Risse betreffen auch die Dermis, so dass nach der Heilung oft Narben zurückbleiben. Risse können auch trocken oder nass sein, d. h. Risse treten auf sehr trockener oder sehr nasser Haut auf.
Ursachen für rissige Füße
Die Ursachen, die zu rissigen Füßen führen, können endogen (innerlich) und exogen (äußerlich) sein.
- Stoffwechsel- und Hormonstörungen: Diabetes, Fettleibigkeit;
- Avitaminose – Mangel an den Vitaminen A, E, B;
- Allergien;
- Krankheiten des Verdauungssystems;
- Leber- und Nierenkrankheiten;
- Endokrine Störungen;
- Fuß- und Zehendeformitäten, z. B. Plattfüße;
- Herz-Kreislauf-Erkrankungen;
- Hautkrankheiten, einschließlich Ekzeme, Schuppenflechte und Ichthyose;
- Einnahme von bestimmten Medikamenten;
- Starke Einschränkung von Fetten in der Ernährung.
Zu den äußeren Faktoren für rissige Füße gehören:
- Tragen von unbequemem Schuhwerk, einschließlich undurchlässiger Schuhe und synthetischer Socken;
- Klima und Umwelt – heißes Wetter lässt die Füße anschwellen, macht die Schuhe unbequem und beeinträchtigt die Blutzirkulation;
- schlechte persönliche Hygiene;
- unsachgemäß durchgeführte Pediküre – z. B. schlampiges Schneiden der Haut und Verwendung von groben Sägen und Bimssteinen;
- gechlortes Wasser, Hitze in Bädern und Saunas;
- Barfußlaufen auf hartem Untergrund.
Rissige Fersen sind von Natur aus wiederkehrend. Deshalb suche ich in meiner Praxis immer nach der Ursache dieser Pathologie.
Rissige Haut ist selten ein isolierter Zustand – häufiger sind es Symptome auf der Haut, die auf eine Fehlfunktion im gesamten Körper hinweisen. In manchen Fällen sind sie ein ‚Marker‘ für neuroendokrine und immunologische Stoffwechselstörungen, Vitamin- und Mineralstoffhaushalt, Pilzinfektionen und orthopädische Pathologien.

E. S. Azarova, Podologe, Mykologe, Dermatokosmetologe, Orthopäde und Traumatologe.
Zu welchem Arzt sollte man bei Nagel- und Fußkrankheiten gehen? Alles über Podologie.
Erste Hilfe
Um schwerwiegende Komplikationen zu vermeiden, reicht es aus, dem Betroffenen unmittelbar nach der Verletzung erste Hilfe zu leisten. Dadurch lässt sich auch die Intensität der klinischen Symptome (Schmerzen, Schwellungen, Blutergüsse) deutlich verringern. Das Opfer sollte sich hinlegen, betäubt werden und das verletzte Bein 30-40 cm über die Oberfläche anheben. Dies kann mit einem einfachen Kissen oder einer Rolle geschehen.
Nun sind die kalten Kompressen an der Reihe. Dabei wird ein mit Eiswürfeln gefüllter Plastikbeutel, der in ein dickes Tuch eingewickelt ist, auf die geprellte Stelle gelegt. Wenn im Kühlschrank kein Eis vorhanden ist, kann man es durch gefrorenes Fleisch, Fisch oder gemischtes Gemüse ersetzen. Die Kompresse wird 15 Minuten lang aufgelegt, dann ist eine halbstündige Pause erforderlich, um Erfrierungen der Epidermis zu vermeiden. Unter dem Einfluss von Kälte geht die Schwellung, die auf die empfindlichen Nervenenden drückt, zurück und der Schmerz verschwindet. Was sollte sonst noch getan werden, um die negativen Auswirkungen zu minimieren?
- Ruhigstellung des Unterschenkels durch Tragen einer elastischen Bandage. Er sollte nicht zu eng sein, da sonst die Schwere des Hämatoms und die Schwellung durch die Kompression der Blutgefäße zunehmen;
- eine starke Schwellung des Beins zu verhindern. Dies kann durch die Verwendung von Antihistaminika zusätzlich zu den Kompressen unterstützt werden. Wenn keine Gegenanzeigen vorliegen, geben Sie dem Betroffenen 0,5-1 Tablette Claritin, Cetrin, Loratadin. Auch die bewährten Suprastin und Tavegil sind gut geeignet. Beachten Sie jedoch, dass ihre Einnahme zu Schläfrigkeit und verminderter Aufmerksamkeit und Konzentration führen kann.
Behandlungstaktik
Um die Funktion des verletzten Gelenks rasch wiederherzustellen, wird ein integrierter Ansatz zur Behandlung von Prellungen verfolgt. Der Patient wird mit systemischen und topischen Medikamenten behandelt und besucht die Physiotherapiepraxis für Behandlungen. Etwa ab dem 3. bis 5. Tag der Behandlung werden Übungen oder Gymnastik unter der Aufsicht des LFK-Arztes empfohlen. Regelmäßige Bewegung verbessert die Durchblutung des Sprunggelenks, fördert die Regeneration des Gewebes und hilft bei Schwellungen und Blutergüssen.
Pharmakologische Behandlung
Eine Langzeitbehandlung mit NSAIDs in Tabletten- oder Kapselform ist nicht notwendig. Die Behandlung einer Knöchelprellung mit kalten Umschlägen für 2-3 Tage trägt zur Schmerzlinderung bei. Die Beschwerden sind taub und dumpf, nehmen aber beim Gehen aufgrund der Verschiebung der Weichteile deutlich zu. In diesem Fall können Naise, Ketorol, Nimulid, Ibuprofen eingenommen werden, jedoch nicht mehr als 3 Tabletten pro Tag. NSAR sollten mit Protonenpumpeninhibitoren kombiniert werden (Omeprazol ist das billigste und erschwinglichste), da eine solche Behandlung von Blutergüssen sonst zu einer erosiven Gastritis führen kann. Eine umfassende Behandlung der Verletzung beinhaltet die Verwendung solcher externen Mittel:
- NSAIDS. Fastum, Voltaren, Finalgel, Diclofenac-Salbe und -Gel, Arthrosilen, Dolgit mit ausgeprägter schmerzstillender, entzündungshemmender und antiödematöser Wirkung. Sie werden 2-3 Mal täglich dünn auf die geprellte Stelle aufgetragen und leicht eingerieben. Sie entfalten ihre schmerzlindernde Wirkung innerhalb von 15-30 Minuten für 4-8 Stunden. Topische NSAIDs sind für schwangere und stillende Frauen sowie für Kinder unter 6-12 Jahren (je nach Wirkstoff) nicht angezeigt;
- Salben mit Wärmewirkung. Finalgon, Capsicam, Apisartron werden den Patienten am Tag 3-4 der Behandlung verschrieben, nachdem der akute Entzündungsprozess abgeklungen ist. Die Präparate enthalten Inhaltsstoffe mit lokal reizender, schmerzstillender und ablenkender Wirkung. Sie kompensieren den Mangel an Nährstoffen und bioaktiven Verbindungen, stimulieren regenerative Prozesse. Dosierungsschema – 2-3 Mal pro Tag für eine Woche. Die Medikamente haben eine umfangreiche Liste von Gegenanzeigen, manchmal provozieren die Entwicklung von lokalen allergischen Reaktionen;
Hauptursachen für Schmerzen im Sprunggelenk
- Die Arthritis des Sprunggelenks ist ein entzündlicher Prozess, der vor dem Hintergrund von Traumata, Infektionen, degenerativen und destruktiven Veränderungen in anderen Gelenken auftritt. Das Leitsymptom ist die Arthralgie – ein Gelenkschmerz, der durch eine Reizung der Nervenrezeptoren der Synovialmembran entsteht.
- Ein Knöchelbruch ist eine Hart- und Weichteilverletzung, die auftritt, wenn sich der Fuß plötzlich nach außen oder nach innen dreht. Wenn die Verletzung auftritt, hat der Betroffene starke Schmerzen. Es kommt zu Schwellungen, das weiche Gewebe des Knöchels wird hyperämisch, fühlt sich heiß an und die Bewegung des verletzten Beins ist stark eingeschränkt.
- Die Achillessehnenentzündung ist ein entzündlicher Zustand, der durch regelmäßige Bewegung, Mikrotraumata des Sehnengewebes und Arthritis verursacht wird. Es kommt zu anhaltenden Schmerzen im Sprunggelenk, lokalisiertem Fieber und mäßiger Schwellung. Eine Sehnenentzündung tritt vor allem bei Sportlern und Menschen auf, die das Sprunggelenk ständig überlasten, insbesondere wenn ihre berufliche Tätigkeit wiederkehrende Bewegungen beinhaltet.
- Das Tunnelsyndrom ist eine Schädigung der Blutgefäße und Nerven im Knöchel infolge einer übermäßigen Kompression. Zu den Ursachen gehören Sehnenentzündungen, Knöchelverletzungen, Arthrose und Diabetes.
- Subluxationen, Verrenkungen sind häufig die Ursache für Schmerzen im Sprunggelenk und eingeschränkte Beweglichkeit. Bei Verdacht auf diese Verletzungen ist es wichtig, einen Spezialisten aufzusuchen, ein Röntgenbild anzufertigen und so schnell wie möglich mit der Behandlung zu beginnen.
- Die deformierende Arthrose ist eine degenerative Läsion der Gelenkstrukturen des Sprunggelenks. Diese systemische Pathologie führt zu Verformung, Zerstörung des Gelenks und starken Schmerzen.
- Die Gicht ist eine chronische Erkrankung, die durch die Ablagerung von Harnsäuresalzen im Gelenkgewebe gekennzeichnet ist und zu Verformungen und der Bildung charakteristischer Gichtknötchen führt. Die Diagnose wird durch Röntgenaufnahmen und eine Untersuchung der Gelenkflüssigkeit bestätigt.
Behandlung von Sprunggelenksschmerzen mit Osteopathie
Die moderne Osteopathie verfügt über ein großes Potenzial bei der Behandlung von Sprunggelenksschmerzen, da sie nicht nur auf die Symptome der Erkrankung, sondern auch auf deren Ursache einwirkt. Der Osteopath aktiviert Schutzmechanismen, die auf die Selbstheilung und Genesung des Patienten abzielen. Das Blut beginnt, aktiver durch das Gewebe zu zirkulieren, und die Ernährung aller geschädigten Strukturen wird verbessert, was dazu beiträgt, die akuten Symptome zu verringern und das Wohlbefinden des Patienten zu normalisieren.

- Schnelle Linderung des Schmerzanfalls;
- Wiederherstellung der Ernährung und Durchblutung der Gelenkstrukturen;
- Vergrößerung der Bewegungsamplitude;
- Beschleunigung der Regeneration von geschädigtem Weich- und Hartgewebe;
- Verringerung von Schwellungen, Stauungen und Unbehagen;
- Wiederherstellung der Innervation, Rückkehr der Empfindung;
- Unterdrückung von Gelenkverformungen, die durch systemische Krankheiten verursacht werden.
Wir empfehlen Patienten mit Gelenkschmerzen, so früh wie möglich Hilfe in Anspruch zu nehmen. Eine osteopathische Behandlung wird Ihr normales Leben wiederherstellen, gestörte Bedürfnisse wiederherstellen und Ihnen die Freude an der Bewegung ohne Schmerzen, Beschwerden und Angst schenken.

Osteopathischer Arzt, orthopädischer Chirurg. Spezialisierung: Probleme des Bewegungsapparats bei Kindern, Kopfschmerzen, Neurosen bei Kindern, Behandlung von Stottern.
Wie man Nähte richtig pflegt
Bei einem Krankenhausaufenthalt wird die Wundversorgung von einem Arzt oder einer Krankenschwester durchgeführt. Zu Hause sollte der Patient die Anweisungen des Arztes zur Wundversorgung befolgen. Halten Sie die Wunde sauber und behandeln Sie sie täglich mit einem Antiseptikum: Jod, Manganlösung oder Brillantgrün. Wenn ein Verband angelegt wurde, fragen Sie Ihren Arzt, bevor Sie ihn abnehmen. Spezielle Medikamente können den Heilungsprozess beschleunigen. Ein solches Produkt ist Kontraktubex-Gel, das Zwiebelextrakt, Allantoin und Heparin enthält. Es kann verwendet werden, nachdem die Wunde verheilt ist.
Nahtheilung nach der Entbindung
Für eine schnelle Heilung der Geburtsnähte ist eine gute Hygiene wichtig:
- Gründliches Händewaschen vor dem Toilettengang;
- Häufiges Wechseln der Damenbinden;
- Täglicher Wechsel von Bettwäsche und Handtüchern;
- Im Laufe des Monats sollte das Baden durch eine hygienische Dusche ersetzt werden.
Bei äußeren Dammnähten ist neben der richtigen Hygiene darauf zu achten, die Wunde trocken zu halten, in den ersten 2 Wochen nicht auf harten Oberflächen zu sitzen und Verstopfung zu vermeiden. Es ist ratsam, auf der Seite zu liegen, auf den Knien oder auf einem Kissen zu sitzen. Ihr Arzt kann Ihnen spezielle Übungen verschreiben, um die Durchblutung des Gewebes und die Wundheilung zu verbessern.
Heilung der Nähte nach einem Kaiserschnitt
Nach der Entlassung sollten Sie duschen und die Haut im Bereich der Naht zweimal am Tag mit Wasser und Seife waschen. Am Ende der zweiten Woche können spezielle Salben zur Regeneration der Haut aufgetragen werden.
Heilung der Naht nach einer Laparoskopie
Komplikationen nach einer Laparoskopie sind selten. Um auf Nummer sicher zu gehen, sollten Sie nach dem Eingriff einen Tag lang das Bett hüten. In der ersten Zeit ist es ratsam, sich an die Diät zu halten und auf Alkohol zu verzichten. Sie sollten zur Körperhygiene duschen und ein Antiseptikum auf die Nahtstellen auftragen. In den ersten 3 Wochen ist die körperliche Aktivität eingeschränkt.
Mögliche Komplikationen
Die wichtigsten Komplikationen bei der Wundheilung sind Schmerzen, Eiter und Nahtinkompetenz (Ablösung). Die Sklerose kann durch das Eindringen von Bakterien, Pilzen oder Viren in die Wunde verursacht werden. Eine Infektion wird am häufigsten durch Bakterien verursacht. Daher ist es nicht ungewöhnlich, dass der Chirurg nach der Operation zur Vorbeugung eine Antibiotikakur verschreibt. Die postoperative Suppression erfordert die Identifizierung des Erregers und die Bestimmung seiner Antibiotikaempfindlichkeit. Zusätzlich zur Verschreibung von Antibiotika muss die Wunde möglicherweise geöffnet und entleert werden.
Was ist zu tun, wenn sich die Nähte lockern?
Die Lockerung von Nähten tritt häufiger bei älteren und geschwächten Patienten auf. Die Wahrscheinlichkeit, dass diese Komplikation auftritt, liegt zwischen fünf und 12 Tagen nach der Operation. In einer solchen Situation sollte sofort ein Arzt aufgesucht werden. Der Arzt wird entscheiden, ob er die Wunde offen lässt oder neu vernäht. Im Falle einer Eviszeration, d. h. wenn die Darmschlinge die Wunde durchstößt, ist ein dringender chirurgischer Eingriff erforderlich. Dies kann durch Blähungen im Bauchraum, starken Husten oder Erbrechen verursacht werden.
Was sollte ich tun, wenn meine chirurgischen Nähte schmerzen?
Schmerzen im Bereich der Nähte sind eine Woche lang nach der Operation normal. Ihr Chirurg kann Ihnen empfehlen, in den ersten Tagen Schmerzmittel einzunehmen. Die Schmerzen werden gelindert, wenn Sie die Anweisungen Ihres Arztes befolgen: Einschränkung der körperlichen Aktivität, Pflege der Wunde und Wundhygiene. Wenn die Schmerzen stark sind oder lange anhalten, sollten Sie Ihren Arzt konsultieren, da die Schmerzen ein Symptom für eine Komplikation sein können: Entzündung, Infektion, Verwachsungen, Bruchbildung.
Behandlungstaktik

Bei Kontrakturen werden konservative und chirurgische Behandlungen eingesetzt. Myorelaxantien (Mydocalm, Sirdalud) werden verschrieben, um Muskelkrämpfe zu beseitigen, und wenn dies nicht gelingt, wird Botulinumtoxin in die betroffenen Muskeln injiziert. Die Schmerzen werden durch nicht-steroidale Entzündungshemmer (Diclofenac, Dexalgin, Ibuprofen) gelindert, zunächst durch Injektionen und dann durch Tabletten. Bei starken Schmerzen werden Novocain/Lidocain-Blockaden im Gelenkbereich eingesetzt.
Massagen, Krankengymnastik und therapeutische Übungen werden eingesetzt, um den Muskeltonus und die Durchblutung der Gelenke zu verbessern. Angehörige, die einen bettlägerigen Patienten betreuen, müssen mit der Massagetechnik vertraut sein. Diese Behandlung ist täglich erforderlich, um die normale motorische Aktivität der Gliedmaßen wiederherzustellen.
Regelmäßige Paraffintherapien, Schlammpackungen und Galvanisierungen sind hilfreich, Elektrophorese. Therapeutische Übungen tragen dazu bei, die Beweglichkeit der Gelenke schneller zu entwickeln und die Belastbarkeit zu erhöhen.
Gipsverbände oder Schienen für eine Gliedmaße mit Kontraktur können die Entwicklung irreversibler Veränderungen verhindern. Eine Schiene wird um den Arm oder Fuß gelegt, um die Gliedmaße in einer physiologischen Position zu halten. Der Verband ist nicht zu eng, um die Blutzirkulation nicht zu stören. Die Schiene wird täglich für Massagen und Physiotherapie entfernt.
In schweren Fällen wird eine chirurgische Behandlung durchgeführt, bei der Hautnarben, Sehnen- und Faszienverklebungen entfernt werden und das betroffene Gelenk durch ein künstliches Gelenkimplantat ersetzt wird, wenn sich eine Ankylose entwickelt hat.
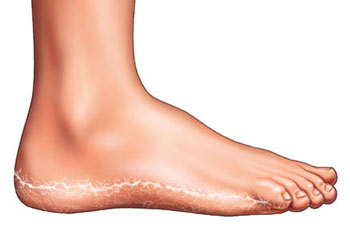
Klassifizierung von Fußfissuren
Oberflächliche (epidermale) Fissuren – Sie sind in der Epidermis lokalisiert und heilen (lösen sich auf), ohne Spuren zu hinterlassen (siehe Abbildung 1).
Tiefe (epidermale) RisseFissuren sind sehr schmerzhaft und bluten oft (siehe Abb. 2) und befinden sich innerhalb der Epidermis und Dermis (Oberhaut). Tiefe Fissuren sind sehr schmerzhaft und bluten häufig (siehe Abbildung 2).
Blutende Risse werden als Risse.
In diesem Kurs werden die häufigsten Probleme am Fuß des Kunden mit verschiedenen Techniken und Werkzeugen geübt. Kurs ‚Practitioner‘ für Fußpflegerinnen. Erfahren Sie mehr >>
Bereiche, in denen Frakturen auftreten
- Fersenbereich;
- Mittelfußbereich;
- Daumengelenk;
- Zehenzwischenraum und natürliche Falten;
- in den Zehenzwischenräumen;
- in Hautbereichen, die sich über die Gelenke erstrecken;
- Hyperkeratose (vermehrte Keratose, die zu einer Verdickung der Hornschicht ohne strukturelle Veränderungen der Hautzellen führt);
- Das Austrocknen der schützenden strukturellen Fettschicht an den Fußsohlen führt ebenfalls zu Rissen.
Die Ursachen für diese Hautveränderungen können sein endogen (innerlich) и exogen (äußerlich).
- Klima und Umweltbedingungen
Nach einem Strandaufenthalt, wenn die Haut Hitze, Meerwasser und Sand ausgesetzt ist, wird sie sehr trocken und rissig. Die UV-Strahlen führen dazu, dass die gesamte Haut, auch die an den Fersen, leidet und dünner wird;
- Persönliche Hygiene
Wenn Sie sich nur darum kümmern, Ihre Füße zu waschen, wird die Haut mit der Zeit rau und rissig. Zur richtigen Fußpflege gehören Behandlungen wie Fußbäder, Peeling, Feuchtigkeitszufuhr und Pflege;
- Unsachgemäße Fußpflege
Übermäßiges Ablösen der Haut mit einem Rasierapparat und die Verwendung ungeeigneter Fußpflegeprodukte;
- Raue Bedingungen im Freien
Barfußlaufen auf Sand, Schmutz oder Asphalt;
- Tragen der falschen Art von Schuhwerk
Flip-Flops, Badelatschen, eng anliegendes Schuhwerk;
- Kontakt mit gechlortem Wasser
Besuch eines Schwimmbads;
- Einfluss von Temperatur
Hitze und trockene Luft, Stadtstaub und Sand verletzen und schädigen die Haut der Fersen ebenfalls;
- therapeutische Maßnahmen
Medikamente und Bestrahlung.
 |  |  |
Trockene Flecken mit Schuppen
Rosafarbene, erhabene, trockene Flecken auf dem Körper und dem Kopf können ein Anzeichen für Psoriasis sein. Bei dieser dermatologischen Pathologie treten auf der Haut des Betroffenen erhabene Plaques – psoriatische Papeln – auf. Sie ragen über die Hautoberfläche hinaus, verursachen starken Juckreiz und Schuppenbildung und neigen dazu, sich auszubreiten und zusammenzuwachsen.
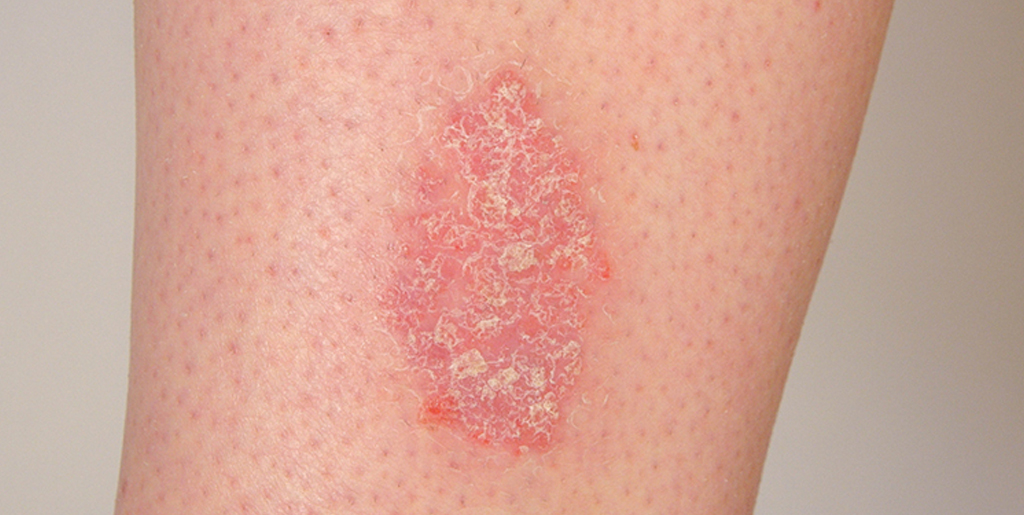
Die Psoriasis ist eine chronische Autoimmunerkrankung, die am häufigsten an den Ellenbogen, am Kopf, an den Knien und in der Leiste auftritt. Trockene, rosafarbene Flecken, die mit weißen Schuppen bedeckt sind, sind Herde der chronischen Entzündung. Unter dem Einfluss interner Autoimmunprozesse teilen sich die Epidermiszellen um ein Vielfaches schneller als nötig. Infolgedessen brechen ständig winzige Schuppen abgestorbener Hautzellen ab.
Atopische Dermatitis und der Unterschied zur Psoriasis
Atopische Dermatitis kann auch trockene Flecken auf dem Körper verursachen. Wie bei der Schuppenflechte können diese Flecken Juckreiz verursachen. Aufgrund der erhöhten Empfindlichkeit der Haut gegenüber Umweltfaktoren sind ihre Selbstregulierungsmechanismen, einschließlich der Barrierefunktion, gestört. Auslöser der atopischen Dermatitis sind Allergien, die Veranlagung zu dieser Hautreaktion ist jedoch genetisch bedingt.
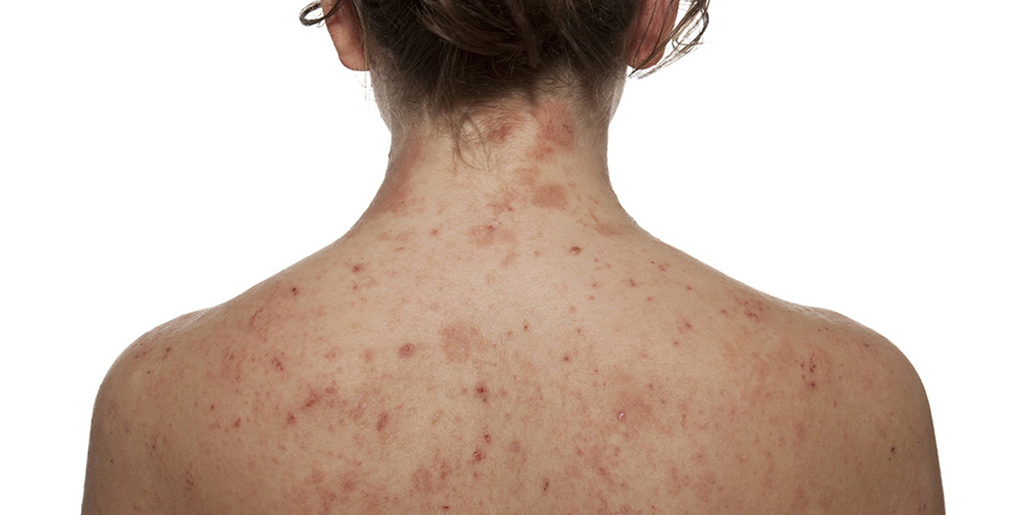
Atopische Dermatitis tritt am häufigsten bei Kindern auf. Die Krankheit hat einen chronischen Verlauf, bei dem sich Schübe mit Phasen der Remission abwechseln. Hier sind die typischen Symptome der atopischen Dermatitis:
- Trockene Haut;
- Schuppenbildung und Rötung der Augenlider;
- trockene, fleischfarbene Plaques an Rumpf und Gliedmaßen;
- Rissbildung.
Für einen Nichtmediziner ist es schwierig, zwischen Psoriasis und atopischer Dermatitis zu unterscheiden, aber ein Arzt kann leicht eine Differenzialdiagnose stellen. Es gibt mehrere Unterschiede, die für die eine oder andere Pathologie sprechen. Die atopische Dermatitis tritt eher bei Kindern auf, während die Psoriasis erst im Erwachsenenalter auftreten kann. Psoriatische Plaques sind über die Haut erhaben, und auf ihnen sind Schuppen sichtbar. Trockene Flecken bei atopischer Dermatitis sind flach. Es ist auch wichtig, die typische Lokalisation zu berücksichtigen.
Ein individueller Ansatz
‚Vieles hängt vom Zustand des Band- und Muskelapparats eines Menschen ab‘, sagt Maria Istifeeva. – sagt Maria Istifeeva. – Bei Kindern zum Beispiel sind die Bänder flexibler, so dass die Rehabilitationszeit bei richtiger Behandlung der Verletzung kürzer ist als bei den meisten Erwachsenen. Das Gleiche gilt für Menschen, die Sport treiben und körperlich fit sind. In der Regel sind 15 Sitzungen ausreichend, in manchen Fällen 20 bis maximal 25 Sitzungen.
Die Anzahl der Massagesitzungen und ihre Dauer werden individuell festgelegt, je nach Alter des Patienten, der Dauer der Ruhigstellung der Gliedmaßen und natürlich der Art der Verletzung.
Hauptphasen der Rehabilitationsmassage:
- Stufe 1: Die Drainagemassage zur Verringerung der Schwellung wird für 2-3 Tage durchgeführt.
- Phase 2: Massage zur Beseitigung von Muskelverspannungen und zur Verbesserung der Blutzirkulation.
- Stufe 3: Bänderbestrahlung zur Verbesserung der Bänderflexibilität, sowohl durch Massage als auch durch Übungen.
CNMT bietet Rehabilitation nach Knochenbrüchen des Arms, des Unterarms, der Finger, des Handgelenks und des Ellenbogens, Rissen der Rotatorenmanschette, Bänder- und Muskelrissen, Hüft-, Schienbein- und Fußbrüchen.
Lesen Sie mehr:- Außenknöchel des rechten Schienbeins.
- Bänderzerrung am Knöchel, ICD.
- Knöchel-Schienbein.
- Wie behandelt man einen verstauchten Knöchel?.
- Knöchel wo.
- Die Knöchel abnehmen.
- Wie ein Bänderriss im Knöchel aussieht.
- Knöchel und Sprunggelenk.
