Oft hat diese Erkrankung keine offensichtlichen Symptome und kann bei der Erstuntersuchung festgestellt werden. Die ethologischen Faktoren sind nicht eindeutig geklärt, aber es wird angenommen, dass der pathogenetische Mechanismus durch Kalzium-Phosphor-Störungen ausgelöst wird.

- Schlurfende Füße beim Gehen – Ursachen für diese Gangart
- Was Ärzte über den schlurfenden Gang sagen.
- Besonderheiten der Versteifung beim Gehen
- Warum tritt die Steifheit beim Gehen auf?
- Parkinsonsche Krankheit
- Sekundärer Parkinsonismus
- Ursachen von Gangveränderungen
- Veränderungen des Gangbildes infolge von Erkrankungen des Bewegungsapparates
- Was Ihnen der Gang eines älteren Menschen verrät
- Was kann man für eine ältere Person mit unsicherem Gang tun?
- Schlurfender Gang
- Entenähnlicher Gang
- Es gibt folgende Varianten von Gangstörungen.
- Welcher Arzt behandelt Gangstörungen?
- Klinik und Symptome
- Die Formen der Erkrankung – ihre Symptome
- Diagnostische Kriterien und Methoden
- Behandlung der Parkinson-Krankheit
- Prognosen. Vorbeugung
- Gleichgewichtsverlust im Dunkeln
- Wohin Sie sich wenden und welchen Arzt Sie aufsuchen sollten
Schlurfende Füße beim Gehen – Ursachen für diese Gangart
Manchmal sieht man eine Person, die mit kleinen Schritten geht. Vielleicht sehen Sie eine Person, die mit kleinen Schritten geht und deren Fuß auf dem Pflaster aufschlägt und ein schlurfendes Geräusch macht. Dies wird als Schlurf- oder Gänseschritt bezeichnet. Ein solcher Gang wird oft auf körperliche Ermüdung, Alter (wenn es sich um eine ältere Person handelt) oder den Wunsch, sich von der Masse abzuheben, um auf sich aufmerksam zu machen (wenn es sich um einen Teenager handelt), zurückgeführt. Dies ist grundlegend falsch. Es besteht ein kausaler Zusammenhang zwischen diesem Gang und einer bestimmten Krankheit.
Beim normalen Gang setzt der Mensch einen Fuß auf die Ferse, dann sanft auf den Rist und dann auf die Zehen. Wenn der Fuß auf den Zehen steht, bringt die Person den anderen Fuß nach vorne und setzt ihn wieder auf den Fuß. Dabei wird das Bein im Knie gebeugt, wodurch es in die Luft gehoben werden kann. Beim Gänseschritt hat man nicht genug Kraft, um den Fuß in der Luft zu bewegen; es wird ein kurzer Schritt, der Fuß erhebt sich nicht über die Straße und er scharrt auf dem Bürgersteig.
Wenn Ihr Kind auf diese Weise läuft, hat es vielleicht eine größere Schuhgröße, als sein Fuß benötigt, oder der Schuh ist zu schwer. Suchen Sie in diesem Fall einfach die richtige Schuhgröße und Fülle.

In der Pubertät kann der Grund der Wunsch des Kindes sein, ‚aus der Masse herauszustechen‘, die Aufmerksamkeit auf sich zu ziehen. Hier kommt bereits der psychologische Aspekt zum Tragen und die Eltern sollten auf den Gang des Kindes achten, die Ursachen erklären und die Folgen des Gehens erläutern.
Ein solcher Gang kann auch durch allgemeine körperliche Ermüdung verursacht werden. In diesem Fall wird das Schlurfen in der Regel am Abend nach einer schweren körperlichen Tätigkeit beobachtet (langer Unterricht in der Schule, an der Universität, schwere körperliche Arbeit usw.) Es ist dann notwendig, den Tagesplan zu überdenken, mehr Zeit für Ruhe einzuplanen, einen Teil der körperlichen Arbeit wegzulassen und für ausreichend Schlaf zu sorgen. Es ist wichtig, daran zu denken, dass sich die Hüftgelenke beim Stechschritt mit einer geringeren Beinspannweite bewegen als von der Natur vorgesehen. In der Zukunft garantiert ein solcher Schritt nicht nur große Probleme mit den Gelenken, sondern auch mit der Wirbelsäule, die zu einer vollständigen Lähmung der Beine führen können.
Was Ärzte über den schlurfenden Gang sagen.
Wenn eine Person einen schlurfenden Gang hat, muss sie einen Neurologen aufsuchen, der ausführliche Tests anordnen wird: Blut- und Liquoruntersuchungen, EGF, CT, MRT. Nach Erhalt der Testergebnisse wird der Arzt die genaue Diagnose stellen und eine Behandlung verschreiben. Je nach Diagnose kann dies eine pharmakologische oder eine radikale Behandlung sein.
Für die pharmakologische Therapie werden Fibrate und Statine (Clofibrat, Aromid, Mephacor) verschrieben; von den Sudorotransmitter-Medikamenten sind es Caventon oder Actovegin. Atherosklerose kann auch mit Antidepressiva (Amitriptylin), Beruhigungsmitteln (Phenozepam, Diosepam, Cerebrolysin) behandelt werden. Multivitaminpräparate, Mikronährstoffe und Vitamin-A-, -C-, -E- und -D-Komplexe sind ebenfalls erwähnenswert. Patienten mit Blutdruckanomalien oder Diabetiker sollten Medikamente wie Aspirin, Cardiomagnesin in Betracht ziehen.
Bewegung sollte nicht vermieden werden. Einige spezifische Übungen können morgens oder tagsüber durchgeführt werden:
- Kreisende Bewegungen des Kopfes: 7 Mal im Uhrzeigersinn und nach hinten.
- Neigen des Kopfes nach links und rechts, wobei versucht wird, die Schulter zu erreichen (die Schulter nicht anheben).
- Neigen des Kopfes nach vorne und hinten.
- Ziehen Sie die gebeugten Knie zur Brust.
Beobachten Sie Ihre Atmung während der Übungen.
Wenn Medikamente versagen und die Krankheit weiter fortschreitet, ist eine Operation angezeigt. Mit einer Karotisendarteriektomie wird der Cholesterinbelag aus dem geschädigten Gefäß entfernt. Nach der Operation unter örtlicher Betäubung wird der Patient am 3. bis 4. Tag aus der Klinik entlassen.
In seltenen Fällen wird eine Bypass-Operation an der Halsschlagader (ein dünner Draht zwischen der Gefäßwand und der Plaque) oder eine Angioplastie (Erweiterung der geschädigten Stelle und Wiederherstellung der Blutversorgung mit einem speziellen Katheter, der die Plaque durchdrückt) durchgeführt. Aufgrund der häufigen Komplikationen, die mit diesen Operationen verbunden sind, werden sie jedoch nur selten durchgeführt.
Besonderheiten der Versteifung beim Gehen
Bei der Versteifung beim Gehen oder der Versteifungsstörung handelt es sich um wiederkehrende Episoden der Unfähigkeit, das Gehen zu beginnen oder fortzusetzen. Sie kann absolut sein (völlige Bewegungsunfähigkeit) oder partiell (Schritte von wenigen Zentimetern oder weniger, oder Stapfen auf der Stelle). Im letzteren Fall bewegen sich die Beine des Patienten kaum und der Körper rutscht nach vorne, was manchmal zu einem Sturz führt. Zur partiellen Steifheit gehört auch ein Zittern der Beine beim Anlaufen oder Weitergehen.
Dieses Symptom tritt in der Regel auf, wenn versucht wird, von einem Modus in einen anderen zu wechseln (Beginn des Gehens) oder wenn ein Wechsel des Bewegungsprogramms erforderlich ist: beim Durchschreiten einer Tür oder eines engen Ganges, beim Umdrehen, beim Treten auf Hindernisse, beim Erreichen eines Stuhls. Manchmal gibt es keine äußere Ursache für die Steifheit und der Patient bleibt beim Gehen in einer geraden Linie stehen.
Das Einfrieren wird durch zusätzlichen Stress für das Gehirn provoziert (der Versuch, arithmetische Berechnungen durchzuführen oder eine Antwort auf eine Frage zu formulieren, ohne beim Gehen anzuhalten), wenn man sich mit vielen anderen Menschen in derselben Gegend aufhält oder eine bestimmte Tätigkeit in einer begrenzten Zeit ausführen muss (Überqueren der Straße bei grüner Ampel).
Im Gegensatz dazu verringern rhythmische auditive Reize, visuelle Orientierungspunkte, emotionale Erlebnisse und Treppensteigen vorübergehend die Schwere und Häufigkeit der Reibungsdysbiose. Das Auftreten des Symptoms geht häufig mit einem Verlust der synergistischen Bewegung und einer Zunahme der Instabilität beim Stehen und Gehen einher. Die Steifheit kann nicht nur beim Gehen auftreten, sondern auch bei der Selbstpflege, beim Schreiben oder Sprechen.
Warum tritt die Steifheit beim Gehen auf?
Parkinsonsche Krankheit
Es gibt vier Hauptbewegungsstörungen: Tremor, asymmetrische Muskelstarre, Hypokinese (Verlangsamung und Einschränkung der Bewegungen, Verringerung ihrer Geschwindigkeit und Amplitude) und Haltungsanomalien. Die Gehsteifigkeit tritt im Durchschnitt fünf Jahre nach dem Ausbruch der Krankheit auf und ist bei älteren Patienten häufiger anzutreffen.
Die Häufigkeit und Dauer der Gehstörungen nimmt mit dem Fortschreiten der Parkinson-Krankheit zu. Es besteht kein eindeutiger Zusammenhang mit dem Schweregrad anderer Bewegungsstörungen, wohl aber mit dem Schweregrad von Sprach-, Angst- und depressiven Störungen. In schweren Fällen kann sich der Patient nicht mehr ohne Hilfe bewegen.
Sekundärer Parkinsonismus
Hierbei handelt es sich um eine polyetiologische Erkrankung, die sich von der Parkinson-Krankheit durch ein schnelleres Auftreten der Symptome und symmetrische Bewegungsstörungen unterscheidet. Das klinische Bild ist sehr variabel und umfasst nicht unbedingt alle für die Parkinson-Krankheit charakteristischen Symptome. Es kann eine Kombination mit anderen zerebralen Manifestationen auftreten: ataktischer Gang, Kleinhirnsyndrom, frühzeitiger geistiger Verfall. Steifheit beim Gehen und andere Symptome des sekundären Parkinsonismus werden durch die folgenden Anomalien verursacht:
- Schädel-Hirn-Trauma: Einmalige schwere (Kompression oder Prellung des Gehirns) und wiederholte leichte (multiple Gehirnerschütterungen) Traumata.
- Infektionskrankheiten: Enzephalitis, Herpes, Masern, Mumps, HIV.
- Toxische Wirkungen.Methanol, Blausäure, Kohlenmonoxid, Schwermetall- und Manganvergiftungen durch synthetische Drogen.
- Degenerative Erkrankungen des ZNS.Multiple Sklerose, progressive supranukleäre Lähmung, Demenz mit Lewy-Körperchen, Wilson-Krankheit.
- Zerebrale Hypoxie: nach versuchter Strangulation, klinischer Tod, schweres akutes respiratorisches Versagen aufgrund von Krankheit und Trauma.
Ursachen von Gangveränderungen

In einer umfassenden Liste von Faktoren, die den menschlichen Gang beeinflussen, erwähnen Ärzte:
- Neurologische Erkrankungen – sensorische oder motorische Störungen;
- Orthopädische Erkrankungen – Arthritis und Skelettdeformitäten;
- eine Vielzahl pathologischer Zustände – Herz- oder Ateminsuffizienz, periphere arterielle Verschlusskrankheit, Fettleibigkeit;
- Infektionen;
- Stoffwechselstörungen;
- Herz-Kreislauf-Erkrankungen.
Bei älteren Menschen kann sich das Gangbild auch aus folgenden Gründen verändern:
- Beeinträchtigung der Propriozeption (Gefühl für den eigenen Körper im Raum) bei Polyneuropathie;
- Beeinträchtigung des Sehvermögens,
- Gangveränderungen im Zusammenhang mit vaskulärer Enzephalopathie;
- Arthrose in der Hüfte (Coxarthrose) oder im Knie (Gonarthrose).
Wenn die Gangstörung plötzlich auftritt, d. h. akut beginnt, kommen folgende Ursachen in Frage
- Zerebrovaskuläre Erkrankungen (Erkrankungen, die mit Veränderungen der Blutgefäße des Gehirns zusammenhängen);
- Läsionen des Rückenmarks;
- Neuromuskuläre Pathologien;
- Nebenwirkungen von Medikamenten;
- psychiatrische Störungen.
Veränderungen des Gangbildes infolge von Erkrankungen des Bewegungsapparates
Charakteristisch für Menschen mit Verletzungen und Arthrose. Der Grund für die Gangartänderung ist der Versuch, Schmerzen zu vermeiden. Die Person versucht, das Körpergewicht nicht auf die ’schmerzhafte‘ Seite zu verlagern und dreht die Bewegung. Dadurch wird das schmerzhafte Bein angehoben und abgesenkt und der Knöchel in einer bestimmten Position fixiert. Doch die Abweichung vom normalen Gang wirkt sich schmerzhaft auf Knie, Knöchel und Oberschenkel des gesunden Beins aus. Infolgedessen beugt sich der Körper des Betroffenen und der Gang wird ausgeprägter.
Dies ist charakteristisch für Menschen mit Coxarthrose, die Schmerzen im Hüftgelenk verursacht. Der Oberkörper bewegt sich zur Seite der betroffenen Gliedmaße, wenn das verletzte Bein gestützt wird, wodurch die Belastung des Gelenks verringert wird.
Dies kann der Fall sein, wenn das Knie stärker gestreckt wird, als es bei einem gesunden Menschen sein sollte. Das Knie kann sich so sehr strecken, dass der Betroffene Schwierigkeiten hat, ohne Stock zu gehen. Die Schwächung von Bändern und Muskeln führt zu einer gefährlichen Instabilität des Kniegelenks.
Deformierungen und Kontrakturen der Hüfte, des Knies und verschiedener Beinlängen führen zu Hinken. Beim Gehen beginnt sich der Körper auf- und abzubewegen und Kopf und Rumpf bewegen sich in Richtung der betroffenen Körperteile. Der Arm auf der ’schmerzhaften‘ Seite wird ständig höher angehoben und der gegenüberliegende Arm wird stärker gedreht, um dies auszugleichen.
Bei Rückenschmerzen bewegt sich die Person in ruckartigen, kurzen Schritten, wobei sie instinktiv die Lendenbeuge (Lordose) aufrichtet. Kyphose und Morbus Bechterew verursachen eine charakteristische Bückhaltung und schränken die Beweglichkeit des Körpers ein.
Was Ihnen der Gang eines älteren Menschen verrät

- Lange, unregelmäßige Schritte;
- schlecht kontrollierte Bewegungen, die Beine sind beim Gehen ‚außer Kontrolle‘;
- Auffällige Nachgiebigkeit der Füße beim Gehen;
- Ständiger Blick unter die Füße beim Gehen;
- Unsicherer Gang bei schlechten Lichtverhältnissen.
- die Person geht in der Hocke;
- hat Schwierigkeiten, sich in Bewegung zu setzen
- bleibt oft stehen, wenn sie sich vorwärts bewegt;
- kurze, schlurfende Schritte.
- schleichender Gang;
- halbgekrümmte Beine und angewinkelte Arme;
- kurze, schlurfende Schritte;
- kürzere Armspannweite als gewöhnlich;
- Der Schwerpunkt ist bei der Bewegung nach vorne verlagert.
Was kann man für eine ältere Person mit unsicherem Gang tun?
Da ein unsicherer Gang das Risiko eines Sturzes erhöht, ist es wichtig, die Wohnung der älteren Person zu sichern:
- Entfernen Sie alle Gegenstände aus den Gängen (Schuhe, Möbel, Verlängerungskabel usw.).
- Die Flure sollten gut beleuchtet sein (insbesondere der Weg zu Bad, Toilette und Küche).
- Legen Sie rutschfeste Matten auf den Badezimmerboden und an den Badezimmerausgang.
- Stellen Sie bequeme Hausschuhe mit rutschfesten Sohlen bereit.
- Bewahren Sie eine Taschenlampe am Bett auf und benutzen Sie sie, wenn Sie in der Nacht aufstehen müssen.
Ältere Menschen sollten sich von ihren Ärzten beraten lassen:
Schlurfender Gang
Schleppende Füße können verschiedene Ursachen haben – schweres, zu kleines Schuhwerk, Gewohnheiten oder Krankheiten. Aus medizinischer Sicht wird ein wackeliger Gang am häufigsten durch eine eingeschränkte Beweglichkeit des Fußes verursacht, bei der es schwierig ist, die Zehen anzuheben. Um die mangelnde Beweglichkeit auszugleichen, beginnen die Patienten, ihre Knie etwas höher anzuheben, als es für einen normalen, gesunden Gang erforderlich ist. Eine solche Gangart kann mit Veränderungen des Fußnervs zusammenhängen.
Das Auftreten eines schlurfenden Gangs bei älteren Menschen erfordert besondere Aufmerksamkeit. Demenz geht mit einer Beeinträchtigung der Hirnfunktion einher, die sich auf die Klarheit des Denkens und die Fähigkeit, für sich selbst zu sorgen, auswirkt, und auch die motorische Aktivität leidet. Bemerkenswert ist, dass Veränderungen des Gangs lange vor dem Beginn des Gedächtnisverlusts auftreten. Durch rechtzeitiges Eingreifen lässt sich der Ausbruch der Demenz beeinflussen und deutlich verzögern.
Entenähnlicher Gang
Nur Enten, Pinguine und schwangere Weibchen gehen von einer Seite zur anderen, und das auf eine niedliche und faszinierende Weise. Die Verlagerung des Schwerpunkts, des wertvollen ‚Gewichts‘ unter dem Herzen, ist einer der Gründe für diesen Gang. Ansonsten kann die Entstehung dieses Gangs auf einen eingeklemmten Nerv in der Lendenwirbelsäule hinweisen. Ein eingeklemmter Nerv kann seine Aufgabe, ein Signal zu übertragen, nicht erfüllen. Wenn die am Gang beteiligten Muskeln ein ‚unvollständiges‘ Signal erhalten, verändert sich der Gang und der Körper rollt von einer Seite zur anderen.
Wenn sich eine Pathologie bildet, selbst in einem frühen Stadium, sendet der Körper Signale. Diese bleiben jedoch oft unbemerkt und werden aufgrund ihrer scheinbaren Unbedeutsamkeit ignoriert. Es ist wichtig zu lernen, die Veränderungen zu deuten, auf die Signale zu hören und die notwendigen Schritte zu unternehmen, um sie rechtzeitig zu korrigieren.
Es gibt folgende Varianten von Gangstörungen.
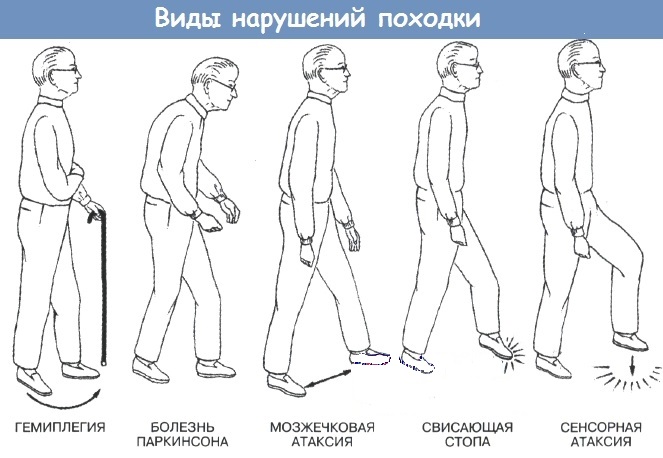
Je nach der Art und Weise, wie bestimmte Symptome auftreten, lassen sich die folgenden Typen unterscheiden:
- Ataxie oder Instabilität. Dies tritt auf, wenn das Kleinhirn oder der Thalamus geschädigt ist. Der Patient spreizt die Beine und geht ständig schwankend und verliert regelmäßig das Gleichgewicht.
- Stottern. Tritt als Folge einer Schädigung der Leitungsfasern des Nervensystems auf. Beim Gehen setzt der Patient den Fuß sofort ab, als würde er bei jedem Schritt aufstampfen.
- Schlurfen. Diese Gangart ist charakteristisch für ältere Menschen und entwickelt sich vor dem Hintergrund multipler neurologischer Pathologien und allgemeiner Schwäche. Sie ist durch eine Verringerung der Schrittlänge gekennzeichnet, wobei der Fuß kaum den Boden verlässt, als würde er schleifen.
- Ein Valgusfuß (knöchern, schreitend). Tritt bei Nervenproblemen im Sprunggelenk, Multipler Sklerose, Kinderlähmung und einigen anderen Pathologien auf. Der Fuß baumelt nach unten und der Patient muss das Knie stark beugen, um nicht mit der baumelnden Socke auf dem Boden aufzuschlagen.
- Entenähnlicher Gang (Duchenne-Klaudikation). Beim Gehen scheint der Patient von einem Bein auf das andere zu rollen, ähnlich wie eine Ente. Dieser unsichere Gang tritt bei Menschen auf, die an einer Parese oder an einer mechanischen Verletzung der Adduktorengruppe des Oberschenkels leiden.
- Paretisch. Er entsteht als Folge einer Lähmung der Muskeln der unteren Gliedmaßen. Die Besonderheiten hängen davon ab, welche Muskelgruppe an dem pathologischen Prozess beteiligt ist.
- Hemiparetischer Gang. Begleitend zu einer Hemiparese jeglicher Art: Schlaganfall, angeborene Verletzungen, Hirnabszesse und Tumore. Bei der Bewegung wird der betroffene Arm gegen den Körper gepresst, das betroffene Bein ist gestreckt und macht bei der Bewegung einen Halbkreis, wobei der Körper immer in Richtung der gesunden Körperhälfte geneigt ist.
- Hypokinetisch. Zeigt sich durch Bewegungsstarre. Entwickelt sich bei Menschen mit der Parkinson-Krankheit oder tritt vor dem Hintergrund eines Hydrozephalus auf.
- Hyperkinetisch. Zeichnet sich durch chaotische, abrupte Bewegungen aus. Tritt bei Chorea, Fußdystonie und Hyperkinesie auf.
- Iatrogen. Entsteht als Folge einer Alkoholvergiftung oder der Einnahme bestimmter Medikamente. Die Patienten haben das Gefühl, dass ihre Beine ihnen beim Gehen nicht gehorchen.
- Paraspastisch. Charakteristisch für Menschen mit Bluthochdruck, tritt auch bei Patienten mit zerebraler Lähmung, schwerem oder kritischem B-Vitaminmangel und Myelopathie auf.
- Idiopathische Senilität. Tritt im Alter auf und ist mit degenerativ-dystrophischen Veränderungen des Bewegungsapparats verbunden.
- Friktionsdysbalance (Erstarren beim Gehen) und Propulsion (Beschleunigung beim Gehen durch einen kleinen unwillkürlichen Stoß). Sie treten bei Patienten auf, die an der Parkinsonschen Krankheit leiden. Manchmal tritt die Steifheit nach multifokalen Schlaganfällen oder einfach bei älteren Menschen ohne Anzeichen von neurologischen Störungen auf.
- Skater-Haltung. Die Person geht mit einer geringen Körperneigung und weit versetzten Bewegungen. Eine solche Instabilität kann bei orthostatischer Hypotension auftreten.
Welcher Arzt behandelt Gangstörungen?
Eine erfolgreiche Behandlung von Gangunsicherheit und Koordinationsstörungen setzt voraus, dass die tatsächliche Ursache ermittelt wird. Liegt eine Erkrankung oder Störung des Bewegungsapparats zugrunde, wird der Patient von einem Orthopäden/Traumatologen behandelt. In anderen Fällen sollte ein Allgemeinmediziner oder Neurologe konsultiert werden, da Gangstörungen meist durch verschiedene Erkrankungen des Nervensystems verursacht werden.
Die Diagnostiker beurteilen die Symptome, ermitteln die Ursache der Pathologie und verweisen gegebenenfalls an andere Fachärzte: Rheumatologen, Onkologen, Angiochirurgen, Psychiater und andere Ärzte.

Klinik und Symptome
Die Diagnose des Morbus Fahr wird durch ein unklares klinisches Bild erschwert. Die Krankheit verläuft häufig asymptomatisch. Selbst wenn bei einer Person das Syndrom diagnostiziert wird, spürt sie es oft nicht. Die pathologische Anhäufung von Kalzium in der Hirnregion äußert sich unter anderem durch
- Beeinträchtigung der motorischen Funktion
- geistige Verschlechterung bis hin zur Demenz;
- spastische Lähmungen;
- Kopfschmerzen;
- abnorme Augenbewegungen;
- Dysarthrie;
- Krampfanfall-Syndrom.
Wenn das Fahr-Syndrom mit Anzeichen von Parkinsonismus auftritt, können folgende Symptome auftreten:
- Zittern;
- ständige Muskelanspannung;
- unsicherer Gang;
- unbewegliches Gesicht, das einer Maske ähnelt;
- unwillkürliches Zusammenpressen der Finger, das das Rollen einer Tablette imitiert.
Diese Symptome sind charakteristisch für das Spätstadium der Krankheit. Neben den neurologischen und psychiatrischen Manifestationen der Krankheit sind auch Anzeichen von Schädelanomalien, Glaukom, Netzhautpigmentose und endokriner Pathologie (Hypoparathyreoidismus) möglich, wenn auch viel seltener.
Die Formen der Erkrankung – ihre Symptome
Ein gemeinsames Merkmal aller neurodegenerativen Erkrankungen ist das langsam fortschreitende Absterben von Nervenzellen, das jedoch in verschiedenen Formen und Variationen auftreten kann.
Das häufigste Symptom ist Parkinsonismus oder eine zunehmende Muskelsteifigkeit. Eine Funktionsstörung der Nebenschilddrüse, entweder primär oder nach einer Operation, verändert die Parathormonproduktion, was wiederum den Phosphor- und Kalziumspiegel im Blut erhöht.
Diagnostische Kriterien und Methoden
Die Diagnose wird auf der Grundlage von bildgebenden Verfahren bestätigt, allerdings erst, nachdem das Fehlen von Fehlbildungen und Kalziumanomalien festgestellt worden ist.
Bei der Diagnosestellung stützt sich die Medizin in erster Linie auf allgemeine Daten, die sich aus den Beobachtungen und Beschwerden des Patienten ergeben.
CT und MRT sind die wichtigsten Instrumente für die Diagnose neurodegenerativer Erkrankungen. Die meisten Bilder zeigen spezifische Bereiche von Läsionen, die mit Röntgenaufnahmen des Schädels schwer zu erkennen sind. Die Diagnose wird durch die qualitative Bestimmung von Plasmaparathormon und Thyroocalcitonin bestätigt.
Bild einer MRT-Aufnahme mit Hirndegeneration bei Morbus Fahr
Behandlung der Parkinson-Krankheit
Obwohl die Parkinson-Krankheit nicht heilbar ist, gibt es eine Reihe von Methoden, die es Ihnen ermöglichen, viele Jahre lang ein erfülltes und produktives Leben zu führen. Viele Symptome können mit Medikamenten gelindert werden, die jedoch mit der Zeit ihre Wirksamkeit verlieren und unerwünschte Nebenwirkungen verursachen können (z. B. unwillkürliche Bewegungen, die als Dyskinesie bezeichnet werden).
Es gibt verschiedene Behandlungen, die das Auftreten der motorischen Symptome verzögern und die motorischen Funktionen verbessern. Alle diese Behandlungen zielen darauf ab, die Dopaminmenge im Gehirn zu erhöhen, entweder durch Ersatz von Dopamin oder durch Verlängerung der Wirkung von Dopamin, indem sein Abbau gehemmt wird. Studien haben gezeigt, dass eine frühzeitige Therapie die Entwicklung motorischer Symptome verzögern und damit die Lebensqualität verbessern kann. [5]
Viele Faktoren beeinflussen die Art und Wirksamkeit der Behandlung:
- Der Schweregrad des Funktionsdefizits;
- Das Alter des Patienten;
- Kognitive und andere nicht-motorische Beeinträchtigungen;
- die individuelle Empfindlichkeit gegenüber Medikamenten;
- pharmakoökonomische Überlegungen.
Ziel der Therapie der Parkinson-Krankheit ist es, die beeinträchtigte motorische Funktion wiederherzustellen und die optimale motorische Funktion so lange wie möglich aufrechtzuerhalten, während gleichzeitig das Risiko unerwünschter Arzneimittelwirkungen minimiert wird. [1]
Es gibt auch chirurgische Eingriffe wie die Tiefenhirnstimulation, bei der Elektroden in das Gehirn implantiert werden. Wegen der damit verbundenen Risiken schließen die meisten Patienten diese Behandlungsmethode aus, bis die Medikamente, die sie einnehmen, ihnen keine nennenswerte Linderung mehr verschaffen. Diese Behandlung wird in der Regel bei Patienten mit einer Krankheitsdauer von vier Jahren oder mehr eingesetzt, die zwar die Wirkung von Medikamenten erhalten, aber motorische Komplikationen haben, wie z. B. erhebliche ‚Blackouts‘ (Phasen, in denen die Medikamente nicht gut wirken und die Symptome zurückkehren) und/oder Dyskinesien (unkontrollierte, unwillkürliche Bewegungen). Die tiefe Hirnstimulation wirkt am besten bei Symptomen wie Steifheit, Verlangsamung und Tremor; Stabilität, Steifheit beim Gehen und nicht-motorische Symptome lassen sich damit nicht korrigieren. Diese Behandlung kann sogar Gedächtnisprobleme verschlimmern, weshalb sie für Menschen mit kognitiven Beeinträchtigungen nicht empfohlen wird. [6]
Prognosen. Vorbeugung
Die Parkinson-Krankheit ist bei jedem Menschen einzigartig, und niemand kann vorhersagen, welche Symptome wann auftreten werden. Es gibt allgemeine Ähnlichkeiten im Verlauf der Krankheit, aber es gibt keine Garantie dafür, dass das, was bei einer Person auftritt, auch bei allen anderen mit einer ähnlichen Diagnose zu beobachten ist. Manche Menschen sitzen im Rollstuhl, andere laufen noch Marathon. Manche können keine Halskette mehr schließen, während andere Ketten von Hand machen.
Der Patient kann alles tun, um den Verlauf der Parkinson-Krankheit aktiv zu beeinflussen, und das aus mindestens einem sehr guten Grund: Die Verschlechterung der Symptome verläuft bei Menschen, die eine positive und aktive Einstellung zu ihrer Krankheit zeigen, oft viel langsamer als bei denen, die dies nicht tun. Es lohnt sich vor allem, einen Arzt zu finden, dem der Patient vertraut und der den sich entwickelnden Behandlungsplan mittragen wird. Stressabbau ist unerlässlich – Stress verschlimmert jedes Symptom der Parkinson-Krankheit. Empfehlenswert sind pädagogische Aktivitäten: Malen, Singen, Gedichte lesen, Basteln, Sprachen lernen, Reisen, Teamarbeit, soziale Aktivitäten.
Leider kann auch eine angemessene medikamentöse Behandlung nicht garantieren, dass die Zellen bei der Parkinson-Krankheit nicht mehr absterben. Die Therapie sollte sich darauf konzentrieren, günstige Bedingungen für körperliche Aktivität zu schaffen, wobei die individuellen Merkmale des Krankheitsbildes zu berücksichtigen sind. Zahlreiche Studien haben gezeigt, dass die berufliche motorische Rehabilitation eine Voraussetzung für die Verlangsamung des Krankheitsverlaufs und die Verbesserung der Krankheitsprognose ist. Die Protokolle LSVT LOUD und LSVT BIG, die auf der Neuroplastizität des Gehirns beruhen, haben sich in klinischen Studien als wirksam erwiesen. Sie zielen darauf ab, Tremor, Gang, Körperhaltung, Gleichgewicht, Muskeltonus und Sprache zu korrigieren. [10]
Gleichgewichtsverlust im Dunkeln
Ein Gleichgewichtsverlust im Dunkeln ist möglich. Diese Störung kann durch eine chronische Dysfunktion des vestibulären Systems verursacht werden. Die Schwere der Symptome im Dunkeln ist darauf zurückzuführen, dass das Sehvermögen in dieser Situation nicht in der Lage ist, die Störung zu kompensieren. Infolgedessen bereitet schon das Gehen auf dem Wasser in der Nacht erhebliche Schwierigkeiten und endet oft mit einem Sturz. Der Verlust des Gleichgewichts im Dunkeln wird durch Drogenintoxikation, Kleinhirnschäden und Erkrankungen der Halswirbelsäule verursacht. Wenn das Kleinhirn geschädigt ist, ist die visuelle Kontrolle irrelevant und die Person erlebt einen ständigen Verlust des Gleichgewichts.
Ungefähr 30 % der Beschwerden über Schwindel und Gleichgewichtsstörungen werden als falsch oder unsystematisch beschrieben. Dies ist nicht mit dem Fortschreiten der Krankheit verbunden und kann in folgenden Situationen auftreten:
- Ein plötzlicher Positionswechsel beim Aufstehen nach langem Sitzen oder Liegen oder ein plötzliches Drehen des Kopfes. Das Gefühl, das Gleichgewicht zu verlieren, dauert Sekunden und hängt mit der Umverteilung des Blutes in den Blutgefäßen zusammen;
- Angstzustände oder Schwindelgefühle. Der Schwindel wird durch einen psychologischen Faktor verursacht;
- Überarbeitung, Schlafmangel;
- Nährstoffmängel bei unvernünftiger Ernährung;
- Schwindel in der Schwangerschaft kann durch die Entwicklung einer Anämie, Überarbeitung, Veränderungen im Körper während der Geburt des Fötus verursacht werden;
- Rauschzustände durch Drogen, Alkohol oder illegale Substanzen verursachen Schwindel und Gleichgewichtsstörungen aufgrund der toxischen Wirkung auf das Gleichgewichtssystem.
Wohin Sie sich wenden und welchen Arzt Sie aufsuchen sollten
Wenn Sie sich schwindlig fühlen und ständig das Gleichgewicht verlieren, sollten Sie einen Neurologen aufsuchen. Der Arzt wird die Ursache für diesen Zustand feststellen und die notwendige Behandlung verschreiben. Stellt sich bei der Diagnose heraus, dass die Ursache des Schwindels und der Gleichgewichtsstörung keine neurologische Erkrankung ist, überweist der Arzt den Patienten an einen entsprechenden Spezialisten (Kardiologe, HNO-Arzt usw.), um das Problem zu beheben.
Das Jusupow-Krankenhaus ist mit der neuesten Technologie ausgestattet. Hier kommen die neuesten Geräte von Herstellern aus aller Welt zum Einsatz. Dadurch können alle Krankheiten schnell und in kürzester Zeit diagnostiziert werden. Eine frühzeitige Diagnose erleichtert den Behandlungsprozess erheblich und verhindert mögliche Komplikationen und unangenehme Folgen.
Das Yusupovsky-Krankenhaus liegt in der Nähe des Moskauer Zentrums und empfängt Patienten 24 Stunden am Tag. Durch einen Anruf können Sie einen Termin vereinbaren und eine Konsultation mit einem Spezialisten erhalten.
Lesen Sie mehr:- Zittriger Gang bei älteren Menschen.
- Wackeliger Gang bei älteren Menschen.
- Der Gang des Knies bei Osteoarthritis.
- Was bedeutet Ortho?.
- Was das Hochlegen der Beine bedeutet.
- Der Pronatormuskel – was er bedeutet.
- Pronator – was bedeutet das?.
- Phasen des Gehens.
