Anterolaterale Instabilität des Kniegelenks Tritt auf, wenn sich der laterale Kondylus des Schienbeins nach vorne bewegt; eine anterolaterale Instabilität liegt vor, wenn sich der mediale Kondylus des Schienbeins nach vorne bewegt. Diese Arten der Rotationsinstabilität des Kniegelenks schränken die körperliche Aktivität stark ein.
- Instabilität des Knies
- Ursachen
- Verrenkung der Kniescheibe.
- Knorpelschäden traumatischen Ursprungs.
- Welche Diagnostik ist für die Durchführung einer Osteotomie erforderlich?
- Wie wird die Operation durchgeführt?
- Kontraindikationen für die MRT-Untersuchung des Knies
- Vorbereitung auf die MRT-Untersuchung des Knies
- Kniegelenk
- Erkennung anatomischer Orientierungspunkte [ Bearbeiten Quelltext bearbeiten ]
- Kniegelenk: Anatomie und Physiologie der Muskeln
- Die Innervation der an das Kniegelenk angrenzenden Gewebe
- Physiologie und Pathologie des Knies: die Kettenreaktion auf Verletzungen
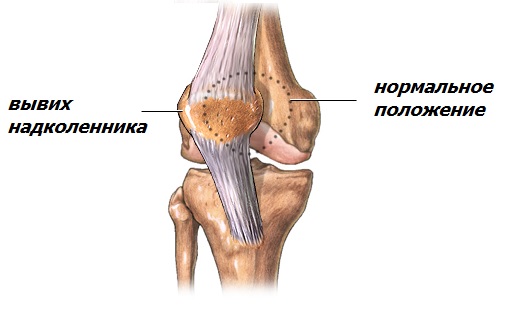
- Ursachen für eine Patellaluxation
- Symptome einer ausgekugelten Kniescheibe
- Vorbeugung
- Ernährung
- ARTHROSKOPISCHE KREUZBANDOPERATIONEN
- Statistik über die Verwendung von Autotransplantaten Bei der primären Plikation des vorderen Kreuzbandes (ACL) bei Sportlern
Instabilität des Knies
Die Stabilität des Gelenks ist eine Voraussetzung für eine gute Funktion. Es kann sich mit einer bestimmten Amplitude und in bestimmte Richtungen bewegen, und alle Belastungen werden korrekt verteilt. Diese Stabilität wird durch die Gelenkkapsel, den Bandapparat und den normalen Zustand der Gelenkhöhle gewährleistet. Instabile Kniegelenke führen zu einer Umverteilung der Belastungen. Darunter leidet nicht nur das Gelenk selbst, sondern auch die angrenzenden Strukturen.
Die Hauptursache für die Instabilität des Kniegelenks ist eine Schädigung der Kreuzbänder. Sie befinden sich in der Gelenkhöhle und verbinden die Gelenkflächen von Schienbein und Oberschenkelknochen. Häufig tritt eine Kreuzbandverletzung bei einem Trauma auf, kombiniert mit einem Meniskusschaden und einer Hämarthrose (Blutansammlung in der Gelenkhöhle).
Ursachen
Häufig tritt die Erkrankung als Folge schwerer Unfälle und auch als Folge von Leistungssportarten wie Fußball, Eishockey, Laufen oder Skilanglauf auf. Die folgenden Aktivitäten können zur Entstehung der Erkrankung führen:

Personen mit einer genetischen Veranlagung (unterentwickelter Bandapparat) sind am anfälligsten.
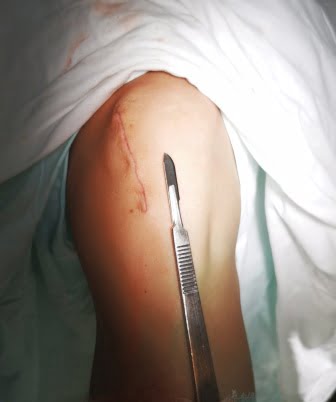
Verrenkung der Kniescheibe.
Bei der Beugung und Streckung des Kniegelenks bewegt sich die Kniescheibe auf dem Oberschenkelblock wie ein Zug auf einer Schiene. Es gibt jedoch Ursachen für eine abnorme Bewegung, und der Zug entgleist – es kommt zu einer Verrenkung der Kniescheibe.
Ursachen: abnorme Entwicklung des Oberschenkelblocks und der Kondylen, anatomische Anomalien, Riss der medialen Retention der Kniescheibe, Patella alta (Hochstand der Kniescheibe aufgrund eines zu langen Kniescheibenbandes), Schwäche des Quadrizepsmuskels, abnorme Stellung des Schienbeinhöckers.
Viele konservative Behandlungen werden eingesetzt, um anatomische Anomalien mit guten Behandlungsergebnissen zu korrigieren. Wenn jedoch keine Wirkung erzielt wird oder eine große Anzahl von Verrenkungen vorliegt, ist eine chirurgische Behandlung angezeigt.
Es gibt offene und arthroskopische Techniken zur Stabilisierung der Kniescheibe, die sich nach der Untersuchung und der Ursache der Instabilität richten. Röntgenaufnahmen des Kniegelenks in 2 Standardprojektionen und axialer (schräger) Ansicht sowie eine Kernspintomographie sind für die Diagnose wichtig, und auch eine Computertomographie (CT) kann erforderlich sein.
Nach der Operation werden eine spezielle Orthese, die die Bewegung im Kniegelenk einschränkt, das Gehen an Krücken, Übungen mit einem Physiotherapeuten und physikalische Therapie empfohlen.
Die Wiederherstellung der Gelenkfunktion kann innerhalb von 2 Monaten nach der Operation erwartet werden, die Rückkehr zum Sport nach etwa 4 Monaten.
Knorpelschäden traumatischen Ursprungs.
Verletzungen des Kniegelenks Verletzungen des Kniegelenks Bänder und Meniskus können aufgrund ihrer Dehnbarkeit intakt bleiben. Im Gegensatz dazu können feste Strukturen wie Knorpel zerstört werden. Knorpelgewebe ist sehr schwer zu heilen, weshalb bei Defekten eine plastische Operation notwendig ist. Knorpeldefekte von bis zu 1-1,5 cm2 in nicht belasteten Gelenkflächen und mit guten Knorpelplatten drum herum werden in der Regel getunnelt oder mikrofrakturiert. Lose Fragmente werden entfernt, der Defekt wird bis auf den Knochen abgeschabt (aufgefrischt) und im gesamten Defekt werden Kanäle angelegt, die den Blutfluss aus dem Knochenmark ermöglichen. Diese Technik sorgt für eine regenerative Gefäßreaktion, indem sie die Auffüllung des Defekts mit fibröser Narbe fördert.
Defekte in den akzentuierten Bereichen können als Indikation für eine Mosaik-Chondroplastik angesehen werden. Zylindrische Säulen mit einer Höhe von etwa 2 cm und einem Durchmesser von 6-8 mm, die aus gesundem Knorpel und darunter liegendem Knochen bestehen, werden mit speziellen Instrumenten aus Spenderstellen entnommen. Diese Säulen werden nach entsprechender Präparation auf die Defektstelle gesetzt und füllen den benötigten Raum mosaikartig aus. Die Möglichkeiten dieser Technik werden durch die Größe des Defekts selbst und die Menge des Spendermaterials begrenzt. Die besten Ergebnisse werden erzielt, wenn die Größe des Hohlraums 3 cm2 nicht überschreitet.
Eine alternative Technik, mit der größere Hohlräume geschlossen werden können, ist die Implantation einer Kollagenmatrix. Der Hohlraum wird ebenfalls aufgefrischt und es werden Kanäle in den Hohlraum eingebracht, durch die Blut und Knochenmarkselemente an die Oberfläche fließen können. Diese Matrix, die mit einem speziellen medizinischen Klebstoff aufgeklebt oder an den Rand des gesunden Knorpels genäht werden kann, wird benötigt, um sie an der Oberfläche des Defekts zu halten. Die mit Knochenmarkselementen imprägnierte Matrix bildet die Grundlage für die Auffüllung des Raums mit einer Faserknorpelnarbe.
Bei den Chondroplastietechniken handelt es sich hauptsächlich um eine offene chirurgische Behandlung, d.h. mit einem Schnitt. Die Untertunnelung kleiner Defekte wird dagegen arthroskopisch durchgeführt.
Welche Diagnostik ist für die Durchführung einer Osteotomie erforderlich?
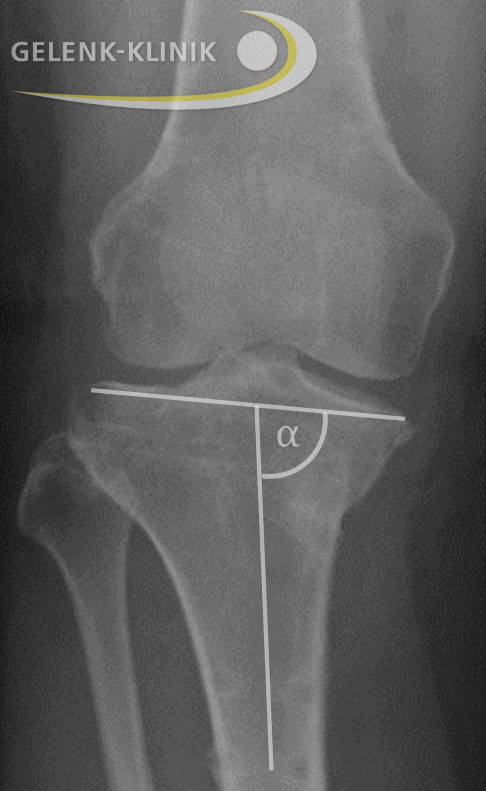
Analyse der Achse der unteren Extremität vor der Operation, wenn der Patient steht. Es handelt sich um eine Varusdeformität des Unterschenkels mit Überlastung der medialen Seite des Innengelenkes. © Gelenk-Klinik
Zunächst wird eine klinische Untersuchung durchgeführt, bei der der Orthopäde alle Informationen über den bestehenden Kniegelenksdefekt sammelt. Dann untersucht er das Bein des Patienten und nähert sich der Achse der Gliedmaße an. Mit einer Röntgenaufnahme von der Hüfte bis zum Fuß wird das genaue Ausmaß des Problems bestimmt. Auf der Grundlage der Aufnahmen kann der Arzt die Operation planen.
Der Patient wird auch zu einer MRT-Untersuchung überwiesen. Bei dieser Untersuchung können Schäden am Meniskus festgestellt und lokale Schäden am Gelenkknorpel von größeren Läsionen unterschieden werden.
Wie wird die Operation durchgeführt?
Die Tibia-Osteotomie wird in der Regel unter Vollnarkose durchgeführt. Über einen Schnitt an der Innenseite oder Vorderseite des Knies wird ein Zugang zum Kniegelenk und zum Schienbein geschaffen. Anschließend wird das Gelenk untersucht. Um die Achse des Schienbeins auszurichten, wird es schräg angeschnitten und ein keilförmiges Loch geschaffen. Dieses Loch wird mit einem Knochentransplantat gefüllt, das mit einer Metallplatte und Schrauben befestigt wird. Dies hilft, den Keil an seinem Platz zu halten. Der Schnitt wird geschlossen, und das Knie und das Bein werden in eine Schiene gelegt.
In der Regel bleibt der Patient nach einer Knieosteotomie drei Tage in der Klinik. Am Tag der Operation kann das Bein bereits mit etwa der Hälfte des Körpergewichts belastet werden. Die volle Belastung ist in der Regel nach etwa vier bis sechs Wochen möglich.
Physiotherapie beschleunigt den Heilungsprozess erheblich.
Nach einer Knieosteotomie können sportliche Aktivitäten wie Schwimmen oder Radfahren nach vier Wochen wieder aufgenommen werden. Bei anderen Sportarten ist eine Rücksprache mit einem Arzt erforderlich.
Kontraindikationen für die MRT-Untersuchung des Knies
Die wichtigsten Einschränkungen beziehen sich auf das Vorhandensein fester metallischer Strukturen und Fremdkörper im Körper.
- Ferromagnete. Diese haben eine intrinsische Magnetisierung und können sich unvorhersehbar verhalten, wenn sie einem starken äußeren Magnetfeld ausgesetzt sind. Dazu gehören Eisen, Nickel, Kobalt und einige Legierungen. Die MRT sollte nicht durchgeführt werden, wenn diese im Körper vorhanden sind.
- Paramagnete. In Abwesenheit eines externen Magnetfeldes haben sie keine magnetischen Eigenschaften. Zum Beispiel Titan, Platin. Sie sind nicht gefährlich, können aber stören, wenn sie sich im Untersuchungsgebiet befinden.
Der Arzt trifft die endgültige Entscheidung nach dem Studium der Unterlagen, in denen die Zusammensetzung des Produkts beschrieben ist.
Absolute Kontraindikationen für eine MRT-Untersuchung sind:
- Vorhandensein von elektronischen Geräten – Herzschrittmacher, Cochlea-Implantat, Insulinpumpe und andere;
- Das erste Trimester der Schwangerschaft;
- Schwere Klaustrophobie.
Unser medizinisches Zentrum untersucht keine Kinder unter 5 Jahren; für eine MRT-Untersuchung des Knies unter Narkose sollten die Eltern eine spezialisierte pädiatrische Einrichtung aufsuchen. Wenn Sie mehr als 150 kg wiegen, ist eine MRT-Untersuchung des Kniegelenks aufgrund der Bauweise des Scanners ebenfalls schwierig durchzuführen.
Vorbereitung auf die MRT-Untersuchung des Knies
Es ist keine besondere Vorbereitung erforderlich, und Sie können Ihre MRT-Untersuchung am Tag Ihres Termins in unserem medizinischen Zentrum durchführen lassen.
Vor der Untersuchung werden Sie gebeten, alle metallhaltigen Accessoires und Kleidungsstücke abzulegen und alle Bankkarten und andere Magnetkarten zu entfernen.
Geben Sie Ihrem Arzt unbedingt Ihre Krankengeschichte und die Ergebnisse früherer Untersuchungen an. So kann er auf eventuelle Bedenken besonders eingehen und das beste Protokoll für den Eingriff wählen.
Kniegelenk
Das Kniegelenk wird durch das distale Ende des Oberschenkels und das proximale Ende des Schienbeins gebildet. Das proximale Ende des Schienbeins bildet auch ein interkondyläres Gelenk mit dem Wadenbein, so dass beide Knochen bei Pronation und Supination des Fußes zusammengleiten können. Vorne setzt die Kniescheibe am distalen Ende des Oberschenkelknochens an und bildet das Kniescheiben-Oberschenkel-Gelenk, das für die Funktion des Kniegelenks wichtig ist.
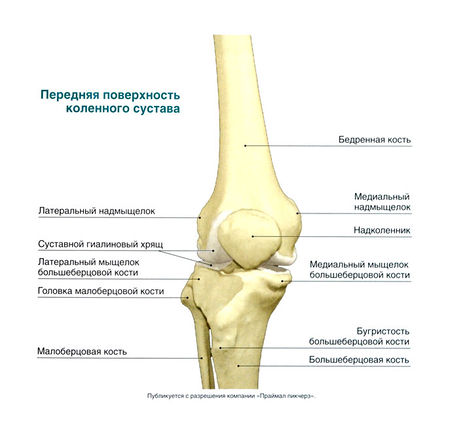
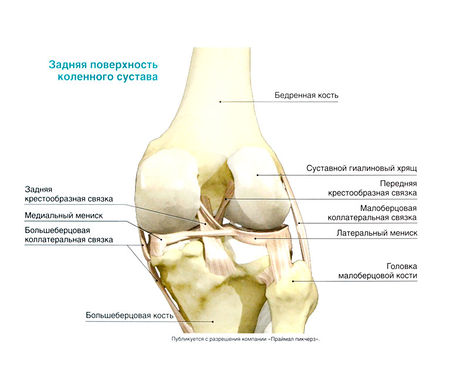
Biomechanik des Kniegelenks auf dem Röntgenbild
Das Kniegelenk gehört zu der Gruppe der GelenkkapselnEs bewegt sich in zwei Achsen. Die wichtigsten Bewegungen sind: Beugung und Streckung – diese werden um die vordere Achse ausgeführt (Abb. 3.1), aber zusätzlich dreht sich das Schienbein bei der Beugung nach innen und bei der Streckung nach außen.
Das relativ flache Kniegelenk wird durch mehrere Bänder verstärkt. Das Ligamentum collaterale tibiale (medial) stärkt es auf der medialen Seite und verhindert eine übermäßige Valgusbewegung des Schienbeins, und das Kollateralband des Oberarmknochens (lateral) stärkt es auf der lateralen Seite und verhindert eine übermäßige Varusbewegung des Schienbeins.
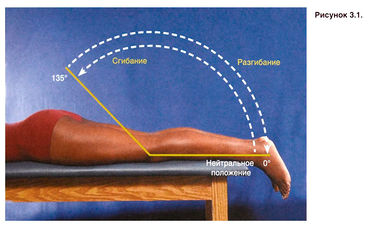
Abbildung 3.1. Bewegungsvolumen im Kniegelenk.
- Valgusausrichtung der unteren Gliedmaßen – Seitliche Verschiebung des distalen Teils der unteren Gliedmaßen (wie bei einer X-förmigen Krümmung).
- Varus der unteren Gliedmaßen – Mediale Verschiebung des distalen Teils des Schienbeins (wie bei einer O-förmigen Verkrümmung des Beins).
Vorderes Kreuzband (Ligamentum ventrale) – Band, das innerhalb des Kniegelenks vom vorderen Rand des Schienbeins zum hinteren Rand des Oberschenkelknochens verläuft; schränkt die vordere Verschiebung des Schienbeins gegenüber dem Oberschenkelknochen sowie dessen Drehung ein.
Erkennung anatomischer Orientierungspunkte [ Bearbeiten Quelltext bearbeiten ]
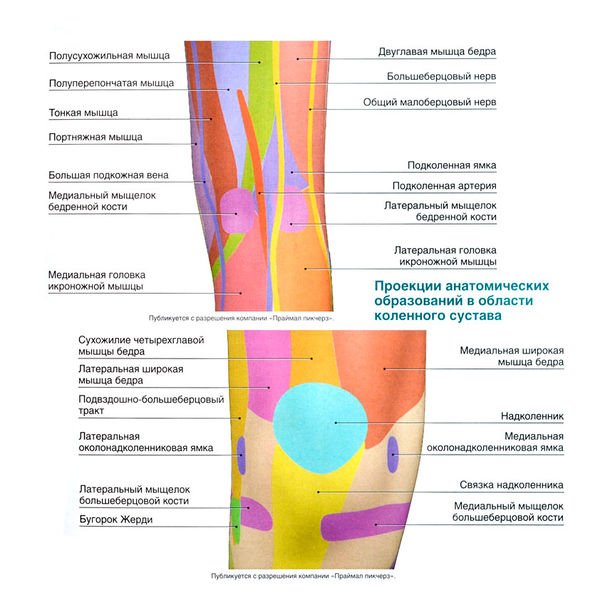
- Knieorthesen
- Überstreckung des Kniegelenks
- Kniesehnensyndrom
- Kniesehnenzerrung (Behandlung)
- Meniskusriss: Symptome und Behandlung
- Rissige Osteochondritis
- Verletzungen und Schädigungen des Quadrizepsmuskels
- Riss der Quadrizepssehne
- Riss des Kniescheibenbandes
- Riss des Schienbeinhöckers (Tuberositas tibiae)
- Bänder des Kniegelenks
- Riss des Seitenbandes (Kollateralband)
- Riss des vorderen Kreuzbandes
- Riss des vorderen Kreuzbandes
- Chondromalazie des Knies: Symptome und Behandlung
- Subluxation und Verrenkung der Kniescheibe
- Sehnenscheidenentzündung des Kniescheibenbandes
Kniegelenk: Anatomie und Physiologie der Muskeln
Die abwechselnde Kontraktion und Diastole der Muskeln bewirkt, dass sich das Knie in drei Ebenen bewegt, was Flexibilität und Stabilität der unteren Gliedmaßen ermöglicht. Daher basiert die grundlegende Einteilung der Muskeln nicht auf der Anatomie oder der Lage der einzelnen Muskelgruppen, sondern auf ihrer Funktion:
- Die Beugung des Knies. Diese Bewegung wird durch die ausgewogene und vollständige Arbeit der am stärksten entwickelten Muskelgruppe des Kniegelenks erreicht. Dazu gehören der Bizeps, der Semitendinosus, der Semitendinosus, die Kniesehne, die Wade, der Soleus, der Schneider und die schlanken Muskeln.
- Streckung des Gelenks. Für diese Funktion ist nur ein Muskel zuständig – der Quadrizeps, der größte Muskel des Beins. Er besteht aus geraden, seitlichen, medialen und mittleren breiten Muskelfasern.
- Die Pronation ist die Einwärtsbewegung des Beins. Das begrenzte ‚Abrollen‘ der unteren Gliedmaße in Richtung der inneren Achse wird von der Kniekehlsehne, dem Semitendinosus, dem Hamstring, dem Steißbein, dem Semitendinosus und dem medialen Kopf des Wadenmuskels ermöglicht.
- Die Supination ist eine nach außen gerichtete Bewegung. Die Auswärtsdrehung des Schienbeins wird durch die Kontraktion der Köpfe des Bizeps und der seitlichen Wadenmuskeln ermöglicht.
Die Innervation der an das Kniegelenk angrenzenden Gewebe
Die Nervenfasern des Kniegelenks bilden ein riesiges zusammenhängendes Netz, das es den unteren Gliedmaßen ermöglicht, ihre beste Arbeit zu leisten. Obwohl das neuronale Netz des Knies nicht sehr umfangreich ist, spielt jede Komponente eine Schlüsselrolle, was bedeutet, dass die kleinste Störung das gesamte System der Gelenkbeweglichkeit ‚lahm legt‘.
Das lokale Nervensystem im Kniebereich besteht aus den folgenden Nerven:
- Die Meniskusnervenbündel durchdringen das Gewebe entlang der Peripherie des Knorpelkörpers selbst und folgen dem Verlauf der Blutgefäße des Knies. Diese Nerven tragen zu den parenchymatösen und nicht-muskulären Fasern bei und unterstützen die richtige Innervation des Gelenkgewebes.
- Der Nervus tibialis mit seinen artikulären Ästen sorgt für die Sensibilisierung der hinteren Oberfläche des Knies.
- Der Nervus fibularis innerviert den vorderen Teil des Knies, einschließlich des Kelchs.
Physiologie und Pathologie des Knies: die Kettenreaktion auf Verletzungen
Knieverletzungen gehören zu den komplexesten in der Orthopädie – und das aus gutem Grund: Jede Muskel- oder Bandfaser, jeder Knorpel oder Knochen beeinflusst die Funktion und Beweglichkeit des Gelenks. Schon eine geringfügige Abweichung, wie eine leichte Bänderentzündung oder eine Prellung, kann zerstörerische Prozesse in Gang setzen, deren Heilung eine langwierige und ernsthafte Therapie erfordert.
Es ist bekannt, dass sich die Knochenoberflächen nicht wie ein Puzzle zusammenfügen lassen, um die volle Beweglichkeit zu gewährleisten. Wenn also die Bänder, Muskeln oder der Meniskus, die das Gelenk in seiner physiologischen Position halten, in Mitleidenschaft gezogen werden, beginnt das Knorpelgewebe allmählich zu verschleißen. Diese Degeneration wird meist erst im Endstadium deutlich sichtbar: Zunächst kann die Empfindung eines pathologischen Prozesses als Folge einer Verrenkung oder Überanstrengung abgetan werden. Schmerzen, abnorme Geräusche bei Beugung/Streckung oder Beschwerden bei Belastung erfordern daher eine genaue Diagnose des Kniegelenks und rechtzeitige qualifizierte Hilfe.
Ursachen für eine Patellaluxation
Eine Verrenkung der Kniescheibe ist sehr häufig die Folge eines Traumas. Anatomisch gesehen wird dieser Teil der Kniescheibe vom Oberschenkel- und Schienbeinkopf bedeckt, die durch den lateralen und medialen Meniskus getrennt sind. Die Kniescheibe ist durch das vordere Kreuzband fest verbunden und ermöglicht die Beweglichkeit des Gelenks in Beugung und Streckung des Beins.
Die häufigste Verletzung, die zu einer Verrenkung des Kniegelenks führt, ist eine Verrenkung und Verstauchung der Gelenkkapsel. Die zweithäufigste Verletzung ist eine Verstauchung und ein Riss des vorderen Kreuzbandes mit anschließender starker Vernarbung. Diese Verletzungen bieten der Kniescheibe keine Stabilität. Wenn das Bein leicht gekippt wird, kommt es daher zu einer Verrenkung. Dieser Zustand wird von starken Schmerzen, Schwellungen und einer Überempfindlichkeit der umliegenden Weichteile begleitet.
Weitere Ursachen für eine Kniescheibenverrenkung sind:
- Übermäßiges Körpergewicht, das die potenzielle physische und mechanische Belastung aller großen Gelenke der unteren Gliedmaßen deutlich erhöht;
- eine Fehlstellung des Fußes, die die Position der Oberschenkel- und Schienbeinköpfe in der Gelenkkapsel verändert, wodurch die Gefahr einer Überlastung der Bänder und einer Verrenkung der strukturellen Komponenten besteht;
- Valgus- und Labraldeformitäten des Schienbeines oder des Oberschenkelhalses
- das Tragen von unbequemem Schuhwerk;
- Sportverletzungen;
- Übermäßige körperliche Anstrengung;
- Meniskopathie und Verformung der knorpeligen Synovialis an den Knochenköpfen;
- deformierende Osteoarthritis;
- Morbus Bechterew;
- systemische Bindegewebs- und Knorpelerkrankungen;
- Muskelfaserdystrophie, usw.
Es ist sehr wichtig, die mögliche Ursache der Kniegelenksverrenkung vor Beginn der Behandlung zu ermitteln. Erst wenn diese beseitigt ist, kann mit der vollständigen Behandlung begonnen werden. Andernfalls kann es unmittelbar nach der Behandlung zu einem Wiederauftreten (Rezidiv) der Erkrankung kommen.
Symptome einer ausgekugelten Kniescheibe
Die klinischen Symptome eines ausgerenkten Kniegelenks treten auf, wenn die Integrität des Gelenks beeinträchtigt ist. Dies verursacht starke Schmerzen, die in ihrer Intensität mit denen eines Knochenbruchs vergleichbar sind. Daher ist es notwendig, unmittelbar nach einer solchen Verletzung einen Unfallchirurgen aufzusuchen, um die Möglichkeit einer Beschädigung der Integrität des Knochens durch Röntgenaufnahmen auszuschließen.
In den meisten Fällen gehören zu den Symptomen eines ausgerenkten Kniegelenks Instabilität und Wackeln, so dass man Angst hat, mit der betroffenen Gliedmaße Schritte zu machen, und das Gefühl hat, das Bein könne sich ungewollt in unvorhersehbare Richtungen biegen. Das umgebende Muskelgewebe ist geschwächt.
Bei einer Patellaluxation sind die Symptome noch vielfältiger und umfassen:
- Optisch erkennbare Verformung des Kniegelenks;
- Beim Versuch, die Kniescheibe zu bewegen, gibt sie leicht und ohne Anstrengung nach, aber es treten erhebliche Schmerzen auf;
- Instabilität des Beins beim Stehen, mit einem Gefühl der Instabilität;
- Schmerzen, die in der Mitte des Knies lokalisiert sind und in die Kniekehle ausstrahlen;
- Bei einer Ruptur des vorderen Kreuzbandes ist beim Abtasten ein knirschendes Geräusch zu hören, das allmählich in ein Klicken übergeht;
- Das Knie kann nicht mehr frei gebeugt und gestreckt werden;
- Bei dem Versuch, das Bein gewaltsam zu beugen oder zu strecken, treten Schmerzen und ein knackendes Geräusch auf;
- Rasch fortschreitende Kontraktur des Gelenks;
- Dichtes areoläres Ödem der peripheren Weichteile um das Gelenk (bei Druck mit dem Finger bleibt die charakteristische Vertiefung nicht erhalten);
- Die Haut kann verstopft (in der Entzündungsphase) oder mit Blutungen bedeckt sein (Bildung von Hämatomen bei Prellungen durch Zerreißen der Weichteile des Bandapparats);
- Übelkeit im Unterschenkel (die Schwellung verursacht eine Kompression des Ischiasnervs in der Nähe seines Foramens zu den Tibia- und Knöchelästen).
Vorbeugung
Die Vorbeugung und die Einhaltung der ärztlichen Ratschläge spielen bei der Entstehung einer Gonarthrose eine wichtige Rolle. Um die Degeneration des Gelenks zu verlangsamen, ist es notwendig
- Übungen durchführen, die das Gelenk nicht zu sehr belasten, wie therapeutische Übungen und Gymnastik;
- anstrengende Übungen zu vermeiden;
- bequeme orthopädische Schuhe wählen;
- Achten Sie auf Ihr Körpergewicht und Ihre tägliche Lebensweise – wechseln Sie zwischen speziellen Übungen und Ruhephasen ab.
Ernährung
Der Zustand des betroffenen Knorpels hängt weitgehend von der Ernährung ab. Bei Arthrose sollten Sie Folgendes vermeiden:
- kohlensäurehaltige Getränke;
- alkoholische Getränke;
- fettige und übermäßig scharfe Speisen;
- Konserven und halbfertige Lebensmittel;
- Lebensmittel mit Farb-, Konservierungs- und künstlichen Aromastoffen.
Die Ernährung sollte Folgendes enthalten: Eiweiß, Fettsäuren, z. B. Omega-3, Kollagen, das in Gelatine enthalten ist. Es ist notwendig, zu essen, ohne das Körpergewicht zu erhöhen.
ARTHROSKOPISCHE KREUZBANDOPERATIONEN


2. Positionierung des Patienten auf dem Operationstisch

3. Installation der arthroskopischen Optiken und Manipulatoren


5. Transplantation des Kreuzbandes auf die Naht

6. Tunnelbildung unter optischer Kontrolle
Statistik über die Verwendung von Autotransplantaten
Bei der primären Plikation des vorderen Kreuzbandes (ACL) bei Sportlern
1,1 % – Autotransplantat aus einer Sehne 4
Männlich, 28 Jahre alt, 1 Jahr nach einer Operation des vorderen Kreuzbandes (ACL).
Das Transplantat wurde aus den Sehnen des dreifach zusammengesetzten Semitendinosus- und Doppelsehnenmuskels hergestellt.
Auf diesem MRT-Bild ist das Transplantat des neuen vorderen Kreuzbandes nicht von dem bei der Verletzung gerissenen Band zu unterscheiden.
- Pronation und Supination des Kniegelenks.
- Wie viel kostet eine Knieoperation?.
- Die seitliche Verrenkung ist.
- Tibiabänder.
- Verrenkung eines Knochens in einem Gelenk.
- Femorales Kollateralband.
- Ruptur des medialen Seitenbandes.
- Die Sitzknochen.
