Der erste Schritt ist eine umfassende Anamnese (Krankengeschichte), die Abklärung typischer Risikofaktoren wie Rauchen, Diabetes und eine körperliche Untersuchung.
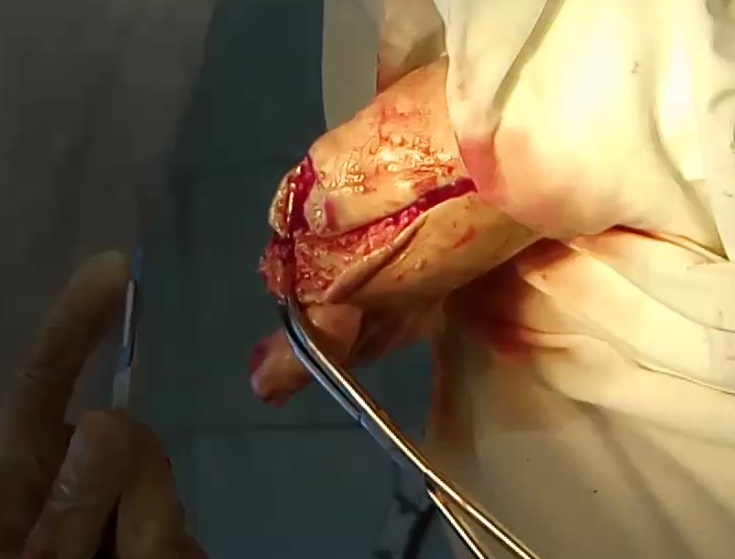
- Valgusdeformität der ersten Zehe
- Anzeichen
- Indikationen.
- Kontraindikationen.
- Vorbeugung von Komplikationen in Abhängigkeit vom Grad der Amputation (Exartikulation) der unteren Gliedmaßen
- Schlüsselwörter
- GEMEINSAME ANSÄTZE FÜR DIE AUSWAHL DER STUMPFVERKÜRZUNGSEBENE
- Therapeutische Gymnastik
- Waschen des Fußes
- AD * Verwandte Produkte
- Auswirkungen der Amputation
- Postoperative Behandlung und Prothetik nach Exartikulation
- Begleitsymptome
- Höhe der Amputation
- Hand-, Ellenbogen- und Schulteramputationen
- Bein-, Fuß- und Unterschenkelamputationen
- Erhaltung der Amputation
- Rehabilitationsphase
- Arten
- Ursachen
- Kosten der Leistungen.
- Meinungen von Ärzten
Valgusdeformität der ersten Zehe
Valgusdeformität der ersten Zehe – Hierbei handelt es sich um eine Erkrankung, bei der die erste Zehe nach außen abweicht, das Großzehengrundgelenk der ersten Zehe arthrotisch wird und die anderen Zehen verformt werden.
Der Entwicklung einer Valgusdeformität der ersten Zehe liegt eine angeborene Bindegewebsschwäche zugrunde, die zur Entwicklung eines Querplattfußes beiträgt. Weitere Faktoren sind Übergewicht, endokrine Störungen, Osteoporose und Fußtraumata. Nicht unwesentlich für die Entstehung einer Valgusdeformität der ersten Zehe ist unbequemes Schuhwerk, einschließlich ‚Modellschuhen‘ mit schmalen Zehen und hohen Absätzen.
Anzeichen
Die Valgusdeformität der ersten Zehe äußert sich wie folgt:
Es kommt zu einer allmählichen Abweichung der Großzehe nach außen als Folge eines fortschreitenden Querplattfußes. Das Köpfchen des ersten Mittelfußknochens weist einen Exophthalmus auf, der oft als ‚Ballen‘ bezeichnet wird. Da die erste Zehe nach außen abweicht, verformen sich die übrigen Zehen (häufig die Zehen 2 und 3) und werden aufgrund der charakteristischen Veränderungen als Hammerzehen bezeichnet. Die Erkrankung geht mit einer zunehmenden Ermüdung der Beine, Schmerzen in den Füßen und Fußgelenken sowie dem Auftreten von Plantarfasziitis und eingewachsenen Zehennägeln einher. Die Patienten haben Schwierigkeiten beim Anpassen von Schuhen. Die Fußdeformität führt schließlich zu einer Beeinträchtigung der Blutzufuhr und der Innervation des Vorfußes, was wiederum zur Entwicklung von Arthrose der kleinen Fußgelenke beiträgt.
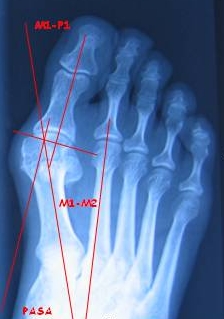 | Unter den Diagnosemethoden sind die Plantographie (Feststellung des Querplattfußes anhand von Fußabdrücken) und die radiologische Untersuchung (Röntgenaufnahmen in direkter und seitlicher Projektion) von größter Bedeutung. |
Indikationen.
Es gibt drei Hauptindikationen für die Exartikulation (Amputation) eines Körperteils, nämlich:
- Gangrän
- Tödliche Krankheiten (z. B. Pandaktylitis, die zu einer feuchten Gangrän fortschreiten und zu einer hohen Amputation führen kann, Erfrierungen des Grades IV, bösartige Tumore usw.).
- ‚Invalide‘ Krankheiten, d. h. solche, die zu einem vollständigen Funktionsverlust führen (z. B. infolge chronischer Arthrose) oder die Funktion behindern (z. B. schwere neuropathische Schmerzen).
Vor einer Amputation muss sich der Arzt vergewissern, dass die Grunderkrankungen des Patienten kompensiert worden sind (d. h. er muss ‚umkehren, was umkehrbar ist‘). Im Falle einer drohenden Amputation umfasst dieser Schritt Maßnahmen wie die Kontrolle des Blutzuckerspiegels und die Durchführung einer Revaskularisierung bei schweren makrovaskulären Läsionen, um eine Ischämie zu vermeiden.
Die Methode der Zehenamputation (Eviszeration oder Amputation) und die Höhe der Amputation (Teil oder ganzes Zehenglied bzw. Mittelfußknochen) hängen von vielen Umständen ab, werden aber hauptsächlich durch den Grad der Erkrankung und die Anatomie der Läsion bestimmt. Bei jeder Amputation ist das Ausmaß des postoperativen Funktionsverlustes in der Regel direkt proportional zur Menge des entfernten Gewebes. Die Großzehe gilt als der wichtigste der Finger, was die Funktion betrifft. Die Amputation der Großzehe kann jedoch mit geringen Funktionseinbußen durchgeführt werden.
Kontraindikationen.
Die wichtigste Kontraindikation für eine Amputation ist. Eine nicht ausgeprägte Demarkationslinie, Die wichtigste Kontraindikation für eine Fußamputation ist eine abnormale Demarkationslinie, die die gesunde Haut vom abgestorbenen Gewebe trennt. In diesem Fall weiß der Chirurg nicht, wie hoch die Amputation sein soll, da der Bereich mit ausreichender Blutzufuhr nicht identifiziert wurde.
Generell ist die Amputation eines Körperteils kontraindiziert, wenn sie zu einer Beeinträchtigung der Lebensqualität und -dauer führen würde (Situationen, in denen das Leben einer Person auf dem Spiel steht, sollten nicht berücksichtigt werden). Diese Kontraindikation gilt jedoch nicht für die Amputation der Nase.
Vorbeugung von Komplikationen in Abhängigkeit vom Grad der Amputation (Exartikulation) der unteren Gliedmaßen

In der zweiten Hälfte des letzten Jahrhunderts wurde der Amputationsgrad der Gliedmaßen nach dem Prinzip der größtmöglichen Funktionalität des Stumpfprothesensystems standardisiert. Die modernen Entwicklungen bei den chirurgischen Techniken und dem Niveau der prothetischen und orthopädischen Hilfsmittel haben die früher entwickelten Systeme überflüssig gemacht. Die häufigsten Komplikationen und die daraus resultierende Einschränkung der prothetischen Funktionalität sind jedoch auch heute noch zu beobachten. In diesem Artikel werden die möglichen Varianten von Komplikationen, die mit dem Grad der Stumpfverkürzung zusammenhängen, sowie die Möglichkeiten zu ihrer Vorbeugung und Beseitigung analysiert, und es wird eine Gesamtbewertung der Auswirkungen der Stumpflänge auf die statodynamische Funktion auf verschiedenen Ebenen vorgenommen.
Schlüsselwörter
Einleitung. Die Wiederherstellung der Funktion der oberen und unteren Gliedmaßen bei deren Verlust nach einer Amputation aus orthopädischer Sicht (für die obere Gliedmaße – maximale Funktionalität, für die untere Gliedmaße – maximal mögliche Unterstützung und Fortbewegung) bleibt bis heute ein aktuelles Problem. Bei der Stumpfabstützung hängen die Belastbarkeit des Stumpfes gegen unnatürliche Belastungen, das Ausmaß der Gelenkbewegung, die Kraft der einzelnen Muskelgruppen des Stumpfes, die Kraft, Kontrolle und Ausdauer des gesamten Prothesenstumpfes, der Muskulatur der angrenzenden Gliedmaßen und des Rumpfes sowie der Grad der Reproduktion der Biomechanik des Prothesenganges ganz von der Länge des abgetrennten Segmentes ab [1, 2]. Bei Amputationen der unteren Gliedmaßen gibt es jedoch Schwierigkeiten: Bei der Resektion einzelner ‚problematischer‘ Ebenen muss eine Reihe von Bedingungen erfüllt sein, um einen Erfolg zu erzielen. Andernfalls besteht eine hohe Wahrscheinlichkeit für einen funktionsarmen, nicht funktionstüchtigen‘ Stumpf und folglich für mehrfache/wiederholte chirurgische Eingriffe [1, 3].
GEMEINSAME ANSÄTZE FÜR DIE AUSWAHL DER STUMPFVERKÜRZUNGSEBENE
Die Vereinheitlichung des Verfahrens zur Auswahl der Amputationshöhe begann im 19. Jahrhundert. Bisher wurde die Höhe des Gliedmaßenstumpfes allein durch die Gewebeveränderung bestimmt. Der Begriff ‚Amputationshöhe‘ bezieht sich auf die Länge der Abtrennung des knöchernen Segments. In der medizinischen Fachwelt wurden zu verschiedenen Zeiten verschiedene Vorschläge unterbreitet, um die spätere Anpassung und Verwendung der Prothese in Abhängigkeit von der Höhe der Gliedmaßenstumpfheit zu erleichtern [4].
Gegenwärtig werden alle bisher vorgeschlagenen Amputationsschemata als irrelevant angesehen und sollten in der Praxis nicht verwendet werden. Es gibt jedoch immer noch 2 Hauptrichtlinien für die Empfehlung von Amputationshöhen:
- Aufgrund der modernen technischen Möglichkeiten der chirurgischen Behandlung und der Prothetik sollte die Wahl der Amputationshöhe (Exartikulation) dem von N.I. Pirogov aufgestellten Prinzip folgen: ‚So niedrig wie möglich amputieren‘;
- Die Wahl des Amputationsniveaus muss so günstig wie möglich für den Erfolg einer frühen Prothesenversorgung sein.
Therapeutische Gymnastik
Um den Muskeltonus im Bein zu erhalten, wird unmittelbar nach der Operation mit Übungen zur Beugung und Streckung des Knies und des Sprunggelenks begonnen. In den ersten postoperativen Wochen wird eine maximale Ruhigstellung der Zehen beibehalten.

Mit der Zehengymnastik wird 4 Wochen nach der Operation begonnen. Die Gymnastik für die Zehen sorgt für eine ausreichende Beweglichkeit nach der Operation.
Die Gymnastik sollte nur an den operierten Zehen durchgeführt werden, und zwar zweimal täglich 10 Minuten lang, bis Sie in normalen Schuhen laufen können. Entfernen Sie bei der Gymnastik den Verband oder den Abstandshalter von der ersten Zehe und das Klebepflaster von den Zehen 2 bis 5 und legen Sie diese nach der Gymnastik wieder an.
Die Großzehe darf nach der Ruhigstellung des Großzehengrundgelenks nicht belastet werden.
Waschen des Fußes
Der operierte Fuß kann nach Abheilung der Wunde gewaschen werden. Wenn die Zehe mit Metallspeichen fixiert ist, warten Sie, bis die Metallspeichen entfernt sind.

Wenn an den Zehen Metallspeichen angebracht sind, warten Sie, bis die Metallspeichen entfernt sind. Bis dahin schützen Sie Ihren Fuß beim Waschen mit einer wasserdichten Hülle. Bevor Sie in die Praxis kommen, bestellen Sie im Online-Shop ein Produkt, das vor Nässe schützt. Am besten geeignet ist der wiederverwendbare wasserdichte Fußverband, www.limboproducts.co.uk.
Der Fuß kann während des Waschens auch mit einem wasserdichten Beutel abgedeckt werden, indem der Hals mit Klebeband fest um das Schienbein geschnürt wird. Diese Methode ist im Vergleich zu den oben genannten weniger zuverlässig, und der Verband auf der Wunde kann nass werden. Wenn der Verband versehentlich ein wenig nass wird, lassen Sie ihn trocknen, wenn er sehr nass wird, wechseln Sie den Verband und gehen Sie dafür zur Krankenschwester.
AD * Verwandte Produkte
Innovation und Exklusivität durch die Entwicklung, das Design und die Herstellung von hochmodernen Fußpflegegeräten. Technologie, die orthopädische, künstlerische Elemente mit anderen Elementen kombiniert, die kosmetisch und anatomisch ersetzt werden können, wobei in vielen Fällen auch die Funktionalität des gesamten Fußes oder je nach fehlendem Teil verbessert wird. Spezifische Versorgung von Patienten mit Amputationen, Deformitäten, Teil- oder Volldeformitäten eines oder beider Füße. Verletzungen, die durch ein Trauma, von Geburt an oder infolge von Krankheiten wie Diabetes oder Krebs entstehen können.
Nützliche Prothesen für verschiedene Arten von teilweisen Fußamputationen aufgrund von traumatischen Ursachen, genetischen Ursachen oder Krankheiten wie Diabetes. Amputationen wie Transmetatarsalamputation * Lisfranc-Amputation oder Fußwurzelamputation * Chopart-Amputation oder transartikuläre Amputation * Syme-Amputation oder Knöchel-Extrusion. Exklusive und spezialisierte Vorrichtungen, die auf einer Technologie basieren, die orthopädische Elemente, künstlerische Elemente und andere Elemente, die kosmetisch und anatomisch ersetzt werden können, miteinander verbindet und in vielen Fällen auch die Funktionalität des Ganzen verbessert.
1840 entwickelte Dr. James Syme aus Edinburgh die gespaltene Knöchelamputation, bei der er das Schien- und Wadenbein direkt über ihre Gelenkflächen kreuzte.
und das Fersengewebe distal fixierte, so dass das Ende des Stumpfes in der Lage ist, das meiste oder das gesamte Körpergewicht zu tragen.
Dieses Verfahren wird zur Behandlung von schweren Verletzungen, Infektionen oder Deformitäten des Fußes eingesetzt.
Der Amputierte profitiert von der erhöhten Belastbarkeit des Stumpfendes und der längeren Länge des Stumpfes.
bessere Kontrolle über die Prothese. Die Nachteile sind das Risiko einer schlechten Heilung und Spornbildung sowie die unschöne konvexe Form des Stumpfendes.
Auswirkungen der Amputation
Aus konzeptioneller Sicht ist es wichtig, sich vor Augen zu halten, dass das Ziel einer Amputation nicht die Verbesserung der Funktion der operierten Gliedmaße ist, sondern vielmehr die Lebensqualität des Patienten.
Amputationen beeinträchtigen nicht nur die Lebensqualität und die psychische Gesundheit, sondern auch die Lebenserwartung. Es wurde berechnet, dass die Sterblichkeitsrate nach einer großen Amputation in den folgenden drei Jahren zwischen 20 und 50 % liegt und nach fünf Jahren 70 % erreicht.
Die negativen Auswirkungen auf die Lebensqualität von amputierten Patienten sind erheblich und werden als Krankheitsfolgenprofil bezeichnet, das umso größer ist, je näher die Amputation liegt.
Es ist bekannt, dass der für das Gehen erforderliche Energieaufwand mit dem Grad der Amputation zunimmt, je näher die Amputation liegt.
Es ist jedoch anzumerken, dass moderne sub- und suprakondyläre Prothesen diesen Effekt vollständig umgekehrt haben.
Es ist bekannt, dass Patienten mit Komorbiditäten einen höheren Basalenergieverbrauch und damit geringere Energiereserven haben, was sich in einer geringeren verbleibenden Energie für die Durchführung täglicher Aktivitäten niederschlägt. Dies kann den Patienten sogar daran hindern, sich an die Prothese der unteren Gliedmaßen zu gewöhnen, was eine anschließende Rehabilitationsphase nach sich zieht.
Dies ist ein guter Grund, um zu versuchen, die Länge der Gliedmaße zu erhalten und den Patienten nicht einer größeren Energiereserve zu berauben, wenn es sich um Patienten mit allgemeiner Schwäche handelt und die Wahrscheinlichkeit gering ist, dass sie die schwierige Anpassungs- und Rehabilitationsphase erfolgreich abschließen, wie beispielsweise nach einer Sub- oder Supraspinatusamputation.
Amputationen können einen vaskulären Auslöser haben, mit Komplikationen der Neuroarthropathie verbunden sein oder, was häufiger der Fall ist, beides. Chronische Geschwüre, die nicht heilbar sind oder durch septische Prozesse kompliziert werden, die nicht mit Antibiotika behandelt werden können, werden fast immer in der Abfolge der Ereignisse auftreten. Die Indikationen variieren jedoch noch immer stark zwischen den einzelnen Zentren und sind in einigen Fällen ungenau.
In der Toursarkissian-Studie waren von 113 Amputierten (von denen 75 % Diabetes hatten) nach 10 Monaten nur noch 65 % am Leben, und bei 17 % war bei der Nachuntersuchung eine Amputation der kontralateralen Extremität erforderlich. Eine andere Studie aus Texas berichtete über eine kumulative Reamputationsrate von bis zu 60,7 % über 5 Jahre bei 277 Patienten mit Diabetes. Patienten, die vor der Amputation unabhängig in den Aktivitäten des täglichen Lebens (ADL) waren, kehrten bei kleinen Amputationen häufiger in ihre frühere Unabhängigkeit zurück als bei großen Amputationen (93 gegenüber 61 %). Patienten mit kleinen Amputationen konnten früher und mehr gehen. Während große Amputationen eine höhere Sterblichkeitsrate aufweisen, haben kleine Amputationen die gleiche Re-Amputationsrate und ein größeres Rehabilitationspotenzial.
Ein Patient mit einer Amputation hat ein 30-50% höheres Risiko einer weiteren Amputation in den nächsten 5 Jahren.
Postoperative Behandlung und Prothetik nach Exartikulation
Die Behandlung während der Erholungsphase nach der Operation folgt den allgemeinen Grundsätzen der Chirurgie. Sobald die Nähte entfernt sind, wird der Patient physiotherapeutisch und physikalisch behandelt. Der Stumpf wird bandagiert, um eine rasche Rückbildung und Abschwellung zu erreichen. Der Patient muss sowohl die gesunde Gliedmaße als auch das bandagierte Gelenk symmetrisch bewegen, um das Gefühl für das Phantom zu erhalten. Dies ermöglicht bessere funktionelle Ergebnisse mit der Prothese. Wenn der Patient keine Bewegung im Bereich der entfernten Gliedmaße entwickelt, kann es zu Kontrakturen im Gelenk des fehlenden Gliedmaßensegments kommen.
Nach der Operation erscheint der Stumpf als hautbedeckte Fläche mit Narbenbildung. Die Haut der hinteren Oberfläche des Oberschenkels liegt darauf und ist an den Druck angepasst.
Die Prothese nach der Exartikulation besteht aus einer Beckenscheide aus Segeltuch oder Leder. Die Beckenkomponente ist über Scharniere mit der Hüftpfanne verbunden. Moderne Hüftgelenkkonstruktionen ermöglichen es dem Operierten, relativ effizient zu sitzen und sich zu bewegen.
Bei der Expressprothetik handelt es sich um eine Methode der Prothetik unmittelbar nach der Entfernung der Gliedmaße, die direkt auf dem Operationstisch erfolgt. Diese Art der Prothese wird am häufigsten nach elektiven Eingriffen verwendet. In den ersten Tagen nach der Operation kann der Patient mit der Gliedmaße umhergehen und sie nur begrenzt belasten. In diesem Fall verliert der Patient nicht das Gefühl des Gehens und der ‚Erdung‘, wenn die Gliedmaße entfernt wird. So kann sich der Patient schneller an die Prothese gewöhnen.
Die Exartikulation der Hüfte ist eine Operation, die in den extremsten Fällen angewendet wird, wenn andere Behandlungen dem Patienten nicht helfen können, wenn der Erhalt der Gliedmaße unmöglich oder sogar lebensgefährlich ist.
Im Gegensatz zur Amputation wird die Exartikulation entlang des Talus articularis, dem Spalt zwischen dem Knochenkopf und der Ebene der Gelenkhöhle, durchgeführt. Nach dem Durchtrennen der Muskeln und Bänder verschafft sich der Chirurg direkten Zugang zum Gelenk und entfernt mit der Petrovsky- oder Faraber-Methode den Kopf der Gliedmaße aus der Gelenkhöhle. So entsteht anstelle des entfernten Gliedes ein Stumpf, an den dann eine Prothese angepasst werden kann.
Begleitsymptome
Begleitsymptome, die mit einer Amputation einhergehen, sind nicht oder nur schlecht heilende Schäden an Arm oder Bein sowie anhaltende Schmerzen. Treten diese Symptome nicht nur bei Belastung, sondern auch im Ruhezustand auf, ist eine Amputation unumgänglich.
Eine schwere Infektion, die zu einer Amputation führt, wird häufig von Symptomen wie Fieber, Schüttelfrost und Müdigkeit begleitet.
Nach einer Amputation sollten bei guter Wundheilung außer dem Funktionsverlust durch den Verlust des amputierten Körperteils keine weiteren Begleiterscheinungen auftreten. Da Amputationen jedoch häufig bei Patienten mit geschwächtem Immunsystem (z. B. Diabetikern) und schlechter Durchblutung notwendig sind, kommt es vor allem bei ausgedehnten Amputationen häufig zu Wundheilungsproblemen. Vor allem Schmerzen im Bereich des Stumpfes sind häufig. In einigen Fällen klagen die Patienten auch über so genannte Phantomschmerzen. Das bedeutet, dass der Patient Schmerzen oder andere Beschwerden (z. B. Juckreiz) in dem amputierten Körperteil verspürt.
Höhe der Amputation
Derzeit ist eine eindeutige Bestimmung der Amputationshöhe durch die so genannte ‚Amputationshöhe‘ möglich. Amputationsdiagramme, in denen die Gliedmaßen in vitale, nicht vitale und obstruktive Teile eingeteilt werden, gelten als veraltet und werden nicht verwendet.
Bei der Bestimmung der Amputationshöhe und -form sollte die Belastbarkeit des Stumpfes zur Befestigung einer Prothese berücksichtigt werden.
Hand-, Ellenbogen- und Schulteramputationen
Die höchste Form der Amputation der oberen Gliedmaßen ist die Amputation durch den Schulterrand, d. h. zwischen Schulterblatt und Rumpf.
Eine solche Amputation wird meist durch bösartige Tumore verursacht und führt zu erheblichen kosmetischen und funktionellen Einschränkungen. Die Exartikulation des Schultergelenks, d. h. die Amputation der Schulter in Höhe des Oberarmknochens, hat die gleiche Wirkung.
Bei einer Amputation in Höhe des Oberarmknochens muss der Arzt sicherstellen, dass in Höhe der Amputation genügend Platz für einen künstlichen Ellenbogen vorhanden ist.
Die Exartikulation (Amputation) in Höhe des Ellenbogengelenks ist an sich schon schwierig, da die knöchernen Vorsprünge schmerzhafte Druckstellen im Bereich der Pfanne des Stumpfes erzeugen.
Im Bereich des Handgelenks müssen nicht nur die Belastbarkeit, sondern auch die Stumpflänge, die Sensibilität, die Gelenkbeweglichkeit und die möglichen Griffarten berücksichtigt werden.
Bein-, Fuß- und Unterschenkelamputationen
An den unteren Gliedmaßen ist die Belastbarkeit anders als an den oberen Gliedmaßen.
Bei Fußwurzel- und Mittelfußamputationen muss der Arzt darauf achten, dass genügend intakte Fußhaut, Unterhautfettgewebe und kurze Beugemuskeln vorhanden sind, um den Stumpf zu schließen und die Streckseite des Fußes so zu vernarben, dass sie nicht belastet werden, da sonst dort schmerzhafte Druckstellen entstehen können.
Beim diabetischen Fußsyndrom mit Nekrose (Gangrän) oder diabetischer Mikroangiopathie (Kapillarerkrankung) wird die Grenzzonenamputation entlang der anatomischen Linien der Mittelfußknochen durchgeführt.
Erhaltung der Amputation
Die häufigsten Operationen sind die Transplantation von Gliedmaßen (Wiederanbindung der proximal amputierten Hand an das Handgelenk oder Wiederanbindung der proximal amputierten unteren Gliedmaße an das Sprunggelenk) und ihrer Segmente – Fuß, Hand, Finger. Hand- und Fingertransplantationen sind in der medizinischen Praxis am weitesten verbreitet. Aber auch die Nase, der Penis, die Kopfhaut, die Ohrmuschel und andere können replantiert werden. Beim Transport einer traumatisierten Person ins Krankenhaus muss sichergestellt werden, dass das abgetrennte Segment erhalten bleibt und lebensfähig ist. Dazu muss der Amputierte ordnungsgemäß konserviert werden (die wichtigste Konservierungsmethode besteht darin, den Amputierten auf +4°C zu kühlen; der Amputierte wird in einen Plastikbeutel gelegt, der in einen Beutel mit Eis (Schnee), vermischt mit Wasser, gelegt wird). Jedes abgetrennte Segment hat eine bestimmte Überlebenszeit, in der eine Replantation möglich ist (z. B. beträgt die Überlebenszeit in Stunden bei +4°C: für die Finger – 16, für die Hand – 12, für die Schulter, den Unterarm, das Schienbein und den Fuß – 6).
- Primäre chirurgische Behandlung von Wunden (Ziel – Entfernung des gesamten beschädigten Gewebes und angemessene Verkürzung der Gliedmaße, Entfernung von Fremdkörpern aus der Wunde)
- Rekonstruktion des Knochenskeletts (Ausrichtung der Knochenfragmente für eine bessere Fusion, Verwendung verschiedener immobilisierender Strukturen)
- Gefäßrekonstruktion der transplantierten Gliedmaße (Anastomose von Gefäßen unter dem Mikroskop, plastischer Ersatz von Venen und Arterien möglich)
- Rekonstruktion des Sehnen-Muskel-Apparats (die wichtigste und verantwortungsvollste Phase der Operation, von der das funktionelle Ergebnis weitgehend abhängt)
- Nervenrekonstruktion (das Ziel ist die primäre Wiederherstellung des Nervs)
- Hautregeneration (keine Dehnung der Haut ist erlaubt)
Nach der Operation werden Verbände angelegt und die notwendigen Bedingungen für die Ruhigstellung der Gliedmaße erfüllt.
Rehabilitationsphase
Eine korrekte und professionelle Betreuung des Patienten während der postoperativen Phase ist für ein gutes Ergebnis der Gliedmaßentransplantation unerlässlich. Nach der Operation wird der Patient auf die Intensivstation verlegt. Das Hauptziel nach der Operation besteht darin, die zahlreichen möglichen Komplikationen zu verhindern, die bei dieser Patientenkategorie auftreten können. Der Patient wird von den Ärzten ständig überwacht, unter anderem durch die Kontrolle der grundlegenden Vitalparameter (Blutdruck, EKG, Puls, Blutchemie usw.) und des Kreislaufstatus der replantierten Gliedmaße. Die Replantationsbehandlung umfasst ein umfassendes Konzept und beinhaltet: Medikamente, physikalische Therapie, Massage, Beschäftigungstherapie, elektrische Muskelstimulation, Lasertherapie, physikalische Therapie, Hydrokinesetherapie und vieles mehr.
Eine fachgerecht durchgeführte Replantation stellt die Beweglichkeit, die Sensibilität und die Fähigkeit zur Wiederaufnahme der früheren Tätigkeit mit der geschädigten Gliedmaße wieder her.
Statistisch gesehen wird die Regeneration vollständig amputierter Finger in 70-75 % der Fälle erreicht, während eine Teilamputation in 90 % der Fälle erfolgt.
Unsere Spezialisten werden Sie in Kürze kontaktieren
Abonnieren Sie den Telegram-Kanal des NCC #2 (Zentrales Klinisches Krankenhaus der Russischen Akademie der Wissenschaften), um über unsere Neuigkeiten auf dem Laufenden zu bleiben.
Arten
Eine mobile Deformität tritt auf, wenn die Finger noch beweglich sind und eine Positionierung möglich ist. Mit der Zeit entwickelt sie sich zu einer dauerhaften Deformität. In diesem Fall können die Finger nicht normal geformt werden.
Das Hauptsymptom einer Zehendeformität ist ein Schmerzsyndrom. Die Beschwerden treten an verschiedenen Stellen auf (von der Zehe bis zum Sprunggelenk), je nach der Verteilung der Belastung, wenn die Ausgleichsmechanismen aktiviert werden.
Typischerweise verspüren die Patienten vor allem Schmerzen an der dorsalen Oberfläche in der Nähe des proximalen Interphalangealgelenks, die durch übermäßigen Druck des Schuhs auf die deformierte Zehe verursacht werden.
Das Großzehengrundgelenk wird durch den erhöhten Druck in Mitleidenschaft gezogen. Durch die Umverteilung des Belastungsdrucks kommt es zu Schmerzen im gesamten Fuß und im Bereich des Sprunggelenks.
Bei Patienten mit Krallendeformität kommt es häufig zu einer Verlagerung des Fettpolsters in Richtung der Zehen. Normalerweise befindet es sich unter dem Großzehengrundgelenk und dient als natürlicher Stoßdämpfer. Bei einer krallenförmigen Deformität verlagert sich die Verdickung nach vorne in Richtung der Zehen, was die Belastung des Vorfußes erhöht.
Bei einer fixierten Krallendeformität kommt es bei den Patienten in der Regel zu einer anhaltenden Blasenbildung. Die übermäßige Verhornung und Verdickung der Haut ist ein Schutzmechanismus und wird durch übermäßigen Druck auf unangepasste Bereiche verursacht. Im Allgemeinen bilden sich Schwielen auf dem Zehenrücken, an den Ballen und um den Vorsprung des Zehengrundgelenks.
Mikrozirkulationsstörungen können geschwürartige Defekte verursachen. Es bilden sich Ulzerationen auf der Haut, die mit der Zeit nicht abheilen.
Ursachen
Die Krallendeformität tritt häufig vor dem Hintergrund einer Fußdeformität (Valgus- oder Querplattfuß) auf, die auf eine abnorme Lastverteilung und eine daraus resultierende Funktionsstörung der Beuge- und Streckmuskeln zurückzuführen ist. Auslöser können sein:
- das Tragen von unbequemem oder minderwertigem Schuhwerk;
- Besonderheiten der Fußanatomie;
- genetische Veranlagung;
- Traumata an Zehen und Füßen (Prellungen, Verrenkungen, Frakturen);
- Entzündliche Läsionen des Großzehengrundgelenks;
- Rheumatoide Arthritis;
- Stoffwechselkrankheiten;
- Diabetes mellitus;
- Störungen des peripheren Nervensystems;
- Hochgewölbe.
Die Veranlagung zur Zehendeformität ist bei älteren Menschen aufgrund chronischer Erkrankungen sowie der natürlichen Abnahme der Funktionsfähigkeit von Gelenken, Sehnen und Muskeln erhöht.
Kosten der Leistungen.
- Vertrautmachen mit dem klinischen Fußzustand des Patienten und seiner Krankengeschichte
- Klinische Untersuchung
- Symptomatik der Pathologie
- Überprüfung von Blutuntersuchungen, Röntgenaufnahmen, CT- und MRT-Scans
- Diagnose der Krankheit
- Verschreibung der am besten geeigneten Behandlungsmethode
Untersuchung und Beratung
- Untersuchung und Plantoskopie
- Anfertigung von Orthesen
- Verbrauchsmaterial
- Beratung über vorbeugende Maßnahmen
- Post-operative Nachsorge
- Röntgen-, MRT- und CT-Befunde
- Beratung zur Rehabilitation
- Intraartikuläre Injektion von Hyaluronsäure (falls erforderlich)
- Entfernung der Fäden
Meinungen von Ärzten
Dies sind die Meinungen von echten Menschen, die von der Website des Arztes auf prodoctorov.ru übernommen wurden
Mein Name ist Elena Vorobyeva. Ich wurde im August 2021 an der Hüfte operiert. Im Februar 2022 kam ich zu einer weiteren Kontrolluntersuchung. Der Arzt sagte, dass alles absolut in Ordnung sei.
Ich ging zu Denis Sergejewitsch, um mich über einen Kniegelenkersatz beraten zu lassen. In der gleichen Klinik war bei ihm zuvor eine Gonarthrose diagnostiziert worden, und man hatte ihm eine Operation empfohlen. Arzt .
Meine Großmutter (91 Jahre alt) hatte einen komplizierten, ausgekugelten Schulterbruch. Niemand wollte ihr helfen, und es war beängstigend, meine Großmutter mit Verbrennungen ins Krankenhaus zu schicken. Mehrere Ärzte sagten, sie könnten ihr nicht helfen. von.
Ich, Mitropolevsky Tatiana Valentinovna, geboren 1949, wurde wegen einer zementierten Totalendoprothese des linken Hüftgelenks operiert. Die erste ähnliche Operation am rechten Gelenk.
Ich wohne in der Region Rostow. In den letzten zwei Jahren machten mir die Schmerzen in meinem Hüftgelenk große Sorgen, nichts funktionierte mehr, und ich beschloss, eine Endoprothese einsetzen zu lassen. Auf Anraten eines Chirurgen in Rostow entschied ich mich für diesen Eingriff.
Über ein Jahr lang hatte ich hin und wieder wandernde Schmerzen im Becken, die sich beim Sitzen oder Liegen auf der Seite verschlimmerten. Ich durchlief alle Ärzte der Gynäkologie, Urologie, Proktologie, Neurologie usw.
Ich ging mit starken Schmerzen im Hüftgelenk zum Arzt, ich konnte kaum noch gehen. Denis Sergeevich untersuchte die Patientin sorgfältig, stellte eine Diagnose und begann dann mit der Manipulation.
Dr. Yakushev Denis Sergeevich ist Orthopäde und Traumatologe, aber er ist auch ein Arzt und ein Mann von Format. Dr. Yakushev operierte 2016 das rechte Hüftgelenk meiner Mutter. Die Operation war ein Notfall.
Mir hat alles daran sehr gut gefallen! Der Arzt hat alles gründlich erklärt und die Situation erklärt. Klar und verständlich! Er war sehr zuvorkommend und professionell! Es war ein Vergnügen, mit ihm zu sprechen. Ich empfehle ihn zu 100% weiter!!!
Ich möchte Denis Yakushev ganz herzlich danken! Ich bin wegen eines Bizepssehnenrisses zu ihm gegangen. Die Diagnose wurde sehr schnell gestellt und die Operation wurde sofort angesetzt. Die Operation wurde durchgeführt von .
Lesen Sie mehr:- Die Reamputation ist.
- Indikationen für eine Amputation.
- Leben nach einer Beinamputation.
- Stumpf.
- Exartikulierung ist.
- Amputation einer Gliedmaße.
- Beinprothesen.
- Hüftgelenkspfanne.
