Wo kann ich die von meinem Arzt empfohlene MRT-Untersuchung durchführen lassen?
- Chronische Instabilität der Kniescheibe
- Ursachen der chronischen Kniescheibeninstabilität
- Klinische Anatomie der Synovialmembran
- Schlüsselwörter
- Strukturelle Merkmale Knie Struktur des Kniegelenks | Zeitschriftenartikel.
- Magnetresonanztomographie bei der Diagnose von Traumata.
- Röntgenaufnahme und Magnetresonanztomographie.
- Behandlungsprinzipien bei delaminierender Osteochondritis der Oberschenkelkondylen
- Verursacht Fabella wirklich Osteoarthritis?
- Warum es zurückkommt
- Höhepunkte
- Symptome und Anzeichen einer Sesamoiditis
- Behandlung der Menisitis (Sesamoiditis)
- Merkmale der Behandlung
- Konservative Techniken
- Chirurgische Techniken
- Prognose
- Großzehengrundgelenke
- Knochen der Finger
- Was ist Knochengewebe?
- Stadien der Bildung der normalen Handknochen
- Muskuläre Struktur der Hand
- Zusammenfassung
Chronische Instabilität der Kniescheibe
Die Kniescheibe wird allgemein als ‚Kniescheibe‘ bezeichnet. Sie ist ein bekannter wulstiger Knochen, der sichtbar ist, wenn das Knie gebeugt und gestreckt wird.
Medizinisch gesehen ist die Kniescheibe der größte Sesambeinknochen, d. h. der Knochen, der im dickeren Teil der Sehne liegt. Die Sesambeine erhöhen die Griffigkeit des Muskels und wirken wie ein Block. Die Sehne, in der sich die Kniescheibe befindet, wird durch den Zusammenschluss der 4 Muskeln des vorderen Oberschenkels (Quadrizeps) gebildet. In Streckung liegt die Kniescheibe über dem Talus articularis und in Beugung passt sie in die Kerbe zwischen den beiden Kondylen des Oberschenkels.
Dieser Bereich des Kniegelenks wird auch als Patellofemoralgelenk (oder Patellofemoralgelenk, von den lateinischen Begriffen Patella, Kniescheibe, und Femur, Oberschenkelknochen) bezeichnet.
Die Kniescheibe ist mit einer dicken Knorpelschicht überzogen, die die dickste Knorpelschicht des menschlichen Körpers ist, um ein perfektes Gleiten während der Bewegung zu gewährleisten.
Wenn die Kniescheibe bei der Beugung des Beins nicht richtig in der Kerbe liegt und nicht richtig ausgerichtet ist, spricht man von einer Instabilität der Kniescheibe – eine Beeinträchtigung der Stützfunktion des Gelenks, die sich klinisch als Instabilität und Verrenkung äußert.
Solche Zustände werden von den Ärzten des Internationalen Zentrums ON CLINIC durch minimalinvasive arthroskopische Eingriffe erfolgreich behoben.
Ursachen der chronischen Kniescheibeninstabilität
Die Kniescheibe wird von Muskeln und zwei Bändern, den so genannten Kniescheibendämpfern, in einer stabilen Position gehalten. Das eine verhindert, dass sie sich nach innen bewegt, das andere, dass sie sich nach außen bewegt. Normalerweise ist ihr Griff ausgeglichen, und die Kniescheibe sitzt genau nach innen. Wenn das Gleichgewicht gestört ist, neigt die Kniescheibe dazu, sich nach außen zu bewegen.
Die folgenden Ursachen können zu einer Instabilität der Kniescheibe führen:
- gerissene oder ausgerenkte Bänder;
- Muskelschwäche;
- Dysplasie der Oberschenkelkondylen;
- abnorme Form der Gliedmaßen;
- X-förmige oder valgische Krümmung des Schienbeins;
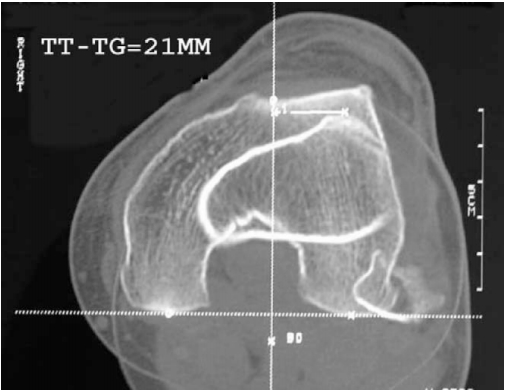
- Außenstellung des Tuberculum tibiale, an dem das Kniescheibenband ansetzt;
- Überstreckung des Kniegelenks;
- Innenrotation des Schienbeins, z. B. als Folge von Plattfüßen;
- Dysplasie der Kniescheibe;
- Schwäche oder Hyperextension der Kniescheibenbefestigung;
- Dysplasie des distalen Teils des Oberschenkels;
- Valgusdeformität der Kniegelenke;
- Deformierende Gonarthrose;
- Brüche und Frakturen der Oberschenkel- und Schienbeinköpfe.
Im Allgemeinen ist es eher eine Kombination von Faktoren als ein einzelner Faktor, der zur Instabilität der Kniescheibe führt.
Ein Trauma ist eine häufige Ursache für die Instabilität der Kniescheibe:
- Riss des vorderen Kreuzbandes, mit oder ohne Meniskusriss;
- Riss der Haltebänder;
- Riss des hinteren Kreuzbandes, meist in Kombination mit anderen Verletzungen;
Bei wiederholten Episoden einer Kniescheibenverrenkung kann man von einer chronischen Kniescheibeninstabilität sprechen. Diese Pathologie wird in der Regel durch eine Fehldiagnose der primären Außenluxation der Kniescheibe und/oder eine falsche Behandlungstaktik verursacht.
Klinische Anatomie der Synovialmembran
Kubeko, A.V. Klinische Anatomie der Synovialmembran / A.V. Kubeko, L.A. Davydova. – Text : direkt // Young Scientist. – 2022. – № 41 (436). – С. 219-222. – URL: https://moluch.ru/archive/436/95461/ (Zugriffsdatum: 22.03.2023).
Die Kenntnis der Besonderheiten der Struktur des osteochondralen Systems des Kniegelenks spielt eine wichtige Rolle bei der richtigen Diagnose und der weiteren Behandlung der Krankheit.
Schlüsselwörter: Sesambein, Fabella, Kniegelenk, Kniesehnen, Fabella-Topographie.
Ziel dieser Studie war es, den Sesambeinknochen (Fabella) zu erkennen und seine Form, Größe und Prävalenz in der belarussischen Bevölkerung in Abhängigkeit von Alter und Geschlecht zu bestimmen.
Sesambeine sind kleine Knochen, die sich in der Dicke von Sehnen befinden, die durch ein Gelenk verlaufen, und normalerweise auf der Oberfläche anderer Knochen liegen. Sesambeine sind rund oder scheibenförmig und variieren in ihrer Größe zwischen 0,3 und 4,5 cm. Das größte und dauerhafteste Sesambein des menschlichen Körpers ist die Kniescheibe (Patella) im Kniegelenk, aber ein weiteres Sesambein, die Fabella, kommt immer häufiger vor und bedeckt das Kniegelenk von hinten.
Das Wort Fabella leitet sich vom lateinischen Diminutiv faba‘ ab, was so viel wie Bohne, Kappe‘ bedeutet. Das Vorhandensein der Sesambein-Fabella beim Menschen ist sehr unterschiedlich und kann laut Literatur bei 10-30 % der Bevölkerung auftreten. [1]
Der Literatur zufolge besteht die Hauptfunktion des Labrums in der Stabilisierung des medialen Kondylus des Oberschenkelknochens und des Labrumkomplexes, der aus der Plantar- und Wadenmuskulatur sowie den Bogen-, Labellofibular-, Labellopliteal- und Schrägsehnen besteht. (2) (Abb. 1) Bei vierbeinigen Säugetieren spielt die Lippe vermutlich eine ähnliche Rolle wie die Kniescheibe, indem sie die Zugkräfte des Kniegelenks von einem Punkt auf einen anderen umlenkt. Bei zweibeinigen Säugetieren berührt die Schamlippe den hinteren Teil des gebeugten Knies nicht, so dass ihre Rolle bei der Umleitung der Kräfte geringer ist.
Schlüsselwörter
Strukturelle Merkmale Knie Struktur des Kniegelenks | Zeitschriftenartikel.
Gute Beweglichkeit Knie Knie ist wichtig für das Stehen, Gehen und Laufen.
Knie gelenk – Die Verbindung zwischen dem Oberschenkelknochen und dem Schienbein knochen.
Außen und innen seitlich Bänder verhindern eine übermäßige Beweglichkeit des des Knies von Seite zu Seite.
Knie gelenkGelenkknorpel, lateraler Knorpel, Gelenkspalte, Röntgenbild.
Magnetresonanztomographie bei der Diagnose von Traumata.
Eine retrospektive Analyse von 89 MRT- und RÖNTGENAUFNAHMEN-Untersuchungen Knie gelenk
Röntgenaufnahme Knie Röntgenaufnahmen des Kniegelenks Röntgenaufnahmen des Kniegelenks seitlich Blick über
Knie des GelenksGelenkknorpel, Seitenknorpel, Gelenkspalte, Röntgenbild
konservative behandlung, oberschenkelknochen OberschenkelknochenGelenkknorpel, Patient, Läsion, Behandlung.
Röntgenaufnahme und Magnetresonanztomographie.
Osteophyten auf Röntgenbild und in der MRT wurden Osteophyten als Randwölbungen der Gelenkflächen der Knochen(Abbildung 1). Osteophyten im Röntgenbild wurden im medialen und lateralen Bereich in 40(59,7%), im MRT in 67(100%) und 57(85%) Gelenke festgestellt.
Behandlungsprinzipien bei delaminierender Osteochondritis der Oberschenkelkondylen
Andere Stellen sind viel seltener: 19% Kontaktfläche des medialen Femurkondylus, 17% lateraler Femurkondylus .7% mediale Seite des medialen Femurkondylus .7% Patellofemoralgelenk Gelenk.
Verursacht Fabella wirklich Osteoarthritis?
Auf diese Frage gibt es keine eindeutige Antwort. Man kann spekulieren, dass Fabella die Reibung innerhalb des Kniegelenks schwächt und die Last auf die Muskeln und Sehnen umverteilt, so dass das Knorpelgewebe stärker als üblich abgenutzt wird. Ob dies der Fall ist oder nicht, dazu gibt es keine schlüssigen Forschungsergebnisse. Aber es steckt mehr dahinter.
Es wird vermutet, dass Fabella bei Kniegelenkersatzoperationen stört und verhindert, dass dieser chirurgische Eingriff vollständig und effektiv durchgeführt werden kann. Ein weiterer unangenehmer ‚Bonus‘ sind Schmerzen und Unbehagen.
Das Vorhandensein von Fabella im Körper verhindert, dass eine Kniegelenkersatzoperation durchgeführt werden kann.
Warum es zurückkommt
Wissenschaftler vermuten, dass sich Fabella aufgrund der Essgewohnheiten des modernen Menschen in die entgegengesetzte Richtung entwickelt hat. Wir konsumieren kalorienreiche Lebensmittel und die Menschen sind übergewichtig – Orthopäden empfehlen oft eine Gewichtsabnahme. Die Schienbeinknochen sind länger und die Wadenmuskeln größer geworden. Dadurch wurde die Belastung der Kniegelenke erhöht. Sie wurden aktiver und gerieten stärker unter Druck. So schritt die Entzündung des Sesambeins unterhalb des Knies voran und damit auch die Schmerzen.
Moderne orthopädische Chirurgen, die ständig auf der Suche nach den Ursachen und Mechanismen von Arthrose im Knie sind, interessieren sich für die Untersuchung von Labelli. Sie sind überzeugt, dass es in Zukunft bei der Behandlung verschiedener Knieerkrankungen helfen kann. In der Zwischenzeit werden Statistiken über die geografische und geschlechtsspezifische Präferenz dieses Knochens erstellt, und sein Vorhandensein in einem oder beiden Knien wird untersucht. Ob dies Aufschluss über die Probleme bei der Behandlung von Arthrose geben wird, wird die Zeit zeigen.
Höhepunkte
Tänzer, Läufer und Menschen mit einem gewölbten Fuß, die hochhackige Schuhe tragen oder einen Ballenzeh haben, neigen zu Schmerzen im Sesambein unter dem Köpfchen des ersten Mittelfußzehs.
Die Diagnose wird anhand des klinischen Befunds gestellt; eine Infektion wird durch eine Analyse der Gelenkflüssigkeit bei Schwellung des Gelenks ausgeschlossen, und eine Fraktur wird durch eine Röntgenaufnahme diagnostiziert.
Dem Patienten werden neue Schuhe mit einer dicken Sohle und orthopädischen Einlagen verschrieben, um den Druck auf die Sesambeine zu verringern.
Copyright © 2023 Merck & Co, Inc, Rahway, NJ, USA und seine Tochtergesellschaften. Alle Rechte vorbehalten.
Symptome und Anzeichen einer Sesamoiditis
Die Schmerzen bei der Sesamoiditis treten unterhalb des Kopfes des 1. Mittelfußknochens auf; die Schmerzen verstärken sich in der Regel beim Stehen oder beim Tragen von weichen Schuhen mit dünner Sohle oder hohen Absätzen. Wenn eine Entzündung auftritt, kommt es gelegentlich zu einer mäßigen Schwellung und lokalem Fieber, seltener zu einer Rötung, die sich nach medial ausbreiten und das Großzehengrundgelenk mit einzubeziehen scheinen kann. Eine Fraktur des Sesambeins verursacht ebenfalls Schmerzen, eine mäßige Schwellung und möglicherweise eine Entzündung.
Bei Dorsalflexion des Fußes und des Daumens sollten die Köpfe der Mittelfußknochen getrennt untersucht und abgetastet werden. Die Sesambeine sind schmerzhaft, insbesondere auf der Tibiaseite. Hyperkeratose, die sich als Schwielen oder Hauthypertrophie äußern kann, kann ebenfalls Schmerzen verursachen.
Wenn sich im Bereich des Großzehengrundgelenks eine Entzündung und zirkuläre Schwellung entwickelt, kann eine LP erforderlich sein, um Gicht und infektiöse Arthritis auszuschließen.
Eine radiologische Untersuchung ist angezeigt, wenn der Verdacht auf Frakturen, Arthrose und Sesambeinverschiebungen besteht. Sesambeine, die durch Abstandshalter aus Knorpel- oder Fasergewebe in Fragmente getrennt sind, können im Röntgenbild Anzeichen eines Bruchs aufweisen. Ist das Röntgenbild nicht aussagekräftig, ist eine MRT-Untersuchung erforderlich.
Behandlung der Menisitis (Sesamoiditis)
Bei Patienten mit Sesamoiditis kann es ausreichen, die Schuhe, die Schmerzen verursachen, nicht zu tragen. Wenn die Symptome der Sesamoiditis anhalten, ist es ratsam, Schuhe mit dicker Sohle und orthopädische Schuhe zu tragen, die den Druck auf den Sesambeinknochen verringern. Bei Frakturen ohne Verrenkung kann eine konservative Behandlung mit Ruhigstellung des Gelenks wirksam sein (flache, feste orthopädische Schuhe können verwendet werden).
Nichtsteroidale Antirheumatika (NSAR) und Kortikosteroidinjektionen mit lokaler Anästhesie können wirksam sein (siehe ‚Therapien‘). Empfehlungen für den Einsatz von Kortikosteroid-Injektionen Einsatz von Kortikosteroid-Injektionen ). Die chirurgische Entfernung des Sesambeins ist angezeigt, wenn die konservative Behandlung versagt hat, aber es gibt widersprüchliche Belege für ihre Wirksamkeit, da ein chirurgischer Eingriff biomechanische und Bewegungsstörungen des Fußes verursachen kann. Bei Vorliegen einer Entzündung ist eine konservative Behandlung in Form einer Kombination aus lokaler Glukokortikoidinjektion und Anästhesie angezeigt.
Merkmale der Behandlung
Konservative Techniken
Im Allgemeinen werden Probleme, die durch eine Patellakippung/-subluxation verursacht werden, mit konservativen Methoden behandelt, die in erster Linie auf der Durchführung spezieller Übungen beruhen, die die Streckmuskeln wieder ins Gleichgewicht bringen.
Auch das so genannte Taping wird als wirksam angesehen, um die Schmerzen im Kniebereich zu lindern und die Kniescheibe nach außen auszugleichen.
Es ist jedoch zu beachten, dass in einigen Fällen trotz der Wirksamkeit der konservativen Verfahren eine Operation erforderlich ist.
Chirurgische Techniken
Die Operationstechniken basieren auf der arthroskopischen Einführung einer Videokamera, die eine detaillierte Ansicht und Beurteilung der Kniescheibe und aller anderen Komponenten des Kniegelenks von innen ermöglicht.
Wenn nur die Kniescheibe ausgerenkt ist, werden der schräge Teil des breiten Muskels und das gesamte Außenband durchtrennt.
Schematische Darstellung der arthroskopischen Dissektion des äußeren Randes der Kniescheibe.
Dies ist eine rudimentäre Beschreibung des grundlegenden und häufigsten chirurgischen Verfahrens zur Korrektur einer Subluxation und/oder Kippung der Kniescheibe. Allerdings gibt es in der Regel mehrere Varianten derselben klinischen Situation, die einen individuellen Ansatz zu ihrer Beseitigung erfordern.
Prognose
In der überwiegenden Mehrheit der klinischen Situationen führt die Behandlung der Subluxation/Kippung zu einem günstigen Ergebnis. Mit dem richtigen Ansatz und einer geeigneten konservativen und/oder chirurgischen Behandlungsstrategie besteht eine hohe Wahrscheinlichkeit für eine vollständige Heilung und Genesung des Patienten mit der Möglichkeit einer relativ schnellen Rückkehr zu einem aktiven Lebensstil und Sport.
Natürlich muss die Intensität der Rehabilitationsmaßnahmen allmählich gesteigert werden, um eine erneute Traumatisierung des ehemals verletzten Bereichs des Knies zu vermeiden.
Großzehengrundgelenke
Das Großzehengrundgelenk besteht aus fünf Knochen. Der Mittelhandknochen des ersten Fingers ist kürzer als die anderen, aber massiv. Der zweite Mittelhandknochen ist der längste. Die Länge der folgenden Knochen nimmt zum ulnaren Rand der Hand hin ab. Jeder Mittelhandknochen hat eine Basis, einen Schaft und einen Kopf.
Die Basen der Mittelhandknochen sind mit den Handwurzelknochen verbunden. Die Basen des ersten und des fünften Mittelhandknochens haben sattelförmige Gelenkflächen, während die anderen flache Gelenkflächen haben. Die Köpfe der Mittelhandknochen haben eine halbkugelförmige Gelenkfläche und sind mit den proximalen Fingergliedern verbunden.
Knochen der Finger
Jeder Finger besteht aus drei Fingergliedern: dem proximalen, dem mittleren und dem distalen. Mit Ausnahme des ersten Fingers gibt es nur zwei Phalangen: die proximalen und die distalen. Die proximalen Phalangen sind die längsten und die distalen Phalangen die kürzesten. Jedes Fingerglied hat einen zentralen Teil, den Körper, und zwei Enden, das proximale und das distale. Am proximalen Ende befindet sich die Basis der Phalanx, am distalen Ende der Kopf der Phalanx. Jedes Ende der Phalanx hat Gelenkflächen, die mit den benachbarten Knochen verbunden sind.
Zusätzlich zu diesen Knochen verfügt die Hand über Sesambeine, die sich in der Dicke der Sehne zwischen dem Mittelhandknochen des Daumens und seinem proximalen Fingerglied befinden. Auch zwischen dem Mittelhandknochen und dem Grundglied des zweiten und fünften Fingers befindet sich ein nicht permanentes Sesambein. Die Sesambeine befinden sich in der Regel auf der Palmarfläche, kommen aber gelegentlich auch auf der Hinterfläche vor. Zu den Sesambeinknochen gehört auch die Erbse. Alle Sesambeine sowie alle ihre Anhängsel erhöhen die Kraft der Arme der Muskeln, die an ihnen befestigt sind.
Verwendete Literatur: Medizinischer Atlas. Anatomie des Menschen. Bilich 2012.
Was ist Knochengewebe?
Knochengewebe ist das mineralisierte Bindegewebe, aus dem die Knochen bestehen. Es erfüllt wichtige Funktionen wie den Schutz der Weichteile, die Speicherung von Kalzium und Phosphat und die Beteiligung an der Bewegung. Knochen sind keine leblosen Organe. Sie sind äußerst dynamische Strukturen, in denen der Prozess des Knochenauf- und -abbaus ständig abläuft. Darüber hinaus zeigen neuere Forschungen, dass die Knochen die Aktivität anderer Organe und Systeme beeinflussen. Neben ihrer muskuloskelettalen Funktion haben sie auch eine endokrine Funktion, die auf die Freisetzung biologisch aktiver Substanzen aus einigen ihrer zellulären Bestandteile zurückzuführen ist. Das Knochengewebe besteht aus drei Arten von Zellen: Osteoblasten, Osteoklasten und Osteozyten.
- Osteoblastenstammen von mesenchymalen Stammzellen ab. Ihre Hauptfunktion besteht in ihrer Beteiligung an der Knochenbildung und -mineralisierung. Es handelt sich um kubische Zellen, die 4-6 % der zellulären Bestandteile des Knochens ausmachen. Ihre morphologischen Merkmale ähneln proteinsynthetisierenden Zellen – sie haben ein gut entwickeltes endoplasmatisches Retikulum und einen Golgi-Apparat. Osteoblasten besitzen Membranrezeptoren für Parathormon, das von den Nebenschilddrüsen ausgeschüttet wird.
- Osteoklasten– sind große mehrkernige Zellen, die sich aus Monozytenvorläufern entwickeln. Sie führen die Knochenresorption durch.
- Osteozyten– Flache Zellen mit zahlreichen Wucherungen und Verbindungen zwischen ihnen. Sie sind dicht in der Knochenmatrix verteilt, stammen von Osteoblasten ab und machen 90-95 % der Knochenzellen aus. Osteozyten gehören zu den langlebigsten Zellen, mit einer Lebensdauer von bis zu 25 Jahren. Nach mechanischer Stimulation produzieren Osteozyten mehrere zweite Mediatoren wie ATP, Stickstoffmonoxid, Ca 2+ und Prostaglandine (PGE2 und PGI2), die die Knochenphysiologie beeinflussen.
Die Knochenbildung erfolgt durch aktivierte Osteoblasten. Sie synthetisieren Bestandteile der extrazellulären Matrix – Typ-I-Kollagen, Glucosaminoglykane, Protoglykane, Osteocalcin, Osteonektin und Sialoprotein. Osteoblasten sind reich an alkalischer Phosphatase. Kollagen wird in Form von Kollagenmonomeren ausgeschieden, die schnell zu Kollagenfasern polymerisieren. Die Kollagenfasern bilden eine organische Matrix, in die sich Kalziumsalze einlagern. Auf diese Weise wird Osteoidgewebe gebildet. Sobald sich einige Osteoblasten gebildet haben, lagern sie sich darin ein und werden zu Osteozyten. Kalziumsalze lagern sich zunächst als amorphe (nicht kristalline) Bestandteile ab, die dann durch Substitution und Addition von Atomen, Resorption und Ablagerung Hydroxylapatitkristalle bilden. Diese Prozesse bilden die anfängliche Mineralisierung. Die vollständige Mineralisierung erfolgt nach einigen Monaten. Dann stellen die Osteoblasten ihre sekretorische Tätigkeit ein und wandeln sich in Osteozyten um. Normale Kalzium- und Phosphatkonzentrationen im Plasma sind für eine normale Mineralisierung erforderlich. Dieser Prozess hängt von der aktiven Form von Vitamin D3 ab. Parathormon vermindert die Kollagenbildung durch die Osteoblasten, und Cortisol hemmt die Reifung der Präosteoblasten und deren Umwandlung in reife Osteoblasten. Bewegung stimuliert die Osteoblastenaktivität und die Knochenverkalkung. Einige Kalziumsalze bleiben in einem amorphen Zustand (ohne Kristallstruktur). Dies ist wichtig, da diese Salze bei der EKT zur schnellen Extraktion von Kalzium aus dem Knochen verwendet werden. Sie stellen austauschbares Kalzium (0,5-1,0 %) dar, das sich im EKT stets im Gleichgewicht mit Ca 2+ befindet. Der Kalziumstoffwechsel ist an schnellen Puffermechanismen beteiligt, um eine konstante Plasmakonzentration dieses Minerals aufrechtzuerhalten. Die Osteozyten sind untereinander durch eine Reihe von Auswüchsen verbunden, die sie an die Knochenoberfläche und auch an die Osteoblasten binden. Sie sind in konzentrischen Schichten in der Knochenmatrix angeordnet. Diese Anordnung schafft die Voraussetzungen für den Ca 2+-Transport aus dem Knocheninneren an die Knochenoberfläche und von dort in das ECT. Dieser Transport durch Osteozyten wird als osteozytäre Osteolyse bezeichnet. Er führt zur Entfernung von Kalzium aus den neu gebildeten Kristallen und hat keine Verringerung der Knochenmasse zur Folge. Osteozyten sind mit schnellen Veränderungen der Plasmakalziumkonzentration verbunden. Sie haben osteolytische Eigenschaften, die mit einem kurzfristigen Knochenumbau verbunden sind. Osteoklasten sind große mehrkernige Zellen mit zahlreichen Mitochondrien, Lysosomen und einem gut ausgebildeten Golgi-Apparat. Sie sind reich an saurer Phosphatase. Die Knochenresorption erfolgt an der Oberfläche ihrer koagulierten Membran. Die Osteoklasten scheiden organische Anionen (Citrat), die die Löslichkeit der mineralischen Phase erhöhen, und Citrat aus. Sie realisieren den interzellulären Transport von Kalzium und Natrium. Ihre Lysosomen enthalten proteolytische Enzyme, die, wenn sie freigesetzt werden, die organische Matrix und die aus den Mitochondrien freigesetzten Säuren – Zitronensäure und Milchsäure – beeinflussen. Extrazelluläre Matrixbestandteile werden durch extrazelluläre Kollagenasen, Proteoglykanasen und proteolytische Kathepsine abgebaut. Die Resorptionsprozesse der Knochenmatrix führen zur Zerstörung der Matrix, zur Verringerung der Knochenmasse und zur Freisetzung von Kalzium. Die Knochenresorption durch Osteoklasten ist mit einem langfristigen Knochenumbau verbunden. Das Knochengewebe ist durch eine hohe funktionelle Aktivität gekennzeichnet. Zu jedem Zeitpunkt befinden sich etwa 20 % der Knochenmasse in einem Reparaturprozess, dem so genannten Remodelling. Es handelt sich um einen Prozess der kontinuierlichen Knochenresorption, gefolgt von einer neuen Matrixbildung und Mineralisierung. Die Knochenmasse nimmt während der Wachstumsperiode zu, da die Bildungsprozesse überwiegen. Das Gleichgewicht zwischen Bildung und Resorption stabilisiert die Knochenmasse bis zum Alter von 50 Jahren. Danach überwiegt die Resorption und die Gesamtknochenmasse nimmt langsam ab. Die Remodellierung erhält die normale Knochen- und Zahnfestigkeit aufrecht. Die Resorptions- und Remodellierungsrate ist in der Kindheit hoch und im Alter viel niedriger. Dies ist darauf zurückzuführen, dass die Knochen in der Kindheit weniger brüchig sind als im Erwachsenenalter.
Stadien der Bildung der normalen Handknochen
Die Knochen des Handgelenks, die Mittelhandknochen und die Fingerglieder bilden das Skelett der Hand. Diese knöchernen Strukturen sind durch verschiedene Gelenke miteinander verbunden. Die langen und kurzen Muskeln der Hand sind über Sehnen mit den knöchernen Strukturen des Handgelenks verbunden und ermöglichen die einzigartigen Bewegungen der Finger und der Hand als Ganzes. Neben diesen drei Hauptknochengruppen enthält das Handskelett auch Sesambeine.
Die Handwurzel befindet sich zwischen dem distalen Rand des Pronator quadratus und den Handwurzelgelenken. Die Handwurzel ist bogenförmig – vorne konkav und hinten konvex. Zu seinen knöchernen Strukturen gehören die distalen Enden des Radial- und des Ulnarknochens sowie die acht Handwurzelknochen, die zwei Reihen von jeweils vier Knochen bilden, wobei das Strahlbein biomechanisch als Bindeglied zwischen den beiden Reihen dient. Die proximale Reihe besteht aus dem Kahnbein, dem Halbmondknochen und dem Dreiecksknochen, die nach innen und außen verlaufen. Diese Reihe schließt proximal an den distalen Teil des Radiusknochens und an den dreieckigen Faserknorpelkomplex an und bildet die Karpal- und Karpometakarpalgelenke. Die distale bis proximale Handwurzelreihe verschmilzt mit der distalen Handwurzelreihe zum medialen Handwurzelgelenk. Das Handwurzelknochen befindet sich vor den anderen drei proximalen Handwurzelknochen und ist ein Sesambein. Es bildet einen der Ansatzpunkte für die Flexor-carpi-ulnaris-Sehne, die als ulnarer Stabilisator der Hand fungiert. In der gleichen Reihenfolge (von außen nach innen) besteht die distale Reihe aus dem großen Vieleckbein (Trapezbein), dem kleinen Vieleckbein (Trapezbein), dem Scheitelbein und dem Hakenbein. Die Handwurzelknochen werden durch Bänder zusammengehalten. Die Knochen der distalen Handwurzelreihe sind gleichmäßiger verteilt als die der proximalen Handwurzelreihe, insbesondere im Bereich ihrer distalen Verbindung mit den Mittelhandknochen.
Muskuläre Struktur der Hand
Das Muskelskelett der Hand gliedert sich in zwei große Gruppen – den Schulterkranz und die freie obere Extremität.
Der Schulterkranz besteht aus folgenden Muskeln:
- Deltamuskel.
- Adduktoren.
- Subacromial.
- Kleiner Ringmuskel.
- Großer Ringmuskel.
- Sublumbar.
Struktur des Muskels
Die Muskeln des Arms bilden die freie Oberseite:
- Schulterblatt.
- Unterarm.
- Arm.
Die Muskeln des Unterarms.
Zusammenfassung
Der menschliche Körper ist ein sehr komplexes System, und jedes Organ, jeder Knochen oder Muskel hat einen bestimmten Platz und eine bestimmte Funktion. Die Knochen der Hand sind ein Teil des Körpers, der aus vielen Gelenken besteht, die es ihr ermöglichen, sich zu bewegen und Gegenstände auf verschiedene Arten zu heben.
Dank der evolutionären Veränderungen hat die menschliche Hand einzigartige Fähigkeiten erworben, die mit denen anderer Primaten nicht zu vergleichen sind. Die Besonderheit des Aufbaus der Hand hat dem Menschen einen Vorteil gegenüber der Tierwelt verschafft.
Lesen Sie mehr:- Sesambein des Sprunggelenks.
- Sesambeine des Sprunggelenks.
- Was ist die Verbindung zwischen Oberschenkel und Schienbein?.
- Struktur der Zehen.
- Die seitliche Verrenkung ist.
- Mittelfußknochen und Mittelhandknochen.
- Verrenkung eines Knochens in einem Gelenk.
- Knochen des Fußwurzelknochens der Hand.
