Erzählen Sie dem Phlebologen beim ersten Besuch von den möglichen Ursachen der Anfälle und geben Sie deren Ort und Dauer an. Der Arzt wird diese Arten von Diagnosen verschreiben:

- Hyperkeratose
- Symptomatik
- Ursachen der Krankheit
- Anzeichen der Pathologie
- Stadien
- Wenn das Fußgewölbe hoch ist
- Komplikationen
- Behandlung von Fußdeformitäten
- Diagnostische Verfahren
- Über Fußkrämpfe
- Ursachen
- Ursachen für Furunkel
- Faktoren, die zur Entstehung von Furunkeln beitragen
- Wie entwickelt sich ein Furunkel?
- Veränderung der Augenrefraktion
- Andere Augenkrankheiten
Hyperkeratose
Hyperkeratose ist die allgemeine Bezeichnung für eine Gruppe von Erkrankungen, deren Hauptsymptom eine übermäßige Verhornung der Haut ist. Unter dem Einfluss eines bestimmten Faktors teilen sich die Zellen der äußeren Hornschicht der Haut beschleunigt und die Abschilferung abgestorbener Zellen wird verlangsamt. Infolgedessen ist die Haut mit einer Hornschicht überzogen, deren Dicke von Bruchteilen eines Millimeters bis zu mehreren Zentimetern variiert. Je nach Ursache kann die Keratose jede Körperregion betreffen.
Man unterscheidet zwischen erblich bedingter und erworbener Hauthyperkeratose. Je nach klinischer Ausprägung kann die Pathologie unterschiedliche Formen annehmen:
- vesikulär – Schuppen der abgeschilferten Epidermis verstopfen die Bläschenkanäle, wodurch zahlreiche kleine Pusteln auf der Haut entstehen;
- linsenförmig – an den Haarfollikeln der unteren Gliedmaßen erscheinen verhornte Papeln, die, wenn sie entfernt werden, kleine Vertiefungen auf der Haut hinterlassen;
- diffus – kurze, verdickte haarähnliche Gebilde erscheinen auf der Haut;
- seborrhoisch – schuppige, fettige, leicht zu entfernende Krusten erscheinen auf der Kopfhaut und manchmal im Gesicht, mit geröteten Hautstellen darunter;
- diffus – betrifft große Hautflächen an einem beliebigen Körperteil, manchmal sogar die gesamte Haut, die Talgdrüsen stellen ihre Arbeit ein und die Haut wird trocken und schuppig;
- Warzen – warzenähnliche Läsionen erscheinen auf der Haut, jedoch ohne das Papillomavirus, und entwickeln sich manchmal zu Tumoren;
- Die Haut älterer Menschen entwickelt senile, dunkle, verhornte Flecken.
Diffuse und linsenförmige Formen treten meist bei älteren Männern auf. Frauen und junge Menschen sind selten betroffen.
Symptomatik

Das Hauptsymptom der Hyperkeratose ist eine verdickte, verfärbte Haut über einem bestimmten Körperbereich, oft mit andersfarbiger Haut als der Hintergrund. Anfangs erscheint die Haut rau, später verdickt sich das Stratum corneum, manchmal so sehr, dass es unangenehm wird. Insbesondere eine fortgeschrittene Hyperkeratose an den Füßen kann zu einem veränderten Gangbild führen. Die keratinisierte Epidermis schält sich ab oder löst sich teilweise ab, und es können schmerzhafte Risse in dickeren, trockeneren Bereichen entstehen, die nur langsam abheilen und zu Infiltrationsstellen werden. Die Pathologie wird häufig von trockener Haut und einer verminderten Talgdrüsenfunktion begleitet.
Nur ein Arzt kann die Krankheit genau diagnostizieren. Zögern Sie Ihre Konsultation nicht hinaus – rufen Sie an unter +7 (495) 775-73-60
Ursachen der Krankheit
Ärzte gehen davon aus, dass sich der Zustand als Folge von abnormal verheilten Fußbrüchen und aufgrund von Muskelungleichgewichten im Fuß und Unterschenkel zu entwickeln beginnt. Zu den neuromuskulären Pathologien, die zu einem Hohlfuß führen können, gehören:
- Muskeldystrophie;
- ZEREBRALE LÄHMUNG;
- Meningitis und Enzephalitis;
- Poliomyelitis;
- spinale Dysraphie;
- Syringomyelie;
- Friedreich’sche Ataxie.
In 20 % der diagnostizierten Fälle von Hohlfuß kann die tatsächliche Ursache der Entwicklung nicht festgestellt werden.
Anzeichen der Pathologie
Unbehagen beim Gehen, schnelle Ermüdung und Schmerzen in der problematischen unteren Extremität gelten als erstes Symptom. Die Patienten betonen, dass sie zunehmend Schwierigkeiten bei der Wahl des Schuhwerks haben – die Fußdeformität macht es unmöglich, klassische Schuhe zu tragen, in fortgeschrittenen Fällen ist es sogar unmöglich. Mit dem Fortschreiten der Krankheit verändert sich das Gangbild und die Sensibilität des Fußes nimmt ab.
Die Krankheit wird wie folgt diagnostiziert:
- Der Arzt untersucht den Fuß und misst die Höhe des Fußgewölbes;
- Es werden Röntgenaufnahmen des Fußes und eine Plantographie verordnet (für eine frühzeitige Behandlung, wenn Läsionen durch die körperliche Untersuchung nicht erkannt werden können);
- eine Röntgenaufnahme der Wirbelsäule und eine allgemeine MRT-Untersuchung werden durchgeführt.
In den meisten Fällen wird zusätzlich eine Untersuchung durch einen Neurologen durchgeführt. Gibt es keine offensichtliche Ursache für die Entstehung eines Hohlfußes, sprechen die Fachärzte von der hohen Wahrscheinlichkeit eines bösartigen Tumors im Bereich der Wirbelsäule – eine Untersuchung und Prüfung durch einen Onkologen wird erforderlich.
Stadien
- Das erste oder milde Stadium besteht aus einer Schwellung der Füße am Abend, die morgens wieder abklingt. Schwellungen der unteren Gliedmaßen können nach längerer Bewegungslosigkeit oder übermäßiger körperlicher Anstrengung auftreten. Befindet sich die Krankheit in einem frühen Stadium, kann sie für lange Zeit verschwinden und erst nach einigen Jahren wieder auftauchen;
- Der zweite oder mittlere Schweregrad – die Schwellung verschwindet auch nach einer Ruhepause nicht, die Haut verdickt sich und wird straff, und es treten Schmerzen auf. Wenn man mit dem Finger auf die geschwollene Stelle drückt, hinterlässt dies einen bleibenden Abdruck;
- Im dritten oder schweren Stadium ist das Lymphödem irreversibel und es treten fibrozystische Veränderungen auf. In späteren Stadien betrifft die Pathologie die Kniegelenke und sogar die Gelenkbänder. Die regionalen Lymphknoten können vergrößert sein. In besonders schweren Fällen treten Elefantiasis und Lymphosarkome auf. Eine Sepsis kann tödlich sein.
Bei einem ’späten‘ Ödem ist zunächst nur eine Gliedmaße in geringem Maße betroffen. Im Laufe der Zeit breitet sich die Krankheit schließlich auf die andere Gliedmaße aus. In den meisten Fällen ist die Schwellung einer Gliedmaße viel stärker ausgeprägt als die der anderen.
Wenn das Fußgewölbe hoch ist
Die Suche nach den richtigen Schuhen für große Frauen gestaltet sich etwas schwieriger. Die Schuhindustrie konzentriert sich auf die durchschnittliche Fülle des Fußes, was bedeutet, dass Sie die Innenausstattung, wie z. B. Einlegesohlen, nicht anpassen können, selbst wenn Sie ein Paar eine Nummer größer anprobieren.
Wenn sich Ihre neuen Schuhe beim Anprobieren eng anfühlen, ist das schlecht. Sie sollten nicht darauf hoffen, dass sie sich mit der Zeit ‚abnutzen‘ und wie abgebildet sitzen, auch wenn sie insgesamt gut aussehen.
Auch das breitere Erscheinungsbild einiger Modelle in großen Größen ist keine Garantie für eine bequeme Passform: Jedes Paar sollte anprobiert werden. Und bevor Sie anhand eines Fotos in einem Online-Shop bestellen, messen Sie die Fußhöhe und lesen Sie die Bewertungen, damit das, was auf dem Foto schön aussieht, beim Anprobieren nicht enttäuscht.
Eine gute Wahl für die Gesundheit sind Modelle mit breiten verstellbaren Riemen, Klettverschluss, Schnürsenkeln (vorzugsweise elastisch), Gummizügen an der Schnürung. Es ist ratsam, sich nach Herstellern umzusehen, die nicht nur schöne Modelle und eine große Auswahl an Größen, sondern auch eine Auswahl an Fußlängen anbieten.
Komplikationen
Wenn eine Frau einen großen Knochenvorsprung an der Basis des großen Zehs hat, deformierte Gelenke, Schmerzen – das bedeutet, dass es Folgen von langfristigem, zwar schönem, aber zu engem Schuhwerk von schlechter Qualität gibt.
Wenn Sie Ihre Physiologie verstehen und Ihre Größe messen, wird es viel einfacher sein, die richtige Wahl unter den vielen schönen Schuhen zu treffen. Schuhe von schlechter Qualität, die in der falschen Größe gekauft wurden, können Schäden am gesamten Bewegungsapparat verursachen.
Dies selbst herauszufinden, ist unangenehm.
Behandlung von Fußdeformitäten
Jede Art von Deformität erfordert eine individuelle Behandlung. Bei einigen Erkrankungen kann eine konservative Behandlung ausreichend sein, während in anderen Fällen eine Operation empfohlen wird.
Bei der angeborenen Form der Erkrankung beginnt die Korrektur des Fußes bereits in den ersten Lebenstagen des Kindes. Der Kinderorthopäde bringt den Fuß des Kindes manuell in die richtige anatomische Position und fixiert ihn anschließend mit einem Gipsverband. Mit der Zeit wird der Gips durch eine Schiene ersetzt, die beim Schlafengehen getragen wird. Wenn das Kind 3 Jahre alt ist, werden Physiotherapie und Massage empfohlen.
Die konservative Behandlung des erworbenen Klumpfußes umfasst die Verwendung von speziellen Orthesen und orthopädischen Schuhen. Physiotherapie und Krankengymnastik werden als zusätzliche Methoden eingesetzt. Wenn diese Behandlung nicht wirksam ist, wird eine Arthrodese durchgeführt.
Alle Arten von Plattfüßen werden mit konservativen Methoden behandelt. Diesen Patienten wird das Tragen von Orthesen, die Korrektur mit Gipsverbänden, therapeutisches Körpertraining, Massagen und apparative Krankengymnastik empfohlen.
Diese Art von Deformität wird mit Fixierschienen und Repositionsbändern, Fuß- und Zehenkorrekturen, orthopädischen Schuhen, Bandagen, speziellen Stulpen und Fersenschienen behandelt. Bleibt die konservative Behandlung erfolglos, ist eine Knöchelversteifung angezeigt.
Die angeborene Form der Erkrankung kann konservativ mit Gipsverbänden und Ruhigstellungsschienen behandelt werden. Ist die Fehlstellung erworben, kann sie nur chirurgisch korrigiert werden.
Krankengymnastik, Übungen, Massagen, entzündungshemmende Salben, Bandagen und Schienen werden eingesetzt, um die Verdickung am Bein zu korrigieren. Wenn der Zustand fortschreitet, wird dem Betroffenen eine chirurgische Behandlung verordnet.
Die chirurgische Behandlung der Valgusdeformität kann durch folgende Techniken erfolgen: Osteotomie des Grundglieds; Entfernung (Exostektomie) des knöchernen Neoplasmas; Durchtrennung des Adduktorenmuskels der betroffenen Zehe; Osteotomie des Mittelfußknochens.
Diagnostische Verfahren
Diese Methode ist die einfachste und aussagekräftigste.
Mit einem speziellen Gerät (Plantograph) wird ein Abdruck des Fußes gemacht, um den Grad der Deformität zu bestimmen:
- 1. Grades – die Vertiefung bedeckt weniger als die Hälfte des Fußes;
- Zweiter Grad – die Vertiefung bedeckt weniger als ein Drittel des Fußes;
- Grad III – keine Einbuchtung.

Über Fußkrämpfe
Fußkrämpfe gehen oft mit unangenehmen Schmerzempfindungen, starkem Unbehagen und der Unfähigkeit, die Gliedmaßen zu bewegen, einher. Dieses Phänomen tritt häufiger bei älteren Menschen, Schwangeren und Leistungssportlern auf.
Das Phänomen ist durch einen starken Muskelkrampf gekennzeichnet. Das Gewebe wird sehr steif und fühlt sich dicht an. Der Krampf kann die gesamte Gliedmaße, den Fuß oder die Muskeln des Oberschenkels betreffen. Am häufigsten treten die Krämpfe jedoch in den Wadenmuskeln auf. Wenn dieses Symptom regelmäßig auftritt, von Schmerzen begleitet wird und die Lebensqualität beeinträchtigt, sollte unbedingt ein Arzt aufgesucht werden, um die Ursache der Beinkrämpfe herauszufinden und eine rechtzeitige Behandlung durchzuführen.
Ursachen
Beinkrämpfe können durch eine Überaktivität der Großhirnrinde verursacht werden. Sie können auch auftreten, wenn die Nervenfaserleitung gestört ist oder wenn der ATP-Spiegel im Blut sinkt. Diese Prozesse entwickeln sich nach intensiver körperlicher Betätigung, nach einem Schädel-Hirn-Trauma, unter Stress oder beim Tragen von unbequemem Schuhwerk. Die Ursachen für Krämpfe können unterschiedlich sein. Die häufigste Ursache sind Krampfadern. Ein Phlebologe kann nach einer ersten Diagnose den Auslöser für dieses Symptom bestimmen.

Zu den häufigsten Ursachen für Beinkrämpfe am Tag oder in der Nacht gehören
- Mineral- und Vitaminmangel. Sie können auftreten, wenn der Körper dehydriert ist, nach intensiver körperlicher Betätigung oder wenn ein Mangel an Nährstoffen besteht. Dieses Symptom kann durch einen Mangel an B-Vitaminen oder Magnesium verursacht werden.
- Diabetes kann eine Hypoglykämie verursachen.. Diese wird durch die Verabreichung von Insulin verursacht. Sie kann nur von einem Spezialisten behandelt werden, der ein Behandlungsschema entwickelt und die optimale Insulindosis für jeden Patienten auswählt.
- Übermäßige körperliche Aktivität .. Tritt häufig bei Menschen auf, die Sport treiben. Fußballer, Basketballspieler und Gewichtheber sind gefährdet.
- Krämpfe können bei Thrombophlebitis, Krampfadern auftreten, unabhängig vom Stadium dieser Krankheiten..
- Atherosklerotische Erkrankungen gehen mit einer hohen Belastung für das gesamte Herz-Kreislauf-System einher. Besonders betroffen sind das Herz und die Blutgefäße. Sie wird durch erbliche Veranlagung, ungesunde Lebensgewohnheiten, ungesunde Ernährung und hohe Cholesterinwerte verursacht.
- Erkrankungen des Herzens und der Blutgefäße haben negative Auswirkungen auf den Blutfluss. Dies geht mit Schwellungen, Schmerzen und Beinkrämpfen in der Nacht und am Tag einher.
- Hormonelle Veränderungen können Beinkrämpfe bei Frauen während der Wehen auslösen. Dieses Problem kann vor dem Hintergrund der Einnahme von oralen Verhütungsmitteln, in den Wechseljahren, während der Pubertät, bei drastischen Veränderungen im Hormonhaushalt auftreten.
- Bei erhöhter Belastung des zentralen Nervensystems, häufigem schweren Stress, Schlafstörungen können ebenfalls Muskelkrämpfe ausgelöst werden.. Dieses Symptom verschwindet spontan, wenn der Stress bewältigt und das Regime wiederhergestellt werden kann.
Ursachen für Furunkel
- Die häufigste Ursache für eine Infektion ist Staphylococcus aureus, aber auch andere Bakterien können Krankheitserreger sein.
- So sind beispielsweise enterale Bakterienarten wie Enterobacteriaceae und Enterokokken häufige Erreger von Furunkeln im Genitalbereich und am Gesäß.
- Corynebacterium, Staphylococcus epidermalis (S. epidermidis) und beta-hämolytische Streptokokken der Gruppe A (S. pyogenes) können ebenfalls Furunkelinfektionen verursachen.
- Methicillin-resistenter Staphylococcus aureus (S. aureus) ist die häufigste Ursache für wiederkehrende Furunkel1.
Faktoren, die zur Entstehung von Furunkeln beitragen
Neben dem direkten Kontakt mit dem Erreger können verschiedene Auslöser zur Erkrankung beitragen:
- Körperlicher Kontakt mit infizierten Personen
- Blutarmut
- Frühere Antibiotikatherapie
- Diabetes
- Schlechte persönliche Hygiene
- Verminderte Immunität
- Hautkrankheiten (atopische Dermatitis, chronische Wunden oder Beingeschwüre)
- Fettleibigkeit und hämatologische Erkrankungen
Wie entwickelt sich ein Furunkel?
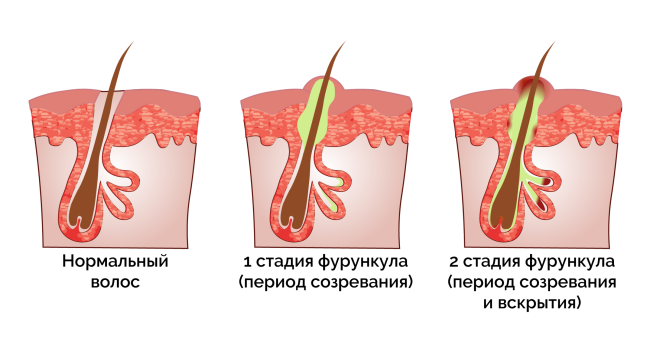
- Ein geschwollenes und schmerzhaftes Knötchen (Infiltrat) mit einer leuchtend roten Farbe.
- Flüssigkeitsansammlung in einem geschlossenen Hohlraum, die sich durch ein fluktuierendes (kräuselndes) Zeichen in der Mitte des Knötchens bemerkbar macht.
- Bildung eines eitrig-nekrotischen Kerns (Basis des Haares umgeben von Eiter und abgestorbenem Gewebe).
- Öffnung der Furche mit Ablösung der eitrig-nekrotischen Masse.
Veränderung der Augenrefraktion
Myopie – Eine Brechungsstörung des Auges, bei der eine Person Schwierigkeiten hat, weit entfernte Objekte zu sehen. Bei der Myopie bleibt das Bild vor der Netzhaut stehen. Symptome: schlechtes Erkennen von Gegenständen in der Ferne, Unbehagen, schnelle Ermüdung der Augen, Druckschmerz im Schläfen- oder Stirnbereich.
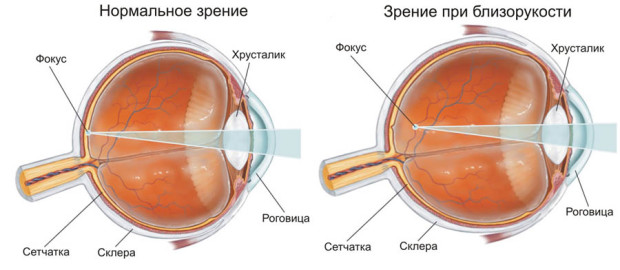
Kurzsichtigkeit
Kurzsichtigkeit (Hyperopie) – Hierbei handelt es sich um eine Refraktionsstörung, bei der das Bild hinter der Netzhaut gelesen wird, und ist das Gegenteil der Kurzsichtigkeit. In diesem Fall kann der Patient sowohl nahe als auch ferne Objekte nicht gut sehen. Symptome: Sehr häufig tritt Nebel vor den Augen auf, manchmal schielt der Patient.
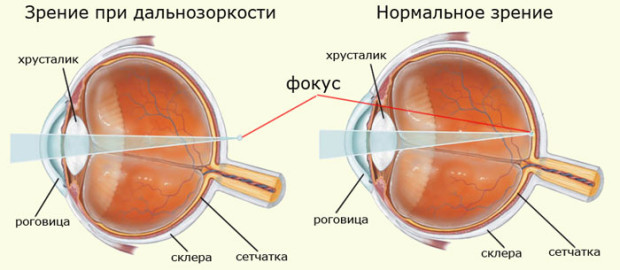
Weitsichtigkeit
Astigmatismus – Diese Störung ist durch die Unfähigkeit gekennzeichnet, Lichtstrahlen auf der Netzhaut zu bündeln. Sie tritt meist bei Menschen mit physiologischen Störungen der Sehorgane auf: Hornhaut, Linse. Symptome: verschwommenes und undeutliches Sehen, schnelle Ermüdung, häufige Kopfschmerzen, Anspannung der Augenmuskeln beim Sehen.
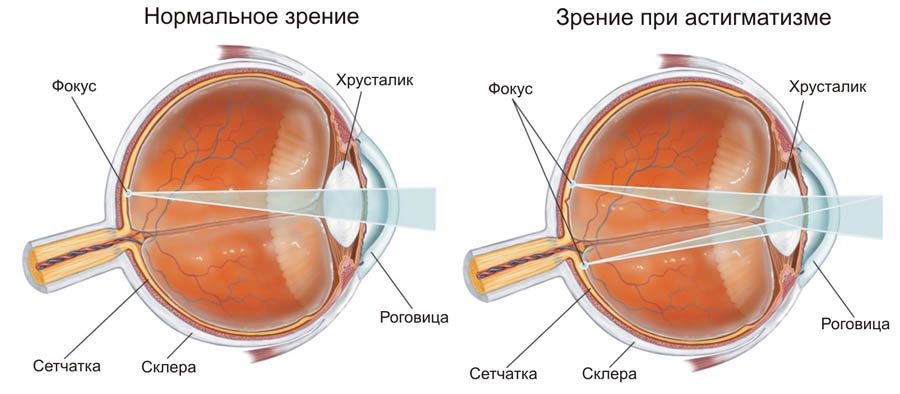
Astigmatismus
Andere Augenkrankheiten
Nystagmus – Unkontrollierte oszillierende Bewegungen der Augäpfel.
Lazy-Eye-Syndrom oder Amblyopie – ist eine Störung, bei der das Auge aufgrund einer Muskelschädigung nicht mehr funktioniert und sich nicht mehr bewegt.
Anisokorie – Eine Diskrepanz in der Pupillengröße. Sie tritt hauptsächlich als Folge verschiedener Augenverletzungen auf. Sie geht mit akuter Lichtempfindlichkeit und vermindertem Sehvermögen einher. Manchmal deutet diese Pathologie auf eine Verletzung einer der Gehirnabteilungen – des Kleinhirns – hin.

Anisokorie
Episkleritis – Ein entzündlicher Zustand, der sich im Episkleralgewebe bildet. Zunächst kommt es zu einer Rötung in der Nähe der Hornhaut, dann schwillt dieser Bereich an. Symptome: Unbehagen, helles Licht blendet die Augen. Bindegewebsausfluss kann auftreten. In den meisten Fällen bildet sich die Episkleritis spontan zurück.
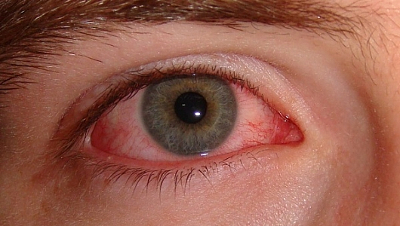
Episkleritis
Aniridie – Vollständiges Fehlen der Regenbogenhaut des Auges.
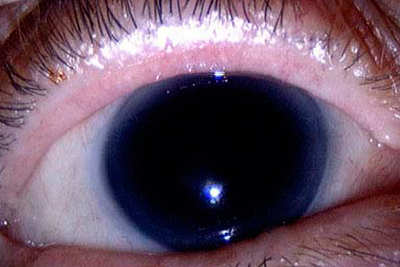
Aniridie
Polychorie – Ein Augenfehler, bei dem eine Person mehr als eine Pupille hat.
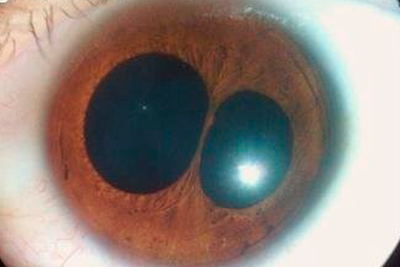
Polychorie
Ophthalmoplegie – Ein Zustand, bei dem die Nerven im Auge, die für die Bewegung des Auges verantwortlich sind, nicht mehr richtig funktionieren. Dies führt zu Lähmungen und der Unfähigkeit, die Augäpfel zu drehen. Symptome: Die Augen sind der Nase zugewandt; diese Position sollte nicht verändert werden.
Lesen Sie mehr:- Das Sprunggelenk, in dem sich die Person befindet.
- Das Sprunggelenk, in dem sich die Person befindet.
- Eine Person geht auf Zehenspitzen.
- Foto des Beins einer Person mit einer Beschreibung.
- Der Würfel, auf dem der Knöchel einer Person eingezeichnet ist.
- Das Marfan-Syndrom auf einen Blick.
- Wie man einen Klumpfuß entfernt.
- Warum entwickelt ein Kind einen Klumpfuß?.
