Die tibio-calfale Syndesmose ist die Verbindung zwischen den distalen Tibia- und Fibulaepiphysen. Sie wird von drei Bändern gebildet: dem vorderen und hinteren Ligamentum tibio-calfale inferior und dem Ligamentum interossea tibio-calfale. Ein viertes Band (das Ligamentum tibiale inferior transversum) ist Teil des Ligamentum tibiale inferior posterior, obwohl einige Autoren diese Bänder getrennt voneinander betrachten. Obwohl die Syndesmose technisch gesehen ein Gelenk ist, beschreibt die meiste Literatur die Syndesmoseverletzung als eine Verletzung dieser Bänder. Wir sind der gleichen Meinung.
- RU2187269C1 – Verfahren zur Behandlung eines distalen intertibialen Syndesmoserisses – Google Patents
- Bilder
- Anatomie
- Inferiores tibiofibuläres Ligament
- Vorderes inferiores Tibiaband
- Diagnose und Behandlung
- Quellen:
- Arten des eingeklemmten unteren Rückennervs bei Männern und Frauen
- Diagnose der Dorsopathie
- Ruptur der Syndesmose distal intertibial
- Folgen einer gerissenen Syndesmose des Sprunggelenks
- Behandlungsmethoden
- Kostenlose ärztliche Beratung und Diagnose
- Zeitschrift für Trauma Vol. 11, Nr. 4, 2010
- Wie kommt es zu Verletzungen des Sprunggelenks?
- Symptome von Bänderrissen
- ICD-10
- Ursachen der Synostose
- Angeborene Synostose
- Posttraumatische Synostose
- Interkorporale Syndesmoseverletzung – Behandlung in St. Petersburg (SPb)
- Preise für die Behandlung der intertibialen Syndesmoseverletzung in St. Petersburg (SPb)
RU2187269C1 – Verfahren zur Behandlung eines distalen intertibialen Syndesmoserisses – Google Patents
Veröffentlichungsnummer RU2187269C1 RU2187269C1 RU2001100640A RU2001100640A RU2187269C1 RU 2187269 C1 RU2187269 C1 RU 2187269C1 RU 2001100640 A RU 2001100640A RU 2001100640A RU 2001100640 A RU2001100640 A RU 2001100640A RU 2001100640A RU 2187269 C1 RU2187269 C1 RU 2187269C1 Behörde RU Russland Stand der Technik Stichworte vorderer Schienbeinkanal vorderes Sprunggelenk Datum des Standes der Technik 2001-. 01-09 Anmeldenummer RU2001100640A Andere Sprachen Englisch ( en ) Erfinder Р. М. Сабиров В.В. Никитин Р.И. Еникеев А.В. Конев Original Assignee Конев Андрей Владимирович Prioritätsdatum (Das Prioritätsdatum ist eine Annahme und stellt keine rechtliche Schlussfolgerung dar. Google hat keine rechtliche Analyse durchgeführt und übernimmt keine Gewähr für die Richtigkeit des angegebenen Datums). 2001-01-09 Datum der Einreichung 2001-01-09 Datum der Veröffentlichung 2002-08-20 2001-01-09 Anmeldung eingereicht von Конев Андрей Владимирович eingereicht Kritische Конев Андрей Владимирович 2001-. 01-09 Priorität zu RU2001100640A Priorität Kritisches Patent/RU2187269C1/ru 2002-08-20 Anmeldung erteilt Kritisch 2002-08-20 Veröffentlichung RU2187269C1 Veröffentlichung Kritisches Patent/RU2187269C1/ru
- Espacenet
- Globale Dokumentation
- Diskussion
- 2100003423 Anatomie des Sprunggelenks 0.000 Ansprüche Zusammenfassung Beschreibung 38
- 2100002303 Anatomie des Schienbeins 0,000 Vorbehalte abstrakte Beschreibung 18
- 210000000988 Anatomie des Knochens und des Sprunggelenks 0.000 Angaben Beschreibung 34
- 230000015572 Biosyntheseprozess Wirkungen 0,000 Ansprüche Beschreibung 3
- 238000005755 Erzeugungsreaktion Methoden 0.000 Beschreibung der Ansprüche 3
- 2100001149 Unteres Schienbeingelenk Anatomie 0,000 Schadenbeschreibung 3
- 239000003814 Arzneimittel Substanzen 0.000 abstrakte Beschreibung 3
- 230000000399 Orthopädie Wirkungen 0,000 abstrakte Beschreibung 3
- 230000000694 Wirkungen Wirkungen 0.000 abstrakte Beschreibung 2
- 230000000903 Blockierung Wirkungen 0,000 abstrakte Beschreibung 1
- 2390000126 Substanz Wirkungen 0,000 abstrakte Beschreibung 1
- 238000002560 therapeutisches Verfahren Methoden 0.000 Zusammenfassung 1
- 2100001737 Anatomie des Sprunggelenks 0.000 Beschreibung 11
- 2100002683 Anatomie des Fußes 0,000 Beschreibung 7
- 2100003906 Anatomie des Schienbeinkopfes 0.000 Beschreibung 6
- 2100003041 Anatomie der Bänder 0,000 Beschreibung 5
- 206010022114 Traumabedingte Erkrankungen 0.000 Beschreibung 4
- 206010023204 Gelenkverrenkungen Krankheiten 0.000 Beschreibung 4
- 2100002082 Anatomie des Wadenbeins 0.000 Beschreibung 3
- 229920004936 Lavsan® Polymere 0.000 Beschreibung 3
- 239000005020 Polyethylenterephthalat-Stoffe 0.000 Beschreibung 3
- 2100002414 Anatomie der Beine 0.000 Beschreibung 2
- 2100004417 Anatomie der Kniescheibe 0.000 Beschreibung 2
- 208000002847 Wundchirurgie 0,000 Beschreibung 2
- 2100004233 Anatomie des Fersenbeins 0,000 Beschreibung 2
- 2100002435 Anatomie der Sehnen 0,000 Beschreibung 2
- 238000006073 Methoden der Verrenkungsreaktion 0.000 Beschreibung 2
- 239000011505 Gipssubstanzen 0,000 Beschreibung 2
- 210000000456 Anatomie des Sprungbeins 0,000 Beschreibung 2
- 210000002808 Anatomie des Bindegewebes 0.000 Beschreibung 1
- 206010011376 Krankheiten der Wirbelsäule 0.000 Beschreibung 1
- 2100003414 Anatomie der Gliedmaßen 0.000 Beschreibung 1
- 206010018987 Hämorrhagische Erkrankungen 0.000 Beschreibung 1
- 210000001503 Anatomie der Gelenke 0.000 Beschreibung 1
- 2100003141 Anatomie der unteren Gliedmaßen 0.000 Beschreibung 1
- 206010030113 Ödemkrankheiten 0.000 Beschreibung 1
- 2100003491 Anatomie der Haut 0.000 Beschreibung 1
- 2100003371 Anatomie der Zehen 0.000 Beschreibung 1
- 2300002146 Beidseitige Wirkung 0.000 Beschreibung 1
- 23000052 Vergleichende Effekte 0.000 Beschreibung 1
- 2300001054 Kortikale Wirkungen 0.000 Beschreibung 1
- 238000002316 Schönheitschirurgie Methoden 0.000 Beschreibung 1
- 238000003745 Diagnose Methoden 0.000 Beschreibung 1
- 229940079593 Medikamente Medikamente 0.000 Beschreibung 1
- 2300003203 Tägliche Auswirkungen 0.000 Beschreibung 1
- 238000002955 Isolierung Methoden 0.000 Beschreibung 1
- 2100001699 Anatomie der unteren Gliedmaßen 0.000 Beschreibung 1
- 239000002184 Metallische Stoffe 0.000 Beschreibung 1
- 238000010606 Standardisierungsmethoden 0.000 Beschreibung 1
- 238000002559 Palpationsmethoden 0.000 Beschreibung 1
- 239000004033 Kunststoffe Stoffe 0.000 Beschreibung 1
- 2100001519 Gewebe Anatomie 0.000 Beschreibung 1
- 230000001228 Trophische Effekte 0.000 Beschreibung 1
Bilder
Die Erfindung betrifft die Medizin, insbesondere die Orthopädie und Traumatologie, und kann zur Behandlung eines Risses der distalen intertibialen Syndesmose verwendet werden. Es wird ein posteriorer Kanal in der Tibia von innen nach außen gebildet, der sich hinter dem Außenknöchel erstreckt. Bildung eines zweiten knöchernen Kanals im Außenknöchel von hinten nach vorne in der Sagittalebene. Bilden Sie einen anterioren Kanal in der Tibia von außen nach innen mit einer Öffnung vor dem Außenknöchel. Führen Sie das Transplantat durch den hinteren Kanal, bis das größere Knochenfragment verkeilt ist. Führen Sie das Transplantat durch den zweiten Kanal und in den vorderen Kanal. Am Ausgang des anterioren Kanals wird das Transplantat maximal gedehnt und mit der Tibia vernäht. Diese Methode verhindert eine Instabilität des Interkondylargelenks. 3, Abb.
Anatomie
Die tibiofibuläre Syndesmose spielt eine wichtige Rolle für die Stabilität des Sprunggelenks. Um diese Region besser behandeln zu können, müssen wir ihre Anatomie kennen.
Inferiores tibiofibuläres Ligament
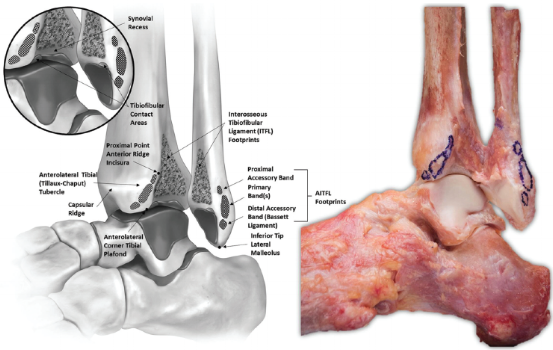
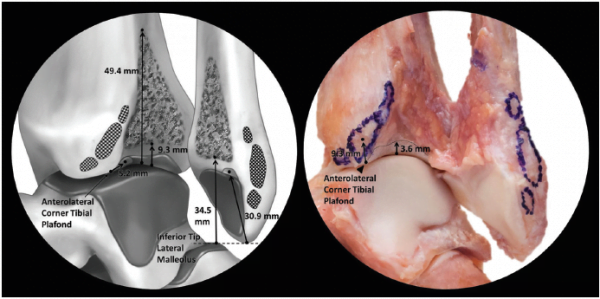
Das Ligamentum tibiofibularis inferior (AITFL) beginnt am vorderen Tuberculum der distalen Tibiaepiphyse (9,3 mm oberhalb ihres unteren Randes), verläuft in einem Winkel von 35° schräg nach unten und setzt an der vorderen Fläche des Außenknöchels an (30,5 mm oberhalb seines unteren Randes). Das Band besteht aus 3-5 Bändern, je nach individueller Anatomie. Zusammen bilden sie ein Trapez mit kurzen Zusatzfasern proximal und langen Hauptfasern distal.
Vorderes inferiores Tibiaband
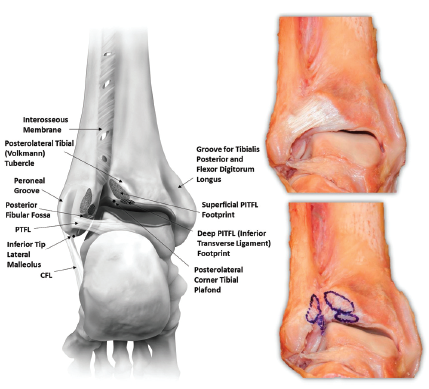
Das hintere tibiofibuläre Band (PITFL) ist ebenfalls trapezförmig. Es ist eine Verlängerung der darüber liegenden Membrana interossea. Das hintere tibiofemorale Unterschenkelband besteht aus zwei Teilen, dem oberflächlichen und dem tiefen Band. Das tiefe Band wird oft als Ligamentum tibiofemorale inferior transversum bezeichnet. Die oberflächlichen Fasern beginnen an der posterolateralen Tuberositas der distalen Tibiaepiphyse (8 mm oberhalb ihres unteren Randes) und setzen an der hinteren Fläche der Fibula (26,3 mm oberhalb ihres unteren Randes) an. Die tiefen Fasern sind dichter und ihre Ansatzstellen an der Tibia haben eine ovale Form.
Diagnose und Behandlung
Da wir nun die Anatomie dieser Region kennen, muss unsere Behandlung spezifischer sein. Insbesondere müssen wir in der Lage sein, das Ligamentum tibiale anterior inferior (AITFL) zu ertasten, ebenso wie die Bänder der Fußwurzel: das Ligamentum tibialis anterior (ATFL), das Ligamentum tibialis posterior (PTFL) und das Ligamentum calcaneum (CFL). Die meisten Physiotherapeuten tasten nur die distale Epiphyse des Wadenbeins ab, um eine mögliche Fraktur auszuschließen und festzustellen, welches talare Band beschädigt ist. Wir müssen jedoch auch die vordere mediale Oberfläche des Wadenbeins und das vordere inferiore tibiofibuläre Band auf Schwellungen und Schmerzen überprüfen. Treten in diesem Bereich Schmerzen auf, handelt es sich höchstwahrscheinlich um eine Verrenkung der Syndesmose und der Seitenbänder des Sprunggelenks. In diesem Fall sollte das Wadenbein gegen das Schienbein gedrückt und der Talusbereich stabilisiert werden. Der Patient sollte eine Dorsalflexion des Fußes vermeiden (z. B. bei tiefen Kniebeugen oder Wadenstreckungen).
Dieses Video demonstriert das Taping des Sprunggelenks. Diese Technik wurde von Brian Mulligan entwickelt. Diese Art von Taping wird bei Menschen nach einer Verstauchung des Sprunggelenks angewendet. Ziel ist es, die Syndesmose des distalen Teils des Schienbeins neu zu positionieren, was zu einer deutlichen Vergrößerung des Bewegungsumfangs und einer Verringerung der Schmerzen führt.
Quellen:
Ebraheim, N. A., Taser, F., Shafiq, Q., & Yeasting, R. A. (2006). Anatomische Bewertung und klinische Bedeutung der tibialen Syndesmosebänder. Chirurgische und radiologische Anatomie, 28(2), 142-149.
Golano, P., Vega, J., de Leeuw, P. A. J., Malagelada, F., Manzanares, M. C., Gotzens, V., & van Dijk, C. N. (2016). Anatomie der Bänder des Sprunggelenks: ein bildhafter Essay. Knee Surgery Sports Traumatology Arthroscopy, 24(4), 944-956.
Arten des eingeklemmten unteren Rückennervs bei Männern und Frauen
Die Klassifizierung basiert auf der Dauer der Symptome und dem Zeitpunkt ihres Auftretens. So kann die Kompression der Rückenmarkswurzel in drei Typen eingeteilt werden: akut (tritt plötzlich auf und hält 1 Monat an), subakut (die Symptome halten 3 Monate an) und chronisch (hält länger als 3 Monate an).
Ein eingeklemmter Nerv im unteren Rücken ist ein stechender Schmerz, der sehr schwer zu ertragen ist. Er kann in das Gesäß oder das Bein ausstrahlen. Einige Teile der unteren Gliedmaßen sind gefühllos, es kommt zu Muskelschwäche, die bisherige Empfindlichkeit der Beine ist beeinträchtigt, und es kommt zu Bewegungseinschränkungen im Rückenbereich.
Die Schmerzen können sich auch in Form von stechenden Krämpfen und starken Rückenschmerzen äußern. Das Ausmaß der Schmerzen nimmt mit jedem Tag zu. Dies ist darauf zurückzuführen, dass sich die Beschwerden der verschiedenen Nervenwurzeln in einer einzigen, sehr problematischen Nervenwurzel konzentrieren. Außerdem pulsiert die Wirbelsäule dadurch noch stärker.
Bei einem Bandscheibenvorfall sind die Symptome eines eingeklemmten Nervs etwas anders. In einem ruhigen Zustand ist der Schmerz zum Beispiel leicht, aber anhaltend. Wenn der Betroffene plötzlich niest, hustet oder sich körperlich betätigt, nimmt der Schmerz deutlich zu. Wenn man sich jedoch mit angewinkelten Beinen hinlegt, hört der Schmerz auf.
Was sind die Symptome eines eingeklemmten Nervs in der Wirbelsäule? Wenn ein Radius in einem anatomischen Kanal zusammengedrückt wird, nimmt der Schmerz nicht schnell, sondern langsam zu. Er breitet sich allmählich auf die Beine, den gesamten Rücken und das Becken aus. Der Versuch, sich in eine liegende Position zu begeben, hilft oft nicht, den Schmerz zu stoppen. In dieser Situation sollten Sie sich einfach aufrecht hinsetzen. Dann lässt der Druck auf den Radiusknochen nach und die Beschwerden verschwinden.
Je nachdem, auf welcher Ebene der Wirbelsäule die Dorsopathie aufgetreten ist, können weitere Symptome einer Steifheit des Radiusgelenks auftreten. Eine Kompression auf Höhe von L3 führt beispielsweise zu einem Gefühlsverlust in den Knien und Unterschenkeln. Eine Kompression auf der Höhe von L5 führt zu einer verminderten Empfindung im inneren Teil des Fußes und des Schienbeins (äußerer Teil des Schienbeins).
Diagnose der Dorsopathie
Zunächst führt der Arzt eine umfassende Untersuchung durch. Untersucht den unteren Rücken visuell, drückt auf die verschiedenen Ebenen und identifiziert schmerzhafte Bereiche, hört sich die Beschwerden der Person und ihre Geschichte des Auftretens/der Entwicklung der Pathologie an. Nächste Schritte:
- Anschließend bittet der Arzt den Patienten, verschiedene körperliche Übungen durchzuführen, um die Reaktion der Nervenwurzel und des gesamten Rückenmarks zu ermitteln.
- Anschließend untersucht er sorgfältig den Zustand der Haut an der Stelle, an der der Druck ausgeübt wurde.
- Er führt eine neurologische Untersuchung durch.
- In den meisten Fällen reichen diese Maßnahmen aus, um eine genaue Diagnose zu stellen. Der Arzt kann jedoch Röntgenaufnahmen in zwei Projektionen (seitlich und direkt) anfertigen lassen.
- Er kann auch eine MRT- oder CT-Untersuchung veranlassen.
- Besteht der Verdacht, dass das Rückenmark komprimiert ist, wird der Arzt eine Myelographie und eine Elektroneuromyographie empfehlen.
Diese Untersuchungen müssen mit modernen medizinischen Geräten durchgeführt werden, damit keine falschen Informationen gewonnen werden. Die Klinik von Dr. Long (in Moskau) verfügt über innovative Diagnosegeräte für die Untersuchung einer Person mit einer komprimierten Nervenwurzel im Bereich der Wirbelsäule.
Chefarzt Chiropraktiker, Osteopath, chiropraktischer Neurologe
Erfahrung seit 18 Jahren In unserer Klinik wenden wir erfolgreich eine breite Palette von Techniken an, darunter sowohl traditionelle als auch modernste Behandlungsmethoden. Unsere Spezialisten beherrschen eine Vielzahl von Techniken: Craniosacral-Therapie, post-isometrische Entspannung, Palsing, Myofascial Release, Kurz- und Langarmtechniken usw.
- Ausbildung zum Chiropraktiker an der weltberühmten Charité in Deutschland im Jahr 2003,
- Ausbildung in Chiropraktik in Los Angeles, New York (USA, 2015).
- Studium der Behandlung von großen Bandscheibenvorfällen bei dem Leiter der Abteilung für Wirbelsäulenurologie, Tsib V.
- Er hat die besten der bekannten Techniken in einer eigenen Methode zusammengefasst, die in schwierigen Fällen wirklich hilft.
Ruptur der Syndesmose distal intertibial
Die Ruptur der Syndesmose kann partiell oder vollständig sein. Bei einer partiellen Ruptur der intertrochantären Syndesmose ist es noch möglich, sich selbstständig zu bewegen. Dies verursacht jedoch starke Schmerzen. Auf dem Röntgenbild ist keine wesentliche Trennung von Schien- und Wadenbein zu erkennen.
Eine vollständige Ruptur der distalen Syndesmose ist durch eine Trennung der Tibia- und Fibulakondylen um 4 cm oder mehr gekennzeichnet. Der Patient ist nicht in der Lage, ohne Hilfe zu gehen. Es besteht eine erhebliche Deformität des Sprunggelenks.
Ein distaler intertibialer Syndesmoseriss ist eine Verletzung, die sofortige medizinische Hilfe durch einen Unfallchirurgen erfordert. Es ist nicht möglich, eine solche Verletzung aus eigener Kraft zu heilen. In schweren Fällen kann eine Operation erforderlich sein.
Folgen einer gerissenen Syndesmose des Sprunggelenks
Die Syndesmose des Sprunggelenks ist die wichtigste anatomische Struktur, um die Knochen dauerhaft zu fixieren und in einer stabilen Position in der Gelenkkapsel zu halten. Durch sie verlaufen große Blutgefäße und Nerven. Sie versorgen das Gewebe des Fußes und der Zehen mit Blut und Nährstoffen.
Daher werden bei einem Syndesmosebruch des Sprunggelenks häufig die folgenden Arten von Nebenwirkungen beobachtet:
- Störung der Weichteiltrophik, die in schweren Fällen zu Nekrosen und der Entwicklung von trockenen Gangrän führen kann, trophische Geschwüre, in milderen Fällen beginnt sich die Haut zu schälen und es kommt zu einem Bruch der Integrität der Haut, es kommt zu einer blassen Farbe und einer Verringerung der Intensität der Pulsation;
- Unterbrechung der Innervation des Fußgewebes, einschließlich der Muskeln, was zu Paresen, Lähmungen und sogar Atrophie (verminderte Muskelkraft und fehlende Beweglichkeit der Zehen) führen kann;
- Instabile Stellung der Knochenköpfe im Sprunggelenk, was zur Entwicklung einer deformierenden Arthrose führt;
- Erhöhte Dämpfungslast auf andere Sehnen und Bänder im Bereich des Sprunggelenks;
- Lahmheit, eingeschränkte Beweglichkeit, Kontrakturen.
Ein vollständiger Riss der Syndesmose des Sprunggelenks kann zu einer vollständigen Trennung der Tibia- und Femurkondylen führen, wenn er nicht rechtzeitig behandelt wird. Dies führt zu einer schweren Deformierung der unteren Gliedmaßen und zum Verlust der Beweglichkeit des Gelenks. Die betroffene Person kann für den Rest ihres Lebens behindert sein.
Behandlungsmethoden
Die moderne Traumatologie und Orthopädie verfügt über ein reichhaltiges Arsenal an Behandlungsmöglichkeiten für dieses Problem. Zu den wirksamsten Techniken gehören:
- Standard-Arthroskopie. Sie ermöglicht die Beurteilung des Zustands der geschädigten Gewebe, die Bestätigung der Syndesmoseverletzung und die Identifizierung begleitender Risse, z. B. des benachbarten Knorpels oder des Deltabandes.
- Tendoplastik, die die Wiederherstellung des Sprunggelenks gewährleistet. Bei diesem Verfahren werden Kanäle in das Schienbein gebohrt, in die der Arzt ein neues Band einpflanzt.
- Eine Spange und eine Kompressionsschraube, mit denen die Schienbeinknochen fixiert und ruhiggestellt werden, schließen eine Verschiebung und Versteifung aus.
- Das ‚Knopfsystem‘ ist eine Methode, die die physiologische Beweglichkeit im Gelenkbereich erhält und die Voraussetzungen für die Heilung des Bandapparats schafft.
Die Endobutton-Vorrichtungen sind in Bezug auf die Fixierung den Schrauben nicht unterlegen, aber sie ermöglichen den Patienten eine schnelle Rehabilitation, so dass sie schnell in ihr normales Leben zurückkehren können, ohne dass Schrauben entfernt werden müssen.
Während der Operation berücksichtigt der Chirurg die Möglichkeit schwerer Gefäßerkrankungen und das Risiko einer Thrombose in den unteren Gliedmaßen. Gegebenenfalls verschreibt er Medikamente, um den Stoffwechsel und die Integrität der Gefäßwände zu verbessern. Ein Komplex aus chirurgischen und pharmakologischen Behandlungen hilft dem Patienten, so schnell wie möglich wieder gesund zu werden.

Der Erfolg der Behandlung hängt zu 90 % von der Erfahrung und Qualifikation des Arztes ab.
Kostenlose ärztliche Beratung und Diagnose
Während der Konsultation führen wir eine gründliche Diagnose der gesamten Wirbelsäule und jedes ihrer Segmente durch. Wir stellen genau fest, welche Segmente und Nervenwurzeln betroffen sind und die Schmerzsymptome verursachen. Als Ergebnis der Konsultation geben wir detaillierte Behandlungsempfehlungen und verordnen bei Bedarf zusätzliche Diagnostik.
Wir führen eine Funktionsdiagnose der Wirbelsäule durch
Wir führen eine Manipulation durch, die zu einer deutlichen Schmerzlinderung führt.
Wir stellen ein individuelles Behandlungsprogramm auf.

Da es sich bei einem Knöchelbruch um eine intraartikuläre Verletzung handelt, ist bei intraartikulären Verletzungen neben der Hilfe eines Unfallchirurgen immer auch ein Rehabilitator erforderlich.
Dies ist in der Winterzeit viel häufiger der Fall. Frakturen des Sprunggelenks sind daher die häufigste Winterverletzung. Der Fuß kann nach außen und nach innen verdreht sein. In der Regel handelt es sich bei einem Knöchelbruch um eine Kombination aus Band- und Knochenverletzungen, wobei Bandverletzungen eine ebenso große Rolle spielen wie Knochenverletzungen und Knochenbrüche. Die Möglichkeit einer konservativen oder operativen Behandlung hängt von dieser Kombination aus Weichteilverletzung und Knochenbruch ab.
Bei einer Knöchelfraktur ist es wichtig, so schnell wie möglich einen Arzt aufzusuchen. Eine korrekte Diagnose ist hier wichtig, denn Knöchelbrüche können sehr, sehr unterschiedlich sein. Es ist wichtig, die Meinung eines Spezialisten einzuholen, ob und wie operiert werden muss.
Was die Anatomie des Sprunggelenks betrifft, so gibt es den Außenknöchel, der eine natürliche Verlängerung des Wadenbeins ist, und den Innenknöchel, an dem das Schienbein endet. Der Außenknöchel und der Innenknöchel bilden zusammen mit dem Schienbein die so genannte Gabel des Sprunggelenks. In diesem Foramen befindet sich der Talus, dessen Hauptbewegungen die Beugung und Streckung sind. Der menschliche Fuß kann sich nach außen und innen drehen, supinieren oder pronieren, d. h. nach innen oder außen beugen, aber nur innerhalb bestimmter Grenzen. Wenn diese Grenzen gewaltsam und ungewollt verletzt werden, kommt es zu einem Bruch. Z. B. rutscht eine Person aus, das ganze Gewicht lastet auf einem Fuß – der Knochen kann die Last nicht tragen. Manchmal wird von einer Triquetralfraktur und einem ‚hinteren Sprunggelenk‘ gesprochen. In Wirklichkeit gibt es so etwas wie einen hinteren Knöchel nicht. Aber es gibt diesen Begriff, weil es starke hintere interkondyläre Syndesmosebänder gibt, die an der Rückseite des Schienbeins befestigt sind. Dies wird manchmal auch als Folkman’sches Dreieck bezeichnet. Bei manchen Verletzungen sind die Bänder stärker als der Knochen und das Folkman-Dreieck wird abgerissen. In diesem Fall spricht man von einer Fraktur des Dreiecks.
Zeitschrift für Trauma Vol. 11, Nr. 4, 2010
Auf der Grundlage der Literatur wurde die Funktion der Syndesmose intertibial unter dem Gesichtspunkt der Stabilität des Sprunggelenks analysiert. Die Schlussfolgerung lautet, dass es bei der Behandlung von Sprunggelenksverletzungen, die mit einer Schädigung der Syndesmosis intertibialis einhergehen, notwendig ist, die Beweglichkeit der Fibula gegenüber der Tibia zu erhalten.
Auf der Grundlage der Literatur wird die Funktion der Syndesmosis intertibialis unter dem Gesichtspunkt der Stabilität des Sprunggelenks analysiert. Es wird der Schluss gezogen, dass es bei der Behandlung von Sprunggelenksverletzungen, die mit einem Riss der Syndesmosis intertibialis einhergehen, notwendig ist, die Bewegung der Fibula relativ zur Tibia zu erhalten.
Auf der Grundlage von Literaturdaten wird die Funktion der Tibiasyndesmose unter dem Aspekt der Stabilität des Sprunggelenks analysiert. Es wird die Schlussfolgerung gezogen, dass bei der Behandlung von Sprunggelenksverletzungen mit tibialer Syndesmoseverletzung die Beweglichkeit der Fibula anstelle der Tibia erhalten werden muss.
Das Sprunggelenk ist ein echtes Synovialgelenk mit komplexer Konfiguration und unregelmäßiger Form, das zwischen dem Schienbein und dem Fußknochen liegt. Das Schienbein und das Wadenbein sind distal durch eine Bindegewebsformation, die intertibiale Syndesmose, verbunden, die in ihrer Länge mit der Membrana interossea verbunden ist [1,2].
Obwohl die anatomischen und funktionellen Merkmale des Sprunggelenks bereits ausführlich beschrieben wurden, wird die Frage der Beweglichkeit des distalen Intertibialgelenks und seiner Rolle für die Funktion des Sprunggelenks in der Literatur nur sporadisch behandelt. Diese Frage stellt sich in der Regel im Zusammenhang mit der Gültigkeit von Behandlungstaktiken für Sprunggelenksverletzungen mit gerissener Syndesmose [35]. Kliniker haben anhand von Röntgenaufnahmen, Ultraschalluntersuchungen und experimentellen Studien an Leichen wiederholt nachgewiesen, dass die Tibia beweglich ist. Diese Beweglichkeit beträgt etwa 2,3 mm und kann überprüft werden (6,7). Diese Daten haben zusammen mit anatomischen Daten über die Struktur des Talusblocks ein starkes Konzept der anterioren Beweglichkeit des Schienbeins ergeben, das auf den Breitenunterschied des Talusblocks zurückzuführen ist, der im vorderen Bereich etwas breiter und im hinteren Bereich schmaler ist. Wenn der Fuß gestreckt wird, neigt das Talus daher dazu, die Tibia auseinander zu drücken. Entgegen der Meinung des Klinikers, dass eine anteriore Beweglichkeit des Schienbeins besteht, wird von Anatomen allgemein anerkannt, dass eine Rotationsbeweglichkeit des Wadenbeins sowie eine vertikale Beweglichkeit des Schienbeins vorhanden ist (8-10). Während die Frage nach dem Vorhandensein von Beweglichkeit in der interkondylären Syndesmose also positiv beantwortet werden kann, bleibt die Frage nach ihrer Art und ihrem Zweck offen.
Wie kommt es zu Verletzungen des Sprunggelenks?
Eine Ruptur der Bänder des Sprunggelenks tritt häufig als Folge eines Sturzes oder eines Traumas bei sportlichen Aktivitäten auf. Die Bänder verlieren ihre stabilisierende Funktion, und die Patienten können sich nicht mehr wie früher bewegen. Die äußeren Bänder sind am anfälligsten für Verletzungen. Bei fast allen Seitenbandverletzungen ist das vordere Band der Hüfte verletzt.
Risikofaktoren wie Übergewicht, falsches Schuhwerk und schlechtes körperliches Training können einen Riss oder eine Verrenkung verursachen.
Symptome von Bänderrissen
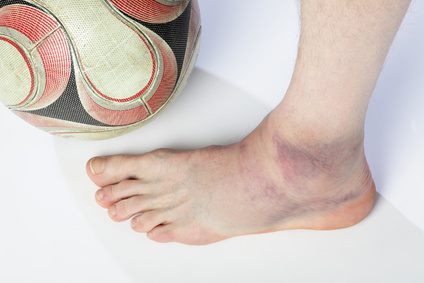
Verletzungen der äußeren Seitenbänder gehen mit starken Schmerzen und der Bildung von Hämatomen einher. © Leo, Fotolia
Bei einem Umknicken sind Schmerzen im Sprunggelenk und Schwellungen typische Symptome, die oft mit einer einfachen Verstauchung verwechselt und nicht von einem Arzt behandelt werden. Hämatome können auch als Folge von gerissenen Kniekehlenvenen auftreten. Weitere Symptome sind Schmerzen im Knöchel und die Unfähigkeit, das Bein hochzulegen. In der Regel führt die Verletzung zu einer Einschränkung der Belastbarkeit, die mehrere Tage und manchmal Wochen andauern kann.
Wenn das Opfer nicht in der Lage ist, auf dem Bein zu stehen, ist es wahrscheinlich, dass das Bein vollständig gerissen ist.
ICD-10

Eine Synostose ist die Verbindung mehrerer Knochen miteinander. Die Folgen hängen von der Lage der Synostose ab und können asymptomatisch oder sogar lebensbedrohlich sein. Die Synostose wird von der Gelenkversteifung (Ankylose) und der Versteifung von Knochenfragmenten nach einem Bruch (Konsolidierung) unterschieden. Die Synostose wird von orthopädischen Traumatologen behandelt.

Ursachen der Synostose
Natürliche Knochenspalten sind anatomisch normal, treten in bestimmten Lebensabschnitten auf und haben keine negativen Folgen. Zu den natürlichen Synostosen gehört zum Beispiel die Beckenknochenfusion bei Erwachsenen. Eine pathologische Synostose kann durch ein Trauma, eine abnorme fetale Entwicklung oder bestimmte Infektionen verursacht werden.
Bei der physiologischen Synostose handelt es sich um die normale Verschmelzung von Knochen, die während der Pubertät auftritt. Die normale Synostose tritt während der Pubertät und Adoleszenz an der Stelle der Synchondrose (knorpelige Verbindungen) zwischen den Beckenknochen, den Kreuzbeinwirbeln und den Schädelbasisknochen auf. Bei Hypergonadismus, Eunuchoidismus, Kashin-Beck-Krankheit und einigen anderen Krankheiten ist dieser Prozess verzögert oder beschleunigt, was zu Störungen des Bewegungsapparats führen kann.
Angeborene Synostose
Pathologische Verschmelzung von Knochen, die durch eine Hypoplasie oder Aplasie des Bindegewebes zwischen den Knochen verursacht wird. Am häufigsten tritt sie zwischen dem Ulnar- und dem Radialis-Knochen auf. Seltener sind die Kraniostenose (vorzeitige Verschmelzung von zwei oder mehr Schädelnähten), die Synostose des Nagels und des Mittelglieds des fünften Fingers sowie die Synostose der Handwurzelknochen. In der Literatur sind Fälle beschrieben, in denen die Fingerglieder benachbarter Finger bei Syndaktylie verschmolzen sind, mehrere normal entwickelte Rippen zusammengewachsen sind und die erste Rippe und der Rippenfortsatz der Halswirbelsäule verschmolzen sind. Beim Klippel-Feil-Syndrom entwickeln sich vertebrale Synostosen. Das Antley-Bixler-Syndrom ist durch eine Reihe von pathologischen Fusionen gekennzeichnet, darunter Kraniostenose, Tarsalsynostose, Epiphysensynostose, Karpaltunnelsynostose, Brachioradialis-Synostose und Radialkondylussynostose.
Posttraumatische Synostose
Hierbei handelt es sich um die Verschmelzung benachbarter Knochen, die durch eine Beschädigung des Knochens, des Epiphysenknorpels oder der Knochenhaut verursacht wird. Die Synostose tritt am häufigsten zwischen dem Schienbein, dem Unterarm und den angrenzenden Wirbeln auf. Die Synostose der Elle und der Speiche sowie des Wadenbeins und des Schienbeins wird in den meisten Fällen durch ein Zusammentreffen von Brüchen dieser Knochen an der Verletzungsstelle verursacht. Wirbelsäulensynostosen entstehen durch Verknöcherung des vorderen Längsbandes nach Randschaftfrakturen und Wirbelfehlstellungen.
Interkorporale Syndesmoseverletzung – Behandlung in St. Petersburg (SPb)
Das Besondere an der Behandlung dieser Verletzung ist die Bedeutung einer sofortigen Erstversorgung. Denn diese Verletzung geht mit einer starken Abweichung des Fußes zur Seite einher, was zu einer Unterbrechung der Innervation und der Blutzufuhr zu den Weichteilen führt.
Die erste Hilfe sollte darin bestehen, eine Schiene anzulegen, um das Gelenk zu immobilisieren, und es in einer ruhigen Position zu belassen, bis der Krankenwagen eintrifft.
Die Behandlung wird vom Arzt nach einer gründlichen Untersuchung verordnet. Die Diagnose wird durch Abtasten und Anamnese gestellt, da die Verletzung ‚von weitem‘ sichtbar ist.
Die Behandlung erfolgt in der Regel konservativ, d. h. mit schmerzlindernden und entzündungshemmenden Medikamenten sowie mit einer abnehmbaren Schiene, die 14 Tage lang getragen werden muss.
Wenn die Verletzung kompliziert und die Verrenkung erheblich ist, verschreibt der Arzt eine Operation: Atroskopie, Tendoplastik und andere chirurgische Eingriffe.
Diese Techniken können kombiniert werden, um das bestmögliche Ergebnis zu erzielen. Wenn wir von Plastiken sprechen, geht es um die Stärkung der Bänder mit einem Streifen der eigenen Hüftfaszie des Patienten.
Preise für die Behandlung der intertibialen Syndesmoseverletzung in St. Petersburg (SPb)
Um die Preise zu erfahren, wie viel die Behandlung einer Syndesmose-Intertrochanter-Verletzung in St. Petersburg kostet und wie viel die Operation einer Syndesmose-Intertrochanter-Verletzung kostet, rufen Sie bitte in der Klinik an oder vereinbaren Sie einen ersten Termin mit einem Spezialisten in unserer Klinik.
| Behandlung der intertrochantären Syndesmoseverletzung, Preis | 10 000-30 000 Rub. |
| Konsultation mit einem Spezialisten für die Behandlung von intertibialen Syndesmoseverletzungen, Preis | 600-1.600 RUBEL. |
- Syndesmose.
- Anatomie der Syndesmose.
- Das interkondyläre Gelenk.
- Verletzung des Ligamentum semilunare naviculare.
- Beckensubluxation.
- Das seitliche Sprunggelenk ist.
- Wadenbein.
- Wachstumszonen der Fußknochen.


