Es hat ein breites Wirkungsspektrum gegen Bakterien, Pilze und einzellige Mikroorganismen und wirkt antiviral 5 . Es wird zur Behandlung und Heilung von eitrigen Wunden eingesetzt. Angesichts des möglichen Verbrauchs des Arzneimittels (bis zu 1 Liter pro Tag) und der Kosten des Antiseptikums kann die Behandlung jedoch kostspielig sein.

- Diabetischer Fuß – Symptome und Behandlung
- Definition der Krankheit. Ursachen der Krankheit
- Die wichtigsten ‚Auslöser‘ für die Entwicklung von Geschwüren an den WY sind:
- Grundsätze der Behandlung
- Lokale Behandlung von Geschwüren
- Nekrektomie
- Behandlung der Wunde
- Ursachen von trophischen Geschwüren der Beine, Knöchel, Füße und Zehen
- Diabetische Geschwüre
- Venöse Geschwüre
- Diagnose von trophischen Geschwüren
- Ursachen und Risikofaktoren
- Risiken im Zusammenhang mit dem diabetischen Fuß
- Für Wunden im Stadium 4.
- Vorbeugung
- Warum wird beim diabetischen Fußsyndrom empfohlen, mit dem Rauchen aufzuhören?
- Klinisches Bild
- Behandlung
- Die wichtigsten Formen von trophischen Geschwüren sind.
- Behandlung von trophischen Geschwüren
- Symptome
- Diagnose
- Einteilung
- Verlauf
Diabetischer Fuß – Symptome und Behandlung
Was ist ein diabetischer Fuß? In einem Artikel von Dr. I. Esipenko, einem Gefäßchirurgen mit 38 Jahren Erfahrung, wird über die Ursachen, Diagnose und Behandlung gesprochen.
Der Artikel von Dr. Esipenko wurde von der Literaturredakteurin Margarita Tichonowa und dem wissenschaftlichen Redakteur Sergej Fedosow verfasst.

Definition der Krankheit. Ursachen der Krankheit
Diabetischer Fuß (diabetisches Fußsyndrom, DFS) ist eine schwerwiegende Komplikation des Diabetes mellitus in Form von Infektionen, Geschwüren oder der Zerstörung tiefer Gewebe, die durch eine Störung der Makrostruktur des Fußes und der Mikrozirkulation infolge der Zerstörung von Nervenenden und Nervenfasern entsteht. [10]

Die Hauptursache für DS ist Diabetes mellitus (DM). Obwohl sich das diabetische Fußsyndrom nicht vom ersten Tag an entwickelt, an dem der Blutzuckerspiegel über 7,0-8,0 mmol/l ansteigt, sollte sich jeder Patient, bei dem Diabetes diagnostiziert wird, dieser gefährlichen möglichen Komplikation bewusst sein.
Chronische Beingeschwüre treten bei Menschen mit Diabetes in 4-15 % der Fälle auf. In einigen Fällen sind sie das erste Anzeichen eines fortgeschrittenen Diabetes [10] .
Die wichtigsten ‚Auslöser‘ für die Entwicklung von Geschwüren an den WY sind:
1. das Tragen von unbequemem Schuhwerk. Jeder Fehler im Schuhwerk kann zu einer veränderten Belastung der Fußgelenke, Kompression oder Abrieb der Haut, lokaler Mikroischämie, Infiltration oder Nekrose führen:
- Ungeeignete Schuhgröße (kleiner oder größer als nötig);
- hohe Absätze und/oder hohe Absätze;
- Narben auf der Einlegesohle;
- Defekt an der Sohle;
- Nasses Schuhwerk;
- Schuhe, die nicht für die Jahreszeit geeignet sind.
2. erhöhtes Körpergewicht.. In Anbetracht der Oberfläche der Füße erhöht eine Zunahme des Körpergewichts (selbst um 1 kg) die Belastung jedes einzelnen Fußgelenks. Der am meisten gefährdete Bereich ist die Sohlenoberfläche.
3. Überwucherung der Epidermis (Oberfläche) der Haut. Dieser Prozess ist auf einen gestörten Hautstoffwechsel vor dem Hintergrund der DM zurückzuführen (unter der verdickten Epidermis – der ‚Kallus‘ in den Hautschichten – ist die Mikrozirkulation beeinträchtigt, was zu Mikroischämie und Nekrose führt).
5. Stenosen (Verengungen) und Okklusionen (Verstopfungen) der Hauptarterien. Die mangelnde Blutzufuhr zu den Füßen und unteren Extremitäten führt zu Mikro- und Makroischämie und zur Entwicklung von Gangrän der Gliedmaßen.
Grundsätze der Behandlung
Damit die Behandlung von trophischen Geschwüren bei Diabetes wirksam ist, müssen die folgenden Grundsätze beachtet werden:
- sorgfältige Vorbereitung des betroffenen Bereichs;
- Entlastung der unteren Gliedmaßen;
- Eliminierung der bakteriellen Flora;
- Kompensation der Grunderkrankung;
- Korrektur der Schwellung;
- Erkennung und Behandlung von Begleiterkrankungen, die einen vollständigen Heilungsprozess nicht zulassen (Anämie, Leberpathologie, chronische Niereninsuffizienz).
Jeder der oben genannten Schritte sollte durchgeführt werden, da dies als die ‚goldene Regel‘ in der Wundversorgung gilt. Werden die Schritte in vollem Umfang befolgt, kommt es in 90 % der Fälle zur Heilung der trophischen neuropathischen Ulzeration.
Ischämische trophische Defekte erfordern zusätzlich zu diesen Maßnahmen eine Revaskularisierung (Wiederherstellung der Blutzirkulation in der betroffenen Extremität), da der Verschluss des Gefäßlumens zu ihrer Entstehung führt.

Wenn die Wunden durch erhebliches Exsudat kompliziert sind, sind eine chirurgische Behandlung und eine Entgiftung des Körpers des Patienten erforderlich.
Lokale Behandlung von Geschwüren
Die Behandlung von trophischen Beingeschwüren bei Diabetikern umfasst allgemeine und lokale Maßnahmen. Die lokale Behandlung basiert auf den folgenden Verfahren:
Nekrektomie
Abgestorbenes Gewebe gilt als ein guter Nährboden für Bakterien. Außerdem verhindern sie den normalen Abfluss von Flüssigkeit von der Wundoberfläche und die Bildung von neuem Gewebe, das die Heilung ermöglicht. Es ist daher notwendig, nekrotische Bereiche so weit wie möglich zu entfernen.
Das Stripping kann mit Skalpell und Schere, mechanisch mit einer speziellen Maschine, die pulsierende Wasserstrahlen abgibt, oder chemisch mit proteolytischen Enzymen erfolgen. Bei einer anderen Methode legt der Arzt feuchte Verbände an, um das Abfallen des abgestorbenen Gewebes zu fördern.
Die Entfernung von Nekrosebereichen mit Skalpell und Schere ist die häufigste Option, wird aber nicht angewandt, wenn das Wundbett gelenkig ist oder wenn der trophische Defekt ischämisch ist. Bei der chirurgischen Behandlung wird der Volkmann-Löffel, ein löffelförmiges Instrument mit einer kleinen Oberfläche, verwendet. Mit ihr lassen sich nekrotische Gewebefragmente schonend entfernen, ohne Blutgefäße zu zerstören.

Wichtig: Ein trophischen Geschwüren am Bein sollte mit einer Kugelsonde untersucht werden, da eine optisch oberflächliche Läsion einen tiefen Wundkanal haben kann.
Gleichzeitig werden die Hühneraugen, die sich am Rande der Ulzeration bilden, entfernt. Dadurch wird der Druck auf die Wunde selbst verringert und die Drainage des Wundinhalts verbessert. Es gibt Fälle, in denen es notwendig ist, die Nagelplatte zu entfernen. Dies ist dann der Fall, wenn sich das Geschwür teilweise auf dem Nagelbett oder auf der Fingerkuppe befindet.
Behandlung der Wunde
Dieser Schritt in der Behandlung von diabetischen trophischen Geschwüren wird durchgeführt, um die Anzahl der Krankheitserreger auf der Oberfläche des betroffenen Bereichs zu reduzieren. Es gibt eine Reihe von Geräten, die zum Spülen verwendet werden, aber die Verwendung einer Spritze mit einer Nadel hat sich als ebenso wirksam erwiesen.
Ursachen von trophischen Geschwüren der Beine, Knöchel, Füße und Zehen
Da die Ursachen von Geschwüren sehr unterschiedlich sein können, sollten wir uns die häufigsten ansehen.
Diabetische Geschwüre
Diabetes (Diabetes mellitus) – ist eine chronische endokrine Erkrankung, die mit einer Störung des Zuckerstoffwechsels im Körper einhergeht. Solche langfristigen Störungen führen zu Veränderungen in verschiedenen Geweben unseres Körpers. Bei Diabetes kommt es häufig zu Geschwüren in den unteren Extremitäten.
Bei Diabetikern sind kleine Gefäße und Nerven geschädigt und der Gang ist beeinträchtigt, was zu übermäßigem Druck auf den Fuß führt. Dadurch wird das Weichteilgewebe stärker strapaziert und es kommt zu Geschwüren.
Die Entzündung im betroffenen Bereich kann zu einer veränderten Empfindung führen. Diabetes beeinträchtigt die Ernährung des Gewebes, was die Regeneration der Haut verlangsamt, und eine Infektion kann den Verlauf der Wunde verschlimmern. In diesem Fall vergrößert sich der Bereich der Läsion, und die benachbarte Haut und das Gewebe werden mit einbezogen.
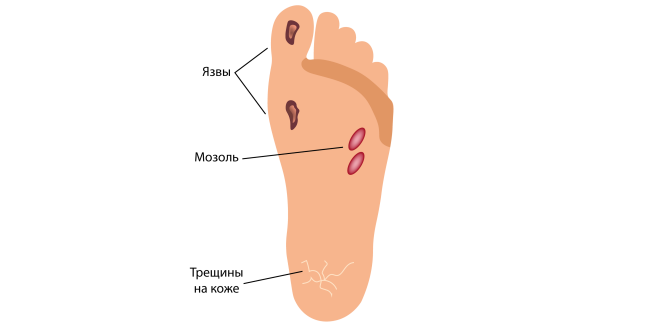
Es besteht auch die Möglichkeit, dass ischämische Verletzung (örtlich begrenzte Unterbrechung des Blutflusses), die die Wundheilung beeinträchtigt, indem sie die Versorgung mit Sauerstoff und allen für die Heilung notwendigen Komponenten reduziert.
Venöse Geschwüre
Chronische venöse Geschwüre entstehen durch die Auswirkungen eines konstant erhöhten venösen Drucks auf die Mikrozirkulation der Haut.
Alter, Fettleibigkeit, eine große Ulkusfläche und mangelnde Einhaltung der Drucktherapie wirken sich negativ auf die Ulkusheilung aus.
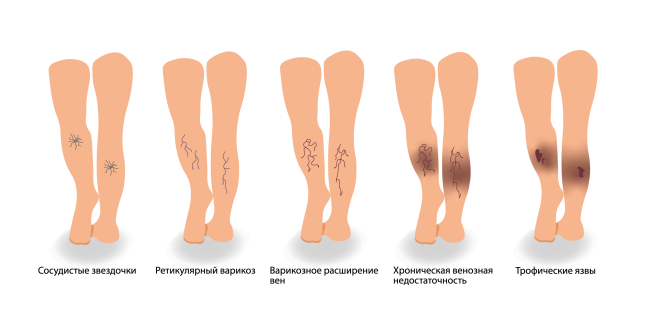
Diagnose von trophischen Geschwüren
Wenn sich ein Geschwür entwickelt, ist es wichtig, einen Phlebologen aufzusuchen, der eine umfassende Untersuchung durchführt, die in der Regel folgende Tests umfasst
- allgemeine Blutuntersuchung
- Blutzuckerspiegel
- Prothrombinzeit (die Zeit, die für die Bildung eines Blutgerinnsels benötigt wird)
- Partielle Thromboplastinzeit, ein Test zum Nachweis einer Blutgerinnungsstörung
- Nieren- und Leberfunktionstests
- Lipidprofil (zur Beurteilung des Risikos von Gefäßerkrankungen)
- Glykiertes Hämoglobin (hilft bei der Analyse des Blutzuckerspiegels über einen bestimmten Zeitraum)
- Präalbuminspiegel (hilft bei der Beurteilung des Ernährungszustands des Patienten) 5
Die Empfindlichkeit des diabetischen Fußes sollte jährlich untersucht werden 5 .
Darüber hinaus ist die Beurteilung der arteriellen Blutversorgung wichtig.
Ursachen und Risikofaktoren
Die Entstehung des diabetischen Fußsyndroms hängt mit dauerhaft erhöhten Blutzuckerwerten zusammen. Der gestörte Stoffwechsel führt zur Bildung von Ketonkörpern und toxischen Verbindungen. Mit der Zeit werden Blutgefäße, Kapillaren und Arterien gedehnt und verformt. Periphere Nerven werden geschädigt. Die Immunität des Körpers wird geschwächt. Infektionen können in offene Wunden eindringen und tiefe Entzündungen verursachen.
- Mykose. Pilzerkrankungen beschleunigen die Ausbreitung von Geschwüren in tiefere Hautschichten.
- Trauma. Aufgrund ihrer geringen Empfindlichkeit spüren die Patienten Kratzer und Verletzungen nicht.
- Beeinträchtigte Durchblutung. Niedrige Durchblutungsrate beeinträchtigt die Wundheilung.
- Neuropathische Erkrankungen. Die Leitung der Nervenenden in den Füßen ist reduziert, so dass der Patient beim Tragen von engen Schuhen kein Unbehagen verspürt. Während dieser Zeit kommt es zu Hautschäden.
- Eingewachsene Nägel. Wenn die Pediküre nicht korrekt durchgeführt wird, wächst die scharfe Nagelkante in die Haut ein und infiziert das Gewebe.
Die Risikofaktoren für Diabetes sind erhöht, wenn Komorbiditäten oder die folgenden Erkrankungen vorliegen:
- Gefäßerkrankungen – Krampfadern, Thrombose;
- Deformierte Füße – Plattfüße oder Valgusdeformität;
- Alkohol- oder Nikotinmissbrauch;
- Tragen von engem Schuhwerk mit unbequemen Schuhen. Der diabetische Fuß verschlechtert sich dadurch oft. Es bilden sich Blasen oder Wasserblasen. Wenn sie abgekratzt werden, bleibt eine Wunde zurück. Das Tragen von Schuhen erhöht das Risiko von Infektionen und Abszessen.
Endokrinologen unterscheiden zwischen drei Gruppen von Patienten. Die erste Gruppe besteht aus Diabetikern, bei denen die Pulsation der Arterien im Fuß unverändert ist und die Sensibilität erhalten bleibt. Die zweite Gruppe besteht aus Patienten, die eine Fußdeformität, keine Pulsation auf dem tragenden Teil des Fußes und eine verminderte Sensibilität aufweisen. Die dritte Gruppe umfasst Patienten mit Amputationen in der Vergangenheit.
Diabetiker mit koronarer Herzkrankheit, vaskulärer Atherosklerose, Hyperlipidämie und peripherer Polyneuropathie haben ein höheres Risiko, das Syndrom zu entwickeln.
Risiken im Zusammenhang mit dem diabetischen Fuß
Der diabetische Fuß bei Diabetes ist gefährlich, weil er sich im ersten Stadium erst nach Jahren entwickelt. Der Patient spürt keine Veränderungen, es gibt keine äußeren Symptome und es treten keine Schmerzen auf. Dies ist auf das Absterben der Nervenenden im Knöchel zurückzuführen. Nach und nach verschlimmert sich die Krankheit und die Symptome verschlimmern sich in den späteren Stadien, wenn die medizinische Therapie unwirksam ist. Wenn der Patient den Arztbesuch hinauszögert, besteht die Gefahr, dass sich ein Gangrän entwickelt. Dies kann zu einem chirurgischen Eingriff bis hin zur Amputation führen.
Am gefährlichsten ist der neuropathische diabetische Fuß. Wenn es zu Komplikationen kommt, entwickelt sich schnell ein Phlegma.
Für Wunden im Stadium 4.
- Verbinden Sie die Wunde mit Kochsalzlösung.
- Entfernen Sie abgefallenes nekrotisches Gewebe, das die Heilung behindert (verwenden Sie einen Schwammverband);
- Legen Sie einen antiseptischen Verband an, um die bakterielle Belastung der Wunde zu verringern;
- Wenn Exsudat aus der Wunde austritt, verwenden Sie einen saugfähigen Verband.
Tritt aus der Wunde ein stechender, unangenehmer Geruch aus, kann dies auf eine schwere bakterielle Infektion hinweisen. In diesem Fall sind Antibiotika erforderlich. Aber denken Sie daran: Medikamente dürfen nur von einem Arzt verschrieben werden!
Möglicherweise ist ein chirurgischer Eingriff erforderlich: die Entfernung des entzündeten Gewebes, um eine Ausbreitung der Entzündung zu verhindern. Eine Schleimbeutelentzündung kann zu Hause nicht geheilt werden. Die postoperative Wunde sollte mit Kochsalzlösung behandelt werden.
Die Verwendung von Gelen und antiseptischen Lösungen ist nicht ratsam!
Eine weitere schwerwiegende Komplikation des Diabetes ist die diabetische Osteoarthropathie oder der ‚Charcot-Fuß‘.
Mechanismus der Entstehung des Charcot-FußesDie Knochen werden brüchig und es kommt zu zahlreichen Brüchen, die der Patient aufgrund seiner verminderten Empfindlichkeit nicht spürt. Nach den Brüchen heilen die Knochen nicht mehr richtig und der Fuß verformt sich. Die Ernährung des Gewebes wird beeinträchtigt, der Druck auf den Fuß wird umverteilt und an den Druckstellen entstehen Geschwüre.
- Der betroffene Fuß muss entlastet werden, damit die Person nicht auf ihn tritt, und beim Gehen sollte der betroffene Fuß möglichst ausgeschlossen werden.
- Wenn sich eine Infektion und Entzündung entwickelt, ist eine antibakterielle Therapie erforderlich.
- Es müssen spezielle orthopädische Schuhe getragen werden.
- Operation, bei der abnorme Knochenkonglomerate entfernt werden.
Sobald Sie die ersten Symptome eines diabetischen Fußes bemerken, suchen Sie sofort einen Arzt auf!
Wenn der Fuß stark geschwollen ist, sich kastanienbraune Stellen gebildet haben, großflächige Nekrosen, geschwärzte Zehen oder Bereiche des Fußes auftreten – ist dringend ärztliche Hilfe erforderlich! Eine vollständige Operation kann erforderlich sein!
Vorbeugung
In der ambulanten Praxis ist es wichtig, Patienten zu identifizieren, die ein hohes Risiko haben, ein Fußgeschwür zu entwickeln. Den Patienten wird empfohlen, sich regelmäßig untersuchen zu lassen und auf Diabetes und gleichzeitigen Bluthochdruck und Hypercholesterinämie zu achten.
Das Tragen von speziellem orthopädischem Schuhwerk wird empfohlen. Wenn auch nur ein minimales Geschwür auftritt, ist es wichtig, einer Infektion vorzubeugen, indem man saubere Unterwäsche und Schuhe trägt, die betroffene Haut mit Antiseptika behandelt, die betroffene Gliedmaße nicht überlastet und rechtzeitig einen Arzt aufsucht, um die richtige Behandlung zu wählen.

Warum wird beim diabetischen Fußsyndrom empfohlen, mit dem Rauchen aufzuhören?
Rauchen erhöht das Risiko einer Atherosklerose der unteren Gliedmaßen, bei der sich Cholesterinablagerungen an den Wänden der Blutgefäße ablagern
und deren Lumen verengt werden. Dies führt zu einer Verschlechterung der Blutzufuhr zu den Geweben.
Dermatovenereologe, Leiter der DCD-Honorarklinik, St. Petersburg City Dermatovenereology Clinic

Trophische Geschwüre sind lang anhaltende, nicht heilende Wunden, die sich infolge einer gestörten Gewebeversorgung entwickeln. Können solche Wunden behandelt werden und wie?
Woran erkennt man ein trophisches Geschwür am Bein und was verursacht einen solchen Hautdefekt?
Merkmale und Eigenschaften von Povidon-Jod. Zu welchem Zweck wird Povidon-Jod verwendet? Gebrauchsanweisung für Betadine ® Lösung, Salbe, Zäpfchen mit Povidonjod.
Klinisches Bild
Das klinische Bild äußert sich durch ‚Schüttelfrost‘ und/oder ‚Müdigkeit‘ in den Beinen und Wadenschmerzen. Allerdings tritt das Schmerzsyndrom mit Claudicatio intermittens bei Patienten mit diabetischem Fußsyndrom viel später auf als bei Patienten mit chronischer arterieller Insuffizienz der unteren Gliedmaßen ohne Diabetes.
Bei der körperlichen Untersuchung wird eine Kühle der Haut bei Berührung festgestellt. Trophische Anomalien in Form von Pigmentflecken, Haarausfall an den unteren Extremitäten, Hautverdünnung, Ulzerationen unterschiedlicher Größe, Nagelplattendeformitäten und das Vorhandensein einer ausgedehnten Tinea pedis können ebenfalls vorhanden sein.

Abbildung 3: Diabetisches Fußsyndrom, neuroischämische Form. Verschluss der linken Schienbeinarterie. Nekrose der zweiten Zehe des linken Fußes.
Im Gegensatz zur neuropathischen Form des diabetischen Fußsyndroms kann das Schmerzsyndrom intermittierend und von unterschiedlicher Schwere sein, bis hin zu unerträglichen Schmerzen in den späteren Stadien der kritischen Ischämie.
Bei Patienten mit eitrig-arthritischen Komplikationen des diabetischen Fußsyndroms entwickeln sich destruktive Veränderungen am Fuß vor dem Hintergrund eines ‚völligen Wohlbefindens‘ und ohne Beschwerden.
Wenn die Hauptdurchblutung unterbrochen ist, bildet sich eine Nekrose des Fußbereichs nach dem angiosomalen Prinzip, d. h. eine Zonierung der Blutversorgung.
Behandlung
Ein multidisziplinärer Ansatz ist die wichtigste Strategie zur Behandlung von abszesszerstörenden Läsionen des Fußes bei Patienten mit Diabetes. Folgende Spezialisten sind an der Behandlung des Patienten beteiligt: Chirurg, Angiochirurg, Radiologe, Orthopäde, Podologe, Kardiologe, Neurologe, Endokrinologe, Anästhesist, Nierenfacharzt, Nephrologe.
Diese Anzahl von Spezialisten ist auf die Vielzahl der von Diabetes betroffenen Zielorgane zurückzuführen. Die konservative Therapie der GNO SDS dient der Erreichung folgender Ziele: Einstellung des Diabetes, Verbesserung der Durchblutung der Weichteile, Verringerung der Neuropathie, Druckentlastung der betroffenen Gliedmaße, Linderung der akuten Entzündung und Stimulierung lokaler Reparaturprozesse.
Die Behandlung richtet sich nach dem objektiven Zustand des Patienten, den Merkmalen der eitrig-arthritischen Komplikationen und der Prognose der Erkrankung. Die erste Voraussetzung für die Behandlung der nekrotischen Komplikationen des diabetischen Fußsyndroms ist die Einstellung des Diabetes, d. h. des Blutzuckerspiegels; ein Wert von 5 bis 9 mmol/l gilt als optimal.
Eine hohe Glykämie korreliert mit erhöhten postoperativen Komplikationen und einem langsamen Fortschreiten des Wundprozesses. Darüber hinaus ist die Ketoazidose als Manifestation der diabetischen Dekompensation ein Faktor, der die Ausbreitung von Infektionen begünstigt.
Ein wichtiger Faktor, der die Behandlungstaktik bestimmt, ist der Schweregrad der infektiösen Läsionen. Je nach Schweregrad der Fußinfektion werden sie in leicht, mittelschwer und schwer eingeteilt.
Die wichtigsten Formen von trophischen Geschwüren sind.
Trophische Geschwüre (langfristige nicht heilende Wunden) sind die häufigste Form des diabetischen Fußsyndroms. Der Gang zum Arzt und die Behandlung des diabetischen Fußes sollten nicht aufgeschoben werden, da dieses Syndrom zu einer Atrophie der Gliedmaßen führen kann. Es ist wichtig, diabetische Geschwüre zu unterteilen in neuropathische (bei Patienten mit normalem Blutfluss in den Beinen) und neuro-ischämische (oder ischämische), die auf eine gestörte Blutzufuhr zurückzuführen sind. Ein kleiner Prozentsatz der Diabetes-Patienten leidet an Beingeschwüren, die in der Regel durch eine Venenerkrankung (Veneninsuffizienz) verursacht werden. Welche Arten von Geschwüren treten häufiger auf? Entgegen der landläufigen Meinung sind neuropathische Geschwüre häufiger – sie machen etwa 55-75 % aller diabetischen Geschwüre aus.
Während eine schwere Durchblutungsstörung allein schon zur Zerstörung (Nekrose) der Haut führen kann, zerstört die diabetische Neuropathie selbst das Gewebe des Fußes nicht. Sie schafft jedoch die Voraussetzungen dafür, dass kleine (und nicht so kleine) Läsionen vom Patienten unbemerkt bleiben. Ein Diabetiker kann sich beim Schneiden der Nägel schneiden und keinen Schmerz empfinden, er kann einen Fremdkörper in seinen Schuhen nicht spüren (einen Stein, eine Glasscherbe, eine vergessene Socke, versehentlich in den Schuh gefallene Münzen), er kann auf eine auf dem Boden liegende Büroklammer treten und sie nicht spüren. Leider sind alle diese Beispiele bei Diabetes absolut real. Die letzte Art von Schaden (auf einen Knopf zu treten, ohne dass der Patient es bemerkt) ist dem Autor dieser Zeilen in seiner Praxis nicht mehr als dreimal passiert. Natürlich führen all diese Verletzungen zur Entwicklung von trophischen Geschwüren.
Behandlung von trophischen Geschwüren
- Geeignete topische Behandlung. Ein neuer Wundverband kann täglich oder alle 2 bis 4 Tage (je nach Zustand der Wunde und Art der Behandlung) angelegt werden.
a). Verwendung moderner Verbandsmaterialien (die im Gegensatz zu Mull nicht mit der Wunde verkleben). Es gibt inzwischen eine große Anzahl solcher Materialien, die verschiedenen Klassen angehören – Alginate, hydrophile Fasern, atraumatische Netze, Polyurethanschaumverbände, Hydrogele, Hydrokolloide usw. Die Wahl des Verbandes wird von einer medizinischen Fachkraft (Arzt oder spezialisierte Krankenschwester) auf der Grundlage einer Wunduntersuchung, von Röntgendaten usw. getroffen.
b). Spülen Sie die Wunde mit antimikrobiellen Mitteln, die das wachsende Gewebe nicht schädigen – z. B. Miramistinlösung, Chlorhexidin usw. Denken Sie daran, dass Jod, Alkohol, grüne und manganhaltige Lösungen bei Diabetes kontraindiziert sind, da sie den Heilungsprozess verlangsamen.
c). Regelmäßige Wundbehandlung durch einen Arzt oder eine Krankenschwester (Entfernung von nicht lebensfähigem Gewebe, Blasenbildung um die Wunde (oft durch neuropathische Ulzerationen verursacht)). In der Regel alle 3-15 Tage durchgeführt. - Schutz des Geschwürs vor Belastung beim Gehen. Solange der Patient immer wieder auf die Wunde tritt, wird die Wunde nicht heilen, egal wie teuer Medikamente oder Verbände sind. Leider können schon ein paar Schritte am Tag die Wirkung der laufenden Behandlung zunichte machen. Die meisten neuropathischen Geschwüre sind schmerzlos, so dass der Patient nicht spürt, dass er auf die Wunde getreten ist und sie beschädigt hat. Zum Schutz der Wunde gibt es spezielle Entlastungsvorrichtungen. Der ‚Halbschuh‘, der den Vorfuß beim Gehen nicht belastet, wurde erstmals in Russland eingesetzt. Heute jedoch ist nach internationalen und russischen Empfehlungen die wirksamste Entlastungsmethode der Entlastungsschuh (Contact Cast, siehe Bild rechts) aus polymeren Fixierungsmaterialien (die heute anstelle von Gips verwendet werden). Diese Methode lässt die Wunde schneller heilen, entlastet nicht nur den Vorfuß, sondern auch den Rückfuß und ermöglicht ein aktives Leben und Arbeiten (im Gegensatz zu einem ‚Halbschuh‘).
- Kompetenter Einsatz von Antibiotika bei Wundinfektionen (in der Regel richtet sich die Wahl des Medikaments nach den Ergebnissen der Wundkultur). Etwa 40-60 % der ambulant behandelten Patienten mit diabetischen Geschwüren benötigen Antibiotika.
- Normalisierung des Blutzuckerspiegels (Diabetes-Einstellung). Es ist wichtig, dass ein Patient mit diabetischem Fußsyndrom eine kontinuierliche, qualitativ hochwertige Diabetesbehandlung erhält.
Symptome
Ulzerative Abszesse treten nicht zufällig auf. Es kann zu Schwellungen kommen, die von Juckreiz und Krustenbildung begleitet werden. Die Haut wird dünn und hat eine bläuliche Färbung. In diesem Bereich kann eine Pigmentierung auftreten.
- Schüttelfrost und Krämpfe in den unteren Gliedmaßen in der Nacht;
- bei einem Lymphstau bilden sich kleine Flüssigkeitströpfchen auf der Haut;
- Wenn sich die Epidermis ablöst, bildet sich ein Geschwür mit verdickten Rändern;
- Bei Berührung der geschwürigen Stelle treten starke Schmerzen auf;
- Wenn sich Bakterien in einem blutenden Geschwür ansiedeln, tritt Eiter auf.
Diese Symptome treten allmählich auf und führen zu einer Verschlimmerung der Krankheit.
Die unteren Gliedmaßen sind der häufigste Ort für die Manifestation von Geschwüren. Der Grund dafür ist die Verlangsamung des Blutflusses in den Blutgefäßen. Wenn das Gewebe nicht ausreichend mit Nährstoffen versorgt wird, bilden sich lymphatische Erscheinungen und ein eitriger Belag auf dem Geschwür.
Diese Art der Erkrankung wird als trophische Ulzeration bezeichnet. Wenn der Patient an Diabetes leidet, bilden sich an den Fersen und Füßen ulzerative Erscheinungen.
In den meisten Fällen wird die Erkrankung durch Krampfadern verursacht. Wenn eine Hautschädigung auftritt, auch wenn sie nicht allzu schwerwiegend ist, führt sie zu Geschwüren.
Treten Geschwüre am Unterschenkel auf, bedeutet das, dass es größere Veränderungen in den Venengefäßen gibt. Der Bereich ist vergrößert und der Blutfluss ist beeinträchtigt. Gleichzeitig leidet der Patient unter starken Schmerzen.
Ist die Ausdehnung des Geschwürs groß, deutet dies auf eine schlechte Durchblutung hin. In diesem Fall zieht sich ein solcher Prozess bereits in die Länge und es kommt zu Exazerbationen. Wenn die Geschwüre groß sind, sollten Sie nicht versuchen, sie selbst zu behandeln, sondern schnell einen Arzt aufsuchen.
In der Anfangsphase, wenn das Geschwür blutet, kann es zu einer Infektion kommen, die durch die Verbreitung von Bakterien oder Pilzen verursacht wird. Es bildet sich Eiter und es entsteht ein unangenehmer Geruch. Wenn der Prozess länger andauert, dringt der Eiter in die tieferen Schichten ein, sie entzünden sich stark und es treten starke Schmerzen auf. Sie breitet sich auf die Spiele und das Sprunggelenk aus. Wenn der Fall vernachlässigt wird, entwickelt sich eine verschlimmerte Form der Sepsis.
Diagnose
Beim Auftreten von trophischen Beingeschwüren wird ein Facharzt aufgesucht, der eine Diagnose stellt. Durch die Untersuchung kann das Ausmaß der Infektion und das Ausmaß, in dem das Gewebe in der Tiefe oder an der Oberfläche betroffen ist, genau bestimmt werden. Daher sind diagnostische Maßnahmen erforderlich, bevor eine Behandlung verordnet werden kann.
- Blutzuckeruntersuchung. Eine genaue Bestimmung des Zuckerspiegels ist notwendig, was besonders wichtig ist, wenn der Patient an Diabetes leidet.
- Wasserman-Test. Hierbei handelt es sich um eine Analyse zum Nachweis von Antikörpern, um einen serologischen Test durchzuführen.
- Zytologische Untersuchung. In diesem Fall wird das Vorhandensein von Tumoren untersucht. Die Analyse ist eine Überprüfung des Zustands der Zellen, ihrer Schädigung
- Bakteriologische Untersuchung. Es ist wichtig, den Grad der Infektion zu bestimmen.
Liegt ein Geschwür vor, wird der Arzt die Untersuchungsergebnisse prüfen. Gegebenenfalls verschreibt er eine Ultraschalluntersuchung der Gefäße der unteren Gliedmaßen und eine Röntgenuntersuchung mit Kontrastmittel (Angiografie). Es können auch eine Spiral-KP, eine IT und eine Revaskularisierung verordnet werden. All diese Maßnahmen sind erforderlich, um das Ausmaß der Erkrankung genau zu bestimmen.
Oft wird die Diagnose von mehr als einem Spezialisten gestellt. Er oder sie kann an einen Phlebologen überwiesen werden. Ein solcher Facharzt ist auf die Bestimmung von Art und Ausmaß der Gefäßerkrankung der Beine spezialisiert. Der Arzt führt eine Konsultation durch und kann gegebenenfalls auch einige Untersuchungen empfehlen.
Einteilung
Neuropathische Form – Störung der Empfindlichkeit der Füße in Form von Strümpfen oder Socken, trockener Haut und möglicherweise kleinen Rissen. Nervenschäden sind eine häufige Komplikation von Diabetes – das Gefühl in den Füßen ist bis zum völligen Verlust beeinträchtigt, und Schäden an den motorischen Nerven führen zu Muskelschwund. Bei der neuropathischen Form erleben einige Patienten kein Trauma, Fieber, Hautausbrüche und erleiden Verletzungen, die zu Infektionen führen können.
Osteopathische Form – Zerstörung von Knochen und Gelenken, die zu Fußdeformitäten, trophischen Geschwüren und Hautschäden führt. Schlechte Durchblutung schwächt die Knochen und kann zum Abbau der Knochen und Gelenke im Fuß und im Sprunggelenk führen. Eine Schwächung des Bandapparats führt zu mehrfachen Verrenkungen der Fußknochen und zu Deformierungen. Knochenbrüche und pathologische Frakturen gehen nicht mit Schmerzsymptomen einher und können vom Patienten unbemerkt auftreten, bis die Haut von einem Knochenfragment durchbohrt wird. In solchen Fällen entwickeln sich unbemerkt eitrige Komplikationen und feuchte Gangrän.
Ischämie ist eine Unterbrechung der Blutversorgung des Fußes mit der Bildung von trophischen Geschwüren und trockener Gangrän. Sie wird durch eine Blockade des Blutflusses aufgrund einer Arterienverstopfung durch atherosklerotische Plaques verursacht. Vor dem Hintergrund der Ischämie kommt es zu einer trockenen Nekrose der Finger oder Zehen, die sich leicht zu einer feuchten Gangrän entwickelt. Das Gefährlichste an der Zuckerkrankheit ist, dass der Patient angesichts der verminderten Sensibilität das Auftreten von trophischen Geschwüren und Nekrosen übersehen kann und seine Krankheit zu einer diabetischen Phlegmone verfestigt.
Bei der diabetischen Phlegmone und Gangrän handelt es sich um eine schwere, eitrige Zerstörung der Weichteile und Knochen des Fußes mit beeinträchtigter Durchblutung. Eine Phlegmone kann sich auch bei erhaltener Gefäßdurchgängigkeit entwickeln, eine Gangrän nur bei Verstopfung der Unterschenkelarterien. Die Ursachen für Phlegmone und Gangrän sind unterschiedlich, das Ergebnis ist jedoch meist dasselbe: Amputation. Nur eine rechtzeitige spezialisierte chirurgische Behandlung kann den Erhalt der Gliedmaße gewährleisten. Das häufige Auftreten von eitrigen und fäulnisbildenden Infektionen ist auf die für Diabetiker charakteristische Immunstörung zurückzuführen. Die neuropathische Form verringert die Aufmerksamkeit gegenüber Traumata, und die Infektion dringt leicht in das subkutane Gewebe ein, was zur Entwicklung einer diabetischen Phlegmone führt. Die Phlegmone ist eine eitrige Auflösung der Weichteile. Sie kann durch eine Vielzahl von Mikroorganismen verursacht werden, wobei die Erreger der Gasgangrän am gefährlichsten sind. Eine Infektion bei Diabetes führt schnell zu Vergiftungen und Sepsis. Wenn sich eine Sepsis entwickelt, verschlechtert sich der Allgemeinzustand des Patienten dramatisch, die Leber- und Nierenfunktion wird beeinträchtigt, und häufig entwickelt sich eine schwere Lungenentzündung. Wird die Sepsis nicht frühzeitig diagnostiziert und behandelt, ist die Prognose äußerst schlecht.
Verlauf
Sobald sich ein diabetischer Fuß entwickelt hat, sind Diät und Zuckerkontrolle, richtige Fußpflege, regelmäßige Fußuntersuchungen und rechtzeitige Kontrollbesuche beim Arzt von entscheidender Bedeutung. In diesem Fall treten nur selten Komplikationen auf. In europäischen Ländern mit einer gut ausgebauten Podologie ist die Entwicklung von diabetischem Gangrän sehr selten. Die Zahl der diabetischen Amputationen ist in Europa um das Zehnfache zurückgegangen, aber in Russland ist diabetisches Gangrän die Hauptursache für hohe Amputationsraten.
Das gefährlichste und extremste Stadium des diabetischen Fußsyndroms ist die Entwicklung von Gangrän am Fuß. Der diabetische Fuß ist die Hauptursache für nichttraumatische Amputationen in Friedenszeiten. In Russland gibt es jährlich bis zu 70 000 Amputationen aufgrund von diabetischem Gangrän.
Diabetische Gangrän mit begleitender anaerober Infektion ist keine Seltenheit. Sie führt zu einer Nekrose des geschädigten Gewebes und einer Infektion des Blutes und des gesunden Gewebes. Die Krankheit schreitet sehr schnell voran und führt oft zum Tod.
Trophische Geschwüre sind eine weitere Komplikation, die am häufigsten an der Fußsohle oder am großen Zeh auftritt. Sie können sich auch an den Seiten des Fußes durch schlecht sitzendes Schuhwerk bilden. Wenn sie unbehandelt bleiben, können sie zu schweren Infektionen führen. Die Klassifizierung der diabetischen Komplikationen umfasst auch trophische Läsionen der Fußhaut.
Lesen Sie mehr:- Foto: Diabetische Fersen.
- Warum Beine bei Diabetes amputieren?.
- Röntgenbild des Charcot-Fußes.
- Indikationen für eine Amputation.
- Metatarsale Amputation.
- Fuß auf Lateinisch.
- Die Reamputation ist.
- Einlegesohlen für Diabetiker.
