Entspannungsübungen werden zur Bekämpfung von Müdigkeit und anderen neurologischen Störungen eingesetzt. Diese Übungen gleichen die Auswirkungen von Stresssituationen vollständig aus.
- Ultraschall der unteren Gliedmaßen (Start)
- Das Springerknie bei der Ultraschalluntersuchung der unteren Gliedmaßen
- Allgemeine Informationen
- 4+5. Trizeps Wadenmuskel? (M. trizeps surae).
- 4. Bizeps-Wadenmuskel
- Behandlung von Wadenschmerzen
- Vorbeugung von Schmerzen
- Klinische Anzeichen
- Symptome
- Gutartiges Kräusel-Faszikulationssyndrom
- Treten gutartige Fasziokulationen bei einem gesunden Menschen auf?
- Als vorbeugende Maßnahme
- Worauf ist zu achten?
- Anatomie des menschlichen Wadenmuskels – Informationen:
- Zu welchen Ärzten Sie für eine Wadenmuskeluntersuchung gehen sollten:
- Klinisch relevante Anatomie
- Epidemiologie/Ätiologie
- Was sollte ich essen, wenn ich während der Schwangerschaft Krämpfe habe?
- Wadenkrämpfe im ersten, zweiten und dritten Schwangerschaftsdrittel und nach der Entbindung
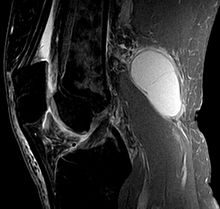
Ultraschall der unteren Gliedmaßen (Start)
Ultraschallverletzungen der unteren Gliedmaßen treten häufig bei Sportlern auf und betreffen die Quadrizepssehne, die häufig bei Basketball- oder Volleyballspielern zu finden ist. Die Verletzung tritt sekundär zu häufigen, sich wiederholenden Sprüngen auf, kann aber auch das Ergebnis einer starken Beugung sein, die durch einen schnellen Ruck beim Laufen entsteht. Da der rechte Oberschenkelmuskel zwei Gelenke umfasst, ist er die am häufigsten verletzte Komponente der unteren Gliedmaßen. Im distalen Teil des Oberschenkels besteht die Quadrizepssehne aus drei Schichten. Die oberflächliche Schicht entspringt dem Musculus rectus femoris, die mittlere Schicht besteht aus den kombinierten Muskeln Vastus medialis und Vastus lateralis, und die tiefe Schicht entspringt dem Musculus Vastus intermedius. Während die meisten Sehnen des Quadriceps femoris an der vorderen oberen Region der Kniescheibe ansetzen, setzen die oberflächlichen Fasern des Musculus rectus an der vorderen Oberfläche der Kniescheibe an und setzen an der Kniescheibensehne an, die als Fortsetzung der anteromedialen Region des Quadriceps bekannt ist.

Im Ultraschall der unteren Gliedmaßen zeigt sich eine Tendinose der Rectus-Muskelsehne als hypoechoische und möglicherweise verdickte Sehne. Obwohl mit dem Farbdoppler eine Verdickung nachgewiesen werden kann, wird der Begriff Tendinose anstelle von Tendinitis verwendet, da die Verdickung auf eine Neovaskularisierung und nicht auf eine Entzündung zurückzuführen ist. Echolose Zwischenschichten an der Stelle der Kniescheiben-Enthese sind Risse, die eine, zwei oder alle drei Schichten betreffen können. Frakturen der gesamten Dicke treten häufig 1-2 cm proximal der Ansatzstelle in der nicht vaskulären Zone auf. Es kann jedoch eine Verletzung der unteren Gliedmaßen vorliegen, die im Ultraschall einen Bereich mit Knorpelunregelmäßigkeiten oder sogar einen echogenen, eingezogenen und verdeckten Sehnenriss zeigt. Während die gerissene Sehne in der Regel eingezogen ist (mit wellenförmigen Fasern, die im Ultraschall sichtbar sind), können in unsicheren oder zweifelhaften Fällen dynamische Manöver, bei denen das Bein passiv gebeugt und gestreckt wird oder bei denen die Kniescheibe manuell nach unten bewegt wird, zeigen, ob sich die proximalen intakten Fasern mit der Kniescheibe bewegen. Eine Ablösung der Fortsetzung des Quadrizeps anterior der Kniescheibe vom vorderen Knorpel der Kniescheibe mit Produktion von hypoechoischer Flüssigkeit wird häufig bei der Behandlung von Schmerzen im vorderen Knie festgestellt. Eine isolierte Ruptur des distalen M. rectus femoris kann klinisch verzögert auftreten und sich erst viel später nach der Verletzung als tastbarer ‚Pseudotumor‘ in Form eines eingezogenen Sehnenstumpfs zeigen.
Das Springerknie bei der Ultraschalluntersuchung der unteren Gliedmaßen
Die Patellarsehnen-Tendinopathie, die zu Schmerzen an der Vorderseite des Knies führt, wird gemeinhin als ‚Springerknie‘ bezeichnet. Sie ähnelt einer Verletzung der Quadrizepssehne und betrifft, wie der Name schon sagt, Menschen, die Sportarten ausüben, die wiederholtes Springen erfordern. Es liegt keine echte Entzündung der Sehne vor, weshalb der Begriff Tendinitis nicht zutreffend ist. Zu den auffälligen Befunden in der Ultraschalluntersuchung gehören eine hypoechoische Tendinose, mögliche echolose intertendinöse Risse und eine Hyperämie aufgrund von Neovaskularisation, die mit dem Schweregrad der Symptome des Patienten korreliert. Am häufigsten ist das tiefe Segment der proximalen Patellasehne betroffen.
Ein Riss des medialen Wadenmuskelkopfes, bekannt als ‚Tennisfuß‘, betrifft am häufigsten Sportler mittleren Alters, die über akute Mittelfußschmerzen bei aktiver Knöchelbeugung und gleichzeitiger Kniestreckung berichten. Ultraschallstudien haben gezeigt, dass eine mediale Wadenkopfruptur am häufigsten am distalen muskulotendinösen Übergang auftritt und häufiger ist als eine Ruptur der Soleussehne, die früher für dieses klinische Syndrom verantwortlich gemacht wurde. Bei der Beurteilung von Symptomen, die im Ultraschall der unteren Gliedmaßen vermutet werden, sollte eine alternative Diagnose der tiefen Venenthrombose in Betracht gezogen werden, die ebenfalls mit Symptomen der unteren Gliedmaßen verbunden sein kann.
Der mediale Kopf des Wadenmuskels lässt sich am besten in Längsrichtung beurteilen. Zur Ultraschallcharakterisierung eines Wadenmuskelrisses gehört eine Unterbrechung der normalen abwechselnd linearen hyperechoreichen und hypoechoreichen Schicht am distalen Muskel-Sehnen-Übergang, wo eine Ansammlung hypoechoreicher Blasen das normale konische Aussehen des distalen Aspekts ersetzt. Große Risse sind durch eine Retraktion und heterogene Flüssigkeit gekennzeichnet, die sich proximal zwischen dem medialen Kopf des Wadenmuskels und dem M. soleus erstreckt. Wenn die Läsion abheilt, kann das fibröse Gewebe zwischen dem medialen Teil der Wade und dem M. soleus als ein Bereich mit heterogener, erhöhter Echogenität identifiziert werden. Die Behandlung des Tennisfußes ist im Allgemeinen konservativ.
Allgemeine Informationen
Die Waden (regio suralis) sind der hintere obere Muskelbereich des Unterschenkels. Allerdings sind nicht alle Wadenmuskeln auch Wadenmuskeln. Der wichtigste Muskel in der Wadenregion ist der Trizeps (M. trizeps surae). Anatomisch gesehen ist es richtig, die Muskulatur des Unterschenkels in die folgenden Teile zu unterteilen:
Für weitere Informationen siehe die Themen: Oberflächliche Tibialis-Muskulatur und Tiefe Tibialis-Muskulatur Es gibt nur zwei Muskeln, die als Wadenmuskeln bezeichnet werden:
4+5. Trizeps Wadenmuskel? (M. trizeps surae).
Der M. trizeps surae ist der Wadenmuskel in Kombination mit dem M. soleus und ist einer der stärksten Muskeln des menschlichen Körpers. Der M. plantaris kann auch als der vierte Kopf des Wadenmuskels interpretiert werden.
4. Bizeps-Wadenmuskel
Der Wadenmuskel Biceps gehört zur Gruppe des posterioren superficialis. Er ist ein Muskel, der weitgehend das äußere Erscheinungsbild der Wade bestimmt. Seine beiden Ausstülpungen sind deutlich sichtbar, wenn man auf den Zehenspitzen steht.
- Funktion: strafft das Bein und kann es nach außen verdrehen
- Ursprung: lateraler Kopf: Oberschenkelknochen und lateraler Kondylus – medialer Kopf: medialer Kondylus des Oberschenkels
- Verankerung: über die Sehne des Musculus Soleus als Achillessehne am Fersenbein
- Denervierung: muskuläre Äste des N. fibularis profundus
In der plastischen Chirurgie hat dieser Wadenmuskel eine doppelte Bedeutung. Zum einen kann er zur Behebung eines Defekts im Kniebereich eingesetzt werden. Andererseits kann sie bei extrem großen Waden ohne funktionelle Einschränkungen auch ganz oder teilweise entfernt werden (Wadenhypertrophie), bei verkürzten Waden. Andererseits kann er auch ganz oder teilweise ohne Funktionseinschränkung entfernt werden, indem eine Wadenreduktion durchgeführt wird.Wadenmuskelhypotrophie) ist es möglich, die Waden mit Wadenimplantaten zu vergrößern. Dies geschieht in der Regel zwischen dem M. gastrocnemius und der Tibia-Faszie. Weitere allgemeine Informationen finden Sie im Kapitel über Wadenkorrekturen.
Behandlung von Wadenschmerzen
Bei Krampfadern ist eine Kompressionstherapie sinnvoll. Die Beine des Patienten werden mit elastischen Binden fixiert, die den Druck auf die Venenwände verringern und so das Risiko von Dehnungen und Blutgerinnseln reduzieren. Die Kompressionskleidung verbessert das Wohlbefinden und beseitigt das Gefühl von Schwere und Schmerzen in den unteren Gliedmaßen. Zur Behebung schmerzhafter venöser Durchblutungsstörungen werden Venotonika verschrieben, die oral eingenommen werden müssen, um das venöse System und die Blutgefäße im gesamten Körper zu verbessern. Zur Linderung von Entzündungen wird eine Kur verordnet, die auch die Einnahme nichtsteroidaler Medikamente umfasst. Angioprotektive Medikamente werden eingesetzt, um die gedehnten inneren Gefäßwände in den unteren Gliedmaßen zu stärken. Bei einer Myositis der unteren Gliedmaßen sollten die betroffenen Muskeln im Fuß nicht belastet werden. Um sie zu schonen, kann der Arzt den entzündeten Bereich am Bein mit einer elastischen Binde verbinden und eine wärmende Kompresse mit entzündungshemmenden Gels oder Salben darunter legen. Auch physiotherapeutische Behandlungen wie Magnettherapie und Paraffintherapie haben sich bei Myositis als wirksam erwiesen, da sie die Durchblutung verbessern und die Schwellung der Wade verringern.
Bei einer schweren eitrigen Beinentzündung ist ein chirurgischer Eingriff erforderlich. Nach der Operation muss sich der Patient einer obligatorischen Antibiotikatherapie unterziehen. Bei parasitärer und toxischer Myositis werden Medikamente verschrieben, um Parasiten und Schadstoffe aus dem Körper zu schwemmen. Bei einer Schädigung des Wadenmuskels werden Massagen mit Wärmebehandlungen kombiniert. Auch Schmerzmittel können helfen, die Wadenschmerzen zu lindern. Wird eine infektiöse Myositis diagnostiziert, werden antivirale Medikamente und Antibiotika verschrieben. Bei Erkrankungen, die durch Ischämie verursacht werden, werden gefäßerweiternde Mittel eingesetzt. Wird die Nervenentzündung durch eine Verletzung in der Wade verursacht, werden B-Vitamine, Schmerzmittel und Medikamente zur Linderung von Schwellungen eingenommen.
Die folgenden Methoden werden zur Behandlung von Wadenschmerzen eingesetzt:
Vorbeugung von Schmerzen
Um Weichteilentzündungen vorzubeugen und Wadenschmerzen zu vermeiden, sollten Sie diese Empfehlungen für eine gute Gesundheit beachten:
- Massieren Sie Ihre Beine nach einem Arbeitstag, um die Blutzirkulation zu verbessern, Schwellungen zu lindern und Müdigkeit zu vermeiden;
- Umstellung der Ernährung durch Anreicherung mit Obst und Gemüse;
- heiße Fußbäder, um den Wärmeaustausch zu verbessern;
- Vitamin- und Mineralstoffkomplexe 2-3 Mal pro Jahr;
- Mäßige körperliche Betätigung;
- Begrenzung des Alkohol- und Kaffeekonsums;
- Fußpausen und Pausen von anstrengenden Arbeiten;
- Gewichtsabnahme;
- Vermeiden von enger Kleidung, die die Venen zusammendrückt;
- Wahl von bequemem Schuhwerk mit niedrigen Absätzen;
- Fußbäder mit kühlem Wasser; im Sommer barfuß gehen.
Klinische Anzeichen
Am häufigsten tritt ein Muskelriss am Unterschenkel oder an anderen Körperteilen bei Leistungssportlern auf: Turner, Ringer, Volleyballspieler, Gewichtheber, Ruderer usw. Die Symptome eines Muskelrisses sind vor allem starke Schmerzen, die auf den verletzten Muskel begrenzt sind.
- Unterbrechung der Kontinuität des Muskels;
- Ein Defekt im Muskel, der durch Untersuchung und Abtasten festgestellt werden kann;
- Ausbuchtung des Muskels auf der dem Riss gegenüberliegenden Seite in Form einer Rolle (bei einem vollständigen Riss);
- Hämatom und Schwellung an der Verletzungsstelle.
Symptome
Ein akutes Schmerzsyndrom unmittelbar nach dem Aufprall, der Zerrung oder Verstauchung ist das Hauptsymptom. Es folgt ein Blutverlust und ein Hämatom (wenn kein Epidermisriss vorliegt). Die Beweglichkeit im betroffenen Bereich ist eingeschränkt und jeder Versuch, das Muskelgewebe zu dehnen, verursacht starke Schmerzen. Dieses Symptom wird sowohl bei einer vollständigen als auch bei einer teilweisen Ruptur beobachtet. Selten kommt es zu einer Vertiefung im betroffenen Bereich, die beim Abtasten deutlich zu spüren ist.
Bei einem Teilriss wird ein Gipsverband angelegt, um die verletzte Gliedmaße in einer Position zu fixieren, in der die Ränder des verletzten Muskels so nah wie möglich beieinander liegen.
Ein vollständiger Muskelriss erfordert einen chirurgischen Eingriff, bei dem der Muskel selbst mit chirurgischen Nähten genäht wird. Auch bei einem Sehnenriss wird Nahtmaterial verwendet.
Eine professionelle medizinische Versorgung ist für eine gute Prognose entscheidend. Während der Genesung wird die volle Funktion des Muskels wiederhergestellt. Wird dies nicht beachtet, besteht die Gefahr einer schweren Narbenbildung, die die Beweglichkeit des Muskels einschränkt.
Gutartiges Kräusel-Faszikulationssyndrom
Das häufigste Symptom des gutartigen Kräuselfaszikulationssyndroms sind Zuckungen der Oberschenkelmuskulatur (einschließlich der Faszien im Gesäß) oder der Unterschenkelmuskulatur (Faszien in der Wadenmuskulatur).
Plötzliche Krämpfe oder unwillkürliche Muskelkontraktionen;
Angstsymptome (Kopfschmerzen, Kurzatmigkeit, Kloß im Hals).
Die Faszikulationen in den Beinen und im Gesäß können von einigen Sekunden bis zu mehreren Jahren andauern (sie treten in regelmäßigen Abständen auf, z. B. zwei- bis viermal am Tag).
Bei der Untersuchung ist weder eine Abnahme der Nervenleitgeschwindigkeit noch eine Abnahme der Empfindlichkeit oder eine Veränderung der Reflexe festzustellen.
Treten gutartige Fasziokulationen bei einem gesunden Menschen auf?
Leichte Fasziokulationen bei Gesunden treten in der Regel während der Muskelentspannung auf: im Schlaf, am Morgen, in Ruhe. Es kann aber auch andere Ursachen geben:
- Übermäßige körperliche Aktivität (Sport treiben, Gewichte heben, usw.);
- Übermäßige körperliche Anstrengung (Überanstrengung);
- Übermäßige Anstrengung; Stress;
- Übermäßige Kälte;
- Ungesunde Gewohnheiten (Alkoholkonsum, Rauchen);
- Übermäßiger Koffeinkonsum.
Muskelzuckungen können als Folge eines Traumas oder eines Mineralstoffmangels (Magnesium und Kalzium) auftreten.
Konvulsionen lösen sich nach einer gewissen Zeit spontan auf (das Intervall kann direkt von der Dauer des Stresses oder einer anderen Überlastung des Nervensystems abhängen), ohne dass es zu Muskelschwäche, Atrophie oder Sensibilitätsverlust kommt. Sie sind nicht lebensbedrohlich oder klinisch bedeutsam und werden daher als ‚mild‘ bezeichnet.
Als vorbeugende Maßnahme
Um Muskelkrämpfen, die mit Schmerzen einhergehen, vorzubeugen, raten Experten zu Muskeldehnungsübungen. Eine solche Übung ist ganz einfach.
Dazu muss man sich etwa einen Meter von einer Wand entfernt aufstellen. Dann beugt man sich nach vorne und berührt die Wand. Heben Sie die Füße nicht einmal für eine Sekunde vom Boden ab. Bleiben Sie etwa fünf Sekunden lang in dieser Position und kehren Sie dann in die Ausgangsposition zurück. Die Übungen sollten drei- bis viermal täglich für fünf Minuten durchgeführt werden.
Das Training auf einem stationären Fahrrad ist eine weitere wirksame Präventionsmaßnahme. Dies ist besonders ratsam für Menschen, die sich wenig bewegen und einen sitzenden Lebensstil führen.
Ärzte empfehlen außerdem, die Füße vor dem Schlafengehen in eine Decke zu wickeln und tagsüber ausreichend Wasser zu trinken, um einer Kruppe vorzubeugen.
Wer dem Krupp vorbeugen will, sollte auch auf Alkohol, Kaffee und Tee verzichten (oder deren Konsum minimieren) und möglichst keine Medikamente einnehmen, die das Syndrom auslösen können.
Worauf ist zu achten?
Die Wahl des Behandlungsplans für Wadenschmerzen hängt von der Ursache der Beschwerden ab. In den meisten Fällen ist eine Operation nicht notwendig; konservative Maßnahmen wie Medikamente, Krankengymnastik und physikalische Therapie können ausreichend sein. Diese Maßnahmen helfen dabei,:
- die Durchblutung zu verbessern;
- entzündliche Prozesse zu unterdrücken;
- Schmerzen und Schwellungen zu beseitigen;
- Giftstoffe auszuschwemmen;
- Stärkung von Bändern und Muskeln.
Es ist gefährlich, sich Medikamente und andere therapeutische Maßnahmen selbst zu verabreichen. So werden beispielsweise Medikamente auf Heparinbasis gegen Thrombose verschrieben, doch wenn die Blutgerinnung unzureichend ist oder die Gefäßwände geschwächt sind, können diese Medikamente Blutungen verursachen. Zu viel Bewegung kann den Bewegungsapparat schädigen, während zu wenig Bewegung nicht den gewünschten therapeutischen Effekt hat. Aus diesem Grund sollte nur der Arzt einen Behandlungsplan erstellen, der eine Reihe von Übungen enthält.
Das Hello!-Kliniknetzwerk verfügt über modernste Diagnosegeräte, die eine genaue Diagnose bereits im Frühstadium der Erkrankung ermöglichen. Erfahrene Ärzte entwickeln für die Patienten individuelle Behandlungs- und Rehabilitationspläne auf der Grundlage klassischer und moderner Techniken, die es ihnen ermöglichen, ihre Schmerzen schnell, ohne Nebenwirkungen und ohne das Risiko eines Rückfalls zu beseitigen.
Anatomie des menschlichen Wadenmuskels – Informationen:
Der Wadenmuskel – Ein Bizepsmuskel, der sich an der hinteren Fläche der menschlichen Wade befindet. Er befindet sich oberhalb des Musculus cambialis, mit dem er über die dicke Achillessehne an der Ferse befestigt ist.

Zu den funktionellen Tätigkeiten gehören vor allem die Bewegung des Fußes in der Sagittalebene und die Stabilisierung des Körpers während der Bewegung (Gehen und Laufen). Wenn der Wadenmuskel überdehnt ist, kann es zu Krämpfen kommen. Darüber hinaus können Krämpfe auf eine Störung der arteriellen und venösen Blutversorgung hinweisen. Verletzungen des Wadenmuskels können durch Überlastung, manchmal auch durch einen Aufprall, entstehen.


Zu welchen Ärzten Sie für eine Wadenmuskeluntersuchung gehen sollten:
Beunruhigt Sie etwas? Möchten Sie mehr über den Wadenmuskel erfahren oder brauchen Sie eine Untersuchung? Sie können einen Termin vereinbaren bei dr. – Klinik EuroLabor ist immer für Sie da! Die besten Ärzte untersuchen Sie, beraten Sie, sorgen für die nötige Pflege und diagnostizieren das Problem. Sie können auch Arzt zu Hause. Klinik EuroLabor ist rund um die Uhr für Sie geöffnet.
Wie Sie die Klinik kontaktieren können:
Telefonnummer unserer Klinik in Kiew: (+38 044) 206-20-00 (Multi-Kanal). Die Sekretärin der Klinik wird für Sie einen passenden Tag und eine passende Uhrzeit für einen Arztbesuch finden. Klicken Sie hier für unsere Koordinaten und die Anfahrtsbeschreibung. Weitere Informationen über alle Dienstleistungen der Klinik finden Sie auf der Homepage der Klinik.
Wenn Sie sich bereits früher untersuchen lassen haben, denken Sie daran, die Ergebnisse zu einem Beratungsgespräch mit Ihrem Arzt mitzunehmen. Wenn noch keine Untersuchungen durchgeführt wurden, werden wir die notwendigen Arbeiten in unserer Klinik oder bei unseren Kollegen in anderen Kliniken durchführen.
Es ist wichtig, dass Sie sich Ihren allgemeinen Gesundheitszustand sehr genau ansehen. Es gibt viele Krankheiten, die sich zunächst nicht in unserem Körper bemerkbar machen, aber leider zu spät behandelt werden. Dazu gehört einfach, dass Sie sich mehrmals im Jahr untersuchen lassen sich mehrmals im Jahr von einem Arzt untersuchen zu lassenum nicht nur einer schrecklichen Krankheit vorzubeugen, sondern auch den Körper und den gesamten Organismus gesund zu erhalten.
Wenn Sie einen Arzt konsultieren möchten, können Sie im Internet Antworten auf Ihre Fragen finden und lesen Tipps für die Selbstfürsorge. Wenn Sie an Bewertungen von Kliniken und Ärzten interessiert sind, können Sie sich im Forum informieren. Sie können sich auch auf dem medizinischen Portal EuroLaborregistrieren, um über die neuesten Nachrichten und Aktualisierungen über den Wadenmuskel auf der Website auf dem Laufenden zu bleiben, die automatisch an Ihren Posteingang geschickt werden.
Klinisch relevante Anatomie
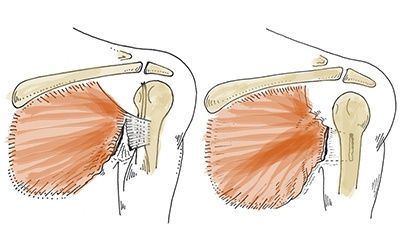
Eine Baker-Zyste ist ein vergrößerter Schleimbeutel, der zwischen dem medialen Kopf des Wadenmuskels und dem kapselartigen Äquivalent des Musculus semitendinosus – dem zervikalen Kollateralband – liegt.
Damit sich eine Zyste bilden kann, müssen zwei Bedingungen erfüllt sein: eine anatomische Verbindung und ein chronischer Gelenkerguss. Ein Gelenkerguss im Kniegelenk kann die Waden- und Adduktorenmuskelkapseln mit Synovialflüssigkeit füllen, und wenn der Flüssigkeitsabfluss durch einen unidirektionalen Mechanismus behindert wird, vergrößern sich die Waden- und Adduktorenmuskelkapseln zu einer Pseudozystenhöhle, die als Baker-Zyste bezeichnet wird.
Epidemiologie/Ätiologie
Eine Baker-Zyste oder Fossa poplitea-Zyste entwickelt sich, wenn ein zugrunde liegendes Problem mit dem Kniegelenk vorliegt, das von einer Entzündungsreaktion begleitet wird, die durch die Bildung von intraartikulären Körpern bei Osteoarthritis, rheumatoider Arthritis, Ruptur des vorderen Kreuzbandes oder Meniskus oder durch Partikel hauptsächlich aus der Polyethylen-Polsterung nach einer Knieendoprothese entsteht.
- Eine primäre Zyste ist eine Masse, die in keinem Zusammenhang mit der Pathologie des Kniegelenks steht.
- Eine sekundäre Zyste ist eine Erweiterung des Synovialsacks zwischen den Sehnen des Wadenmuskels und des M. semitendinosus. Flüssigkeit tritt durch den Kanal ein, durch den der normale Synovialsack mit dem Gelenk verbunden ist. Dies ist das häufigste Vorkommen.
Die Größe der Zyste kann von sehr klein (asymptomatisch) bis groß variieren, aber eine Größenänderung ist sehr häufig. Insbesondere bei kleinen Zysten kann ein Septum vorhanden sein, das den Semitendinosus und die Wadenkomponente trennt. Dieses kann wie ein Ventil wirken, durch das Flüssigkeit in die Subclavia-Zyste eintritt, anstatt sie zu verlassen.
Es gibt Unterschiede zwischen Zervikalzysten bei Kindern und Erwachsenen. Bei Kindern handelt es sich um mit gallertartigem Material gefüllte Zysten, die sich in der Kniekehle bilden. Sie sind in der Regel asymptomatisch und gehen nicht mit einer intraartikulären Pathologie einher. Sie bilden sich oft spontan zurück, obwohl dieser Prozess mehrere Jahre dauern kann. Bei Erwachsenen treten Baker-Zysten häufig in Verbindung mit anderen intraartikulären Pathologien und Entzündungen auf.
Was sollte ich essen, wenn ich während der Schwangerschaft Krämpfe habe?
Ernährung – Ein Schlüsselfaktor zur Vorbeugung oder Verringerung von Krämpfen und Schmerzen. Was man bei Wadenkrämpfen essen sollte während Schwangerschaft? Empfehlenswert sind insbesondere:
- Lebensmittel, die reich an Magnesium sindBuchweizen, Hülsenfrüchte, Spinat, Vollkornbrot, Fisch, Mandeln, Nüsse, Kakao, dunkle Schokolade;
- Lebensmittel, die reich an Kalium sind: Bohnen, Brokkoli, Karotten, Tomaten.Hülsenfrüchte, Brokkoli, Spinat, Karotten, Tomaten, Getreide aller Art, Haferflocken;
- Lebensmittel, die reich an Vitamin B6 sindeinschließlich Fleisch, Wurst und Fisch, Kartoffeln, Roggen- und Weizenbrot.
Alkohol und Kaffee sollten jedoch strikt vermieden werden. Harte Getränke sollten während der Schwangerschaft vermieden werden. während der Schwangerschaft Harte Getränke sind während der Schwangerschaft generell verboten, und Kaffee führt dazu, dass Magnesium aus dem Körper absorbiert wird.
Wadenkrämpfe im ersten, zweiten und dritten Schwangerschaftsdrittel und nach der Entbindung
Wadenkrämpfe sind am schlimmsten im dritten Trimester, kurz vor der bevorstehenden Entbindung. Offensichtlich ist dies auf die Verschärfung der oben beschriebenen Mechanismen zurückzuführen, wie Gewichtszunahme, Bewegungseinschränkung, erhebliche Vergrößerung der Gebärmutterund nächtliches Naschen, usw.
Denken Sie daran, dass die Wehen nach der Geburt nicht immer automatisch abklingen. Auch wenn sich Ihr Gewicht allmählich wieder normalisiert und Druck der Gebärmutter unter Nerven и GefäßeDer Bedarf an Magnesium steigt noch weiter an. Auch der Magnesiumbedarf von stillenden Müttern ist laut Forschung recht hoch. Daher ist es wichtig, sich mit Ihr Arztder Ihnen eine angemessene Tagesdosis verschreiben wird.
Lesen Sie mehr:- Akute Schmerzen im Wadenmuskel beim Laufen.
- Wadenmuskel krampft beim Gehen.
- Inferiore Parese – was ist das?.
- Welche Muskeln schmerzen nach dem Laufen?.
- Kreuzband des Fußes Latein.
- Klumpfußübungen für Kinder.
- Welche Arten von Fuß.
- Wie man den Fuß vergrößert.
