Die meisten Frakturen des Fersenbeins entstehen durch ein energiereiches Trauma, z. B. durch einen Unfall oder einen Sturz aus großer Höhe. Sportverletzungen, insbesondere beim Snowboarden, sind eine weitere, aber weniger häufige Ursache für Verletzungen des Sprungbeins.
- RU2431449C1 – Verfahren zum chirurgischen Zugang zum Fersenbein – Google Patents
- Bilder
- Diagnostik
- Differentialdiagnose
- Entwicklung
- Da die Knöchel ursprünglich
- Diagnose
- Operation bei aseptischer Nekrose des Fersenbeins
- Chirurgische Behandlung
- Schmerzbehandlung
- Brauche ich wirklich eine Rehabilitation?
- Nach welchem Zeitpunkt kann die Rehabilitation beginnen?
- Röntgenuntersuchung
- CT und MRT
- KLASSIFIZIERUNG VON OSTEOCHONDRALEN DEFEKTEN DES SPRUNGBEINS.
- KONSERVATIVE BEHANDLUNG
- CHIRURGISCHE BEHANDLUNGSMÖGLICHKEITEN
- Ätiologie
- Klinische Merkmale
- Anatomie des Sprunggelenks
- Behandlung der dissezierenden Osteochondritis des Fersenbeins
- Die Fußwurzelknochen
- Proximale Reihe der Fußwurzelknochen
- Talus
- Lateinische Begriffe aus dieser Lektion:
RU2431449C1 – Verfahren zum chirurgischen Zugang zum Fersenbein – Google Patents
Veröffentlichungsnummer RU2431449C1 RU2431449C1 RU2010120733/14A RU2010120733A RU2431449C1 RU 2431449 C1 RU 2431449 C1 RU 2431449C1 RU 2010120733/14 A RU2010120733/14 A RU 2010120733/14A RU 2010120733/14A 2010120733 A RU2010120733 A RU 2010120733A RU 2431449 C1 RU2431449 C1 RU 2431449C1 Behörde RU Russland Stichworte Talusosteotomie Sprunggelenk posteromedial anteromedial Stand der Technik 2010-. 05- 24 Anmeldenummer RU2010120733/14A Andere Sprachen Englisch ( de ) Erfinder Gennady Mikhaylovich Kavalsky (RU) Gennady Mikhaylovich Kavalsky Andrey Roaldovich Drogin (RU) Andrey Roaldovich Drogin Anatoly Dmitrievich Chensky (RU) Ruslan Akhmadovich Bakir. (EN) Ruslan Achmadowitsch Bakir Juri Michailowitsch Kaschurnikow (RU) Staatliche Bildungseinrichtung für höhere Berufsbildung Erste Moskauer Staatliche Medizinische Universität, benannt nach I.M. Sechenow М. Prioritätsdatum (Das Prioritätsdatum ist eine Annahme und stellt keine rechtliche Schlussfolgerung dar. Google hat keine rechtliche Analyse durchgeführt und übernimmt keine Gewähr für die Richtigkeit des angegebenen Datums). 2010-05-24 Datum der Einreichung 2010-05-24 Datum der Veröffentlichung 2011-10-20 2010-05-24 Einreichung von I.M. Sechenov Erste Moskauer Staatliche Medizinische Universität für Höhere Berufsausbildung des Ministeriums für Gesundheitswesen und Soziale Entwicklung der Russischen Föderation (I.M. Sechenov Erste Moskauer Staatliche Medizinische Universität des Ministeriums für Gesundheitswesen und Soziale Entwicklung der Russischen Föderation) eingereicht bei der Kritischen Staatlichen Bildungseinrichtung für Höhere Berufsausbildung. 2010-05-24 Priorität zu RU2010120733/14A Priorität Kritisches Patent/RU2431449C1/ru 2011-10-20 Anmeldung erteilt Kritisches 2011-10-20 Veröffentlichung RU2431449C1 Veröffentlichung Kritisches Patent/RU2431449C1/ru
Bilder
Die Erfindung gehört in den Bereich der Medizin, insbesondere der Traumatologie und Orthopädie, und kann zur Durchführung eines chirurgischen Zugangs an der Taille verwendet werden. In diesem Fall wird eine Osteotomie in zwei Ebenen durchgeführt. Eine Ebene der Osteotomie verläuft durch den Innenknöchel. Die zweite Ebene verläuft in einem Winkel von 60° bis 90° zur ersten Ebene und umfasst den medialen Teil der vorderen oder hinteren Kante der distalen Gelenkfläche der Tibia. Dies ist darauf zurückzuführen, dass entweder der antero-mediale oder posteriore Aspekt des Talus oder der gesamte Talus dargestellt werden muss. Die Verwendung der vorliegenden Erfindung ermöglicht einen umfassenden Blick auf den Talus, einschließlich der antero-medialen und posterior-medialen Aspekte und des gesamten Talus. 2 II.
Diagnostik
Liste der wichtigsten und zusätzlichen diagnostischen Maßnahmen:
Ambulant durchgeführte primäre (obligatorische) diagnostische Untersuchungen:
– Röntgenaufnahme des Fußes oder Sprunggelenks in zwei Projektionen (gerade und seitlich).
Zusätzliche ambulante diagnostische Untersuchungen (wenn angezeigt):
– CT-Untersuchung des Talus;
– OAC;
– TAC; OAB;
– EKG;
– Mikroreaktion;
– Blutzuckertest, falls angezeigt;
– Bestimmung der Gerinnungszeit;
– Bestimmung der Blutungszeit;
– Blutchemie: Gesamtbilirubin, ALT, AST, Harnstoff, Kreatinin, Gesamteiweiß.
Mindestliste der Untersuchungen, die bei der Einweisung in ein geplantes Krankenhaus durchzuführen sind: Gemäß den internen Vorschriften des Krankenhauses, unter Berücksichtigung der aktuellen Verordnung der zuständigen Gesundheitsbehörde.
Grundlegende (obligatorische) diagnostische Tests, die auf stationärer Ebene durchgeführt werden:
– OAK;
– Röntgenaufnahme des Sprunggelenks oder des Fußes in zwei Projektionen (anterior und lateral).
Zusätzliche diagnostische Untersuchungen im Krankenhaus (wenn angezeigt):
– OAM;
– Röntgenaufnahme des Fußes in Schrägprojektion;
– CT-Aufnahme des Talus
– Bestimmung der Blutgruppe;
– Bestimmung des Rh-Faktors;
– Mikroreaktion;
– Blutzuckerbestimmung wie angegeben;
– Bestimmung der Gerinnungszeit;
– Bestimmung der Blutungszeit;
– EKG;
– Blutchemie: Gesamtbilirubin ALT, AST, Harnstoff, Kreatinin, Gesamteiweiß.
Diagnostische Maßnahmen, die in der Notfallphase durchgeführt werden:
– Erhebung von Beschwerden und Anamnese, körperliche Untersuchung.
Diagnostische Kriterien für die Diagnose:
Beschwerden.(a) Schmerzen im Fuß oder
– Schmerzen im Fuß und im Sprunggelenk;
– Funktionsstörung der unteren Gliedmaßen;
– Vorhandensein von offenen Frakturwunden.
Differentialdiagnose
Ziele der Behandlung:
– Beseitigung der Verschiebung von Knochenfragmenten;
– Wiederherstellung der Funktion der Gliedmaßen.
Behandlungstaktik:
Bei Frakturen ohne Verschiebung und bei Frakturen mit Verschiebung, aber zufriedenstellender Ausrichtung der Fragmente, ist eine konservative Behandlung angezeigt. Bei Frakturen mit Verschiebung sollten ein Frakturblock, eine geschlossene einzeitige manuelle Reposition der Fragmente, eine Gipsschiene und ein Kontrollröntgenbild verwendet werden. Wenn das Kontrollröntgenbild immer noch dislozierte Frakturen zeigt, ist eine chirurgische Behandlung angezeigt.
Nichtoperative Behandlung:
Schema je nach Schweregrad der Erkrankung – 1, 2, 3.
Diät – Tabelle 15.
Je nach der gleichzeitig bestehenden Pathologie werden andere Arten von Diäten verschrieben.
Pharmakologische Behandlung:
Tabelle 1. Medikamente gegen Fersenbeinfrakturen
| № | Medikamente | Dosierung | Dauer der Anwendung | Grad der Evidenz |
| Block-Präparat | ||||
| 1 | Procain | |||
Andere Arten der Behandlung: [7].
Andere Behandlungsarten, die ambulant durchgeführt werden:
– Novocain-Blockade an der Frakturstelle;
– Geschlossene manuelle Repositionierung der Fraktur in einem Schritt bei Frakturen mit Verschiebung;
– Anlegen eines Gipsverbands;
– Orthopädische Hilfsmittel und Schienen.
Sonstige stationäre Behandlung:
– Novocain-Blockade der Frakturstelle;
– Geschlossene Reposition bei Frakturen mit Verschiebung;
– Gipsverband;
– Orthopädische Geräte und Schienen.
Sonstige Behandlungen in der notfallmedizinischen Phase: Schienung.
Entwicklung
Im 7. bis 8. intrauterinen Monat entwickelt sich ein Verknöcherungszentrum im Sprunggelenk.

Von links nach rechts: Bruch des Schenkelhalses, des Schaftes und des hinteren Fortsatzes des Sprungbeins
Das Sprungbein ist nicht gut durchblutet. Aus diesem Grund kann die Heilung eines gebrochenen Knochens länger dauern als bei den meisten anderen Knochen. Eine Person mit einem gebrochenen Sprungbein kann möglicherweise mehrere Monate lang nicht ohne Krücken gehen und muss einen Gips oder Schuh tragen.
Verletzungen des Sprungbeins können schwer zu erkennen sein, und insbesondere Frakturen der Querfortsätze können röntgenologisch verborgen sein. Wird eine Fersenbeinfraktur nicht erkannt und angemessen behandelt, kann sie zu Komplikationen und Langzeitschäden führen. In einer Übersichtsarbeit aus dem Jahr 2015 wurde festgestellt, dass isolierte Fersenbeinfrakturen möglicherweise häufiger vorkommen als bisher angenommen.
Eine Fraktur des Sprungbeins ist häufig mit einer Verrenkung verbunden, die am besten durch eine Computertomographie sichtbar gemacht werden kann. Wenn eine Talusfraktur mit einer Verrenkung einhergeht, ist die Wiederherstellung der Gelenk- und Achsenausrichtung für die Optimierung der Knöchel- und Rückfußfunktion unerlässlich.
Da die Knöchel ursprünglich
Würfel wurden ursprünglich aus dem Talus von Huftieren hergestellt, was zu dem Spitznamen ‚Würfel‘ für Würfel führte. Sie werden auch als ‚Fäuste‘ bezeichnet und sind ungefähr vierseitig. Moderne Mongolen verwenden solche Würfel noch immer als Shagai für Spiele und Weissagungen, wobei jedes Stück eine symbolische Bedeutung hat.
Das Schienbein scheint durch die Verschmelzung dreier separater Knochen an den Füßen primitiver Amphibien entstanden zu sein: das Schienbein, das mit dem Schienbein gelenkig verbunden ist, das Zwischenstück zwischen der Basis des Schienbeins und dem Wadenbein und der vierte mediale Knochen, der in der Mitte der Fußwurzel liegt. Bei den modernen Amphibien sind diese Knochen noch teilweise getrennt, so dass sie kein echtes Sprungbein haben. Das Sprungbein bildet bei Säugetieren ein viel flexibleres Gelenk als bei Reptilien. Am deutlichsten ist dies bei Säugetieren mit Klauentieren, bei denen die distale Oberfläche des Knochens einen glatten Kiel aufweist, der dem Fuß eine größere Bewegungsfreiheit ermöglicht und damit die Laufgeschwindigkeit erhöht.
Diagnose
Die Untersuchung bei Verdacht auf eine aseptische Nekrose des Talus des Sprunggelenks beginnt mit einer visuellen Untersuchung. Der Arzt beurteilt den Zustand der Haut und die Ausrichtung des Fußes und tastet den Fuß vorsichtig ab. Instrumentelle Untersuchungen können die Diagnose bestätigen:
Außerdem wird eine Reihe grundlegender Labortests durchgeführt, um den allgemeinen Gesundheitszustand des Patienten festzustellen, eventuelle entzündliche Prozesse im Körper zu erkennen und das blutbildende System zu beurteilen.
Nutzen Sie diese einmalige Gelegenheit für eine kostenlose Beratung zu Ihrer geplanten Behandlung. Lesen Sie weiter.

Operation bei aseptischer Nekrose des Fersenbeins
Die Behandlung richtet sich ganz nach dem Schweregrad der Erkrankung. In den Stadien 3 bis 4 der aseptischen Nekrose mit schweren Schäden an der Integrität der Platte ist eine konservative Behandlung nicht angezeigt und ein chirurgischer Eingriff ist indiziert.
Die aseptische Nekrose ist eine recht komplexe Pathologie, und die Wahl der chirurgischen Behandlung in den späteren Stadien ist auf zwei optimale Methoden beschränkt.
- Endoprothetik. Bei dieser Technik werden die beschädigten Bereiche der Platte vollständig oder teilweise durch ein biokompatibles künstliches Material ersetzt.
- Arthrodese. Bei dieser Technik wird der beschädigte Bereich in einer festen Position fixiert.
Bei unbedeutenden Läsionen sind eine osteochondrale Autoplastik, eine Untertunnelung des nekrotischen Bereichs und eine Alloplastik möglich.
Chirurgische Behandlung
Bei verschobenen Fragmenten erzielt nur die interne Stabilisierung die besten Ergebnisse und verhindert das Risiko künftiger Komplikationen.
Offene Repositionierung und interne Fixierung. Bei dieser Operation werden die Knochenfragmente zunächst wieder in ihre normale anatomische Position gebracht und dann mit speziellen Schrauben oder Metallplatten und Schrauben befestigt.
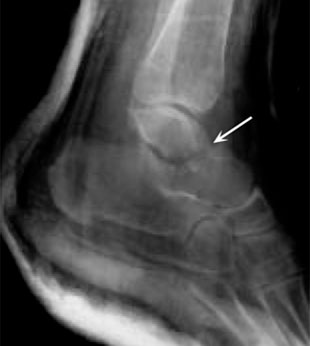
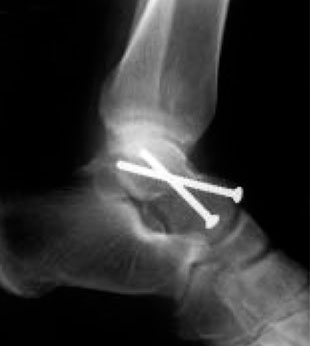
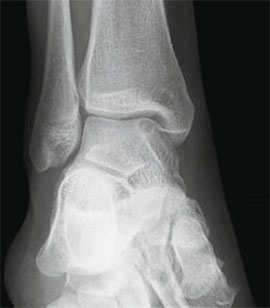
(Links) Eine Röntgenaufnahme zeigt eine Fraktur des Sprungbeins. (Rechts) Die Knochenfragmente sind mit Schrauben fixiert worden.
Das Knochengewebe hat eine sehr hohe Regenerationsfähigkeit. Je schwerer die Verletzung ist, desto länger kann jedoch die Heilungszeit sein. Nach der Operation werden Fuß und Knöchel je nach Art der Verletzung und des zu erwartenden Regenerationspotenzials für 2-8 Wochen ruhiggestellt. Während der Behandlung wird der Arzt höchstwahrscheinlich einige Röntgenaufnahmen anfertigen, um sicherzustellen, dass der Heilungsprozess planmäßig verläuft.
Schmerzbehandlung
Nach der Operation werden Sie ein gewisses Maß an Schmerzen verspüren. Dies ist ein wesentlicher Bestandteil des Heilungsprozesses. Der Arzt und das Pflegepersonal werden alles tun, um die Schmerzen zu lindern und so Ihre Genesung zu beschleunigen.
Viele Experten empfehlen, mit der Bewegung von Fuß und Knöchel so früh wie möglich zu beginnen und sich dabei an den empfundenen Schmerzen zu orientieren. Bei Patienten, die sich einer Operation unterzogen haben, wird in der Regel empfohlen, mit der Bewegung zu beginnen, wenn die Wunde verheilt ist. Bei einer konservativen Behandlung beginnt die Wiederherstellung der Beweglichkeit des Fußes und des Sprunggelenks in der Regel, sobald die Ruhigstellung aufgehoben ist.
Brauche ich wirklich eine Rehabilitation?
Die größte Gefahr bei einer Talusfraktur ist das hohe Risiko von Spätkomplikationen. Unerfreuliche Ergebnisse nach einer Verletzung sind auf eine schlechte Behandlungsabfolge und das Fehlen einer rechtzeitigen, kompetenten Rehabilitation zurückzuführen.
- Kompartmentsyndrom (erhöhter Gewebedruck im Faszienraum)
- mangelnde Knochenheilung
- anhaltende Schmerzen
- Posttraumatische Arthritis
- deformierte Arthritis
- Fußdeformität (Fersenverbreiterung, Plattfüße)
- Osteonekrose
- Erhebliche Einschränkung der Mobilität
Nach welchem Zeitpunkt kann die Rehabilitation beginnen?
Bei einer konservativen Behandlung des Bruchs beginnt die Rehabilitation am Tag nach der Verletzung. Für Patienten, die sich einer Osteosynthese-Operation unterzogen haben, wird eine frühzeitige umfassende Rehabilitation empfohlen. Dies hängt von der Art der Verletzung, dem Schweregrad der Erkrankung und der verwendeten Rekonstruktionstechnik ab.
Die vollständige Heilung des Sprungbeins erfordert 3-6 Monate. In besonders schweren Fällen kann die Genesungszeit bis zu einem Jahr dauern.
Röntgenuntersuchung
Zu den routinemäßigen Röntgenuntersuchungen gehören einfache und seitliche Aufnahmen beider Sprunggelenke. Auf den Röntgenbildern kann ein abgelöstes Knochenfragment zu sehen sein. In den frühen Stadien der Erkrankung kann der Bereich der Schädigung sehr klein sein, so dass er auf den Röntgenbildern nicht sichtbar ist. Manchmal sind die Läsionen im Laufe der Zeit nur auf dem Röntgenbild sichtbar.
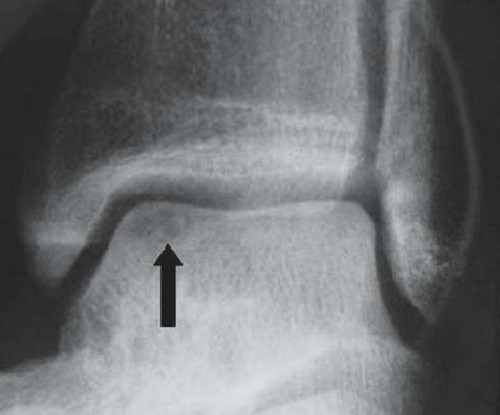
CT und MRT
Für die präoperative Planung wird jedoch die Computertomographie (CT) bevorzugt. Ein CT-Scan umfasst eine 0,5-mm-Aufnahme mit einer 3D-Rekonstruktion des betroffenen Gelenks. Die MRT ist hilfreich bei der Diagnose von begleitenden Weichteilverletzungen (Muskeln, Bänder und Sehnen).
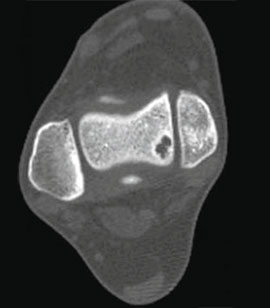
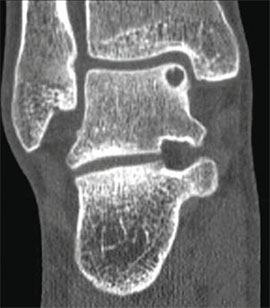
KLASSIFIZIERUNG VON OSTEOCHONDRALEN DEFEKTEN DES SPRUNGBEINS.
Stadium I: leichte Kompressionsfraktur.
Stadium III: vollständige Abtrennung des Fragments mit Auskugelung.
KONSERVATIVE BEHANDLUNG
Asymptomatische oder minimale Schäden werden konservativ behandelt: Ruhe, Eis, vorübergehende Belastungseinschränkung und Orthesen für instabile Gelenke.
CHIRURGISCHE BEHANDLUNGSMÖGLICHKEITEN
Für die Behandlung osteochondraler Verletzungen des Sprunggelenks stehen mehrere chirurgische Techniken zur Verfügung. Sie alle basieren in der Regel auf einem der folgenden Prinzipien:
- Debridement und Stimulation des Knochenmarks (Mikrofrakturierung, Abrasions-Chondroplastik, Perforation); dabei wächst neuer Gelenkknorpel durch Freisetzung von Stammzellen aus dem Knochenmarkskanal in den Defektbereich.
- Wiederbefestigung des abgelösten Knorpelfragments am Talusblock, wenn es groß ist;
- Stimulierung der Gelenkknorpelbildung durch Implantation von körpereigenen Chondrozyten;
- Verlagerung von Knorpel aus dem Kniegelenk (Mosaik-Chondroplastik) oder Ersatz des Defekts durch künstlichen Knorpel.
Ätiologie
Als erster beschrieb der Chirurg Munro 1865 das Vorhandensein von freien Teilchen im Gelenk, die dort normalerweise nicht vorhanden sein sollten. Er entdeckte die Blutkörperchen im Knöchelgelenk, beobachtete den Patienten und beschrieb das damalige Geschehen sehr genau. Die Bezeichnung dissezierende Osteochondritis corpus callosum wurde 1888 von einem anderen Arzt vergeben, der sie am Kniegelenk beobachtete.
Der genaue Ursprung der Krankheit ist bis heute nicht geklärt. Die Krankheit entwickelt sich häufig als Folge eines Traumas. Es gibt jedoch auch Patienten, die kein Trauma des Sprunggelenks erlitten haben, aber anormale Blutkörperchen aufweisen.
Die mediale Seite des Talus ist vor allem durch häufige, sich wiederholende Traumata betroffen. Verschiedene endokrine Störungen, Mikroemulsionsbildung und Wachstumsbesonderheiten des Körpers können ebenfalls eine Rolle spielen.
Der Hüftblockbereich wird ebenfalls am häufigsten durch Traumata geschädigt. Dies geschieht z. B. bei der Supination, die mit einer Innenrotation und einer Zwangsflexion kombiniert werden muss.
Eine Beteiligung des medialen Teils des Talusblocks ist auch bei Außenrotation möglich.
Klinische Merkmale
Die Symptome der Krankheit sind sowohl bei Kindern als auch bei erwachsenen Patienten ähnlich. Zu Beginn, wenn sich die Krankheit gerade erst ausbildet, achtet der Betroffene nicht auf kleine Veränderungen in seiner Stimmung.
Mit dem Fortschreiten der Krankheit treten zunächst Beschwerden im Bereich des Sprunggelenks auf. Diese verschlimmern sich beim Gehen, bei plötzlichen Bewegungen und in ungünstigen Positionen. Mit dem Fortschreiten der dissezierenden Osteochondritis nehmen Dauer und Intensität der Beschwerden zu, so dass sie schon bei geringer oder gar keiner Anstrengung belastend werden. In einigen Fällen kommt es zu einer Schwellung des betroffenen Gelenks und zu Schmerzen beim Abtasten des Problembereichs.
Nekrotisches Knochengewebe löst sich allmählich von der Hauptknochenmasse ab. Diese Partikel werden als ‚Gelenkmäuse‘ bezeichnet. Wenn es zu einer Ablösung kommt, klagt der Betroffene über ein Knirschen bei der Bewegung, ein Gefühl, als ob das Gelenk mitten in einer Tätigkeit ‚feststeckt‘.
Bei einigen Patienten wird das Gelenk durch das Vorhandensein von Gelenkmäusen blockiert. In diesem Fall wird das Gelenk ‚eingeklemmt‘ und die Fähigkeit, sich in jede Richtung zu bewegen, geht verloren. Dies wird von einem akuten Schmerzanfall begleitet, der schwer zu ignorieren ist.
Anatomie des Sprunggelenks
Das Sprungbein ist ein Teil des Fußes und des Sprunggelenks. Brüche treten im oberen Teil des Sprungbeins auf und werden selten in anderen Teilen diagnostiziert.
Der obere Teil des Sprungbeins ist mit Knorpel überzogen. Dieser Knorpel ist sehr dünn, nicht mehr als 3 mm. Er ist jedoch vollkommen flach, was notwendig ist, um die Reibung zu verringern.
Wenn das Sprungbein gebrochen ist, werden in der Regel auch die Bänder in diesem Teil des Gelenks gedehnt.
Wenn der Knorpel und der Knochen stark beschädigt sind. Dies kann dazu führen, dass Knochen- und Knorpelfragmente abreißen. Dies wiederum führt dazu, dass in der Gelenkhöhle eine ‚Gelenkmaus‘ entsteht.
Die Folge dieses Zustands ist eine beeinträchtigte Blutzirkulation und eine Nekrose, die in dem ausgerenkten Teil beginnt.
Es liegt auf der Hand, dass Verletzungen des Sprunggelenks eine schnelle und angemessene Behandlung erfordern.
Die allgemeine Symptomatik der Pathologie ähnelt der einer Bänderverstauchung.
Es treten immer starke Schmerzen auf, die sich noch verstärken, wenn der Betroffene das verletzte Bein belastet.
Das Gelenk kann geschwollen sein. Weitere spezifische Symptome gibt es nicht.
Die Diagnose einer Osteochondritis talus dissection kann nur durch eine Röntgenaufnahme des Gelenks bestätigt werden.
Befindet sich ein Fremdkörper im Gelenk, ist bei Bewegungen ein Knacken zu hören und der Patient kann über Steifheit klagen.
Nach einem Gespräch mit dem Patienten und einer ausführlichen Anamnese untersucht der Orthopäde das schmerzende Bein und tastet es ab. Anschließend überweist er den Patienten zu einer Röntgenuntersuchung.
Ist sich der Facharzt bei der Diagnose nicht sicher, kann er zusätzlich eine MRT- oder CT-Untersuchung empfehlen.
Er kann eine zusätzliche MRT- oder CT-Untersuchung anordnen.
Behandlung der dissezierenden Osteochondritis des Fersenbeins
Es gibt zwei Möglichkeiten, das Problem zu behandeln: konservativ und operativ.
In der akuten Phase wird das Gelenk mit einem starren Gipsverband für 1-1,5 Monate ruhig gestellt.
Während dieser Zeit ist der Patient auf Krücken angewiesen, um sich zu bewegen.
Zur Linderung von Schmerzen und Schwellungen werden für 3-4 Tage kalte Kompressen empfohlen.
Außerdem muss die betroffene Gliedmaße hochgelagert werden.
Der Arzt verschreibt auch eine Kur mit nichtsteroidalen entzündungshemmenden Medikamenten.
Ein chirurgischer Eingriff ist angezeigt, wenn die allgemeinen Symptome mehrere Monate lang anhalten.
Ein chirurgischer Eingriff ist auch dann erforderlich, wenn sich eine Maus in der Gelenkhöhle befindet.
Sie muss entfernt und ein Tunneling (kleine Kanäle, die in das Knochengewebe gebohrt werden) durchgeführt werden.
Mit der Zeit werden diese Kanäle mit Gewebe und Blutgefäßen gefüllt, um die Blutversorgung zu verbessern.
Anstelle des abgelösten Knorpels wird Narbengewebe gebildet, um die Defekte zu verdecken.
In Israel kann ein solcher Eingriff per Arthroskopie durchgeführt werden. Ist eine Arthroskopie nicht möglich, ist eine Arthrotomie, also eine Öffnung des Gelenks, erforderlich.
Bei einer dissezierenden Osteochondritis des Sprungbeins werden die Nähte nach etwa zwei Wochen entfernt.
Nach der Operation muss der Patient etwa einen Monat lang an Krücken gehen, um das Gelenk zu entlasten.
Es ist wichtig, den operierten Teil des Körpers mit speziellen Übungen zu trainieren.
Während der Rehabilitationsphase sind auch physiotherapeutische Behandlungen erforderlich.
Die Fußwurzelknochen
Es gibt sieben Backenknochen, die in zwei Reihen angeordnet sind – proximal und distal. Diese beiden Reihen sind sehr unterschiedlich, das ist klar. Auf diesem Foto habe ich die proximale Reihe der Fußwurzelknochen gelb und die distale Reihe blau markiert.
Proximale Reihe der Fußwurzelknochen
Die proximale Reihe der Fußwurzelknochen wird von nur zwei Knochen gebildet: dem Talus und der Ferse. Auf diesen beiden Knochen ruht das maximale Gewicht des gesamten Körpers, weshalb sie sehr hart und stark sind.
Talus
Das Talus ist ein Knochen, der mit vier Knochen gelenkig verbunden ist – der obere Teil des Schien- und Wadenbeins schließt an ihn an, unten ist er mit dem Fersenbein und vorne mit dem Schulterblatt verbunden.
Wenn Sie sich einen Knochen als etwas Langes und Längliches mit zwei Gelenkflächen an den Enden vorstellen, vergessen Sie dieses Klischee in dieser Lektion. Der Talus ist ein kleiner Stab, der vollständig aus Gelenkflächen besteht.
Dies ist seine Position im Fuß (seitliche Ansicht):
Das Talus kann auch als Teil des Fußskeletts gefunden werden, wenn man es von der medialen Seite betrachtet:
Der Talus besteht aus. dem Körper (Corpus talus), dem Hals (Collum tali) und Kopf (caput tali). In dieser Zeichnung ist der corpus tali blau, der Hals gelb und der Kopf orange dargestellt.
Lateinische Begriffe aus dieser Lektion:
- Pes;
- Tarsus;
- Metatarsus;
- Ossa digitorum;
- Talus;
- Corpus tali;
- Collum tali;
- Caput tali;
- Facies superior ossis tali;
- Trochlea tali;
- Facies malleolaris medialis;
- Facies malleolaris lateralis;
- Processus lateralis tali;
- Tuberculum mediale;
- Tiberculum laterale;
- Sulcus tendinis musculi flexoris hallucis longi;
- Sacies articularis calcanea posterior;
- Sulcus tali;
- Facies articularis navicularis;
- Tuber calcanei;
- Facies articularis cuboidea;
- Facies articularis talaris posterior;
- Facies articularis talaris media;
- Facies articularis talaris anterior.
In der nächsten Lektion werde ich auf die anderen Knochen des Fußes eingehen, damit meine Artikel nicht zu lang werden. Am Ende dieser Lektion möchte ich Ihre Aufmerksamkeit auf die Tatsache lenken, dass alle Knochen des Fußes sehr dicht sind und viele Oberflächen haben, die miteinander verbunden sind.
Wenn Sie die Anatomie der einzelnen Knochen studieren, achten Sie besonders auf die Gelenkflächen und mit welchen Flächen anderer Knochen sie verbunden sind. Das ist das Wichtigste, was Sie zu diesem Thema wissen sollten.
Lesen Sie mehr:- Anatomie der Beckenknochen.
- Mittelfußknochen.
- Verschiebungsfraktur des Fersenbeins.
- Fraktur des Fersenbeins.
- Beckenknochen.
- Anatomie des Fersenbeins.
- Wadenbein.
- Fraktur des Fersenbeins des Fußes.


