Bei einer abnormalen Ausrichtung der Fußknochen gibt es drei Hauptelemente: Fußadduktion, Valgusausrichtung und Abflachung des Längsgewölbes. Anteroposteriore Röntgenaufnahmen können Anzeichen einer Fußadduktion zeigen, indem der Talonavikularwinkel und der Winkel zwischen dem ersten Mittelfußknochen und dem Talus gemessen werden. Ein Talonavikularwinkel von mehr als 7 Grad weist auf eine laterale Talussubluxation hin. Bei normalem Fußgewölbe sollte der Winkel zwischen dem ersten Mittelfußknochen und dem Talus nach unten (Meary-Winkel) nicht mehr als 4 Grad betragen, ein Winkel von 15-30 Grad gilt als moderater Plattfuß, während ein Winkel von mehr als 30 Grad als pronoventraler Plattfuß gilt. Ein Winkel von mehr als 4 Grad nach oben wird als Pes cavus bezeichnet.

- Röntgenaufnahme des Fußes
- Was eine Röntgenaufnahme des Fußes zeigt
- ICD-10
- Ursachen
- Materialien und Methoden.
- Ergebnisse und Diskussion
- Ergebnisse und Diskussion
- Diagnose des Klumpfußes im MRT- und CT-Scan der Füße
- Methoden der Wahl
- Was eine Röntgenaufnahme des Klumpfußes zeigen wird
- Typische Manifestationen oder Anzeichen eines Klumpfußes bei Kindern
- Ursachen des Klumpfußes
- Woher kommen die Schmerzen?
- Behandlungsmethoden für Plattfüße
- Indikationen und Kontraindikationen
- Durchführung des diagnostischen Verfahrens
- Bei therapeutischen Blockaden verwendete Medikamente
- ‚Novocain‘.
- ‚Lidocain.
- ‚Bupivacain‘.
- Mögliche Komplikationen und Maßnahmen zu deren Vermeidung
Röntgenaufnahme des Fußes
Der Fuß ist ein flexibles Gelenk aus Knochen, Muskelgelenken und Weichteilen. Nur wenn alle seine strukturellen Teile erhalten sind und sich an den richtigen Stellen befinden, kann sich der Mensch frei bewegen und ein vertrautes Leben führen.
Ein Röntgenbild ist ein Bild von Schatten, die sich in Dichte, Größe und Struktur unterscheiden. Sie sind in einer bestimmten Reihenfolge angeordnet oder überlagern sich.
Röntgenstrahlen können durch Gewebe, Knochen und Muskeln hindurchgehen und treten auf der gegenüberliegenden Seite wieder aus. Anatomische Strukturen absorbieren die Strahlen ungleichmäßig, so dass sie beim Austritt heterogen sind. Knochen und Weichteile weisen eine unterschiedliche Radioaktivität auf, und so entsteht das Bild der Organe, die Reihenfolge, in der sie angeordnet sind.
Bei medizinischen Röntgenuntersuchungen tritt der Strahl aus der Kameraröhre aus und das Bild wird auf einem Bildempfänger aufgezeichnet: Fluoreszenzschirm, Platte, Sensorkassette.
Auf dem Bild erscheinen alle Punkte, die den gleichen Radius haben, in der gleichen Ebene zu liegen und gleich gefärbt zu sein – auch wenn sie sich in unterschiedlichen Tiefen des Fußes befinden. Daher liefert ein Bild, das in einer Projektion aufgenommen wurde, keine vollständigen und zuverlässigen Informationen.
Röntgenbilder sind aussagekräftig, wenn sie in zwei oder drei Projektionen aufgenommen werden: gerade, seitlich, schräg.
Was eine Röntgenaufnahme des Fußes zeigt

Röntgenbilder zeigen deutlich die Knochen und Gelenkspalten. So lassen sich nicht nur die Integrität der Knochen, sondern auch Verrenkungen oder Tumore beurteilen. Anhand einer Analyse der relativen Ausrichtung und Struktur erkennt der Arzt Gelenkerkrankungen, Entzündungen oder Tumore.
- Knochen- und Weichteilzysten;
- Tumore des Knochen- und Weichteilgewebes
- Metastasen;
- Erweichung des Knorpelgewebes;
- Knochenerweichung bei Osteoporose, Rachitis;
- Osteoporose – diffuse Verdickung der Knochen des Skeletts und Knochenbrüchigkeit;
- Störungen des Knochenwachstums;
- Gicht;
- Arthritis und Arthrose (Arth;)
- Osteoarthritis und Knorpelentzündung;
- Knochenfrakturen und -brüche;
- Osteoarthritis (Osteomyelitis);
- Reiter-Syndrom;
- Verstauchungen, Risse von Bändern, Muskeln und Sehnen;
- Veränderungen in der Höhe des Fußgewölbes.
ICD-10
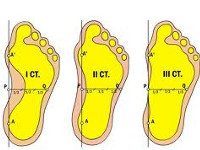
Der Längsplattfuß ist eine häufige Pathologie, die bei etwa 20 % der Patienten mit Plattfüßen auftritt. Die übrigen Fälle sind Quer- oder kombinierte Plattfüße (eine Kombination aus Längs- und Querplattfuß). Er ist in der Regel erworben; angeborene Formen sind selten und gehen meist mit ausgeprägteren anatomischen Anomalien und klinischen Zeichen einher.
Der Längsplattfuß kann in jedem Alter auftreten, ist aber bei Kindern besonders häufig. Alle Kinder werden mit einem offensichtlichen Plattfuß geboren, und die Fußgewölbe bilden sich erst im Alter von 3 Jahren aus, so dass eine Diagnose dieser Pathologie vor diesem Alter nicht möglich ist. Die meisten erwachsenen Patienten, die an diesem Leiden leiden, sind diejenigen, die aufgrund ihrer beruflichen Tätigkeit lange Zeit auf den Beinen sind. Der Langsame Plattfuß wird von Podologen behandelt.

Ursachen
In etwa 3 % der Fälle ist der Längsplattfuß angeboren, was auf intrauterine Anomalien bei der Bildung der Knochen und Bänder des Fußes zurückzuführen ist. Darüber hinaus können auch Traumata wie Frakturen der Fußwurzel- und Mittelfußknochen oder Knöchelbrüche zur Entstehung dieses Leidens führen. Man unterscheidet auch zwischen einem gelähmten Plattfuß, der durch eine Lähmung oder Parese der Muskeln des Fußes und der unteren Gliedmaßen verursacht wird, und einem wackeligen Plattfuß, der durch eine Knochendeformität aufgrund einer übermäßigen Weichheit entsteht.
Der häufigste Zustand ist jedoch der statische Längsplattfuß, der durch eine Schwäche des Band- und Muskelapparats der distalen Teile der unteren Gliedmaßen verursacht wird. Zu den Faktoren, die die Entwicklung eines statischen Plattfußes begünstigen, gehören Übergewicht, Schwangerschaft, übermäßige körperliche Betätigung, Berufe, die langes Stehen erfordern (Verkäufer, Empfangsdamen, Drechsler usw.), das Tragen von unbequemem, minderwertigem Schuhwerk und die Schwächung der Bänder und Muskeln des Fußes aufgrund von Alterung oder unzureichender körperlicher Betätigung.
Materialien und Methoden.
Zwischen 2008 und 2018 wurden 13 Patienten mit Fersenfußdeformität im Alter von 1,5 bis 15 Jahren im Zentrum für Kinderorthopädie des Wissenschafts- und Forschungsinstituts für Traumatologie N. Priorov behandelt. Bei 8 Kindern betraf die Deformität beide Füße, in 5 Fällen war die Deformität einseitig. Insgesamt wurden 21 Füße chirurgisch behandelt. Bei 8 Kindern war die Fersendeformität auf einen angeborenen Defekt des zentralen Nervensystems, eine spinale Hernie (SMH), zurückzuführen, die bei allen Patienten im Säuglingsalter operiert wurde; in 2 Fällen war die Fersendeformität sekundär und entwickelte sich nach der Behandlung einer equino-varietären Fußdeformität auf dem Hintergrund einer SMH; in 1 Fall war die Fersendeformität sekundär und entwickelte sich nach der Behandlung eines Klumpfußes; bei 1 Kind wurde ein kaudales Regressionssyndrom mit schweren Fehlbildungen der kaudalen Wirbelsäule und des Rückenmarks und schweren neurologischen Defiziten diagnostiziert; bei 1 Kind war die Fersendeformität die Folge einer genetisch bedingten Pathologie, einer kongenitalen strukturellen Myopathie und Bindegewebsdysplasie mit generalisierter Muskelhypotonie und der Entwicklung eines Syndroms von Symptomen des sogenannten ‚trägen Kindes‘. Syndrom des ‚trägen Kindes‘. Wir unterschieden nach der Art der Fußdeformität: Fersendeformität (ohne Valgus- oder Varuskomponente) – 4 Füße, Fersen-Knöchel-Deformität – 13 Füße und Fersen-Knöchel-Deformität – 4 Füße.
Die chirurgische Behandlungstaktik richtete sich nach der Steifheit der Deformität, dem Alter des Kindes und dem Grad der Muskelfunktionsstörung im Unterschenkel. Ausgeprägte trophische Störungen der Weichteile des Fußes und des unteren Drittels des Schienbeins waren Kontraindikationen für eine chirurgische Korrektur. Eine einzeitige chirurgische Korrektur ohne vorherige Verwendung einer Spange wurde durchgeführt, wenn eine passive Korrektur der Streckkontraktur des Sprunggelenks bis zur Mittelfußstellung ohne offensichtliche Weichteilspannung bei Fehlen von Durchblutungsstörungen (Hautblässe an der Rückfußoberfläche und Kapillarreaktion) und ohne Ausbildung einer starren Valgusdeformität des Hallux valgus aufgrund der Spannung der verkürzten Strecksehnen möglich war. Bei rigiden Deformitäten, bei denen beim Versuch, den Fuß zu verlängern, Hautdefizite an der Dorsalfläche mit Anzeichen von Durchblutungsstörungen und/oder die Bildung einer rigiden Zehenrolldeformität festgestellt wurden, wurde eine prämediale Korrektur mit dem Fuß in Äquinusstellung durchgeführt, um die Sehnen und Weichteile schrittweise zu dehnen. Bei Kindern unter 12 Jahren wurde die Fersenfußdeformität durch Freisetzung der Weichteile der Fußgelenke (11 Füße) korrigiert, wobei die Funktion der Wachstumszonen berücksichtigt wurde. Die Freisetzung führte zu einer Dissektion der Gelenkkapseln des Sprunggelenks, des Subtalargelenks, des Kahnbeins und des Keilgelenks. Die Fußentlastung ermöglichte die Korrektur der Fersendeformität des Fußes mit folgenden radiometrischen Indizes: Fersen-Schienbein-Winkel 30-50°, Meary-Winkel 20-35°, talocruraler Sagittalwinkel 30-50°.
Ergebnisse und Diskussion
Die Ergebnisse der Behandlung wurden bei 11 Patienten untersucht. Die Nachbeobachtungszeit reichte von 1 bis 9 Jahren. Alle behandelten Patienten zeigten eine verbesserte Fußabstützung durch Verringerung der Deformität. Klinisch befanden sich die Füße aller Patienten in einer funktionell günstigen Position, die Tibia-Fuß-Beziehung war wiederhergestellt, das Sprunggelenk war beweglich, der Bewegungsumfang betrug 15-20° und das Gangbild verbesserte sich, wobei die Fußsohle gestützt wurde.
Klinisches Beispiel (Abbildung 1). Patient N., 8 Jahre alt. Diagnose: ‚CMH. Neurogene Deformität der Fersen an beiden Füßen. Der Patient klagte über Schwierigkeiten beim Gehen und darüber, dass er nur auf den Fersen beider Füße stehen konnte. Zur Stabilisierung stützte sich das Kind auf die Zehen, wobei es sich auf die dorsale Oberfläche der Phalangen stützte, an denen sich Hühneraugen gebildet hatten. Klinisch: Füße in aufrechter Position bis zu 40°, bis zur mittleren Position mit Schwierigkeiten, keine Flexion. Muskelkraft: rechter und linker vorderer Tibialis-Muskel – 5 Punkte, Wadenbeinmuskel – 5 Punkte, Zehenbeuger – 3 Punkte, Zehenstrecker – 3 Punkte, rechte und linke hintere Schienbeinmuskelgruppe – 0 Punkte. Computertomographie der Füße: Fersendeformität beider Füße, Fersen-Schienbein-Winkel rechts – 30°, links – 25°; Fersenstützwinkel rechts – 40°, links – 50°. Podographie – pathologische Umverteilung der Belastung, Abstützung nur auf der Ferse beider Füße. Die Operation wurde am rechten und linken Fuß in Etappen durchgeführt: Entlastung der Fußgelenke, Verlagerung des langen Wadenbeins an das Fersenbeinhöckerchen, Verlängerung der Tibialis-anterior-Sehne. Fixierung des Sprunggelenks mit leichter Hyperkorrektur – 2 Monate. Nach Entfernung der Metallstrukturen, Fixierung des Fußes in Tunica. Neun Jahre nach der Behandlung ist der Patient 17 Jahre alt. Klinisch sind die Füße in mäßiger Ausrichtung, der Gang ist zufriedenstellend, der Fuß ist plantarflexiert. Aktive Fußbeugung: Die Amplitude der aktiven Beugung des linken Fußes beträgt 35°, die des rechten Fußes 10°. Subgraphie: Vergleich der Dynamik zeigt deutliche Verbesserung, gleichmäßige Verteilung von Vor- und Rückfuß. Röntgenbild: Füße in korrigierter Stellung, osteoartikuläre Verhältnisse zufriedenstellend: Metakarpophalangealwinkel rechts 70°, links 75°; Fersenstützwinkel rechts 25°, links 27°. Die Analyse der Gangbiomechanik mittels digitaler Verarbeitung der Stützreaktion zeigte, dass vor der Behandlung eine asymmetrische Schmetterlingskurve mit einem hohen hinteren Schubparameter beobachtet wurde, was auf eine Überlastung des hinteren Bereichs hinweist. Nach der Behandlung wurde eine gleichmäßige Verteilung der Vorfuß- und Rückfußdynamik im rechten und linken Fuß beobachtet, und die Schmetterlingskurve wurde symmetrischer, was einer normalen zweibeinigen Kurve entspricht.
Ergebnisse und Diskussion
Die Ergebnisse der Behandlung wurden bei 11 Patienten untersucht. Die Nachbeobachtungszeit reichte von 1 bis 9 Jahren. Alle behandelten Patienten zeigten eine Verbesserung der Fußunterstützung durch Verringerung der Deformität. Klinisch gesehen befanden sich die Füße aller Patienten in einer funktionell günstigen Position, die Beziehung zwischen der unteren Extremität und dem Fuß war wiederhergestellt, das Sprunggelenk war beweglich, der Bewegungsumfang betrug 15-20°, der Gang war verbessert und der Halt war über die Fußsohle gegeben.
Klinisches Beispiel. (Abb. 1). Patient N., 8 Jahre alt. Diagnose: ‚CMH. Neurogene Deformität der Fersen an beiden Füßen. Der Patient klagt über Schwierigkeiten beim Gehen und die Fähigkeit, nur auf den Fersen beider Füße zu stehen. Zur Stabilisierung drückte das Kind die Zehen zusammen und stützte sich dabei auf die dorsale Oberfläche der Zehenzwischenglieder, auf denen sich Hühneraugen gebildet hatten. Klinisch: Die Füße lassen sich in aufrechter Position bis zu 40°, in medialer Position nur schwer strecken, eine Beugung ist nicht möglich. Muskelkraft: rechter und linker Tibialis anterior – 5 Pkt., Fibeln – 5 Pkt., Zehenbeuger – 3 Pkt., Zehenstrecker – 3 Pkt., rechte und linke hintere Schienbeinmuskelgruppe – 0 Pkt. Computertomographie der Füße: Fersendeformität beider Füße, Fersen-Schienbein-Winkel rechts – 30°, links – 25°; Fersenstützwinkel rechts – 40°, links – 50°. Podographie – pathologische Umverteilung der Belastung, Abstützung nur auf der Ferse beider Füße. Die Operation wurde am rechten und linken Fuß in Etappen durchgeführt: Entlastung der Fußgelenke, Verlagerung des langen Wadenbeins an den Calcaneus tuberosus und Verlängerung der Tibialis-anterior-Sehne. Fixierung der Wirbelsäule mit leichter Hyperkorrektur – 2 Monate. Nach Entfernung der Metallstrukturen, Fixierung des Fußes in der Tunica. Neun Jahre nach der Behandlung ist der Patient 17 Jahre alt. Klinisch sind die Füße mäßig ausgerichtet, der Gang ist zufriedenstellend, die Fußsohle stützt. Aktive Fußbeugung: Amplitude der aktiven Beugung des linken Fußes: 35°, rechter Fuß: 10°. Subgraphie: Vergleich in der Dynamik zeigt deutliche Verbesserung, gleichmäßige Verteilung von Vor- und Rückfuß. Röntgenbild: Füße in korrigierter Stellung, osteoartikuläre Verhältnisse zufriedenstellend: Winkel des Mittelhandknochens rechts: 70°, links: 75°; Fersenstützwinkel rechts: 25°, links: 27°. Die Analyse der Gangbiomechanik mittels digitaler Verarbeitung der Stützreaktion zeigte, dass vor der Behandlung eine asymmetrische Schmetterlingskurve mit einem hohen posterioren Schubparameter zu beobachten war, was auf eine Überlastung des posterioren Bereichs hindeutet. Nach der Behandlung waren die dynamischen Parameter für Vor- und Rückfuß am rechten und linken Fuß gleichmäßig verteilt, und die Schmetterlingskurve wurde symmetrischer und entsprach einer normalen zweibeinigen Kurve.
Diagnose des Klumpfußes im MRT- und CT-Scan der Füße
Klassifizierung: kongenitaler Klumpfuß, Klumpfußstellung, kongenitaler Klumpfuß Equinovarus, neurogener Klumpfuß und Klumpfuß-Arthrogrypsis.
Methoden der Wahl
- Radiologische Untersuchung in zwei Projektionen (dorsal und lateral)
- Die Röntgenuntersuchung wird nicht bei der Geburt, sondern erst 4 Monate nach der Schienung durchgeführt, um mögliche Indikationen für eine Behandlung zu ermitteln oder eine Operation zu planen
- Um ein Bild des Fußes in maximaler Dorsalflexion zu erhalten (Beurteilung der Verkürzung der Achillessehne).
Was eine Röntgenaufnahme des Klumpfußes zeigen wird
- Bild des Fußes in korrigierter Stellung
- Becken-Rücken-Winkel kleiner als 15° (normal 15-40°) und Seitenwinkel kleiner als 25° (normal 25-45°)
- Subluxation des Strahlbeines (Dorsalansicht)
- Verknöcherungskerne in Talus, Ferse, Ellbogen- und Mittelfußknochen bei der Geburt immer sichtbar
- Die Verknöcherung des Nucleus pulposus ist im Strahlbein (verknöchert bis zum Alter von 3 Jahren) nicht erkennbar, was eine genaue Beurteilung der Strahlbein-Subluxation erfordert.
- Die Stellung des Sprunggelenks kann durch Bestimmung des Winkels zwischen der Achse des Sprungbeins und des ersten Mittelfußknochens beurteilt werden.
- Tibiakarpalwinkel größer als 90° (normal 60-90°)
- Neigung des Fersenbeins von hinten nach vorne
- Adduktionsdeformität: In der distalen Projektion befindet sich die Talusachse lateral zur Basis des ersten Mittelfußknochens.
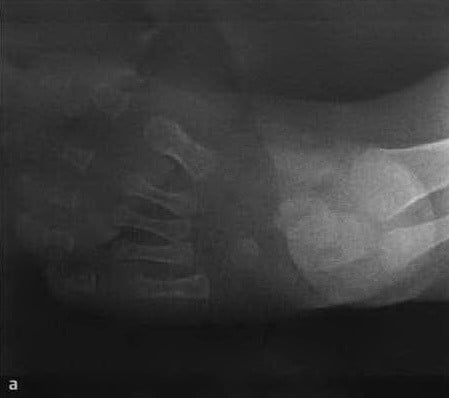
а, b Schiefstand im Alter von 5 Monaten: a) Die Röntgenaufnahme des Fußes von dorsal zeigt eine Verkürzung der Achillessehne, eine fehlende Neigung des Fersenbeins von posterior nach anterior und eine horizontale Beteiligung des Fersenbeins, was zu einem reduzierten Hüftwinkel führt;
Typische Manifestationen oder Anzeichen eines Klumpfußes bei Kindern
- Ein tastbarer vorderer Rand des Fersenbeins
- Dünne Haut mit feinen Falten in diesem Bereich
- Verkürzte Achillessehne, tastbar wie eine straffe Achillessehne
- Seitlich verschobenes Sprunggelenk
- Niedrige Absatzhöhe
- Dünne Waden
Vier Stufen der Klumpfußbehandlung bei Kindern:
– Phase I: chiropraktische Manipulation und Anlegen einer Gipsschiene (unmittelbar nach der Geburt).
– Stufe II: chirurgische Korrektur der periartikulären Kontraktur (im Alter von 4-6 Monaten).
– Stufe III: Schienung (wenn die Adduktionsstellung des Fußes fortbesteht).
– Phase IV: Korrektur von wiederkehrenden Deformitäten und späten Knochenverschiebungen.
Die Behandlung des Klumpfußes erfolgt durch manuelle Manipulation und Gipsschienen (Stadium I).
Ein unkomplizierter Klumpfuß kann mit den Behandlungsstufen I und II angemessen behandelt werden.
Ein wichtiger Bestandteil aller Stadien der Klumpfußbehandlung bei Kindern ist eine umfassende Massage und die richtige Wahl des Schuhwerks. Die Auswahl von Korrekturschuhen für den Klumpfuß erfolgt in Absprache mit einem Podologen, nach einer Untersuchung und geeigneten podometrischen und plantographischen Tests.
Ursachen des Klumpfußes
Eine allgemeine Schwäche des Sehnen-Muskel-Apparats der unteren Gliedmaßen sowie dysplastische Veränderungen des Fußskeletts gelten als eine der Ursachen für Plattfüße und Klumpfuß in diesem Alter.
Es gibt eine Reihe von Theorien, die die ätiopathogenetischen Mechanismen bei der Entstehung des Plattfußes erklären:
- statisch-mechanische Theorie;
- vestibuläre Theorie;
- Anatomische Theorie;
- Theorie der konstitutionellen Bindegewebsschwäche;
- Theorie der vererbten Muskelschwäche.
Woher kommen die Schmerzen?
Ätiologisch werden fünf Arten von Plattfüßen unterschieden:
Der angeborene Plattfuß tritt in verschiedenen Schweregraden auf (leicht, mittelschwer und schwer). Der schwerste Grad des angeborenen Plattfußes, der sogenannte Rocker-Fuß, tritt in 2,8-11,9 % der Fälle auf und wird unmittelbar nach der Geburt festgestellt. Die Ätiopathogenese dieser Deformität ist noch nicht vollständig geklärt. Als wahrscheinlichste Ursache gilt eine Fehlbildung des Embryos, eine Entwicklungsverzögerung in einem bestimmten Stadium der Embryonalentwicklung. Diese Fehlbildung wird als angeborener Defekt betrachtet.
In den letzten Jahren hat sich die Entstehungsgeschichte des statischen Plattfußes geändert und wird nun breiter interpretiert. Bei 78 % der Kinder mit statischem Plattfuß finden sich dysplastische Veränderungen des Fußskeletts in Kombination mit neurologischen Symptomen oder Stoffwechselanomalien des Bindegewebes.
Ein paralysierter Plattfuß entsteht durch eine Lähmung der Muskeln, die das Fußgewölbe bilden und stützen. Ein traumatischer Plattfuß wird durch die Folgen von Verletzungen des Sprunggelenks und des Fußes sowie durch Weichteil- und Sehnen-Band-Verletzungen verursacht.
Es wird zwischen leichtem, mittelschwerem und schwerem Plattfuß unterschieden. Normalerweise beträgt der Winkel, der durch die Linien entlang der unteren Kontur des Fersenbeins und des ersten Mittelfußknochens mit dem Scheitelpunkt am Fersenbein gebildet wird, 125°, die Höhe des Längsgewölbes 39-40 mm, der Winkel des Fersenbeins zur Stützebene 20-25° und der Rückfuß ist 5-7° geneigt. Bei Vorschulkindern schwankt die normale Höhe des Längsgewölbes des Fußes zwischen 19 und 24 mm.
Bei einem leichten Grad des Plattfußes ist es notwendig, die Höhe des Längsgewölbes auf 15-20 mm zu reduzieren, den Winkel der Fußgewölbehöhe auf 140°, den Winkel des Fersenbeins auf 15°, die Valgusstellung des Rückfußes auf 10° und die vordere Abduktion des Fußes auf 8-10° zu verringern.
Behandlungsmethoden für Plattfüße
Eine vollständige Heilung von Plattfüßen ist nur im Kindesalter möglich, da sich der Skelett- und Bewegungsapparat bei Kindern noch in der Ausbildung befindet und durch die Beseitigung der Pathologie eine spätere Fixierung der normalen Fußform erreicht werden kann. Bei Erwachsenen geht es nur darum, die Situation etwas zu verbessern und weitere Deformierungen des Fußes zu stoppen.
Die Behandlung von Plattfüßen bei Erwachsenen zielt in erster Linie darauf ab, die Schmerzen zu lindern und die Muskeln und Bänder des Fußes zu stärken.
Es ist sehr wichtig, Einlagen zu tragen, da sie helfen, den Druck auf die Fußoberfläche richtig zu verteilen. Orthesen für die Wirbelsäule stellen die richtige Stellung des Fußes wieder her und wirken gleichzeitig als Stoßdämpfer.
Die Schuhe müssen bequem sein, nicht zu eng, mit einem breiten Zehenraum und einem niedrigen Absatz.
Der Orthopäde beim Hausarzt stellt die Diagnose (Grad des Plattfußes) und verschreibt eine individuelle Behandlung. Je früher Sie einen Arzt aufsuchen, desto weniger deformiert wird Ihr Fuß sein. Plattfüße ersten Grades können noch korrigiert werden, später kann die Verformung nur noch verlangsamt werden.
Das Ziel der medikamentösen Behandlung von Plattfüßen ist die Schmerzlinderung.
Indikationen und Kontraindikationen
Eine Ultraschalluntersuchung des Hüftgelenks bei Neugeborenen ist bei allen Kindern bis zum Alter von 6 Monaten angezeigt, um normale Werte oder Anomalien festzustellen. Sie wird häufig innerhalb weniger Tage nach der Geburt durchgeführt, insbesondere wenn die Frau während der Schwangerschaft ungünstige äußere oder innere Faktoren erfahren hat. Hier die wichtigsten Indikationen für eine Ultraschalluntersuchung bei einem Neugeborenen:
- Frühgeborene, bei denen die Wahrscheinlichkeit, eine Dysplasie zu entwickeln, recht hoch ist. Babys aus Mehrlingsschwangerschaften gehören ebenfalls zu dieser Risikogruppe;
- Steiß- oder Beckengeburt, bei der eine Gelenkverschiebung auftritt;
- Eine schwierige Schwangerschaft, insbesondere wenn sie durch schwere Toxämie oder Vitamin- und Mikronährstoffmangel kompliziert ist;
- wenn die Frau während der Schwangerschaft Medikamente aus verschiedenen klinischen und pharmakologischen Gruppen einnimmt – Antibiotika, Diuretika, Zytostatika, Immunmodulatoren, antivirale Medikamente;
- Akute virale, bakterielle oder Pilzinfektionen, an denen die Frau während der Schwangerschaft erkrankt ist. Erkrankungen des Darms oder der Atemwege sind im zweiten und dritten Trimester besonders gefährlich, wenn sich die fetalen Hüftgelenke zu bilden beginnen und die Verknöcherungskerne der Hüftköpfe ausgebildet werden.
Jeder dieser Faktoren kann die Entwicklung einer Dysplasie verursachen. Eine Ultraschalluntersuchung wird entweder unmittelbar nach der Geburt oder einige Tage nach der Entlassung von Mutter und Kind durchgeführt.
Nach der Geburt untersucht der Kinderarzt das Kind ein- bis zweimal im Monat, um seine Entwicklung zu überprüfen. Er oder sie kann eine Ultraschalluntersuchung empfehlen, wenn eines der Anzeichen für Gelenkanomalien festgestellt wird: asymmetrische Hautfalten in der Leiste oder im Gesäß, Verkürzung des Beins, ein bestimmtes Klickgeräusch, wenn das Kind die Hüfte anhebt.
Durchführung des diagnostischen Verfahrens
Für die Ultraschalluntersuchung wird das Kind auf die Seite gelegt und das untersuchte Gelenk in einem Winkel von 20° nach oben gebeugt. Auf das Hüftgelenk wird ein Gel aufgetragen, um das Gleiten der Sonde zu erleichtern und die Leitung der Schallwellen zu verbessern. Während der Manipulation werden alle Gelenk- und periartikulären Strukturen auf einem Bildschirm angezeigt. Der Arzt nimmt Bilder in den Positionen auf, die für die Beurteilung des Gewebezustands erforderlich sind. In der Regel gibt es fünf Positionen: Ausgangsposition, Beugung und Streckung des Beins, Abduktion und Adduktion des Beins.
Um die Untersuchung nicht zu stören, empfiehlt der überweisende Kinderarzt, dass das Kind unmittelbar vor der Untersuchung nicht gefüttert werden sollte. Das Kind muss satt sein, um nicht gefräßig zu werden, aber das Aufstoßen kann die Diagnose beeinträchtigen.
Bei therapeutischen Blockaden verwendete Medikamente
Sehen wir uns zunächst die am häufigsten verwendeten Lokalanästhetika an.
‚Novocain‘.
Kann in Nerven und Gewebe gespritzt werden, hat eine betäubende Wirkung, wirkt krampflösend. Es übt eine starke Reizung im pathologischen Herd aus und schaltet die periphere Innervation aus. Das Medikament verbessert die Gewebetrophik:
- reduziert die Durchlässigkeit der Blutgefäßwände;
- hat antiseptische und bakteriostatische Wirkungen
- erhöht die Resistenz gegen Allergene;
- gleicht den Gefäßtonus aus;
- Verbessert den Nerventrophismus.
Es gilt als das sicherste Analgetikum und hat nur minimale Nebenwirkungen. Es hat ein gewisses Maß an Toxizität.
‚Lidocain.
Ein Lokalanästhetikum, das im Vergleich zu Novocain eine intensivere und länger anhaltende Wirkung hat. Es wird in Form von Hydrochlorid verwendet. Blockiert potenzialabhängige Natriumkanäle, wodurch die Erzeugung von Impulsen in den Nervenendigungen und die Weiterleitung von Impulsen entlang der Nerven blockiert wird. Es blockiert nicht nur Schmerzimpulse, sondern auch andere Impulse. Es erweitert die Blutgefäße und hat keine örtlich reizende Wirkung. Einige Minuten nach der Injektion von Lidocain lässt der Schmerz nach und die Muskeln entspannen sich. Die Toxizität ist geringer als bei Novocain.
‚Bupivacain‘.
Ein Medikament aus der Reihe der Amide. Seine Wirkung entfaltet sich langsam, hält aber lange an. Es ist etwa 16-mal stärker als Novocain. Die gesamte Gruppe der Amid-Anästhetika ist im Vergleich zu den Ester-Anästhetika (Novocaina) stabiler. Ihre verlängerte Wirkung lässt sich dadurch erklären, dass sie eine längere Halbwertszeit haben. Dies ist darauf zurückzuführen, dass diese Medikamente in der Leber und nicht im Plasma verarbeitet werden. ‚Bupivacain verhindert die Ausbreitung des Schmerzimpulses entlang der Nerven, indem es die Natriumkanäle der Neuronenmembran blockiert. Die Blockade erfolgt sequentiell, abhängig von der Größe der Nervenfasern (kleine Fasern sind empfindlicher als große), dem Grad der Aktivierung (eine höhere Pulsfrequenz öffnet mehr zu blockierende Kanäle) und dem Grad der Myelinisierung (Fasern mit einer Myelinhülle werden besser blockiert). Die Wirkung der Behandlung tritt nach 5-10 Minuten ein.
Mögliche Komplikationen und Maßnahmen zu deren Vermeidung
Bei chirurgischen Blockaden ist die Komplikationsrate mit 0,5 % äußerst gering. Zu den möglichen Komplikationen gehören Reaktionen auf das Medikament, Vergiftungserscheinungen (Erbrechen, Schwindel, Herzklopfen), Gefäßschäden an den Einstichstellen. Um Komplikationen vorzubeugen, werden zusätzliche Medikamente verabreicht, und dem Patienten wird geraten, sich nach dem Eingriff 1-2 Stunden hinzulegen. Körperliche Betätigung wird nicht sofort empfohlen, was jedoch häufig der Fall ist, wenn die Patienten die Schmerzen loswerden wollen. Wird nicht auf körperliche Betätigung geachtet, kehren die Symptome zurück und verschlimmern sich.
Eine Spinalembolie kann zu Blutungen, Infektionen an der Einstichstelle sowie zu Schäden an inneren Membranen und Weichteilen führen. Letzteres ist in der Regel auf die Unerfahrenheit des Arztes zurückzuführen. Auch ein anaphylaktischer Schock kann auftreten. Daher wird das Verfahren nur in einer medizinischen Einrichtung durchgeführt. Um Komplikationen zu vermeiden, wird eine Probespritze verabreicht.
Bei der Blockade eines Fersensporns treten bei 15-20 % der Menschen Komplikationen auf. Diese sind in den meisten Fällen auf eine unsachgemäße Verabreichung von Kortikosteroiden und die Reaktion des Patienten auf diese zurückzuführen. Dazu können Weichteilnekrosen, Abszesse und Risse in der Fersenfaszie gehören. Es ist notwendig, die Ferse nach der Operation täglich zu untersuchen, um eine unerwünschte Reaktion rechtzeitig zu erkennen. Die ersten Symptome sind Schmerzen, Rötung und/oder Hautrötung und Taubheitsgefühl. Komplikationen können sich verzögern und auch erst mehrere Wochen nach dem Eingriff auftreten. Dies ist auf die verlängerte Wirkung von Glukokortikosteroiden zurückzuführen.

Neurologe, Neurophysiologe, Homöopath, Ernährungsberater und Hirudotherapeut mit über 27 Jahren Erfahrung. Absolventin der Staatlichen Medizinischen Akademie St. Petersburg. Höchste Qualifikationskategorie. Mitglied der Vereinigung der Neurologen Russlands.
Lesen Sie mehr:- Ausrichtung der Ferse auf die Zehen.
- Warum entwickelt ein Kind einen Klumpfuß?.
- Baby plantschen.
- Die Knochen der menschlichen Ferse.
- Klumpfuß bei Kindern therapeutische Übungen 7 Jahre alt.
- Was ist ein Klumpfuß?.
- Foto von geschabten Füßen.
- Das richtige Schuhwerk zum Wandern.
