Unser ganzes Leben besteht aus Bewegung, und die Bewegung ist mit der Arbeit von etwa 400 Skelettmuskeln 1 verbunden, die zudem 40-45 % unseres Körpergewichts ausmachen 3 . Es ist daher nicht verwunderlich, dass jeder von uns im Laufe seines Lebens mehr als einmal Muskelschmerzen und Beschwerden in verschiedenen Körperregionen – Nacken, Rücken, unterer Rücken und Gliedmaßen 1 – erlebt.
- Neuropathie (Polyneuropathie) der unteren und oberen Gliedmaßen: Symptome, Behandlung
- Welche Risiken sind mit der Neuropathie verbunden?
- Ursachen von myofaszialen Schmerzsyndromen
- Klassifizierung des Muskelspannungssyndroms
- SYNDROM DES KLEINEN GESÄSSMUSKELS (GLUTEUS-MEDIUS-SYNDROM)
- Sternocleidomastoideus-Syndrom (myofasziale Kompressionsneuropathie des Ischiasnervs im Beckenbereich)
- Iliopsoas-Muskel. Anatomie. Schmerzzonen.
- Was ist die ‚Haar-Regel‘?
- Diagnose und Behandlung des Iliopsoas-Syndroms.
- Ursachen von Muskelschmerzen
- Verletzungen des Muskels
- Muskeltonisches Syndrom
- Infektiöse Muskelkrankheiten
- Fibromyalgie .
- Behandlung von Muskelschmerzen
- Hauptursachen für Schmerzen
- Zusätzliche Symptome
- Ursachen für Muskelkrämpfe nach dem Sport
- Arten der Myalgie
- Folgen und Komplikationen
- Vorbeugende Maßnahmen
- Diagnose von Muskelschmerzen
- Behandlungsmöglichkeiten bei Myalgie
Neuropathie (Polyneuropathie) der unteren und oberen Gliedmaßen: Symptome, Behandlung
Neuropathie ist eine Schädigung und Funktionsstörung der Nerven. Die Krankheit verursacht Schmerzen und Muskelschwäche im betroffenen Bereich. Polyneuropathie tritt auf, wenn mehrere Nerven betroffen sind.
- Brennender, stechender Schmerz entlang des betroffenen Nervs;
- Schwellungen, Taubheitsgefühl in den Beinen, Gänsehaut, Kribbeln;
- Muskelschwäche in den Beinen, allmählicher Muskelschwund;
- Veränderungen des Gangs, Schwierigkeiten beim Gehen;
- verminderte oder erhöhte Empfindlichkeit. Die Person spürt Berührungen am Bein nicht, oder im Gegenteil, sie verursachen Schmerzen;
- Muskelkrämpfe und Diastolen, teilweise Lähmungen.
Die Symptome der Polyneuropathie der unteren Gliedmaßen treten häufig in beiden Beinen auf.
Welche Risiken sind mit der Neuropathie verbunden?
Die Polyneuropathie der unteren Gliedmaßen kann rasch in eine chronische Form übergehen. Der Patient entwickelt rasch Muskelschwund und trophischen Geschwüren und Lähmung der Bein- und Atemmuskulatur. Es kommt zu einer dauerhaften Veränderung des Gangbildes, die sich nicht mehr ändern lässt.
Ich möchte meiner Ärztin Marina Kimovna Koreshkova sehr danken, die ein Profi auf ihrem Gebiet ist, sehr aufmerksam und positiv, als ob sie einen durchschaut. Ich hatte einen Bandscheibenvorfall im Nacken und meine Schulter war sehr schwach. Marina Kimovna hat mir die richtige Behandlung vorgeschlagen. Schon nach der ersten Behandlung fühlte ich mich viel besser. Nette Klinik und fürsorgliches Personal. Ich möchte mich bei allen bedanken, die an meiner Behandlung beteiligt waren. ICH KANN DIESE KLINIK SEHR EMPFEHLEN.
Ursachen von myofaszialen Schmerzsyndromen
Auslöser führen dazu, dass biochemische Prozesse im Muskel Entzündungsmediatoren freisetzen, die eine reflexartige Kontraktion des Muskels verursachen.
Das Hauptsymptom des myotonen Syndroms ist ein tiefer, schmerzhafter vertebrogener Schmerz. Die schmerzhaften Kontraktionen, die mit einer Verdickung und Schwellung eines oder mehrerer Muskeln einhergehen, schränken die Beweglichkeit stark ein. Durch die Wirkung auf die Nervenrezeptoren entsteht ein anhaltender Muskelkater. Dies wiederum verstärkt den Muskelkrampf und schließt den Teufelskreis von Spasmus – Schwellung – Schmerz – Spasmus.
Das muskulotendinöse Syndrom im lumbosakralen Bereich ist in der Regel die Folge einer starken körperlichen Belastung. Verspannungen des Musculus sulci können Schmerzen im Gesäßbereich und in den Hüftgelenken verursachen. Wenn der Ischiasnerv komprimiert ist, kann es zu Taubheitsgefühlen in einer der Gliedmaßen kommen.
Das myofaszial-tonische Syndrom im Halsbereich ist gekennzeichnet durch Schmerzen im Halsbereich, Nackenschmerzen, die sich bei Kopfstreckung und -drehung verstärken, und Hyperästhesie der Finger IV und V.
Das myofasziale Syndrom im Thoraxbereich ist durch Schmerzen zwischen den Schulterblättern und entlang der Rippen gekennzeichnet. Manchmal kann ein brennendes und enges Gefühl in der Brust auftreten, das die Symptome von Herzproblemen nachahmt.
Klassifizierung des Muskelspannungssyndroms
Es gibt mehrere Arten von Schmerzsyndromen, die mit dem Muskeltonus zusammenhängen. Sie werden nach ihrer Lokalisation klassifiziert:
- Anteriores lumbales Muskelkompressionssyndrom: Es betrifft den Bereich der III-VI-Halswirbel und der oberen Rippe. Die Muskelkontraktion komprimiert die Arteria subclavia und den Plexus brachialis.
- Psoas-Muskel-Syndrom: Kompression des Ischiasnervs und der Arteria glutealis inferior
- Facettensyndrom: lokale Schmerzen und Steifheit in der Region der Wirbelbogengelenke. Sie geht mit einer Subluxation von Wirbelsegmenten und einer Ruptur der Gelenkkapseln einher. Je nach Lage des betroffenen Facettengelenks können die Schmerzen in Kopf, Schultern, Brustkorb, Lendenwirbelsäule, Kreuzbein, Hüfte oder Gesäß ausstrahlen.
Außerdem sind häufig der Trapezius, der größte Brustmuskel (Pectoralis major), der Quadratus lumborum und der Schulterstrecker (Scapulae) betroffen. Das Schmerzsyndrom kann sowohl primär (nur die vom Krampf betroffenen Gewebe sind betroffen) als auch sekundär sein, d. h. außerhalb des Verletzungsbereichs auftreten.
SYNDROM DES KLEINEN GESÄSSMUSKELS (GLUTEUS-MEDIUS-SYNDROM)
Klinisch äußert es sich durch Schmerzen bei Bewegungen, die mit Muskelverspannungen einhergehen: Aufstehen von einem Stuhl, Bein über Bein legen, Gehen.
Der Schmerz kann sich auch auf das gesamte Gesäß, die Rückseite des Oberschenkels und den Unterschenkel ausbreiten.
Die Verspannung des M. sternocleidomastoideus medialis als Reaktion auf Schmerzimpulse ist nach Angaben mehrerer Autoren sehr häufig, sogar häufiger als die des M. sternocleidomastoideus.
Die häufigste Ursache für eine Überdehnung dieses Muskels ist eine Überlastung in der Position, z. B. bei einer seitlichen Krümmung der Lendenwirbelsäule.
Wie bei allen Muskelsyndromen treten auch beim Gluteus-medius-Syndrom die Schmerzen bei Bewegungen auf, die diesen Muskel belasten, wie z. B. beim Wechsel der Körperposition, beim Gehen und Stehen, insbesondere beim Drehen der Hüfte nach innen und beim Aufsetzen des Fußes auf die Außenkante.
Auf der betroffenen Pobacke kann man bequem sitzen, aber beim Sitzen auf der gesunden Pobacke und beim Hinlegen, wenn man sich auf die gesunde Seite dreht, treten Schmerzen auf der betroffenen Seite auf.
Ähnlich wie beim Syndrom des kleinen Gesäßmuskels treten die Schmerzen im Kreuzbein und im großen Gesäßmuskel auf, wenn ein Bein über das andere geschlagen wird.
Der Schmerz breitet sich bei diesem Syndrom entlang der hinteren und hinteren Außenfläche des Oberschenkels aus.
Sternocleidomastoideus-Syndrom (myofasziale Kompressionsneuropathie des Ischiasnervs im Beckenbereich)
Die reflexartige Reaktion des Musculus sternocleidomastoideus auf eine Läsion der lumbosakralen Wirbelsäule ist nur eine mögliche Ursache für dieses Syndrom. Die anderen Ursachen würden den Rahmen dieses Artikels sprengen.
Die Hauptbeschwerden des Sternumsyndroms sind dumpfe, schmerzende Schmerzen im Gesäß, in den Iliosakral- und Hüftgelenken.
Die Schmerzen lassen im Liegen nach oder verschwinden, oder sie verstärken sich bei Bewegungen, die den Muskel dehnen: Aufstehen, Gehen, Adduktion des Beins, Drehen des Beins nach innen, Hocken, Aufrichten vor dem Aufrichten des Körpers, Werfen des Beins nach hinten.
Um Schmerzen zu vermeiden, setzt man sich mit gespreizten Knien hin und versucht, den Fuß nicht auf das Bein zu stellen.
Wie bereits erwähnt, können myofasziale Beckenschmerzen durch Erkrankungen der inneren Organe, insbesondere der Beckenhöhle (Blase, Gebärmutter, Eierstöcke, Darm usw.), durch Erkrankungen der Hüftgelenke und (am häufigsten) durch Erkrankungen der lumbosakralen Wirbelsäule verursacht werden.
Klinisch lassen sich die Beckenschmerzen bei Wirbelsäulenverletzungen in zwei Syndrome unterteilen:
- Lokales vertebrales (Wirbelsäulen-) Syndrom – Spannung und Schmerz in den paravertebralen Muskeln, Einschränkung der aktiven Bewegung in der lumbosakralen Wirbelsäule, Schmerz bei Berührung in der Projektion des unteren Lendenwirbels oder des Kreuzbeins);
- Das muskuläre Schmerzsyndrom umfasst die oben beschriebenen muskulären Syndrome.
Wenn die oben genannten Merkmale berücksichtigt werden, kann die Diagnose von Beckenschmerzen viel einfacher gestellt werden.
Wenn Sie nicht in Kaluga wohnen, können Sie sich für eine Online-Konsultation über WhatsApp anmelden: +7 (961)123-69-68.
Für Patienten aus anderen Städten bieten wir eine preisgünstige Unterbringung in Wohnungen auf Kur- und Rehabilitationskursen an. Bei chirurgischen Eingriffen bieten wir die Unterbringung in einer stationären 24-Stunden-Einrichtung an.
Iliopsoas-Muskel. Anatomie. Schmerzzonen.
Es gibt zwei Iliopsoas-Muskeln – den linken und den rechten. Sie befinden sich im Inneren des Körpers. Stellen Sie sich die Wirbelsäule vor. Die Wirbelsäule hat eine Rückseite, die man von hinten berühren kann, und eine Vorderseite, die unserem Bauch und insbesondere unseren inneren Organen zugewandt ist. Die Iliopsoas-Muskeln befinden sich nun an der Wirbelsäule auf der Bauchseite. Sie beginnen oben, am Zwerchfell und an den Rippen, ziehen im Körperinneren entlang der gesamten Lendenwirbelsäule und des Kreuzbeins, treten dann durch das Becken an der Leiste zum Oberschenkel aus und setzen dort in einem kleinen Abschnitt jeweils an der eigenen Seite an. Lassen Sie uns dies nun in eine etwas andere Perspektive rücken. Vor uns liegt der menschliche Bauch – die Vorderwand des Bauches. In der Mitte, darunter, befinden sich die Därme. Darunter, tief im Inneren, befinden sich die Nieren, und unter den Nieren liegen die Iliopsoas-Muskeln, die auf der Vorderseite der Wirbelsäule liegen. Können Sie sich das vorstellen? Die Iliopsoas-Muskeln sind also mit ihrer größeren Seite an der Wirbelsäule und am Becken befestigt und nur ein kleiner Teil an der Hüfte.
Diese Details sind sehr wichtig. Wenn Sie einmal verstanden haben, wie die Iliopsoas-Muskeln angeordnet sind und wo sie ansetzen, wird es Ihnen leicht fallen zu verstehen, warum sie eher Schmerzen im unteren Rücken verursachen.
Was ist die ‚Haar-Regel‘?
Wenn man an den Haaren zieht, schmerzt nicht das Haar selbst, sondern die Stelle, an der das Haar am Kopf befestigt ist – an der Wurzel. Dies nennen wir das Haarprinzip. Ähnlich verhält es sich bei der Kontraktion des Iliopsoas-Muskels – der Schmerz sitzt dort, wo der Muskel angesetzt ist. Wie bereits erwähnt, ist der größte Teil des Iliopsoas-Muskels an der lumbosakralen Wirbelsäule befestigt. Daher treten die Schmerzen bei 85 % der Patienten im Bereich der Lendenwirbelsäule auf. Die restlichen 15 % haben Schmerzen in der Leisten-, Oberschenkel- und Unterbauchgegend, wo das andere Ende des Muskels ansetzt.
Diagnose und Behandlung des Iliopsoas-Syndroms.
Chiropraktiker behandeln das Iliopsoas-Syndrom. Um mit der Behandlung beginnen zu können, muss jedoch sichergestellt werden, dass die Schmerzen durch den Muskel und nicht durch ein anderes Problem verursacht werden. Daher ist eine Diagnose erforderlich. An dieser Stelle möchten wir auf Folgendes hinweisen. Wenn es so wäre, dass, solange eine Person eine Krankheit hat, andere nicht an ihr ‚hängen‘, wäre die ärztliche Diagnose einfach und unkompliziert. Aber leider ist es viel komplizierter. Gleichzeitig mit dem Iliopsoas-Syndrom können eine Osteochondrose, ein Bandscheibenvorfall, eine Arthrose der Hüfte und eine ganze Reihe anderer Erkrankungen auftreten. Versuchen Sie in einer solchen Situation, die Ursache der Schmerzen richtig zu erkennen und eine genaue Diagnose zu stellen. Hier ist der Muskeltest als Diagnosemethode wirklich unverzichtbar. Wir können mit Gewissheit sagen, dass er Muskelkater und kranke Muskeln einwandfrei identifiziert. Unsere Ärzte sind in dieser Methode sehr geübt und in der Lage, das Iliopsoas-Muskelsyndrom zweifelsfrei zu diagnostizieren. Sobald die Diagnose feststeht, kann die Behandlung beginnen.
- Wir finden heraus, ob Ihre Beschwerden durch ein Iliopsoas-Muskel-Syndrom, eine Osteochondrose, einen Bandscheibenvorfall oder eine Vorwölbung verursacht werden. Wir führen eine chiropraktische Muskeluntersuchung durch.
- Die Dauer der Diagnose beträgt 30 Minuten. Es handelt sich um eine vollständige Untersuchung, nicht um einen 2-Minuten-Knet-Tick.
- Die Diagnose wird von Dr. Vlasenko A.A., einem Arzt mit 30 Jahren Erfahrung und Experten für die Behandlung des Iliopsoas-Syndroms, persönlich gestellt.
Die Behandlung des Iliopsoas-Syndroms besteht aus primären und sekundären Methoden. Die primäre Form der Behandlung des Iliopsoas-Syndroms ist die sanfte manuelle Therapie; weitere Behandlungsformen sind Medikamente, Physiotherapie, Bewegungstherapie usw. Die manuelle Therapie unterscheidet sich deutlich von der herkömmlichen manuellen Therapie. Schon ihr Name ist die Antwort auf die Frage ‚Was ist der Unterschied?‘. Sie ist sanft. Sie ist der Osteopathie und der Massage bei Hüft- und Lendenwirbelsäulensyndrom sehr ähnlich, aber sie ist weit überlegen.
Ursachen von Muskelschmerzen
Die Ursachen für Muskelschmerzen können unterschiedlich sein. Im Folgenden werden die häufigsten genannt.
Verletzungen des Muskels
Muskelverletzungen werden in der Regel durch körperliche Anstrengung verursacht. Sie betreffen bestimmte Muskelgruppen und umfassen:
- Verstauchungen – treten als Folge einer plötzlichen starken Dehnung oder Kontraktion der Muskeln auf und sind durch Muskelsteifheit und Schmerzen gekennzeichnet, die mehrere Tage lang anhalten;
- Muskelüberlastung oder Crepitus, die durch intensives Training beim Übergang zu einem neuen Trainingsniveau verursacht werden und durch Muskelkater aufgrund von Mikroverletzungen in den Muskeln gekennzeichnet sind.
Muskeltonisches Syndrom
Beim myofaszial-tonischen Syndrom handelt es sich um eine lang anhaltende Muskelanspannung, die mit einer schmerzhaften Verdickung der Muskeln einhergeht. Es ist gekennzeichnet durch Muskelkrämpfe, die reflexartig auftreten, am häufigsten bei Wirbelsäulenpathologien aufgrund von Nervenwurzelreizungen. Das Syndrom tritt auf, wenn:
Die häufigsten Arten des myofaszialen Syndroms sind die folgenden Muskeln:
- vorderes Brustbein;
- Brustbein;
- Pectoralis minor;
- schräger Kopfmuskel;
- Iliopsoas;
- Wadenmuskel;
- Rücken.
Infektiöse Muskelkrankheiten
Myositis ist eine Muskelentzündung parasitären, bakteriellen oder viralen Ursprungs, die auch als Komplikation anderer Krankheiten auftreten kann. Myositis kann Schmerzen in allen Muskeln des Körpers verursachen, in den oberen und unteren Gliedmaßen und im Rumpf. Bei Bewegung sind die Schmerzen deutlicher spürbar, und in den Muskeln sind feste Knoten zu spüren.
Bei der eitrigen Myositis sind die Schmerzen schlimmer und werden begleitet von:
Fibromyalgie .
Fibromyalgie ist ein symmetrischer Schmerz in Muskeln, Bändern und Sehnen, der chronisch ist. Sie können in einem bestimmten Gebiet lokalisiert sein:
Behandlung von Muskelschmerzen
Die CELT Pain Clinic wendet moderne Methoden zur Behandlung von Muskelschmerzen an, um das bestehende Problem wirksam zu bekämpfen. Sie zielt in erster Linie darauf ab, die Ursache zu beseitigen. Durch eine systemische Behandlung werden die Schmerzen minimiert (wenn nicht gar beseitigt). Sie umfasst den Einsatz von Analgetika, nichtsteroidalen Entzündungshemmern und Opiaten. Die systemische Therapie wird mit anderen Behandlungsmethoden kombiniert:
Die Spezialisten des CELT empfehlen, Muskelschmerzen durch eine gesunde und mobile Lebensweise, Ergonomie am Arbeitsplatz und Vermeidung ungesunder Gewohnheiten vorzubeugen.
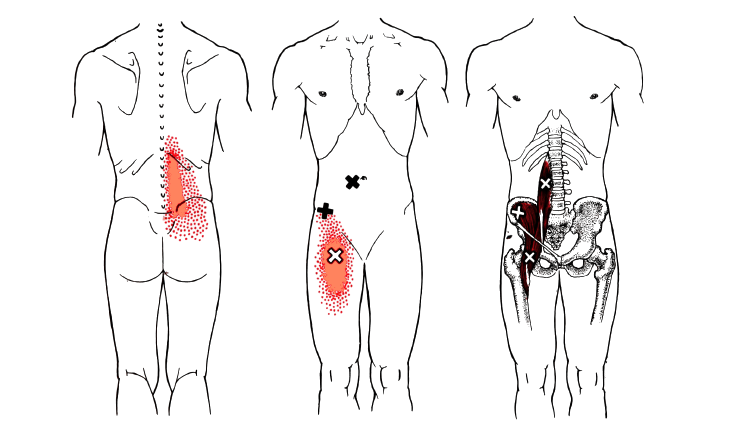
Hauptursachen für Schmerzen
Die Hauptursache für Schmerzen im Knie an der Außenseite ist das Iliopsoas-Syndrom.

Dieser pathologische Zustand wird durch einen erhöhten Druck auf das Gelenk verursacht. Es tritt vor allem dann auf, wenn das Knie häufig und bei Anstrengung gebeugt wird.
Am häufigsten sind Sportler von diesem Syndrom betroffen:
Schmerzen an der Außenseite des Knies können auch ein Symptom für viele Krankheiten und Verletzungen sein, wie z. B.
- Riss des Meniskus;
- Hamstring-Bursitis – Entzündung der Gelenkkapsel der Hamstring-Sehne;
- Gonarthrose (Arthrose des Kniegelenks);
- Tendovaginitis (Entzündung der inneren Sehnenscheide) des Musculus semimembranosus;
- Verstauchung, Riss oder Ruptur des äußeren Seitenbandes.
Ursachen von Krankheiten und Verletzungen, die mit Schmerzen an der Außenseite des Knies einhergehen:
Akute Einwärtsdrehbewegung des Schienbeins bei Belastung des Beins mit gebeugtem oder halb gebeugtem Knie – beim Fußball, Hockey, Skifahren oder Schlittschuhlaufen
Häufiger bei Profisportlern aufgrund der hohen täglichen Belastung
Bei Anfängern aufgrund einer schlechten Technik


Gonarthrose (degenerative Erkrankung des Kniegelenks)
Folge einer Verletzung – auch 3 bis 5 Jahre danach
Erhöhte Belastung des Gelenks aufgrund von Übergewicht.
Altersbedingte Veränderungen im Körper – der Knorpelabbau beschleunigt sich mit dem Alter
Stoffwechselstörungen, bei denen der Knorpel nicht ausreichend mit Nährstoffen versorgt wird
Zusätzliche Symptome
Verschiedene pathologische Zustände werden neben den Schmerzen von verschiedenen zusätzlichen Symptomen begleitet.
Zum Zeitpunkt der Verletzung sind die Schmerzen heftig und stark und die Beweglichkeit des Gelenks ist eingeschränkt.
Mit der Zeit nimmt die Intensität der Schmerzen ab, sie bleiben jedoch bestehen.
Leichte Schmerzen an der Außenseite des Knies, Schwellung
Gonarthrose (Arthrose des Kniegelenks)
Betrifft nicht nur das äußere Seitengelenk, sondern das gesamte Knie.
Steifheit und später Bewegungseinschränkung sind ebenfalls lästig
Entzündung der Sehne des Musculus semimembranosus
Schmerzen, die sich bei Beugung des Knies verstärken
Bei Verstauchung oder Riss: Schmerzen, Schwellung und Bewegungseinschränkung
Bei einem Riss kommt es zusätzlich zu den oben genannten Symptomen zu einer erhöhten Beweglichkeit des Knies.
Ursachen für Muskelkrämpfe nach dem Sport
Ein Muskelkater in der Schulter, im unteren Rücken, im Nacken oder in anderen Körperteilen ist eine häufige Erscheinung bei sportlichen Aktivitäten. Muskelkater tritt häufig bei Sportanfängern auf, die sich kurz vor dem Start zu sehr anstrengen. Erfahrene Sportler, die ihre Trainingspläne drastisch ändern, sind ebenfalls anfällig für Myalgie.
Muskelschmerzen werden in diesen Fällen durch kleine Risse in den Muskelfasern verursacht. Die mikroskopisch kleinen Wunden in den Muskelfasern verursachen immer stärkere Schmerzen. Der Körper beginnt einen intensiven Regenerationsprozess: Die Proteinsynthese steigt und Hormone werden ausgeschüttet.
Die Beschwerden klingen nach 2 bis 3 Wochen ab, wenn der Sportler in einen Rhythmus kommt und ein geeignetes Trainingsprogramm aufstellt. Wenn die Schmerzen im Rücken und in der Schulter oder in einem anderen Bereich jedoch stechend und pochend sind, kann die Ursache ein Trauma sein, weshalb der Sportler einen Unfallchirurgen aufsuchen sollte.
Arten der Myalgie
- Fibromyalgie. Tritt in Bändern und Sehnen auf und äußert sich im Hinterkopf, Nacken und unteren Rücken. Sie tritt bei Frauen häufig aufgrund von Stress und bei Männern aufgrund von Überlastung bei der Arbeit oder im Fitnessstudio auf.
- Myositis ist eine Entzündung des Muskelgewebes. Tritt als Folge eines Traumas, schwerer körperlicher Anstrengung oder als Komplikation einer Grippe auf. Lokalisierte Muskelschmerzen in den Beinen, Armen oder im Rumpf, die bei Bewegung zunehmen und lästig sind. Die Behandlung des Beins oder Arms erfolgt in der Regel stationär.
- Polymyositis. Eine ernste Erkrankung. Sie kann starke Schmerzen im Nacken und in den Schultern verursachen und dann auf den Beckengürtel und die Beine übergehen. Manchmal führt sie zu Muskeldystrophie.
Die meisten Frauen leiden unter Muskelkater, wenn sie ein Baby erwarten. Wenn eine Frau vor der Schwangerschaft körperlich nicht fit war, sind die Schmerzen stärker ausgeprägt.
Während der Schwangerschaft können die Muskeln an verschiedenen Stellen schmerzen:
- Rücken – aufgrund der Belastung durch den vergrößerten Körper;
- Bauch – wegen der schmerzhaften Dehnung der Muskeln;
- unterer Rücken – wegen der erhöhten Belastung durch das wachsende Körpergewicht und die natürliche Verschiebung der inneren Organe;
- Beine – die Ursachen für Beinschmerzen sind die gleichen – die Schmerzen werden von Wadenkrämpfen begleitet, die zu Beginn des Schlafs, nachts oder morgens auftreten;
- Brüste – beeinflusst durch Veränderungen im Hormonhaushalt, erhöhte Blutzirkulation;
- Vaginismus – beeinflusst durch Veränderungen der venösen Hämodynamik, erhöhte Gefäßbelastung, verminderte Elastizität des Muskelgewebes.
Folgen und Komplikationen
Die Folgen von Verletzungen des Medianusnervs können sehr schwerwiegend sein: Alle drei Arten (Nervenentzündung, Neuropathie, Neuralgie) sind häufig und schwerwiegend, was in fortgeschrittenen Fällen zu vollständiger oder teilweiser Behinderung führt.
Bei unzureichender oder fehlender Behandlung ist der Patient gezwungen, seinen Beruf und seine Lebensweise zu ändern.
Infolge der Atrophie des Muskelgewebes, das von dem geschädigten Nerv versorgt wird, sind Behinderungen keine Seltenheit. Leider werden bei der Diagnose und Behandlung dieser Pathologie oft viele Fehler gemacht.
Vorbeugende Maßnahmen

Um eine Einklemmung des Nervus jugularis internus rechtzeitig zu verhindern, sollten Traumata und Unterkühlung vermieden werden.
Es sei daran erinnert, dass ältere Menschen, Sportler, Menschen mit Fettleibigkeit (Stoffwechselproblemen), Alkohol- und Drogenabhängige sowie Menschen mit einer sitzenden Lebensweise zu den Risikogruppen gehören. Sie können die Krankheit auch vermeiden, wenn Sie einige Regeln befolgen:
- Nicht lange in die Hocke gehen (das sollten vor allem diejenigen beachten, die gerne Beeren im Wald pflücken);
- Legen Sie beim Sitzen die Beine nicht über den Kopf;
- Führen Sie einen aktiven Lebensstil;
- Überdenken Sie Ihre Ernährung (halten Sie sich an gesunde Essgewohnheiten);
- Vermeiden Sie Infektionskrankheiten (Scharlach, HIV, Tuberkulose, Herpes, Masern);
Es ist wichtig, dass Sie bei den ersten Anzeichen von Läsionen professionelle Hilfe in Anspruch nehmen. Die meisten Krankheiten können in einem frühen Stadium konservativ behandelt werden.
Diagnose von Muskelschmerzen
Es ist nicht immer einfach, die Ursache von Muskelschmerzen zu bestimmen. Nur ein Arzt kann die Ursachen der Myalgie verstehen und eine Behandlung verschreiben, die dazu beiträgt, die Symptome, die Sie plagen, zu lindern oder zu beseitigen. Um die Ursache der Myalgie herauszufinden, wird Ihr Arzt eine umfassende Untersuchung durchführen, einschließlich einer neurologischen Untersuchung, Labortests, Ultraschall, CT-Scan und anderer Tests 3 .
Myalgie wird von verschiedenen Spezialisten behandelt. Je nach Ursache kann ein Traumatologe, Rheumatologe, Neurologe oder Endokrinologe helfen.
Behandlungsmöglichkeiten bei Myalgie
Die Behandlung der Myalgie umfasst sowohl nicht-medikamentöse als auch pharmakologische Methoden 5,13 . Der Arzt wählt in jedem Einzelfall eine individuelle Therapie aus.
Eines der Hauptziele ist die Schmerzbekämpfung 5,13 . Bei der Schmerzbehandlung orientieren sich die Ärzte an der von der Weltgesundheitsorganisation (WHO) entwickelten ‚Schmerzleiter‘. Sie empfiehlt die Verwendung von nicht-steroidalen Antirheumatika (NSAIDs) wie MOTRIN® in der ersten Phase der Behandlung von leichten bis mäßigen Schmerzen 6 . Das Medikament ist für die Anwendung bei Erwachsenen und Jugendlichen über 15 Jahren zugelassen 14 .
Der Wirkstoff von MOTRIN®, Naproxen, hat eine schmerzstillende, entzündungshemmende und fiebersenkende Wirkung. Das Arzneimittel kann im Rahmen einer umfassenden Behandlung des leichten bis mittelschweren Myalgie-Syndroms im Zusammenhang mit Traumata, Entzündungen und Erkrankungen des Bewegungsapparates eingesetzt werden 14 . Eine Einzeldosis von MOTRIN® reicht für bis zu 12 Stunden 14 . Das Arzneimittel kann bis zu 5 Tage lang angewendet werden 14 .
Die Konsultation eines Arztes ist notwendig, da die symptomatische Behandlung und die Einnahme von Schmerztabletten die primäre Behandlung der Erkrankung nicht ersetzen 5 . Wenn die akuten Schmerzen anhalten, kann der Arzt andere Methoden der Schmerzlinderung anwenden 13 .
Zu den nicht-pharmakologischen Behandlungen der Myalgie gehören 13 :
- chiropraktische Behandlung
- Massage;
- Akupunktur
- transkutane elektrische Stimulation
- Post-isometrische Entspannung;
- therapeutische Übungen.
Diese Therapien zielen darauf ab, die angespannten Muskeln zu entspannen und die schmerzverursachenden Spasmen zu lösen, um den ‚Teufelskreis‘ zu durchbrechen.13 Myalgie kann den Lebensrhythmus stören und die Arbeit beeinträchtigen.
Myalgie kann den Lebens-, Arbeits- und Erholungsrhythmus stören. Um Ihre Bewegungsfreiheit zu erhalten, sollten Sie körperlich aktiv sein und darauf achten, dass Ihre Muskeln nicht überlastet werden. Versuchen Sie, Ihren Arbeitsplatz zu organisieren. Wenn Sie im Sitzen arbeiten, machen Sie regelmäßig Pausen und bewegen Sie sich oder machen Sie Dehnübungen für die Muskeln. Bewegung hält die Muskeln straff, stärkt sie und hilft, Muskelschmerzen vorzubeugen.
Lesen Sie mehr:- Warum schmerzt der Galeerenmuskel?.
- Tibialis-Muskelschmerzen.
- Welche Muskeln schmerzen nach dem Laufen?.
- Das Bein Ihres Kindes schmerzt und welchen Arzt Sie aufsuchen sollten.
- Lamm-Muskelkater.
- Ehlers-Danlo-Syndrom.
- Das Marfan-Syndrom auf einen Blick.
- Langer Wadenbeinmuskel.
