Ohne meine Hervorhebung sieht es so aus:
- ‚Fußflossen‘: Erkennen und Korrigieren von Querplattfüßen
- Warum tritt der Querplattfuß auf?
- Der menschliche Fuß
- Risikofaktoren
- Alter
- Kosmetische Fußchirurgie
- Geschlecht
- Berufsbedingte Verletzungen
- Schwangerschaft
- Sport und Tanzen
- Ursachen von Fußschmerzen.
- Fuß
- Äußere Morphologie des menschlichen Fußes
- Literatur
- Warum wird der Fuß taub?
- Neuropathien
- Polyneuropathien
- Traumatische Verletzungen
- Diagnose
- Fußsohlenmuskeln
- Plantaraponeurose (Aponeurosis plantaris)
- Was sind die Risiken eines Traumas?
- Merkmale von Verletzungen der unteren Gliedmaßen
- Anatomie der Arterien des menschlichen Fußes – Informationen:
- Zu welchen Ärzten sollten Sie gehen, um die Arterien des Fußes untersuchen zu lassen?
- Symptome des Hohlfußes
- Wie man eine Diagnose stellt
- Orthopädie des Fußes
- Die häufigsten Operationen zur Korrektur von Fußdeformitäten
‚Fußflossen‘: Erkennen und Korrigieren von Querplattfüßen
Die Längs- und Quergewölbe des Fußes federn wie Federn und verteilen die Last, die beim Gehen auf den Füßen lastet. Bei AS lösen sich die Mittelfußknochen und der Fuß fühlt sich wie eine Gänsehaut an. Dies führt dazu, dass sich das Quergewölbe des Fußes ‚verbiegt‘. Wir werden versuchen herauszufinden, welche Nebenwirkungen dies auf den Fuß haben kann und wie Sie damit leben können. Probieren Sie es aus!
Beim Querplattfuß ziehen sich die Mittelfußknochen auseinander und der Vorfuß verbreitert sich. Dies führt dazu, dass sich der Fuß auf den zweiten, dritten und vierten Mittelfußknochen stützt und nicht mehr auf den ersten und fünften, wie es normalerweise der Fall sein sollte. Während früher die Köpfe des 2., 3. und 4. Mittelfußknochens entspannt waren, beginnen sie bei Plattfüßen, die volle Last zu tragen. Infolgedessen bewegt sich der Daumen aufgrund von Muskelversagen zur Seite und die Gelenke wachsen und werden zu einem ‚Klumpen‘. Dies führt zu einer Valgusdeformität der Großzehe oder, wie wir früher sagten, zu einem ‚Knöchel‘ am Fuß.
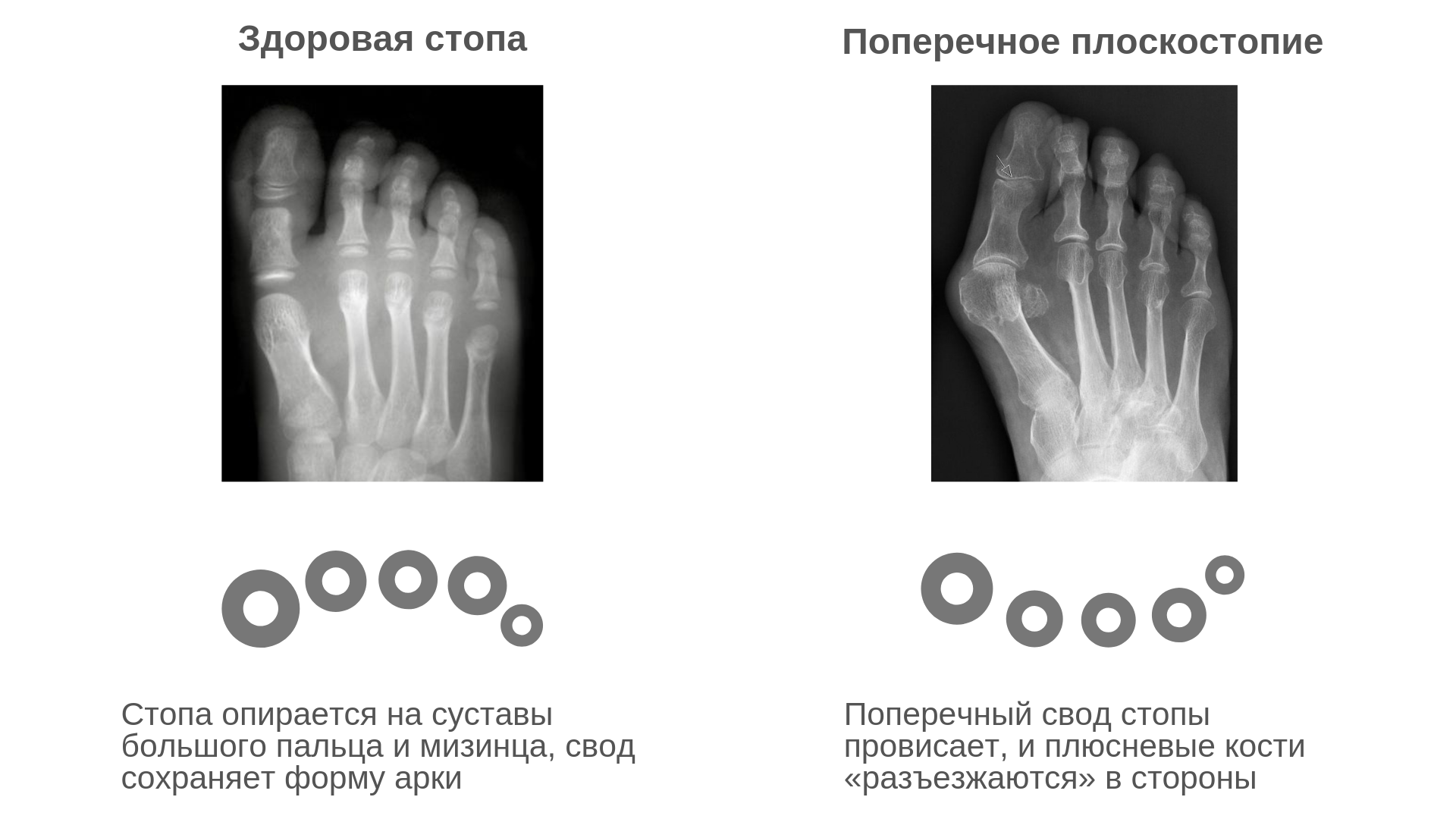
Warum tritt der Querplattfuß auf?
Ein Querplattfuß kann aus verschiedenen Gründen auftreten – vererbt oder erworben. Die wichtigsten davon werden im Folgenden beschrieben.
– Genetisch bedingt. Eine genetisch bedingte Schwäche des Bewegungsapparats wird am häufigsten bei Frauen vererbt. Bei Männern tritt der vererbte Plattfuß seltener auf. Frauen sind also gefährdet!
– Ungeeignetes Schuhwerk. Wenn Sie einen Querplattfuß nicht entwickeln oder verschlimmern wollen, sollten Sie keine Schuhe mit hohen Absätzen, mit schmalen Zehen oder mit steifen, unflexiblen Sohlen tragen. Wählen Sie stattdessen bequeme Schuhe mit einem niedrigen Absatz. Räumen Sie auch Ihren Schuhschrank auf: Ersetzen Sie Schuhe mit unebenen Sohlen, denn sie halten Ihre Füße in der ‚falschen‘ Position und verlangsamen ihre Erholung.
– Muskelschwäche. Geschwächte Mittelfußmuskeln – verursacht durch eine passive Lebensweise und sitzende Arbeit. Bleiben Sie in Bewegung!!! Dann werden Ihre Beinmuskeln stärker und belastbarer.
– Übermäßiges Gewicht. Übergewicht belastet die Beine zu stark und hindert die Muskeln daran, ihre Hauptfunktion zu erfüllen.
– Stehen. Ständiges Stehen führt zu einer statischen Belastung der Beine. Dies führt zu einer Übermüdung der Muskeln und erhöht das Risiko der Entstehung von Plattfüßen. Stehende Arbeit verschlechtert auch die Blutzufuhr zu den Beinen, was zu Schmerzen und Verspannungen führt.
– Verletzungen. Ist das Fußgewölbe ursprünglich normal, können sich Plattfüße als Folge eines Traumas…. Dies ist meist auf einen Sturz aus großer Höhe, einen Autounfall oder eine Sportverletzung zurückzuführen.

Der menschliche Fuß
Der menschliche Fuß ist der unterste Teil der unteren Gliedmaßen. Der Teil des Fußes, der in direktem Kontakt mit dem Boden steht, wird als Fuß oder Sohle bezeichnet. Der Fuß hat drei knöcherne Stützpunkte, zwei im Vorfuß und einen im Rückfuß. Der hintere Teil des Fußes wird als Ferse bezeichnet; der vordere Teil des Fußes, der die fünf Zehen umfasst, heißt Zehen. Die Zehen umfassen die Phalangen des Fußskeletts. Die Knochen des Fußes erstrecken sich von den Zehenspitzen bis zur Ferse und bilden zusammen den Fußkörper. Die Fußwurzelknochen und Zehenknochen ähneln den Mittelfußknochen und Zehenknochen der Hand, sind aber weniger entwickelt, da sie weniger beweglich sind. Beim Gehen berührt zuerst die Ferse den Boden, dann folgen der Seitenrand des Fußes, die Sohlenballen und die große Zehe.
Je nach Länge der Zehen werden drei Fußtypen unterschieden:
- ‚Griechischer Typ‘. Der Daumen und die dritte Zehe sind kürzer als die zweite Zehe, gefolgt in absteigender Reihenfolge von der vierten und der kleinen Zehe.
- ‚Ägyptischer Typ. Der längste Daumen, gefolgt in absteigender Reihenfolge vom zweiten, dritten, vierten und kleinen Finger.
- ‚Rechteckiger Typ. Alle Finger sind ungefähr gleich lang. Der Daumen ist gleich lang wie der zweite, gefolgt in absteigender Reihenfolge vom dritten, vierten und kleinen Finger.
In den meisten Kulturen (einschließlich der europäischen und japanischen) ist es üblich, die Füße im Freien mit Schuhen zu bedecken, hauptsächlich um sie vor Verletzungen zu schützen. Schuhe haben eine Schutzfunktion: Sandalen, Turnschuhe, Halbschuhe, Stiefel und Stiefeletten. Es gibt Unterschiede in den Vorlieben für das Tragen von Schuhen in Innenräumen. In einigen europäischen Ländern, Kanada und Neuseeland ist es üblich, beim Betreten eines Hauses die Schuhe auszuziehen; in den meisten US-amerikanischen Häusern gibt es keine solche Regel. In Japan ist die Tradition, beim Betreten eines Raumes die Schuhe auszuziehen, so weit verbreitet, dass weiche Fußböden absichtlich so beschaffen sind, dass sie nicht mit Schuhen betreten werden können.
In einigen Kulturen gilt das Zeigen nackter Füße als unanständig oder sogar beleidigend. In der arabischen Welt und in Thailand zum Beispiel sind unbedeckte Füße ein Zeichen von Armut oder unkonventionellen religiösen Überzeugungen.
Risikofaktoren
Zu den Risikofaktoren, die zu Fußschmerzen beitragen, gehören.
Alter
Ältere Menschen haben ein höheres Risiko, Fußschmerzen zu entwickeln. Mit zunehmendem Alter dehnt sich der Fuß aus und wird flacher. Die Haut an den Füßen wird dünn und trocken. Fußschmerzen im Alter können ein Anzeichen für altersbedingte degenerative Erkrankungen wie Arthritis, Diabetes und Herzkrankheiten sein. Darüber hinaus können Probleme an den Füßen selbst das Gleichgewicht des Bewegungsapparats im Alter beeinträchtigen.
Kosmetische Fußchirurgie
Im Namen der Mode haben sich einige Frauen einer Operation unterzogen, um die Form des Fußes zu verbessern, damit sie hochhackige Schuhe tragen können. Zu den chirurgischen Techniken gehören das Kürzen der Zehen, das Schrumpfen des Fußes oder das Einspritzen von Silikon in die Fußballen. Mit der Zeit führen diese Eingriffe zu Fußschmerzen, und Chirurgen raten von Fußoperationen ab, sofern sie nicht indiziert sind.
Geschlecht
Frauen sind anfälliger für schwere Fußschmerzen, was wahrscheinlich auf das Tragen hochhackiger Schuhe zurückzuführen ist. In der älteren Altersgruppe sind schwere Fußschmerzen ein häufiger Faktor, der zu Behinderungen führt.
Berufsbedingte Verletzungen
In den USA ereignen sich jedes Jahr etwa 120 000 arbeitsbedingte Verletzungen. Davon entfällt etwa ein Drittel auf Fußverletzungen. Die meisten Fußerkrankungen wie Arthritis, Tunnelsyndrom und Plantarfasziitis sind auf eine übermäßige Belastung des Fußes zurückzuführen (langes Stehen und langes Gehen).
Schwangerschaft
Schwangere Frauen haben ein erhöhtes Risiko für Fußprobleme, da sie an Gewicht zunehmen und Hormone ausschütten, die die Bänder flexibler machen. Diese Hormone helfen bei der Geburt, schwächen aber den Fuß.
Sport und Tanzen
Menschen, die regelmäßig Sport treiben, haben ein höheres Risiko für Erkrankungen wie Plantarfasziitis, Fersensporn, Osteoarthritis, Achillessehnenentzündung und Knochenbrüche. Frauen sind anfälliger für Frakturen.
Ursachen von Fußschmerzen.
Fußschmerzen können verschiedene Teile des Fußes betreffen. Knochen, Bänder, Sehnen, Muskeln, Faszien, Nerven, Blutgefäße und die Haut können die Quelle der Schmerzen sein. Die häufigsten Ursachen für Fußschmerzen sind die folgenden Erkrankungen:
- Plantarfasziitis.
- Osteoarthritis
- Podagra
- Fußpilz
- Rheumatoide Arthritis
- Kondylusdeformität des Fußes (Hallus Valgus)
- Verletzung der Achillessehne
- Diabetischer Fuß
- Schwielen am Fuß
- Fersensporn
- Klumpfuß
- Metatarsalgie
- Frakturen
- Morton’sches Neurom
Fuß
Fuß (Latein. pes ) ist die distale (vordere) Gliedmaße des Vierbeiners und das Gewölbe, das in direktem Kontakt mit dem Boden steht und Halt beim Stehen und Bewegen bietet.

Der menschliche Fuß ist der unterste Teil der unteren Gliedmaßen. Der Teil des Fußes, der in direktem Kontakt mit dem Boden steht, wird als Fuß oder Sohle bezeichnet [1], die Oberseite des Fußes wird als Rückfuß bezeichnet. Der gesamte Fuß hat eine gewölbte Struktur, die nicht unbeweglich ist, sondern aufgrund der Gelenke Flexibilität und Elastizität besitzt. Die knöcherne Struktur des Fußes gliedert sich in die Fußwurzel, die Mittelfußknochen und die Zehenglieder [2].
Äußere Morphologie des menschlichen Fußes
Die äußere Morphologie des Fußes spiegelt die knöcherne Struktur wider und wird in Vorfuß, Mittelfuß und Rückfuß unterteilt. Beim Vorfuß wird unter anderem unterschieden zwischen. die Zehen und auf der Sohlenseite. Der Vorfuß ist die Fußsohle und der Mittelfuß ist die Fußsohle.und der Mittelfuß ist das Fußgewölbe. Fußgewölbeund der Rückfuß auf der Sohlenseite bildet die Ferse.
Das Fußgewölbe ist der Teil des Fußes, der auf der Sohlenseite normalerweise nicht den Boden berührt und auf der Rückenseite den Fußspann bildet. Rist des Fußes.. Der konvexe Teil des Fußgewölbes besteht aus den fünf Mittelfußknochen im Fußkörper, deren äußere Fortsätze die Zehen bilden und Phalangen genannt werden [3]. Die Fußsohle befindet sich am untersten Teil des Fußgewölbes vor den Zehen und schützt die Gelenke vor Stößen. Die äußersten Zehen des menschlichen Fußes werden, in Analogie zu den Fingern der Hand, als Großzehe (Hallux) и kleiner Zehund die anderen drei Zehen, beginnend mit der großen Zehe, werden als Zehen II, III und IV bezeichnet. Der allgemeine Bereich des Fußgewölbes und der Ferse kann als Vorfuß bezeichnet werden, die Zehen als Ballen oder Zehen.
Die Haut der Sohle ist dick, rau, unbehaart und reich an Schweißdrüsen. Die Haut der hinteren Oberfläche ist elastisch und lässt sich leicht verschieben, so dass jeder entzündliche Prozess zu einer Schwellung im hinteren Teil des Fußes führt. Die Sohlenoberfläche bildet die darunter liegende knöcherne Struktur nur teilweise nach und spiegelt sie wider. Das liegt daran, dass sich auf der Fußoberfläche zahlreiche Fettpolster befinden und die Fußoberfläche von einer dicken Haut bedeckt ist. Die ovalen Polster stellen die plantaren Enden der Zehen dar. Ihre [Cheo?] Aussehen ist auf das Vorhandensein von Fettpolstern an der Sohle zurückzuführen, die [?wer?] durch den seitlichen Rand des Fußes in Kontakt sind (wenn die Zehen nicht seitlich gestreckt sind). Die Ballen der Großzehe sind flacher, breiter und durch eine deutliche Falte vom Fuß getrennt. Der Daumen ist durch eine tiefe Naht von den anderen Zehen getrennt, wird von einem kräftigen Nagel gekrönt und die Achse der Zehe ist leicht zur Seite verschoben. Der Daumen ist flach, die anderen sind gewölbt. Die Finger sind vom Daumen bis zum kleinen Finger zunehmend kürzer. Manchmal ist der zweite Finger der längste.
Literatur
- Biologisches enzyklopädisches Wörterbuch / herausgegeben von M. S. Gilyarov; Herausgeber: A.A. Bayev, G.G. Winberg, G.A. Zavarzin et al. – Moskau: Sov. Enzyklopädie, 1986. – С. 611. – 100 000 Exemplare.
- М. Ц. Rabinowitsch, Plastische Anatomie des Menschen, der vierbeinigen Tiere und der Vögel.
- Giovanni Civardi, Plastische Darstellungen in der anatomischen Zeichnung
- ↑Ushakov Wörterbuch
- ↑ Biologisches enzyklopädisches Wörterbuch / herausgegeben von M. S. Gilyarov; Herausgeber: A. A. Bayev, G. G. Winberg, G. A. Zavarzin, et al. – M.: Sov. Encyclopedia, 1986. – С. 611 – 100 000 Exemplare.
- ↑Milz (Metatarsus)
- ↑Abteilung für innere Angelegenheiten des Nordwestlichen Verwaltungsbezirks von Moskau.
- ↑Muskeln des Fußes – Anatomie – Medizinische Enzyklopädie
- ↑ Michel Strogoff, Dubai, 2007: ‚Sitzen Sie nicht so, dass Ihre Füße anderen Menschen zugewandt sind.‘
Warum wird der Fuß taub?
Neuropathien
Taubheitsgefühle in den Füßen können bei peripheren Nervenneuropathien der unteren Gliedmaßen auftreten. In der Regel liegt eine örtlich begrenzte Gefühlsstörung in einem bestimmten Bereich des Fußes vor. Die Aktualität hängt von dem geschädigten Nerv ab:
- Neuropathie des Ischiasnervs. Das Taubheitsgefühl erstreckt sich fast über den gesamten Fuß oder tritt in Teilen des Fußes auf. Beim Piriformis-Muskel-Syndrom sind eher die Zehen betroffen.
- Neuropathie des Nervus tibialis. Eine Schädigung in Höhe der Kniekehle äußert sich in einer fast vollständigen Taubheit des Fußes, einem Tarsal-Syndrom mit Hypoästhesie an den Innen- und Außenrändern, einer Beteiligung des Nervus medianus an der Fußsohle mit Taubheit am Innenrand und einer Calcaneodynie mit Hypoästhesie an der Ferse.
- Neuropathie des Nervus fibularis. Wenn der allgemeine Stamm oder der tiefe Ast betroffen ist, wird ein Taubheitsgefühl auf der Dorsalfläche des Fußes festgestellt. Wenn der oberflächliche Ast betroffen ist, ist nur der mediale Teil des Fußrückens betroffen.
- Neuropathie des Nervus femoralis. Die Hypoästhesie tritt am medialen Rand des Fußes auf.
Polyneuropathien
Im Gegensatz zu den Mononeuropathien, bei denen nur eine Extremität betroffen ist, sind Polyneuropathien durch eine symmetrische Beteiligung der Beine und Arme mit socken- und handschuhartigen Gefühlsstörungen gekennzeichnet. Multiple Nervenschäden können bei folgenden Krankheiten auftreten:
Neoplasmen, schwere Leber- oder Nierenerkrankungen können den Hintergrund einer Nervenschädigung bilden. Polyneuropathien mit verdauungsbedingtem, toxisch-infektiösem Ursprung sind manchmal zu finden. Die häufigste Ursache für toxische Polyneuropathien ist Alkoholismus.
Traumatische Verletzungen
Übelkeit in den Füßen tritt bei Rückenmarksverletzungen und Verletzungen der peripheren Nerven auf. Bei Patienten mit Rückenmarksverletzungen bestimmt der Schweregrad der Verletzung den Schweregrad des Symptoms sowie das Ausmaß und die Art der neurologischen Beeinträchtigung. Bei Opfern mit peripherer Nervenschädigung entspricht der Bereich des sensorischen Verlusts dem Bereich der Hypoästhesie bei Neuropathie des betreffenden Nervenstamms.
Diagnose
Für die Feststellung der Ursache des Taubheitsgefühls im Fuß ist der Neurologe zuständig. Patienten mit einer Gefäßerkrankung werden an einen Gefäßchirurgen überwiesen. Ein Endokrinologe untersucht Patienten mit Diabetes. Der Arzt stellt fest, wann und unter welchen Umständen die Sensibilitätsstörung aufgetreten ist, wie sich das Symptom im Laufe der Zeit verändert hat und welche Begleiterscheinungen es gibt. Die folgenden Verfahren können zur Überprüfung der Diagnose beitragen:
- Körperliche Untersuchung. Der Facharzt beurteilt das Aussehen des Fußes, die Farbe und Temperatur der Haut sowie die Pulsation der Arterien. Dabei werden Anzeichen für Schwellungen und Entzündungen, Hyperkeratose, Risse, Abschürfungen, trophische Geschwüre festgestellt.
- Die ’neurologische‘ Untersuchung. Der Arzt prüft die Reflexe, bestimmt die Grenzen der abnormen Empfindlichkeit, das Vorhandensein von Muskelschwund, neurogenen Kontrakturen.
- Untersuchung der Gefäße .. Der Zustand der Arterien wird durch Ultraschall, Duplex, Reovasographie, Kapillaroskopie, Thermographie und periphere Arteriographie untersucht.
- Elektrophysiologische Methoden. Elektromyographie und Elektronegraphie werden zur Differenzierung von Neuropathien und zur Feststellung des Ausmaßes und der Schwere von Läsionen eingesetzt.
- Visualisierungstechniken. Weichteil-Ultraschall, Röntgenaufnahmen der Wirbelsäule, CT oder MRT des Gehirns und andere Untersuchungen können empfohlen werden, um die Entstehung der Pathologie zu klären.
- Laboruntersuchungen. Zu den Laboruntersuchungen gehören die Bestimmung des Zuckerspiegels und der Cholesterinanteile im Blut. Um die Art der zugrundeliegenden Pathologie beim Raynaud-Syndrom zu bestimmen, werden Tests auf spezifische Marker durchgeführt.

Fußsohlenmuskeln
Die Fußsohlenmuskeln werden in drei weitere Gruppen unterteilt: die Muskeln des Daumens, die Muskeln des kleinen Fingers und die medialen Muskeln. Das ist ein echter Leckerbissen für mich – ich liebe es, wenn Muskeln in verschiedene Gruppen und Schichten eingeteilt werden, wie zum Beispiel die Nackenmuskeln. Ich fülle unsere Tabelle mit diesen Informationen:
Bevor wir zu den Soleus-Muskeln übergehen, möchte ich wortwörtlich ein paar Worte über die Aponeurosis plantaris sagen. Wir werden sie in den Artikeln über die topografische Anatomie der unteren Gliedmaßen ausführlicher behandeln (wenn ich mit den oberen Gliedmaßen zu diesem Punkt komme), aber Sie sollten die Grundlagen kennen, da es sich um eine recht wichtige anatomische Einheit handelt
Plantaraponeurose (Aponeurosis plantaris)
Der Plantarmuskel ist ein kräftiges, dichtes, dickes Bindegewebsband, das proximal am Tuber des Fersenbeins und distal an den Zehenphalangen ansetzt. Der Plantarmuskel entstammt der oberflächlichen Faszie des Fußsohlens.
Die Plantaraponeurose liegt direkt unterhalb der . Die Aponeurose plantar liegt direkt unter dem Unterhautfettgewebe und ist durch Bindegewebsbrücken fest mit diesem verbunden. Die Räume zwischen den Bändern sind mit Fettgewebe ausgefüllt.
Im Folgenden wird der M. soleus in verschiedenen Abbildungen und Tabellen dargestellt. Um den Musculus soleus zu sehen, müssen die Haut, das subkutane Fett und die Aponeurose des Musculus soleus entfernt werden, weshalb auf den Abbildungen des Muskels die Aponeurose nicht zu sehen ist. Schauen wir sie uns jetzt an (ohne Haut und subkutanes Fett):
Und so sieht die Aponeurose plantar in meinem Lieblingsatlas von Y.L. Zolotko aus:
Was sind die Risiken eines Traumas?
Es besteht kein Zweifel daran, dass für jeden Menschen die Fähigkeit, zu gehen, zu laufen, sicher und fest auf den eigenen Füßen zu stehen, sehr wertvoll und wichtig ist. Wenn eine Person die Fähigkeit verliert, sich zu bewegen, kann sie ihr Leben nicht in vollen Zügen genießen, routinemäßige Aufgaben im Haushalt nicht erfüllen und keine Berufe ausüben, die eine gewisse körperliche Aktivität erfordern.
Verletzungen der Beine und des Beckens sind eine der Ursachen, die zur Behinderung einer Person und zum Verlust der Fähigkeit, zu gehen, sich zu bewegen oder zu laufen, beitragen können. Verletzungen der unteren Gliedmaßen sind mechanisch bedingte Zustände, bei denen die Integrität von Muskeln, Bändern, Gelenken, Knochen und Haut gestört ist und Teile des Gelenksystems verschoben sind und nicht mehr richtig miteinander kommunizieren können.
Verletzungen der unteren Gliedmaßen werden im Allgemeinen in zwei Gruppen unterteilt – geschlossene und offene. Erstere sind für eine Person am gefährlichsten, weil sie nicht sichtbar sind und nicht visuell beurteilt werden können – die Verletzung liegt unter der Haut, die intakt bleibt. Es kann sich dabei um Gewebeschäden, Brüche, Verrenkungen und, seltener, um Muskel- und Bänderquetschungen handeln.
Offene Wunden und Risswunden bedeuten, dass die Haut an der Verletzungsstelle ebenfalls gerissen, geschnitten oder gequetscht ist und dass innere Verletzungen sichtbar sein können. Dieses Trennungsprinzip ist besonders wichtig für diejenigen, die bei Unfällen, Naturkatastrophen oder Unglücksfällen Erste Hilfe leisten müssen, denn auch das Fehlen offensichtlicher äußerer Anzeichen einer Verletzung ist keine Garantie dafür, dass es der Person gut geht.

Was sind Verletzungen der unteren Gliedmaßen? Sie unterscheiden sich alle durch die Art der Störungen, die sie im Körper verursachen.
Merkmale von Verletzungen der unteren Gliedmaßen
Eine Prellung, die mit Schwellungen, Blutergüssen und Schmerzen einhergeht, gilt als die leichteste aller Verletzungen der unteren Gliedmaßen. Sie kann nach einem Sturz oder einem heftigen Aufprall auftreten. Die Integrität der Blutgefäße in der Haut ist beeinträchtigt und es entsteht ein Bluterguss, der sich mit der Zeit verfärbt. Weichteilprellungen können auch mit gefährlicheren Verletzungen wie Frakturen und Risswunden einhergehen.
Eine Gelenkverrenkung ist ein pathologischer Zustand, bei dem Teile des Gelenks, am häufigsten der Gelenkkopf, ihren gewohnten ‚Platz‘ verlassen, z. B. ragt der Kopf über die Hüftpfanne hinaus.
Diese Verletzungen können durch plötzliche und abnormale Bewegungen, die außerhalb des funktionellen Bewegungsbereichs des Gelenks liegen, oder durch Stöße und schwere Gewichte verursacht werden.
Eine Knochenfraktur ist das Auftreten eines Risses oder Bruchs im Knochen, der mit der Verteilung von Knochenfragmenten in einer Wunde einhergehen kann. Frakturen können geschlossen oder offen sein – im ersten Fall bleibt die Haut unversehrt, im zweiten Fall wird die Haut durch hervorstehende Knochensplitter oder durch mechanische Einwirkungen gequetscht oder geschnitten. Der Betroffene verspürt starke Schmerzen, die Bruchstelle ist geschwollen und die Durchblutung ist beeinträchtigt. Das Bewegen und Treten auf dem wunden Bein wird durch die Schmerzen extrem erschwert.
Risse und Verrenkungen von Geweben, Bändern und Muskeln werden durch plötzliche, heftige Bewegungen verursacht, die die Belastungsfähigkeit des Gelenks übersteigen. Diese Verletzungen treten häufig bei Sportlern auf, aber auch normale Menschen sind vor schmerzhaften und gefährlichen Verletzungen nicht gefeit. Besonders anfällig sind übermüdete Menschen, die im Fitnessstudio trainieren, ohne die Trainings- und Sicherheitsregeln zu beachten.
Die Quetschung des Gewebes erfolgt durch einen heftigen Aufprall, wodurch die normale Struktur und Vitalität des Gewebes, die Blutzirkulation und die Stoffwechselprozesse gestört werden. Solche Wunden sind gefährlich, anfällig für Infektionen und Entzündungen und heilen nur langsam.
Anatomie der Arterien des menschlichen Fußes – Informationen:
Auf dem Rücken des Fußes verlaufen. dorsalis pedis, die Fußrückenarterie, die eine Verlängerung der Arteria tibialis anterior ist, an den Knochen in den Bändern liegt und medial die Sehne des langen Daumenstreckers und lateral den medialen Bauch des kurzen Fingerstreckers zu sich führt. Hier, an der A. dorsalis pedis, kann der Puls durch Druck gegen die Knochen bestimmt werden.

Neben den 2-3 kutanen Ästen, die in die Haut der dorsalen und medialen Seite des Fußes einmünden, gibt die A. dorsalis pedis folgende Äste ab:
- A. tarseae mediates, Arteria tarsalis medialis, zum medialen Rand des Fußes.
- A. tarsea lateralis, Arterie der seitlichen Fußwurzel; sie entspringt seitlich und vereinigt sich an ihrem Ende mit dem nächsten Ast der Fußarterie, nämlich der Fußgewölbearterie.
- A. arcuata, Bogenarterie, entspringt dem medialen Aspekt des Milzbeins, verläuft seitlich entlang des Mittelfußknochens und anastomosiert mit der lateralen Arteria tarsalis und der Arteria soleus; die Bogenarterie verläuft anterior in drei Aa. metatarseae dorsales, die zweite, dritte und vierte Arterie, die zu den jeweiligen Mittelfußzwischenräumen führen und sich jeweils in zwei Aa. digitales dorsales zu den gegenüberliegenden Seiten der Zehen führen; jede Metatarsalarterie gibt hohle Äste ab, die anterior und posterior bis zur Sohle reichen. Oft ist die A. arcuata nur schwach ausgeprägt und wird durch die A. metatarsea lateralis ersetzt, die bei der Untersuchung des arteriellen Pulses an den Arterien des Fußes bei Endarteriitis berücksichtigt werden sollte.
- A. Die Metatarsea dorsalis prima, die erste Mittelfußarterie, ist einer der beiden Endäste der Fußrückenarterie und verläuft zum Raum zwischen der ersten und zweiten Zehe, wo sie sich in zwei Zehenäste teilt; noch vor der Teilung verzweigt sie sich zur medialen Seite der Großzehe.
- Der Ramus plantaris profundus, der tiefe Plantarast, der zweite, größere der Endäste, in die sich die Fußrückenarterie aufteilt, verläuft durch den ersten Zehenzwischenraum zur Fußsohle, wo er an der Bildung des Fußgewölbes, des Arcus plantaris, beteiligt ist.
Zu welchen Ärzten sollten Sie gehen, um die Arterien des Fußes untersuchen zu lassen?
Gibt es etwas, das Sie beunruhigt? Möchten Sie mehr über die Arterien des Fußes erfahren, oder brauchen Sie eine Untersuchung? Vielleicht möchten Sie einen Termin vereinbaren mit dr. – Klinik EuroLabor ist immer für Sie da! Die besten Ärzte untersuchen Sie, beraten Sie, sorgen für die nötige Pflege und diagnostizieren das Problem. Sie können auch Arzt zu Hause. Klinik EuroLabor ist 24 Stunden am Tag für Sie geöffnet.
Wie Sie die Klinik kontaktieren können:
Die Telefonnummer unserer Klinik in Kiew lautet: (+38 044) 206-20-00 (Multikanal). Das Sekretariat der Klinik wird für Sie einen passenden Tag und eine passende Uhrzeit für einen Arztbesuch finden. Klicken Sie hier für unsere Koordinaten und die Anfahrtsbeschreibung. Weitere Informationen über alle Dienstleistungen der Klinik finden Sie auf der Homepage der Klinik.
Wenn Sie schon einmal untersucht wurden, Bringen Sie die Ergebnisse unbedingt mit in die Praxis Ihres Arztes. Wenn Sie noch keine Untersuchungen gemacht haben, werden wir die notwendigen Arbeiten in unserer Klinik oder bei unseren Kollegen in anderen Kliniken durchführen.
Es ist wichtig, dass Sie sich Ihren allgemeinen Gesundheitszustand sehr genau ansehen. Es gibt viele Krankheiten, die sich zunächst nicht in unserem Körper bemerkbar machen, aber leider zu spät behandelt werden. Dazu ist es einfach notwendig, sich mehrmals im Jahr untersuchen zu lassen Lassen Sie sich mehrmals im Jahr ärztlich durchcheckenIhr Arzt sollte nicht nur wissen, wie Sie eine schlimme Krankheit verhindern können, sondern auch, wie Sie Ihren Körper und Ihren Organismus als Ganzes gesund erhalten können.
Wenn Sie Ihrem Arzt Fragen stellen möchten, finden Sie die Antworten auf Ihre Fragen in unserem Online-Beratungsbereich. Tipps zur Selbstfürsorge. Wenn Sie an Bewertungen von Kliniken und Ärzten interessiert sind, finden Sie Informationen im Forum. Registrieren Sie sich auch auf dem Ärzteportal Eurolabum über die neuesten Nachrichten und Informationen über Hohlfuß auf dem Laufenden zu bleiben, die automatisch an Ihre Mailbox geschickt werden.
Symptome des Hohlfußes
Betroffene klagen über einen veränderten Gang und eine schlechte Belastbarkeit, insbesondere bei langen Spaziergängen. Es tritt ein quälender Schmerz im unteren Teil des Fußes auf. Die Beschwerden weiten sich oft auf das Sprunggelenk aus. Die Anhebung des Fußes erschwert die Wahl des Schuhwerks und der Einlagen. Die normale Position des Ristes im Schuh bietet keinen Komfort, da er für die Patienten zu niedrig und zu eng ist. Eine vordere Instabilität des Vorfußes ist ein weiteres charakteristisches äußeres Zeichen.
Andere klinische Anzeichen und Symptome:
- Eingeschränkte Beweglichkeit der unteren Gliedmaßen
- Anhaltende Verdickungen, Schwielen, Hühneraugen
- Schwächung der Beinmuskulatur
- Schwächung der Sehnenreflexe
Weitere Symptome hängen von der Ursache der Deformität ab.
Wie man eine Diagnose stellt
Der Arzt untersucht die untere Extremität, beurteilt die Art der Anomalien ihrer Struktur und bestimmt den Schweregrad der Bewegungsstörungen. Es wird ein Plantogramm erstellt. Es wird nach anderen Symptomen und Risikofaktoren gesucht, um die zugrundeliegende Krankheit zu identifizieren. Frühere Traumata, bösartige Tumore, angeborene Syndrome und andere Pathologien müssen ausgeschlossen werden. Eine Diagnose kann erst nach eingehenderen Untersuchungen gestellt werden.
Zusätzliche diagnostische Verfahren:
Röntgenaufnahmen. Fotografien zeigen die Position der Knochen, frühere traumatische Einflüsse.
Computertomographie oder Magnetresonanztomographie. Durch Scannen erhält der Arzt hochauflösende Bilder, die verschiedene anatomische Strukturen Schicht für Schicht zeigen.
Die MRT ist ein präziseres und moderneres bildgebendes Verfahren ohne den Nachteil der Strahlenbelastung. Die so gewonnenen detaillierten Bilder ermöglichen es dem Arzt, die Ursache von Anomalien im Skelettsystem zu finden. Spezialisten in MRT-Kliniken stellen mit dieser Art von Untersuchung Hohlfüße fest.
Orthopädie des Fußes
Der Begriff ‚Fußorthopädie‘ erhält in der modernen Medizin eine völlig neue Bedeutung, die sich von der in der sowjetischen Medizin vorherrschenden Doktrin deutlich unterscheidet. Viele Jahrzehnte lang gab es praktisch keinen systematischen Ansatz für die umfassende Behandlung von Skelettdeformitäten des Fußes. Es gab eine kleine Liste von Operationen, die nach Standardindikationen und ohne ausreichend gründliche Diagnostik durchgeführt wurden. Folglich gab es nur wenige positive Ergebnisse, und die Ärzteschaft und die Patienten äußerten sich negativ über die Schwere und Schmerzhaftigkeit der postoperativen Phase und die geringe Zahl erfolgreicher Eingriffe. All dies war zu einem großen Teil auf die unterentwickelten diagnostischen Möglichkeiten, die mangelnde Kenntnis neuer Daten über die Pathogenese des Prozesses und veraltete chirurgische Techniken zurückzuführen.
Auf der Grundlage von multizentrischen Studien wird die orthopädische Versorgung von Fußdeformitäten heute umfassend behandelt:
In der modernen Orthopädie haben sich auf der Grundlage eines umfangreichen Materials neue Grundsätze für die chirurgische Behandlung des Fußes herausgebildet, die im Folgenden dargestellt werden:
- Maximale Korrektur von osteoartikulären Deformitäten
- Stabile Knochenfixation durch spezielle Techniken
- Vollständige Korrektur des gesamten Fußgewölbes.
Das Prinzip der Maximalkorrektur beinhaltet die gleichzeitige Korrektur aller Elemente der Fußdeformität mit der Wiederherstellung normaler Fußgewölbe und der Möglichkeit, in der Zeit nach der Operation normales Schuhwerk zu tragen, ohne dass die internen Fixierungsstrukturen entfernt werden müssen.
Die häufigsten Operationen zur Korrektur von Fußdeformitäten
Der Ansatz für die Wahl des chirurgischen Eingriffs ist immer individuell auf den einzelnen Patienten abgestimmt, doch gibt es einige universelle Ansätze.
- Beseitigung der ‚Verdickung‘ selbst
- Wiederherstellung der anatomischen Strukturen an der Basis der 1. Zehe (Korrektur des Bandapparats)
- Angleichung der Achse des 1. Fingers.
Wichtig bei der Operation ist die Technik der Durchführung der Osteotomie (Durchtrennung des Knochens) und der Fixierung (Fixierung des neu gebildeten Knochens in der richtigen Richtung mit Entfernung des durch die Entzündung gewachsenen Bindegewebes). Bei der Osteotomie richtet der Orthopäde/Traumatologe die Achse des I-Fingers korrekt aus. Das Osteotomieverfahren selbst ist das Geheimnis einer erfolgreichen Operation.
In der Vergangenheit wurde eine transversale Osteotomie durchgeführt, gefolgt von einer prekären Fixierung mit dünnen Speichen oder einer massiven Metallstruktur. Nach einem solchen Eingriff ist der Fuß für 3 bis 3,5 Monate entlastet. In dieser Zeit verkümmert der Band- und Muskelapparat des Fußes, der Fuß wird unansehnlich, die Rehabilitation verzögert sich und die Fähigkeit, normales Schuhwerk zu tragen, ist stark eingeschränkt (Vorhandensein einer massiven Metallstruktur auf dem Knochen). In einer zweiten Operation wird dann die Metalloplastik entfernt. All dies ist äußerst störend, schmerzhaft und unangenehm, insbesondere für ältere Menschen. Die Auswirkungen sind in der Regel sehr unvorhersehbar. Später kommt es zu Schwierigkeiten beim Anpassen von Schuhen und zu Narbenbildung am Fuß. Der gesamte Genesungsprozess zieht sich über 6-7 Monate hin.
Einen ganz anderen Effekt haben die modernen Methoden der Längs- oder Querosteotomie, die sogenannte Chevron- oder SCARF-Osteotomie. Diese Art der Operation wird in der ANDROMEDA-Klinik von führenden Orthopäden und Unfallchirurgen mit einer minimalinvasiven oszillierenden Säge durchgeführt, die nur in unserer Klinik verwendet wird. Wenn spezielle Baruca-Schrauben zur Fixierung der Knochenfragmente verwendet werden, übertrifft das Ergebnis der Operation alle Erwartungen.
Lesen Sie mehr:- Der Fußwurzelknochen schmerzt von oben – was ist zu tun?.
- Die Struktur des menschlichen Fußes und Krankheiten.
- Metatarsale Fußwurzelknochen.
- Der Schlüssel zu einem Chopper-Gelenk ist.
- Struktur des menschlichen Fußes.
- Struktur der Zehen.
- Struktur der Zehen.
- Knochen des Fußes.
