Bei Gelenkerkrankungen ist es wichtig, für vollständige Ruhe zu sorgen und die Belastung der betroffenen Stelle zu minimieren. Zu diesem Zweck kann bei akuten Zuständen eine Rippenbandage (z. B. Modell Orlett BAN-101(M)) verwendet werden. Die Bandage aus dickem und elastischem Material hat eine komprimierende Wirkung auf den Knöchel, die auch Blutungen und die Ansammlung von Blut in der Gelenkhöhle – die Entstehung von Hämarthrosen – verhindert. Darüber hinaus verhindern vier seitliche Versteifungsrippen, dass der Fuß bei Bewegungen abknickt, was die Schmerzen reduziert.
- Schmerzen im Sprunggelenk
- Ursachen von Sprunggelenksschmerzen und damit verbundene Symptome
- Physiologische Ödeme
- Zu den ‚weiblichen‘ Ursachen für geschwollene Füße gehören.
- Klinische Manifestationen des Valgus- und Spinalknöchels
- Welche Risiken birgt eine Verformung des Sprunggelenks?
- Anzeichen einer Thrombose
- Diagnose einer Thrombose
- RECHNUNGSWESEN
- GRIGORENKO Andrej Aleksejewitsch
- Tereschkin Witali Wladimirowitsch
- VEREINBAREN SIE EINEN TERMIN
- Genesung nach einer Fraktur
- Knöchelschiene bei Verstauchungen – was Sie wissen müssen
- Computertomographie des Sprunggelenks, Sicherheit
- Wie eine CT-Untersuchung des Knöchels durchgeführt wird
- Medikation
- Ernährungsempfehlungen
- Zeitraum der Rehabilitation
- Komplikationen
Schmerzen im Sprunggelenk
Die Entstehung von Schmerzen im Sprunggelenk hat viele verschiedene Ursachen, die vom Alter, der Lebensweise und begleitenden Pathologien abhängen. Liegt jedoch kein Trauma vor, kann die Entwicklung von Schmerzen im Sprunggelenk auf eine Reihe von Pathologien hinweisen – Gicht, Schleimbeutelentzündung, Arthritis und viele andere Probleme. Die offensichtlichsten Ursachen für Knöchelschmerzen sind akute Verletzungen (Verstauchungen, Umknickungen, Brüche), die durch Stürze, Verkehrsunfälle oder aktive Sportarten und Lebensweisen verursacht werden.
Auch die Knöchelschmerzen sind sehr unterschiedlich: Sie können stechend oder brennend, schmerzhaft oder pochend sein und schleichend oder plötzlich auftreten. Es ist sehr wichtig, dass der Arzt die Ursache der Knöchelschmerzen diagnostiziert und die geeignete Behandlung auswählt. Anhand der Art des Schmerzes und der begleitenden Beschwerden, Symptome und Manifestationen lassen sich die Hauptursachen für die Gelenkprobleme ermitteln und die Behandlungstaktik, der Umfang der erforderlichen diagnostischen Maßnahmen und die anschließende Rehabilitation bestimmen. Manchmal erfordert die Behandlung nur Ruhe und Schonung, aber in manchen Fällen kann eine Operation die einzige Rettung sein.

Ursachen von Sprunggelenksschmerzen und damit verbundene Symptome
Das Sprunggelenk ist sehr komplex. Es besteht aus Knochen, knorpeligen Strukturen und Weichteilen (Bändern und Sehnen). Jede Verletzung oder Erkrankung, die die Knochen, Gelenkflächen oder Bänder beeinträchtigt, kann Schmerzen im Sprunggelenk verursachen. Der Patient kann die Schmerzen nicht immer mit einem früheren Ereignis, einer Verletzung oder Krankheit in Verbindung bringen, so dass die Ursache des Problems ermittelt werden muss. Zu den häufigsten Ursachen von Knöchelschmerzen gehören.
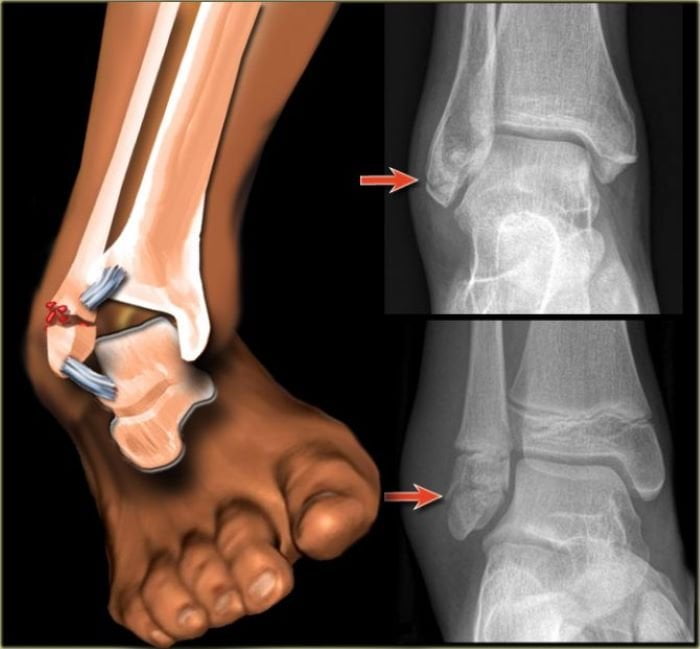
Verstauchungen der Bänder – Schädigung eines oder mehrerer Bänder infolge verschiedener Traumata (Sturz, Gehen auf unebenem Untergrund, Sport). Eine schnelle Drehung oder ein Umknicken des Knöchels nach innen kann die Bänder beschädigen. Am häufigsten wird das vordere Band (Talus-Malofemoralis-Band) beschädigt, was zu starken, pochenden Schmerzen an der Außenseite des Knöchels führt. Außerdem kommt es zu Blutergüssen, Schwellungen oder Instabilität des Gelenks. Seltener sind die medialen Bänder betroffen – die Beschwerden treten an der Innenseite des Knöchels auf.
Tendonitis ist eine Reizung und Entzündung der Sehne, die den Muskel am Knochen befestigt. Die Knöchelsehnenentzündung wird am häufigsten mit einer Schädigung der Sehne in Verbindung gebracht, die den Knöchelmuskel an der Oberfläche des Knochens an der Außenseite des Knöchels befestigt. Sie tritt nicht selten nach dem Sport oder beim Gehen auf rutschigem, unebenem Untergrund auf. Bei dieser Art von Verletzung fühlt sich der Knöchel schmerzhaft an, und das Gefühl ist lästig, dumpf, hält mehrere Wochen an und nimmt beim Gehen und Stehen zu. Es kann zu Schwellungen und einem knackenden Gefühl im äußeren Teil des Knöchels kommen. Mögliche hintere Schienbeinsehnenentzündung (Tibialis posterior), die typischerweise mit Schmerzen und Schwellungen an der Innenseite des Gelenks einhergeht und ohne Behandlung zu schweren Bewegungseinschränkungen führt.
Arthrose ist eine altersbedingte Veränderung des Gelenks, die durch die allmähliche Zerstörung des Knorpels und das Reiben der Knochen aneinander verursacht wird. Eine Schädigung der Achillessehne, die die Muskeln des Unterschenkels mit dem Fersenbein verbindet, verursacht einen brennenden Schmerz im hinteren Teil des Knöchels mit Gewebeschwellung und Steifheit in Ferse und Wade. Solche Probleme können bei sportlicher Betätigung, beim Tragen von schlecht sitzendem Schuhwerk und beim Vorhandensein von knöchernen Fersensporen auftreten. Die Arthritis verursacht häufig Schmerzen im Knöchel beim Gehen und in Ruhe. An dieser Stelle sind drei Arten von Arthrose möglich. Mit der Zeit bilden sich Osteophyten (knöcherne Auswüchse), die die Bewegung erschweren und Beschwerden verursachen. Die Schmerzen treten schubweise auf und werden allmählich konstant und akut.
Physiologische Ödeme
Schwellungen an den Beinen können physiologische Ursachen haben, d. h. sie werden durch bestimmte Umstände verursacht, die einen gesunden Körper betreffen, und sind nicht Ausdruck einer Krankheit. Solche Ursachen können sein:
- Salzhaltige Lebensmittel. Salz bindet Wasser. Und wenn Sie viel Salziges essen, vor allem nachts, kann es sein, dass Sie am Morgen anschwellen;
- Alkohol. Alkohol bindet auch Wasser. Deshalb sieht eine Person nach Alkoholmissbrauch geschwollen aus. Die Probleme beschränken sich nicht nur auf das Gesicht, auch die Füße können anschwellen;
- heißes Wetter. Bei Hitze weiten sich die Blutgefäße, da der Körper versucht, den Wärmeaustausch zu normalisieren. Durch den verstärkten Blutfluss steigt das Risiko von Stauungen und Schwellungen in den Beinen;
- Längeres Sitzen oder Stehen. Wenn die Beine lange Zeit in derselben Position verharren, stagniert das Blut in den Beinen, was zu Schwellungen führt. Am schlimmsten ist das Sitzen mit übereinandergeschlagenen Beinen. Auch langes Stehen an einer Stelle hilft nicht. Schwellungen in den Beinen sind typisch für Menschen mit Stehberufen – Friseure, Verkäuferinnen, Köche;
- Unbequemes Schuhwerk. Wenn Schuhe die Blutzirkulation im Fuß behindern (hoher Absatz, enges Fußgewölbe, enge Riemen), führt ihr Vorhandensein zu Schwellungen.
Zu den ‚weiblichen‘ Ursachen für geschwollene Füße gehören.

- Prämenstruelles Syndrom. Vor der Menstruation ist der Hormonhaushalt gestört – das relative Östrogen steigt an, und das Östrogen speichert Flüssigkeit im Körper;
- Schwangere. Während der Schwangerschaft produziert der Körper der Frau große Mengen an Progesteron, das den Tonus der Blutgefäße verringert. Dies trägt zu einem Blutstau in den Beinen bei. Der wachsende Fötus kann große Blutgefäße verengen, was ebenfalls die Ursache für Schwellungen ist, die in der Spätschwangerschaft deutlich werden. Schwellungen können auch ein Symptom der Gestose (Spätschwangerschaft) sein.
Klinische Manifestationen des Valgus- und Spinalknöchels
Das klinische Bild dieser Pathologie ist in der Anfangsphase undeutlich und lässt keine eindeutigen Symptome erkennen, die auf eine Erkrankung hindeuten. Mit dem Fortschreiten der Knöcheldeformität kommt es zu einer sichtbaren Abweichung des Knöchels in verschiedene Richtungen. Dies ist mit dem bloßen Auge sichtbar. Leider ist es in diesem Stadium der Deformität bereits sehr schwierig, dem Patienten ohne Operation zu helfen. Deshalb ist es wichtig, die ersten typischen Symptome zu kennen, auf die man achten sollte.
So sollten Sie oder Ihre Angehörigen so schnell wie möglich einen Orthopäden aufsuchen, wenn die folgenden Symptome auftreten:
- Die Fersen lassen sich beim Stehen nicht mehr flach gegeneinander drücken;
- Wenn Sie geradeaus schauen, scheinen Ihre Schienbeine auseinander- oder zusammenzulaufen;
- Die Sohlen von Schuhen, die über einen längeren Zeitraum getragen werden, weisen deutliche Abnutzungserscheinungen am äußeren oder inneren Rand auf;
- die plantographische Untersuchung zeigt eine abnorme Fußstellung in Form von Plattfüßen oder Klumpfüßen;
- Akute Schmerzen in den Knöcheln und Füßen treten bei längerem Gehen auf;
- Ihr Fuß kippt häufig im Knöchelbereich um;
- Sie haben ein Gefühl der Instabilität und Schwierigkeiten, beim Gehen das Gleichgewicht zu halten.
Eine Knöcheldeformität vom Typ Varus ist dadurch gekennzeichnet, dass die Ferse nach innen gekippt ist und die Belastung beim Gehen auf die Innenseite der Sohle verteilt wird. Dies führt zu einer Verformung aller Gelenke. Am stärksten betroffen ist das Gelenk der Großzehe. Diese Art der Verkrümmung tritt häufig bei Frauen auf, die es gewohnt sind, in hohen Absätzen zu laufen.
Eine Valgusdeformität des Sprunggelenks geht häufig mit einem Klumpfuß einher und wird am häufigsten bei Kindern unter fünf Jahren diagnostiziert. Sie ist eine Folge der abnormen Bildung des Fußes und der unteren Gliedmaßen während der fötalen Entwicklung. Diese Kinder haben häufig eine Hüftdysplasie. Sie sind übergewichtig und haben eine hypersthenische Körperkonstitution. Dies wird durch Vitamin-D-Mangel und die Entwicklung von Rachitis noch verschlimmert. Infolgedessen entwickeln sie kompensatorische Deformationen des Schien- und Oberschenkelknochens. Es entsteht eine so genannte O-förmige Deformität der unteren Gliedmaßen.
Welche Risiken birgt eine Verformung des Sprunggelenks?
Schauen wir uns nun die Risiken einer Sprunggelenksdeformität an. Meistens führt sie im Kindesalter zu einer vollständigen Verkrümmung der unteren Gliedmaßen und zur Entwicklung eines Klumpfußes, der in der Zukunft mit konservativen Methoden nur sehr schwer zu korrigieren ist. Die Knochen des Fußes, ihre Ausrichtung, die Verbindungsgelenke, Bänder und Sehnen werden vor dem fünften Lebensjahr aktiv geformt. Jede Abweichung von der Norm hat negative Folgen. Das Kind beginnt sich in seiner körperlichen Entwicklung zu verzögern, weil es nicht in der Lage ist, auf dem Niveau von gesunden Gleichaltrigen zu laufen und zu springen. Dies führt zu einer Anhäufung von übermäßigem Körpergewicht, das sich zu einer ausgewachsenen Adipositas entwickeln kann.
Die Stoffwechselstörungen verstärken die pathologischen Veränderungen des Knorpels im Sprunggelenk noch. Die Länge und Flexibilität des Sehnen- und Bandapparates sind verändert. Der Sehnen-Sehnen-Apparat ist nicht mehr in der Lage, die Knochenköpfe zu fixieren, die die Gelenkkapsel bilden. Dies führt zu zahlreichen wiederkehrenden Verrenkungen und Verstauchungen.
Bei Erwachsenen schädigen Deformierungen des Sprunggelenks die Nervenfasern und stören die Blutversorgung der Fußweichteile. Dies führt zu Schmerzen und verminderter Ausdauer bei körperlicher Betätigung. Es besteht die Gefahr der Bildung eines Fersensporns.
Eine ebenso schwerwiegende Komplikation ist die Zerstörung aller großen Gelenke der unteren Gliedmaßen. Dazu gehören die deformierende Gonarthrose, die Coxarthrose und die Arthrose des Hüftgelenks. Auch die Zerstörung der Bandscheiben kann durch die zunehmende Dämpfungsbelastung, die auch die Sprunggelenke abfedern sollen, beschleunigt werden.
Nur wenn man sich rechtzeitig an einen Orthopäden wendet und beginnt, ein bestehendes Problem zu beheben, kann die Entwicklung dieser gefährlichen Komplikationen und negativen Folgen vermieden werden.
Anzeichen einer Thrombose
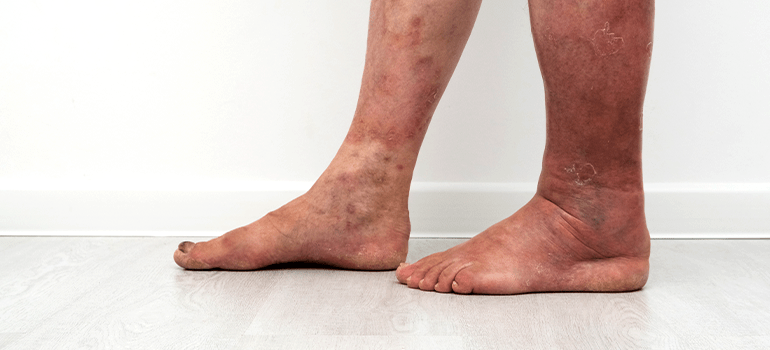
Natürlich kann nur ein Arzt eine genaue Diagnose stellen. Doch schon vor einer professionellen Untersuchung kann der Verdacht auf eine Thrombose in den Gliedmaßen und anderen Körperteilen bestehen
- Schwellung. Die Schwellung tritt in der Regel an der Stelle der Embolie auf und breitet sich allmählich auf die gesamte Gliedmaße aus. Tritt das Problem nur in einem Arm oder Bein auf, kann das Gerinnsel dort lokalisiert sein;
- Auftreten von Krämpfen. Regelmäßige Krämpfe können auf ein entstehendes Blutgerinnsel hinweisen;
- Plötzliche Schmerzen in einer Gliedmaße;
- Verfärbung der Haut;
- Eine Veränderung der Hauttemperatur an der Stelle des Blutgerinnsels.
Wenn eines oder mehrere dieser Symptome auftreten, wenden Sie sich bitte an Ihren Arzt. Verwenden Sie niemals Selbstmedikation: Volksmedizin und unzuverlässige Open-Source-Rezepte bringen keine Linderung und können nur Schaden anrichten. Eine Thrombose ist ein gefährlicher Zustand, der nur von qualifizierten Fachleuten behandelt werden sollte.
Diagnose einer Thrombose

Nicht selten sind die Gefäße im Bein Schauplatz einer Thrombose. Die Diagnose einer akuten Thrombose kann durch eine Anamnese gestellt werden. Ein qualifizierter Arzt kann ein Blutgerinnsel in den Venen feststellen, wenn Sie folgende Symptome haben
- ein Schweregefühl, ein stechender Schmerz in den Beinen;
- meistens ist nur ein Glied des Patienten geschwollen;
- die Haut über dem Blutgerinnsel glänzt und hat eine ungesunde blaue Farbe.
Nach der Anamnese diagnostiziert der Arzt die Krankheit mit Hilfe von Labor- und Instrumentenmethoden. Und zwar:
- Er schickt den Patienten zu einer Blutuntersuchung;
- ordnet eine Ultraschall-Duplexuntersuchung an;
- Das gesamte Venensystem des Patienten wird mit Röntgenstrahlen untersucht.
Befindet sich die Thrombose direkt in den unteren Gliedmaßen des Patienten, werden Funktionstests angeordnet.
Die moderne Medizin hat sich innovative Technologien und Entwicklungen zunutze gemacht, die die Diagnose verschiedener Krankheiten erheblich erleichtern.
RECHNUNGSWESEN
GRIGORENKO
Andrej Aleksejewitsch
Gründer und Leiter der Klinik.
Neurologe, Doktor der Europäischen Osteopathie (DOE), Reabilotologe, Orthopäde.
Tereschkin
Witali Wladimirowitsch
Osteopath, Manualtherapeut, Rehabilitationstherapeut.
Spezialist für regenerative Medizin, Unterdrucktherapie, medizinisches Stretching und Heilgymnastik.
VEREINBAREN SIE EINEN TERMIN

| Was ist der Unterschied zwischen Osteopathie und manueller Therapie? | Lesen Sie die Antwort>> |
| Lorem ipsum dolor sit amet, consectetur adipisicing elit. Natus, provident harum non, voluptate placeat quod! Nam aliquam maiores numquam, culpa asperiores at accusantium earum? Officia quas repellat, nam excepturi sapiente. Lorem ipsum dolor sit amet, consectetur adipisicing elit. Possimus omnis modi nobis dicta repudiandae, quo fugiat, aperiam, mollitia expedita animi nihil explicabo incidunt eius laborum tempore quae? Doloribus dolores, voluptates! | |
| Wie wird die Flüssigkeitszirkulation in den Geweben optimiert? | Lies die Antwort>> |
| Lorem ipsum dolor sit amet, consectetur adipisicing elit. Natus, provident harum non, voluptate placeat quod! Nam aliquam maiores numquam, culpa asperiores at accusantium earum? Officia quas repellat, nam excepturi sapiente. Lorem ipsum dolor sit amet, consectetur adipisicing elit. Possimus omnis modi nobis dicta repudiandae, quo fugiat, aperiam, mollitia expedita animi nihil explicabo incidunt eius laborum tempore quae? Doloribus dolores, voluptates! | |
Genesung nach einer Fraktur
Während der vollständigen Ruhigstellung verkümmern die Beinmuskeln aufgrund des Mangels an aktiver Bewegung, doch sollte die körperliche Aktivität schrittweise gesteigert werden. Für eine schnelle Genesung werden halbstarre Modelle mit einem mittleren Grad der Ruhigstellung empfohlen. Besonders wirksam sind verstellbare Orthesen: Wenn in der Anfangsphase der Genesung die Versteifungsrippen die Gliedmaße in einer sicheren Position halten und der Bewegungsumfang begrenzt ist, wird die Kompression allmählich verringert, was für die Wiederherstellung der Muskelaktivität wichtig ist. Mit Zusatzgeräten wie pneumatischen Kammern kann die Kompressionsstärke gesteuert werden, was für die Aktivierung der Durchblutung im verletzten Bereich wichtig ist.
In den späten Stadien der Rehabilitation, wenn die Knochen bereits zusammengewachsen sind, die endgültige Genesung aber noch einige Zeit auf sich warten lässt, kommen wirksame flexible mittelschwere bis leichte Fixateure wie die Knöchelorthese Orlett BAN-101 zum Einsatz.
Antwort: ‚Ich hatte eine sehr schwierige Verletzung – Bruch des äußeren und hinteren Sprunggelenks, Riss des Deltabandes und komplette hintere Verrenkung. Dieser Verband hat mir während meiner Rehabilitation sehr geholfen. Er hält das Gelenk sehr gut und es gibt keine Schwellung, auch nicht unter Belastung.
Knöchelschiene bei Verstauchungen – was Sie wissen müssen
Ein wichtiger Aspekt bei Verstauchungen ist die Ruhigstellung des Gelenks. Bei leichten Verstauchungen kommen elastische Bandagen zum Einsatz. Durch die Kompressionswirkung verbessern sie die Durchblutung und verringern die Schwellung (z. B. Bauerfeind AchilloTrain Pro).
Eine mittelschwere Verstauchung erfordert eine steifere Ruhigstellung, für die Orthesen mittlerer Festigkeit geeignet sind, die den Erhalt der Bänder gewährleisten, aber die aktive Bewegung des Sprunggelenks einschränken. Halbstarre und starre Fixateure sorgen für eine sichere Ruhigstellung des Gelenks und ermöglichen es den Bändern, richtig zu verwachsen. Die Belastung des pathologischen Bereichs wird reduziert und die Schwellung ist weniger ausgeprägt. Der sichere Sitz wirkt schmerzlindernd, was bei der Rehabilitation auch von Bänderrissen genutzt wird.
Erfahrungsbericht: ‚Ich habe die Bauerfeind AchilloTrain Pro Knöchelorthese bei Bänderzerrungen eingesetzt. Sie hat eine massierende Wirkung bei Bewegung, das Material knittert nicht und die Rille in der Mitte der Einlage hilft, die Schwellung des Gewebes zu reduzieren. Darüber hinaus ist das Modell angenehm zu tragen und kann mit Schuhen getragen werden.
Computertomographie des Sprunggelenks, Sicherheit
Das Gerät, mit dem die computergestützte Analyse durchgeführt wird, heißt CT-Scanner. Es besteht aus mehreren miteinander verbundenen Teilen:
- Röntgenröhre – eine direkte Strahlenquelle, die die Strahlen durch die Dicke des menschlichen Körpers lenkt;
- Gentry-Rahmen – der Rahmen, der die Rückstreuung der verarbeiteten Signale empfängt. Dies ist der Mechanismus im Inneren, der eine oder mehrere Röntgenröhren während der Untersuchung des Patienten bewegt;
- Datenkonvertierungs- und -analysesystem – eine Reihe von Geräten, die Röntgenaufnahmen auswerten und in Daten über den Zustand des untersuchten Körperteils umwandeln;
- Mobiler computergestützter Operationstisch (Transporter) – der direkte Ort, an dem der Patient für die Untersuchung platziert wird. Während der CT-Untersuchung bewegt der Tisch den Körper des Patienten relativ zu dem simulierten Informationsfeld, das das Gerät benötigt;
- das Computerprogramm, das zur Transkription der endgültigen Analyse und zur Freigabe der Daten verwendet wird.
Die Gewinnung von Informationen über den Gesundheitszustand oder das Vorhandensein einer Pathologie im Sprunggelenk beruht auf der Fähigkeit verschiedener Gewebearten, eine bestimmte Dosis von Röntgenstrahlen, d. h. einen Strom von Teilchen mit hoher Energieladung und Frequenz, zu absorbieren und zu übertragen.
Spezielle Sensoren registrieren während des Verfahrens aktiv den Grad der Verringerung oder Erhöhung der Partikelanzahl, während sie verschiedene Umgebungen im menschlichen Körper durchlaufen. Die höchste Absorption von Hochfrequenzenergie findet sich in den Knochengeweben des Körpers, die geringste in Organen mit einzelnen oder mehreren Lufthohlräumen.
Diese Technik wird seit vielen Jahrzehnten angewandt und hat sich bei der Diagnose zahlreicher Krankheiten als äußerst aussagekräftig erwiesen. Außerdem ist sie bei umsichtiger Anwendung völlig sicher – eine CT-Untersuchung des Knöchels wird nur durchgeführt, wenn sie angezeigt ist, und sollte nicht ohne Grund durchgeführt werden.
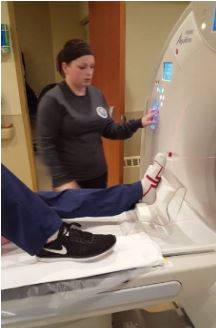
Wie eine CT-Untersuchung des Knöchels durchgeführt wird
Nachdem der Papierkram erledigt ist, wird der Patient in den CT-Raum gebeten und legt sich auf den Untersuchungstisch. Der Knöchel wird in einer speziellen Halterung fixiert, um Bewegungsartefakte zu vermeiden, und der Rest des Körpers wird mit einer Bleischürze abgedeckt. Je nach Komplexität des Falles verbringt der Patient etwa 10-15 Minuten in der Praxis. Besteht der Verdacht auf Gefäßanomalien oder Tumore, wird zur Klärung der Diagnose ein intravenöses Kontrastmittel verabreicht.
In unserem Zentrum werden die aufgenommenen Bilder nachbearbeitet, um die Datengenauigkeit zu maximieren. Als Ergebnis der Untersuchung werden alle Bilder in der axialen Ebene aufgenommen und dann mit Hilfe von Computerprogrammen horizontale und frontale Projektionen erstellt, so dass der Arzt die Struktur des Sprunggelenks von allen Seiten beurteilen kann.
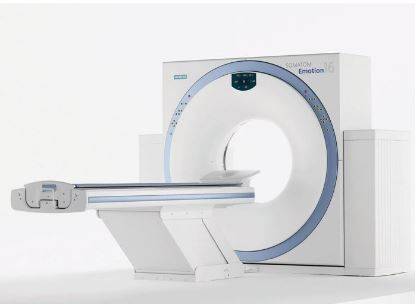
Für eine präzisere CT-Untersuchung des Sprunggelenks ist es besser, einen Multispiral-CT-Scanner zu verwenden, wie den Siemens Somatom Emotion 16 in unserem Magnes-Zentrum. Dieser CT-Scanner ist vom Preis-Leistungs-Verhältnis und von der Qualität der erhaltenen Bilder her der beste für die CT-Untersuchung des Sprunggelenks.
Verfahren zur Durchführung einer CT-Untersuchung des Sprunggelenks
In komplizierten Fällen, insbesondere bei Krebsverdacht, kann ein Kontrastmittel verwendet werden. Das Präparat wird intravenös verabreicht und ermöglicht eine genauere Analyse des Wachstumsstadiums und der Lage von Metastasen sowie die Beurteilung von Blutgefäßen und den Nachweis von Durchblutungsstörungen im untersuchten Bereich aufgrund von Atherosklerose oder Thrombose.
Medikation

Zur Genesung nach einer Knöchelfraktur gehört auch die Einnahme von Medikamenten. An dieser Stelle möchten wir Sie warnen: Verschreiben Sie sich selbst oder einem Angehörigen niemals Medikamente, ohne einen Facharzt zu konsultieren. Die Behandlung wird individuell verordnet – der Arzt berücksichtigt alle Faktoren, einschließlich des Vorliegens anderer Krankheiten beim Patienten. Vor Beginn der Rehabilitation nach einem Knöchelbruch (unmittelbar nach der Verletzung) setzt das medizinische Personal starke Schmerzmittel (Injektionen) ein, wie z. B.:
Diese werden zur Linderung starker Schmerzen benötigt. Später sollte der Patient auf mildere Tabletten umsteigen, um keine Abhängigkeit von starken Schmerzmitteln in Ampullen zu entwickeln.
In der ersten Phase werden auch Antibiotika verschrieben, um zu verhindern, dass der Patient eine Infektion bekommt. Nicht-steroidale Medikamente sind:
Diese Medikamente werden benötigt, um Schwellungen und Entzündungen zu lindern. Außerdem muss der Patient Mittel einnehmen, die die Stauung verringern, die Durchblutung verbessern und die Stoffwechselvorgänge normalisieren, wie Trental und Ascorutin. Das Blut hat nämlich die Aufgabe, die Nährstoffe zu transportieren, die die Zellen zur Regeneration des geschädigten Gewebes benötigen!
Sogenannte Chondroprotektoren, wie Structum, werden benötigt, um den Knorpel zu reparieren. Der Arzt wird auch Vitamine und Mineralien verschreiben (das gleiche Kalzium, das für die Fusion benötigt wird), einschließlich B12 (Cyanocobalamin), das eine blutbildende Wirkung hat.
Auch hier wird die Einnahme der richtigen Medikamente den Rehabilitationsprozess nur beschleunigen, andernfalls kann die Selbstmedikation den Zustand des Patienten erheblich verschlechtern! Der Arzt wird alle Gegenanzeigen berücksichtigen, wie z. B. das mögliche Vorhandensein von Nieren- oder Leberfunktionsstörungen, die eine sorgfältigere Auswahl der Medikamente erfordern können.
Ernährungsempfehlungen

Auch hier ist alles Wissenschaft‘ – nicht nur die Gliedmaße leidet unter der Verletzung, sondern der ganze Körper! Er muss mit einer Reihe von Nährstoffen gesättigt werden, von Mineralien bis hin zu Aminosäuren, um den geschädigten Bereich zu erreichen, in dem der Regenerationsprozess stattfindet. Für diese Patienten wird eine individuelle Diät zusammengestellt, bei der berücksichtigt wird, ‚was man kann, muss‘ und ‚was man nicht kann‘.
Zwar werden dem Verletzten Vitamine und Mineralien verschrieben, doch sollte die Fähigkeit des Körpers, diese auf natürliche Weise, d. h. über die Nahrung, aufzunehmen, nicht vernachlässigt werden. Hier ist, was Sie essen können und sollten:
- Geflügel – Huhn und Pute sind ideal;
- Kaninchenfleisch, das häufig für Patienten mit Knochenbrüchen empfohlen wird;
- fermentierte Milchprodukte;
- verschiedene Nüsse und Samen;
- Beeren und Früchte, sowohl frisch als auch getrocknet;
- Gemüseeintöpfe, Salate; etwas Pflanzenöl kann hinzugefügt werden;
- Fisch, vorzugsweise Süßwasser;
- Haferflocken;
- grüne Petersilie, Dill;
- klare Suppen – kann Huhn, Truthahn oder Kaninchen sein.
- Leicht getoastetes Weißbrot.
Wichtig: Dies ist eine Beispielliste; jeder Mensch hat seinen eigenen Speiseplan, der seinen Bedürfnissen entspricht. Übrigens müssen Patienten nach einer solchen Verletzung nicht nur essen, sondern auch viel Flüssigkeit zu sich nehmen (bei Gelenken ist das ein Muss). Was man trinken sollte:
- Mineralwässer, schwach alkalisch, werden benötigt;
- Süß-saure Happen, Säfte;
- Milchknabbereien – schmackhaft und nützlich (Kalzium);
- Kompotte.
Am Tag der Entfernung des Pflasters 2,5 Liter Flüssigkeit trinken! Eine Abkochung aus Hagebutte und Kamille wird oft als Volksheilmittel verwendet. Was man nicht essen und trinken sollte:
Zeitraum der Rehabilitation
Sobald der Gipsverband gelockert wird, beginnt die Rehabilitation sofort. Ziel der Rehabilitationsbehandlung ist die vollständige Regeneration des Gewebes, die Wiederherstellung der Nervenkommunikation zwischen Gliedmaße und Gehirn, die Verbesserung der Blutzirkulation und der Aufbau der Muskeln, die während der Ruhephase verloren gegangen sind. Wie verläuft die Rehabilitation nach einer Knöchelfraktur?
- Im ersten Monat empfiehlt der Arzt eine leichte Tätigkeit, bei der die Zehen und das Knie im Vordergrund stehen. Diese Übungen tragen dazu bei, die Beweglichkeit der Gelenke wiederherzustellen, und führen allmählich zu komplexeren, zusammengesetzten Übungen.
- Die zweite Phase umfasst schwerere Übungen: Springen, schnelles Gehen, Schwimmen, Laufen. Sie dauert zwischen 1,5 und 2 Monaten, wobei diese Zeiträume von den individuellen Eigenschaften des Körpers des Patienten abhängen. Ältere Menschen brauchen zum Beispiel viel mehr Zeit als Kinder. Das Alter ist nicht der einzige begrenzende Faktor. Es kommt auch auf die Komplexität der Verletzung und chronische Krankheiten an.
Wichtig: Die Befolgung der ärztlichen Empfehlungen ist nicht weniger wichtig. Wenn diese befolgt werden, liegt die positive Prognose in der Regel bei 100 %. Patienten, die sich nicht an die Ruhezeiten und die spezielle Diät halten, riskieren eine verlängerte Behandlung und ernsthafte Komplikationen.
Komplikationen
Eine fragile Masse wird leicht traumatisiert und kann schwer zu reparieren sein. Darüber hinaus stellt die Traumatisierung des Sprunggelenks einen erschwerenden Faktor in der Therapie dar. Es sei darauf hingewiesen, dass die Einhaltung der ärztlichen Empfehlungen, der täglichen Routine und der Diät die negativen Auswirkungen auf Null reduzieren können, aber leider ist niemand davor gefeit. Was sind die möglichen Komplikationen?
- Bildung eines falschen Gelenks. Ein falsches Gelenk ist die Bildung einer Beweglichkeit in einem Knochenbereich, in dem sie nicht vorhanden sein sollte. Es ist möglich, diese Folge durch eine Operation zu beseitigen.
- Entwicklung von Arthritis, einschließlich eitriger Arthritis (falls infiziert). Diese Komplikation tritt häufiger nach chirurgischen Eingriffen auf, kann aber auch bei konservativer Behandlung auftreten, wenn Ruhe und eine ausgewogene Ernährung nicht eingehalten werden.
- Schädigung des Gelenks, z. B. Arthrose. Eine partielle, leichte Schädigung der Synovialmembran schränkt die Synthese der Gelenkflüssigkeit ein. Dies führt zu einer eingeschränkten Beweglichkeit des Gelenks, begleitet von schmerzhaften Empfindungen.
In einigen Fällen kann eine Schädigung der Nervenstrukturen zu Gefühlsstörungen und einem teilweisen Verlust der Innervation des Fußes führen. Diese Folgen sind zwar selten, kommen aber dennoch vor.
Es gibt noch viele andere Komplikationen, die jedoch wesentlich seltener auftreten als die oben beschriebenen Varianten.
Lesen Sie mehr:- Das Sprunggelenk, in dem sich die Person befindet.
- Der Knochen, an dem sich der Knöchel befindet.
- Das Ligamentum pubicum, wo es sich befindet Foto.
- Das Ligamentum Treitz, wo es sich befindet.
- Das Sprunggelenk ist der Ort, an dem.
- Verrenkung des Sprunggelenks.
- Die Knöchelprellung ist der Ort, an dem das Bild gemacht wird.
- Das seitliche Sprunggelenk ist.