1. anterior der Blase und dann an der Schambeinfuge (lig. pubovesicale, lig. vesicouterinum); an den seitlichen Beckenwänden liegen die Hauptbänder (lig. cardinal);
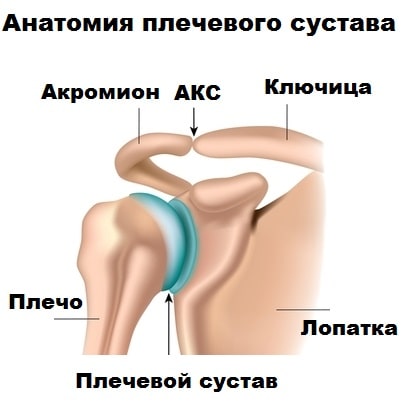
- Innere Genitalien (genitalia interna).
- Gebärmutter
- Anatomie des Leistenbandes
- Ursprung und Lage des Leistenbandes
- Lage
- Struktur des Leistenkanals
- Epidemiologie
- Risikofaktoren und Gruppen
- Klinische Kriterien für die Diagnose
- Symptome, Verlauf
- Pathologie
- Chirurgie
- Besonderheiten der Behandlung
- Kosten
- Ursachen der Bouchard-Knötchen
- Stadien der Geberden’schen Knötchenbildung an den Fingern
- Behandlung von Stimmlippenknötchen
- Prognose und Vorbeugung
- Material und Methoden.
- Diskussion
Innere Genitalien (genitalia interna).
Zu den inneren Genitalien gehören die Vagina, die Gebärmutter und ihre Anhängsel, die Eileiter und die Eierstöcke (Abb. 2.2).
Die Vagina (Vagina s. colpos) erstreckt sich von der Genitalspalte bis zur Gebärmutter und verläuft mit einer hinteren Neigung nach oben durch den Urogenital- und den Beckenzwerchfellbereich (Abb. 2.3). Die Vagina ist etwa 10 cm lang. Sie befindet sich hauptsächlich in der Beckenhöhle, wo sie anastomosierend mit dem Gebärmutterhals endet. Die vordere und die hintere Wand der Vagina sind in der Regel unten miteinander verbunden und haben im Querschnitt die Form eines H. Der obere Teil wird Vaginalbogen genannt, weil das Lumen Taschen oder Gewölbe um den vaginalen Teil des Gebärmutterhalses bildet. Da die Vagina in einem 90°-Winkel zur Gebärmutter steht, ist die hintere Wand viel länger als die vordere und das hintere Gewölbe tiefer als das vordere und das seitliche Gewölbe. Die seitliche Scheidenwand setzt am Herzband der Gebärmutter und am Zwerchfell des Beckens an. Die Wand besteht hauptsächlich aus glatter Muskulatur und dichtem Bindegewebe mit zahlreichen elastischen Fasern. Die äußere Schicht enthält Bindegewebe mit Arterien, Nerven und Nervengeflechten. Die Schleimhaut weist Quer- und Längsfalten auf. Die vorderen und hinteren Längsfalten werden als Faltungssäulen bezeichnet. Das oberflächliche Plattenepithel unterliegt zyklischen Veränderungen, die dem Menstruationszyklus entsprechen.
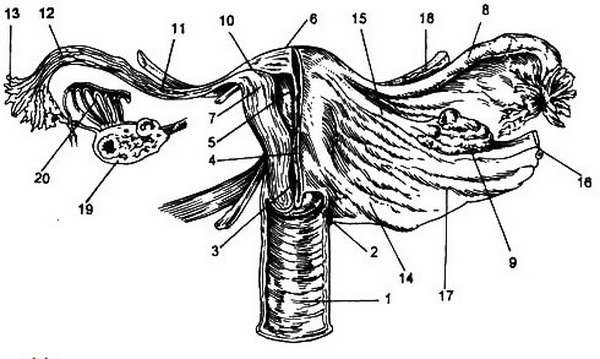
1 – Scheide; 2 – vaginaler Teil des Gebärmutterhalses; 3 – Gebärmutterhalskanal; 4 – Isthmus; 5 – Gebärmutterhöhle; 6 – Fundus; 7 – Gebärmutterwand; 8 – Eileiter; 9 – Eierstock; 10 – interstitieller Teil des Eileiters; 11 – isthmischer Teil des Eileiters; 12 – ampullärer Teil des Eileiters; 13 – Fimbrien des Eileiters; 14 – Ligamentum sacrouteri; 15 – Ligamentum ovariale; 16 – Ligamentum ovariale; 17 – breites Ligamentum; 18 – zirkuläres Ligamentum; 19 – Querschnitt des Eierstocks mit Follikeln und Gelbkörper; 20 – Eileiter.
Gebärmutter
Die Gebärmutter (Uterus) befindet sich außerhalb der Schwangerschaft in oder nahe der Mittellinie des Beckens zwischen der Blase vorne und dem Enddarm hinten (siehe Abbildung 2.3). Die Gebärmutter hat die Form einer umgekehrten Birne mit dicken muskulösen Wänden und einem dreieckigen Lumen, das in der Sagittalebene schmal und in der Frontalebene breit ist. Der Uterus ist in Schaft, Fundus, Zervix und Isthmus unterteilt. Die vaginale Ansatzlinie unterteilt den Gebärmutterhals in vaginale und supravaginale Segmente. Außerhalb der Schwangerschaft ist der gewölbte Boden der Gebärmutter nach vorne gerichtet und der Körper bildet einen stumpfen Winkel mit der Vagina (nach vorne geneigt) und ist nach vorne gebogen. Die vordere Fläche des Gebärmutterkörpers ist flach und grenzt an den Scheitelpunkt der Blase. Die hintere Fläche ist gekrümmt und zeigt von oben und hinten auf den Enddarm.
Der Gebärmutterhals ist nach unten und hinten gerichtet und steht in Kontakt mit der hinteren Scheidenwand. Die Harnleiter kommen direkt seitlich des Gebärmutterhalses relativ nah an diesen heran.
Der Gebärmutterkörper, einschließlich des Fundus, ist vom Bauchfell bedeckt. Anterior, auf Höhe des Isthmus, wölbt sich das Peritoneum und reicht bis zur Oberseite der Blase, wobei es eine flache vesikoureterale Aussparung bildet. Im hinteren Teil erstreckt sich das Peritoneum nach vorne und oben und umschließt den Isthmus, den supravaginalen Teil des Gebärmutterhalses und die hintere Fornix der Vagina, bevor es in die vordere Fläche des Rektums übergeht und eine tiefe rekto-urethrale Höhle bildet. Der Corpus uteri hat eine durchschnittliche Länge von 5 cm. Die Gesamtlänge des Korpus und des Gebärmutterhalses beträgt etwa 2,5 cm und ihr Durchmesser 2 cm. Das Verhältnis zwischen der Länge des Korpus und des Gebärmutterhalses hängt vom Alter und der Anzahl der Geburten ab und beträgt im Durchschnitt 2:1.
Die Gebärmutterwand besteht aus einer dünnen äußeren Schicht des Bauchfells – der serösen Membran (Perimetrie) -, einer dicken Zwischenschicht aus glatter Muskulatur und Bindegewebe – dem Myometrium – und der inneren Schleimhaut (Endometrium). Die Gebärmutterschleimhaut enthält viele Muskelfasern, deren Anzahl nach unten hin abnimmt, je näher sie dem Gebärmutterhals kommt. Der Gebärmutterhals besteht zu gleichen Teilen aus Muskel- und Bindegewebe. Die Anordnung der Muskelfasern in der Gebärmutterwand ist komplex, da sie sich aus zusammenhängenden Teilen der endozervikalen (Müllerschen) Gänge entwickelt hat. Die äußere Schicht des Myometriums enthält hauptsächlich vertikale Fasern, die im oberen Teil quer verlaufen und an die äußere Längsmuskelschicht der Eileiter anschließen. Die mittlere Schicht bedeckt den größten Teil der Gebärmutterwand und besteht aus einem Netz spiralförmiger Muskelfasern, die mit der inneren kreisförmigen Muskelschicht jedes Eileiters verbunden sind. Bündel glatter Muskelfasern in den stützenden Bändern verflechten sich und verbinden sich mit dieser Schicht. Die innere Schicht besteht aus kreisförmigen Fasern, die als Schließmuskel im Isthmus und an der Öffnung der Eileiter fungieren können.
Anatomie des Leistenbandes
Das Leistenband ist ein Band, das sich zwischen zwei Elementen des Beckenknochens, dem Schambeinhöcker und dem vorderen oberen Darmbeinstachel, spannt. Dieser Sehnenbogen sieht aus wie eine 11 bis 13,5 cm lange Rille. Dieser Teil des Körpers ist gepaart. Das Ligamentum umbilicale umfasst das Band selbst und den Ansatz des Iliotibialis, der tiefer, aber in der gleichen Richtung verläuft. Zwischen den beiden wird ein sehr schmaler Spalt gebildet.
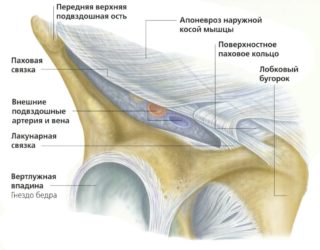
Unter dem Sehnenbogen verlaufen der Musculus iliopsoas und das neurovaskuläre Bündel mit dem Nervus femoralis, der Arteria iliaca und der Vena iliaca. Dort befindet sich auch die Femoralfaszie, ein Tunnel, durch den die Oberschenkelgefäße und Lymphknoten verlaufen.
Dichte und Spannung sind Anzeichen für ein normales Phallopelvikoband. Gelegentlich kommt es zu einer Dehnung dieses Bandes. Bei Männern werden die Bänder in der Leistengegend durch körperliche Betätigung geschädigt, die einen enormen Druck auf den Damm ausübt. Leistenbanddehnungen bei Frauen treten meist während der Schwangerschaft auf. Dies führt zu Schwellungen, Blutergüssen und Rötungen. Schmerzen in der Leistengegend können bei beiden Geschlechtern auch durch eine Entzündung der Lymphknoten in der Leistengegend verursacht werden. In diesem Fall ist der Bereich der Leistenbänder vergrößert.
Die Leistenbänder in der Leistengegend von Männern und Frauen weisen einige Unterschiede auf. Statistisch gesehen sind die Leistenbänder bei Männern verletzungsanfälliger, während sie bei Frauen stärker sind, da sie durch Muskel- und Sehnenschichten besser verstärkt sind.
Ursprung und Lage des Leistenbandes
Der Ursprung des Bogens ist der Sehnenrand des äußeren schrägen Muskels des Bauches. Der Musculus obliquus externus ist ein Muskel der vorderen Bauchwand, der in einer weiß-silbernen Sehne oder Aponeurose endet, die aus Kollagen und elastischen Fasern besteht. Sie geben dem gesamten Bauchraum Stabilität. Bei Männern ist die Aponeurose weniger perfekt ausgebildet, weshalb sie eher zu Hernien im Dammbereich neigen.
Die Sehnenbögen verzweigen sich an den Enden. Aus den Fasern, die an der Bildung der Sehne selbst beteiligt sind, entstehen das Lig. lacunare und das kollabierte Lig. reflexum. Die erste Formation ist nach unten, die zweite nach oben gerichtet.
Das Ligamentum scapularis oder Cooper’s ligament (Lig. pectineale) erstreckt sich von der Basis des Lig. lacunare. Es erstreckt sich entlang des Schambeinkamms. Er ist bei Leistenbruchoperationen sehr wichtig: Um das Gewebe um die Spalte herum zu straffen, durchstechen die Chirurgen oft das Ligamentum pectineum und ziehen den M. pectinale zurück.
Lage
Der Bogen beginnt am sehnigen Teil des Musculus obliquus abdominis. Der Muskel endet in der Aponeurosedie das Aussehen von elastischen Fasern haben. Sie sorgen für Stabilität in der Bauchhöhle. Die Aponeurose ist bei Frauen stärker ausgeprägt. Daher wird der Leistenbruch häufiger bei Männern diagnostiziert.
Die Enden des Sehnenbogens verzweigen sich in kleinere Fasern. Die Fasern, die bei der Bildung eine wichtige Rolle spielen, sind der Ursprung des Ligamentum lacunare. Von ihm geht das Ligamentum scapularis aus, das zum Schambein hin verläuft. Bei Operationen an der Leiste ist es nicht ungewöhnlich, dass der Chirurg die Skapularformation durchsticht und so den Skapularmuskel erhält.
Struktur des Leistenkanals
Der Leistenkanal erstreckt sich in eine Richtung. Es handelt sich um eine Formation, die sich im Bauchfellraum am Ausgang der inneren Organe befindet.
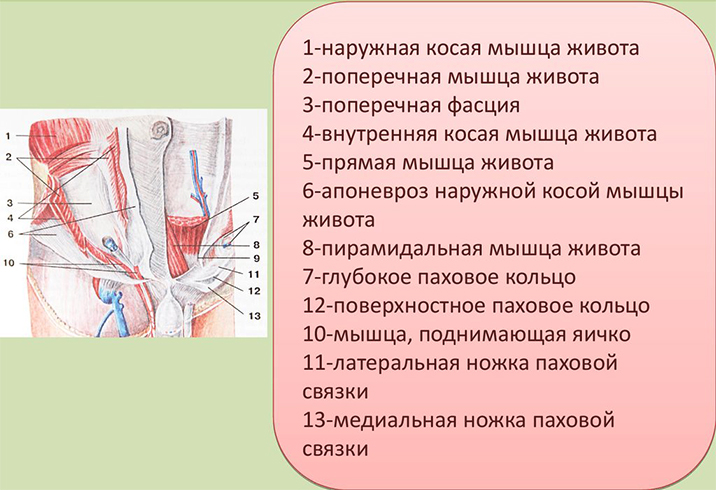
Die Länge des Leistenkanals bei Männern etwa 5 cm. Bei Frauen ist die Fissur etwas länger, hat aber einen viel kleineren Durchmesser. Nur der Anfang des Zeigefingers passt in den Ring am Anfang und Ende der Fissur. Die Größe der Fissur hängt davon ab, wie stabil die Leistengegend ist.
Die Anatomie der Fissur bei Männern ist komplexer. Sie enthält u. a. Samenleiterund Samenleiter, aber auch große Blutgefäße. Bei Frauen wird der Raum von der Gebärmutter. Außerdem gibt es den Scheidenvorhof, der sich bis zu den großen Schamlippen erstreckt.
Ein Risikofaktor ist, dass sich der Scheidenfortsatz nicht vergrößert, was zur Entstehung einer Hernie führen kann. Dies führt zu angeborenen Hernien bei Männern und zu verschiedenen Krebsarten bei Frauen.
Es gibt zwei Arten von Hernien in der Leistengegend: Schräg и schräge und direkte Hernie. Eine schräge Hernie befindet sich außerhalb des Kanals. Sie erweitert die Fissur und führt zu einer Schwächung der Aponeurose. Bei längerem Auftreten kann es zu einer Verbindung zwischen dem Bruchsack und dem Samenstrang kommen. Eine solche Hernie wird oft als angeborene Pathologie diagnostiziert.
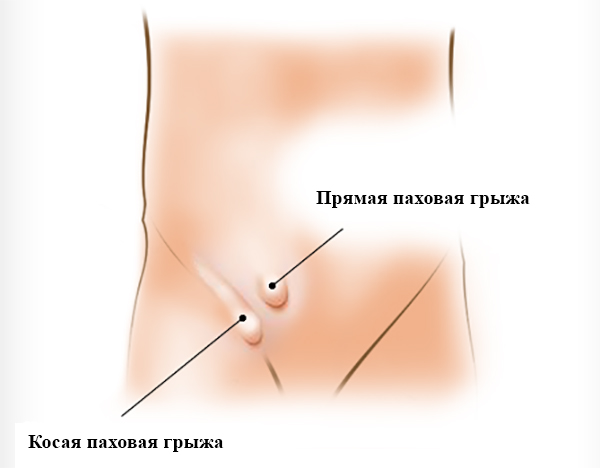
Er geht direkt hindurch, unter Umgehung des Samenstrangs. Er dringt nicht in die Genitalorgane ein. Er wird häufiger bei älteren Menschen diagnostiziert und ist angeboren.
Bei einer Hernie leidet der Mann unter Schmerzen in der Leiste. Es entsteht eine Vorwölbung, die sich bei körperlicher Betätigung vergrößert.
Epidemiologie
Alter: in der Regel zwischen 30 und 60 Jahren.
Zeichen der Prävalenz: Prävalenz
Femoralhernien werden bei etwa 5-8 % aller abdominalen Hernien diagnostiziert.
Sie treten häufiger bei reiferen und älteren Frauen auf, können aber auch bei jungen, wieder schwangeren Frauen vorkommen. Frauen im Alter von 30-60 Jahren machen 80 % der Patienten mit Oberschenkelhernien aus. Die höhere Inzidenz von Femoralhernien bei Frauen erklärt sich durch ein breiteres Becken aufgrund größerer Muskel- und Gefäßlücken und geringerer Festigkeit des Gesäßbandes. Femoralhernien bei Frauen sind anfälliger für Impingement als Leisten- und Nabelhernien.
Das Verhältnis zwischen Frauen und Männern wurde in verschiedenen Studien auf 1,8:1 (USA) bis 4 :1 (Russische Föderation) geschätzt.
Risikofaktoren und Gruppen
– weibliches Geschlecht;
– höheres Alter;
– Schwangerschaft;
– Dysplasiesyndrom Dysplasie ist die abnorme Entwicklung von Geweben und Organen.
Bindegewebe;
– starker Gewichtsverlust;
– Bedingungen, die mit einem erhöhten intraabdominalen Druck einhergehen.
Klinische Kriterien für die Diagnose
Leistenschmerzen, Unterbauchschmerzen, Oberschenkelschmerzen, Schmerzen bei Anstrengung, Vorwölbung in der Leistenfalte, Dysurie, positives Hustensyndrom
Symptome, Verlauf
Diagnose Femoralhernie und Hiatushernie sind nicht schwer zu diagnostizieren. Der Verdacht auf eine solche Hernie ergibt sich lediglich aus den Schmerzen in der Leiste, im Unterbauch und im Oberschenkel, die beim Gehen, bei körperlicher Anstrengung und bei Wetterveränderungen zunehmen.
Die Schmerzen sind mit einem vorübergehenden, teilweisen Eindringen des Bruchinhalts in die enge, starre Leistengegend verbunden – Taubheitsgefühl, Steifheit.
Die innere Öffnung des Oberschenkelkanals. Oft ist das erste klinische Zeichen einer solchen Hernie ein anhaltendes Impingement.
Klinische Anzeichen sind. Vollständige Femurhernie:
1. eine Bruchausbuchtung im Bereich des Darmbeins und der Leistenfurche. Er ist halbkugelförmig, klein und befindet sich unter dem Leistenband auf der Innenseite der Oberschenkelgefäße (in manchen Fällen liegt die Bruchwulst oberhalb des Leistenbandes). Die Bruchpforte ist in aufrechter Körperhaltung und beim Pressen sichtbar. Er verschwindet bei der Erektion, manchmal mit einem rumpelnden Geräusch.
Ein rumpelndes Trommelfell über der Vorwölbung ist ein Symptom für eine Hernie, die einen gashaltigen Darm enthält.
(2) Positives Hustensymptom (auch bei der ersten Form der Hernie).
(3) Bei einer Gleitblasenhernie ist Dysurie die übliche Bezeichnung für Störungen beim Wasserlassen wie Schmerzen oder Schwierigkeiten beim Wasserlassen aus der Blase.
Phänomene.
Pathologie
Von den angeborenen Anomalien und erworbenen Fehlbildungen der Harnblase ist die Hernie die häufigste (siehe).
Zu den entzündlichen Prozessen gehören die Furunkulose (siehe), der Karbunkel (siehe), die Hydradenitis (siehe), die Entzündung der oberflächlichen Lymphknoten (siehe Lymphadenitis), die sich aufgrund der Übertragung der Infektion von Entzündungsherden entwickelt, die sich hauptsächlich auf der Haut der äußeren Genitalien und der antero-medialen Oberfläche des Oberschenkels, manchmal auch am Schienbein und am Fuß befinden. Eine spezifische inguinale Lymphadenitis ist charakteristisch für die primäre Syphilis (siehe) und das Weichteilkarzinom (siehe). Beim Weichteilkarzinom kommt es häufig zu einer eitrigen Lymphadenopathie mit der Bildung eines typischen Leistengeschwürs. Kalte septische Pusteln, die durch eine tuberkulöse Arthritis verursacht werden, ziehen manchmal in die Leiste hinab (siehe).
Chirurgie
Die Leistengegend ist von großem chirurgischen Interesse, um den sichersten chirurgischen Zugang zu den iliakalen Blutgefäßen, Abszessen und Phlegmonen zu wählen, die sich im subperitonealen Bereich des kleinen Beckens befinden (siehe Pirogov-Schnitt). Darüber hinaus wird über den P. o. Schnitt ein chirurgischer Zugang zum Inhalt des Leistenkanals (siehe) für Leistenbrüche (siehe) und Funikulozele (siehe Samenleiter) geschaffen.
Bibliographie: Wenglowski R. I. Über den Abstieg des Hodens, in: Buch: Werke der Chirurgischen Klinik des Krankenhauses, hrsg. von P. I. Dyakonov, Bd. 1, S. 7, M., 1903; derselbe, Entwicklung und ‚Struktur der Leistengegend, ihre Beziehung zur Ätiologie von Leistenbrüchen, M, 1903; 3olotareva T.V.. Chirurgische Anatomie der anterior-lateralen Wand des Abdomens, in book: Chir. 23, L., 1972; Kukudzhanov N.I. Leistenhernien, M., 1969; Lubotsky D.N. Grundlagen der topographischen Anatomie, S. 458, M., 1953; Ostroverkhov G. E. Lubotsky D. N. und Bomash Y. M. Operative Chirurgie und topographische Anatomie, M., 1972.
Besonderheiten der Behandlung
Konservative Methoden zur Beseitigung der Beschwerden, die einen chirurgischen Eingriff ausschließen, werden im Allgemeinen in nicht kritischen Fällen angewandt, wenn das gerissene Gewebe nur geringfügig geschädigt ist. Das Ziel dieser Art von Behandlung, die entzündungshemmende Medikamente und Physiotherapie umfasst, besteht darin, die Schmerzen zu lindern und den Bewegungsumfang zu normalisieren.

Die im Rahmen der konservativen Behandlung empfohlenen physiotherapeutischen Übungen dienen nicht nur der Stärkung der Schultermuskulatur und der Wiederherstellung der motorischen Funktion, sondern auch der Vorbereitung auf eine Operation, die als bevorzugte Option bei Verletzungen der Rotatorenmanschette gilt.
In der modernen Medizin ist die minimalinvasive (atraumatische) arthroskopische Operation die am häufigsten angewandte Technik. Diese Art der Operation wird mit einer speziellen Videokamera mit minimaler Vergrößerung und speziellen Instrumenten durchgeführt, die durch Löcher in der Haut in den verletzten Bereich eingeführt werden. Auf diese Weise verhindert die Arthroskopie eine Schädigung des umliegenden Gewebes und gewährleistet eine schnelle Genesung.
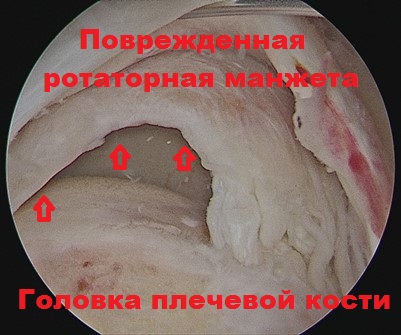
Neben der Behandlung von Verletzungen der Rotatorenmanschette kann die Arthroskopie auch bei anderen Erkrankungen des Schultergelenks erfolgreich eingesetzt werden, z. B. bei der Korrektur der Knochenform oder der Entfernung von Osteophyten, die zu Verletzungen der Manschette führen.
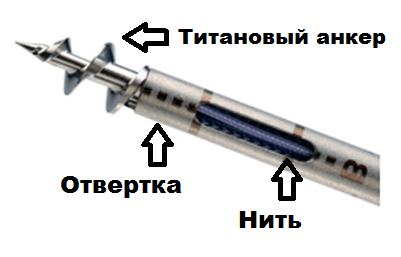
Die vom Knochen abgetrennte Rotatorenmanschette wird mit Bioinert-Ankern aus Titan gesichert, die in den Knochen geschraubt werden. Der Anker ist mit chirurgischen Nähten versehen, die das gerissene Manschettenfragment straffen und am Knochen fixieren, bis die Manschette vollständig verheilt ist, was mehrere Monate dauert.
Kosten
Erster Besuch in der Praxis des Chirurgen
- Datenerhebung durch Patientenbefragung
- Klinische Untersuchung
- Symptome von Verletzungen der Rotatorenmanschette
- Vertrautmachen mit diagnostischen Daten aus Hämatologie, Röntgen, MRT und/oder Ultraschalluntersuchungen
- Formulierung einer Diagnose
- Erarbeitung eines Behandlungsplans
Nachuntersuchung bei einem orthopädischen Unfallchirurgen
- Überprüfung der diagnostischen Daten des ersten Besuchs
- Diagnosestellung der Erkrankung
- Festlegung der besten Behandlungsoption
Arthroskopische Rekonstruktion der Rotatorenmanschette
- Aufenthalt in der Klinik
- Anästhesie
- Rekonstruktion der Rotatorenmanschette durch Arthroskopie
- Verbrauchsmaterial für chirurgische Eingriffe
- Verankerungsimplantate von ausländischen Herstellern – Mitek, Smith und Nephew
Postoperative Konsultation mit dem behandelnden Arzt
- Postoperative klinische Untersuchung
- Prüfung der postoperativen diagnostischen Ergebnisse
- Vorstellung der Empfehlungen für die Genesung
- Punktion des Gelenks
- Injektion von Hyaluronsäure (ggf. in das Gelenk)
- Entfernung der Nähte und Verbandsmaterial
Ursachen der Bouchard-Knötchen
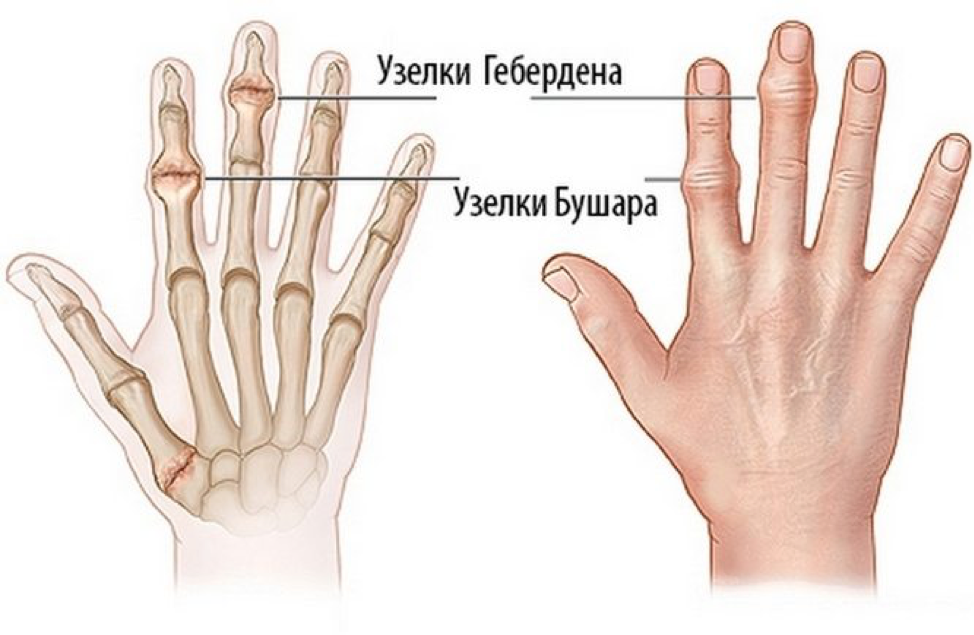
Geberden- und Bouchard-Knoten sind typisch für die Osteoarthritis und insbesondere für ihre Sonderform, die Arthritis nodosa. Sie treten nur im Zusammenhang mit der Krankheit und nie allein auf. Es wird vermutet, dass genetische Faktoren bei der Entstehung der Knoten eine Rolle spielen – die Form der Arthrose, bei der sie auftreten, wird von Frauen vererbt und kommt bei ihnen häufiger vor. Das Verhältnis der Inzidenz bei Männern und Frauen beträgt 1:10. Heberden-Knötchen an den Fingern bilden sich vor dem Hintergrund einer Arthrose. Die Bildung von Knötchen ist die Reaktion des Körpers auf den Abbau des Gelenkknorpels. Unter normalen Bedingungen schützt der Gelenkknorpel die Knochenköpfe, indem er verhindert, dass sie aneinander reiben und Stöße abfedert. Wenn der Knorpel austrocknet, rissig wird oder sich abnutzt, verschlechtern sich seine Eigenschaften, und die Knochen beginnen aneinander zu reiben, anstatt sich wie zuvor frei zu bewegen. Um die Verletzung zu kompensieren und die Bewegung in dem schmerzhaften Gelenk einzuschränken, beginnt der Knochen, Osteophyten zu bilden. Bouchard-Knötchen können sich auch aufgrund folgender Faktoren entwickeln:
- Alter. Hormonelle Veränderungen in den Wechseljahren und nach der Menopause beeinträchtigen die Qualität des Knorpel- und Knochengewebes. Daher werden die ersten Knötchen im Alter von 45 Jahren und darüber beobachtet. Nach dem 80. Lebensjahr treten sie bei einem von drei Menschen auf. In jungen Jahren können sich Heberden-Knötchen bei professionellen Baseballspielern, Tennisspielern und Turnern bilden.
- Vererbung. Bestimmte Anomalien der Kollagensynthese, die derzeit noch nicht vollständig geklärt sind, beeinflussen die Wahrscheinlichkeit und die Geschwindigkeit der Knötchenbildung. Bouchard-Knötchen treten auch 3,5-mal häufiger bei Personen auf, deren Verwandte ähnliche Symptome haben.
- Verletzungen. Die Arbeit mit vibrierenden Werkzeugen, Heim- und Sportverletzungen sowie Kälteverletzungen beeinträchtigen den Knorpel und können Arthrose und damit die Entstehung von Bouchard-Knötchen begünstigen.
- Anomalien der HandSie können angeboren sein (kongenital) und beeinträchtigen die Ausrichtung der Gelenkflächen und die gelenkspezifische Bewegung. Sie können angeboren (z. B. Gelenkhypermobilität) oder erworben (z. B. durch eine gestörte Frakturheilung) sein.
- KrankheitenStoffwechselerkrankungen – z. B. Diabetes, Gicht, Immunstörungen – rheumatoide Arthritis, oder hormonelle Störungen – Hypothyreose usw.
Stadien der Geberden’schen Knötchenbildung an den Fingern
Das Stadium der Bouchard-Knotenbildung ist visuell schwer zu diagnostizieren – nur die Größe der Osteophyten ist ein Hinweis. In den frühen Stadien kann es auch zu Juckreiz und Brennen der betroffenen Gelenke kommen.
Der genaueste Weg, das Stadium der Knotenhypertrophie zu bestimmen, ist eine Röntgenaufnahme:
- unter Stadium 1 sind kleine Osteophyten auf dem Röntgenbild sichtbar;
- auf Seite Stadium 2 beginnen die Osteophyten, die Gelenkspalten teilweise zu verschließen, so dass sie sich verengen, es entstehen ‚Linien‘ der subchondralen Sklerose;
- auf Seite Stadium 3 sind große Osteophyten und eine deutliche Verengung des Gelenkspaltes sichtbar;
- große Osteophyten verschließen die Gelenkspalten fast vollständig und verformen die Knochenköpfe, so dass sie flach werden.
In keinem Stadium werden Veränderungen im Blut oder Urin festgestellt.
Behandlung von Stimmlippenknötchen
Die therapeutische Taktik hängt weitgehend von der Ätiologie, dem Schweregrad der Erkrankung und den Anforderungen des Patienten selbst oder seines Arbeitsumfelds an die stimmlichen Eigenschaften ab. Patienten, die ihre Stimme beruflich nutzen, lehnen eine Operation oft ab, auch wenn eine unmittelbare Indikation für eine chirurgische Behandlung besteht. Die folgenden Maßnahmen und Methoden können bei ’singenden Knoten‘ eingesetzt werden:
- Pharmakologische Behandlung. Pharmakologische Kombinationen werden individuell ausgewählt. Je nach Situation können Antihistaminika, NSAIDs und Vitaminkomplexe eingesetzt werden. Die Instillation von Ölen und Kortikosteroid-Suspensionen wird durchgeführt.
- Chirurgische Behandlung. Sie wird bei ausgeprägter Knötchenwucherung und bei Unfähigkeit des Patienten, seine beruflichen Pflichten zu erfüllen, durchgeführt. Das Wesen der Operation besteht in der Entfernung abnormer Wucherungen unter endoskopischer Kontrolle mit örtlicher Betäubung oder Anästhesie.
- Physiotherapie. Magnettherapie, Elektrophorese des Kehlkopfes mit Kaliumjodid und Kaliumchlorid verbessern die Funktion der Stimme. Empfohlen werden Hydrobehandlungen in Form von Kiefernbädern, Spülungen mit Kamille und Salbeiaufguss, Inhalationen mit Zink und Tannin.
Prognose und Vorbeugung
Die Prognose von Stimmbandknötchen hängt von ihrer Ätiologie, der Wirksamkeit der durchgeführten Behandlung und den Anforderungen an die Stimme des Patienten ab. Das Kriterium für die Wirksamkeit der Behandlung ist das subjektive Empfinden des Patienten und nicht das Vorhandensein von Knötchen auf der Oberfläche der Stimmlippen. Oft ist es möglich, die Symptome zu lindern, aber bei einer chronischen Erkrankung ist eine vollständige Wiederherstellung der Stimmqualität nicht immer möglich.
Es gibt keine spezifische Prophylaxe. Zu den unspezifischen Präventivmaßnahmen gehören der Verzicht auf das Rauchen, das Tragen von Atemschutzmasken bei der Arbeit mit gefährlichen flüchtigen Stoffen, die Normalisierung der Stimmaktivität während des Arbeitstages und eine ausreichende Ruhezeit danach, die moderne Behandlung akuter und chronischer HNO-Erkrankungen und die Minimierung von psycho-emotionalem Stress.
1. Knötchen der Stimmlippen / S.G. Romanenko, O.G. Pavlikhin // Russian medical journal. – 2011 – №24.
2. Stimmlippenknötchen bei Erwachsenen und Kindern / Alimetov H.A.. // Kazan Medical Journal. – 2003.
Material und Methoden.
Zwanzig Jungen mit Gleithernie, darunter 19 Kinder unter 5 Jahren mit Leistenhernie und ein 12-jähriges Kind mit beidseitiger Oberschenkel-Gleithernie, wurden 30 Jahre lang von uns beobachtet. Die meisten von ihnen (14) wurden mit der Diagnose einer impingierten Inguinalhernie eingeliefert. Die präoperative Diagnose einer Gleithernie ist schwierig. Eine genaue Diagnose wird in der Regel erst während der Operation gestellt. Bei 16 Kindern wurde eine rechtsseitige gleitende Leistenhernie diagnostiziert, darunter solche mit einem undichten Blinddarm (12) und einer undichten Blase (4). Eine linksseitige Gleithernie mit Ausfluss aus dem absteigenden Dickdarm lag bei 2 Kindern vor. Bei einem Kind war die gleitende Leistenhernie beidseitig.
Bei der Operation von Gleithernien ist Vorsicht geboten, da es durch die Exzision oder das Wegschneiden des Bruchsacks zu einer Beschädigung des Gleitorgans oder einer Perforation seiner Wand kommen kann. Wir haben zwei Kinder unter 1 Jahr beobachtet, die während der Operation eine Blasenverletzung mit einer Gleithernie hatten. In beiden Fällen wurde die Blasenwunde mit einer Naht und einer Zystostomie repariert, und die Genesung wurde beobachtet. Bei der Naht der Bruchpforte nach der Entfernung des Bruchsacks sollte das Gleitorgan hinter der Bruchpforte retroperitoneal untergetaucht werden, gefolgt von einer Plikation durch eine der oben beschriebenen Methoden.
Patient К.2,5 Jahre alt, wurde in die Klinik für Kinderchirurgie in Rjasan eingeliefert und klagte über Schmerzen in der rechten Leistengegend, Vergrößerung und Infiltration des oberen Drittels der rechten Seite des Hodensacks. Nach Angaben seiner Mutter war er seit 2 Tagen krank und unruhig. Der Patient wurde von einem örtlichen Chirurgen untersucht und mit der Diagnose eines Leistenbruchs und einer akuten Lymphadenitis ins Krankenhaus eingeliefert.
Bei der Einlieferung befand er sich in einem mäßigen Zustand, mit einer Körpertemperatur von 37,8°С, einem Puls von 120 pro Minute und einer zufriedenstellenden Füllung. Seine Zunge war geschwollen und trocken, und er hatte sich zweimal übergeben. Sein Bauch war weich, nicht schmerzhaft, er hatte keinen Stuhlgang, er urinierte frei. In der rechten Leistengegend und im oberen Drittel des Skrotums befand sich eine 3,5 × 1,5 cm große knotige Masse, die bei der Palpation schmerzhaft war. Die Skrotalhaut auf der rechten Seite ist gestaut und infiltriert. Der Samenstrang ist undifferenziert. Die Palpation der Hernie ist akut schmerzhaft. Der Hoden auf der rechten Seite im Skrotum. Periphere Blutleukozyten 10-10 9 /l.
Diskussion
Die Diagnose einer Hiatushernie vor der Operation ist sowohl bei Erwachsenen als auch bei Kindern extrem selten. Nach Alessandri (1936) wurde das Vorhandensein einer Harnblase im Bruchsack präoperativ nur in 5 von 175 Fällen festgestellt, bei 71 Patienten wurde die Diagnose während der Operation gestellt, in 76 Fällen wurde eine iatrogene Schädigung der Blase während der Herniotomie festgestellt und in 23 Fällen wurde die Harnblase nicht einmal während der Operation erkannt.
Wir haben in der verfügbaren Literatur keine Beschreibung einer femoralen Gleithernie im Kindesalter gefunden [9-12].
Das Material aus unserer Studie zeigt, wie schwierig es ist, die Diagnose einer gleitenden Inguinalhernie vor der Operation zu stellen. Eine korrekte Diagnose wird meist erst während der Operation gestellt. Die zweite Beobachtung zeigt die Möglichkeit einer Blasenschädigung während der Operation. Die dritte Beobachtung zeigt, wie schwierig es manchmal sein kann, einen Gleithernie im Oberschenkel zu diagnostizieren. Das Kind wurde zweimal operiert, aber die richtige Diagnose wurde nie gestellt. Nur durch eine Laparotomie und eine Revision der vorderen Bauchwand von der Bauchseite aus konnte der Eintritt einer gleitenden Oberschenkelhernie in den Bruchsack festgestellt werden.
Eine gleitende Leistenhernie bei Kindern ist also selten, eine gleitende Oberschenkelhernie ist noch seltener. In den meisten Fällen werden Kinder mit einer gleitenden Leistenhernie als Notfall mit der Diagnose eines komprimierten Leistenbruchs eingeliefert. Der Dickdarm und die Blase als Bestandteile einer Gleithernie bleiben lebensfähig, aber das Risiko ihrer intraoperativen Schädigung ist hoch.
Die Autoren kommen zu dem Schluss, dass es keinen Interessenkonflikt gibt.
Lesen Sie mehr:- Das Ligamentum Treitz, wo es sich befindet.
- Wohin kommen die Körperteile nach der Operation?.
- Lange Beine, kleiner Körper.
- Pronation und Supination in der Anatomie.
- Einstampfen des Schuhs nach innen, wie man ihn repariert.
- Osteophyt des Fersenbeins.
- Schulter-Supinatoren.
- Tibia-Fasziitis.
