Die Spieler stehen im Kreis. Der Anführer in der Mitte wirft den Ball in die Luft und ruft den Namen eines Spielers. Der genannte Spieler hat die Aufgabe, den Ball zu fangen. Wenn der Ball nicht gefangen wird, tauscht der Spieler den Platz mit dem Anführer. Der Spieler, der am wenigsten damit gerechnet hat, der Anführer zu sein, gewinnt.

- Gangstörungen bei Kindern: Ursachen und Symptome
- Ursachen von Gangstörungen
- Entwicklung der Arme und Beine
- Andere Fähigkeiten
- Sehen
- Das Gehör
- Sprechen
- Soziales Verhalten
- Wie erkennt man, ob ein Kind eine Gangstörung hat?
- Osteopathie – eine schmerzfreie Methode zur Behandlung von Gangstörungen bei Kindern
- Doppelte Hämiplegie
- Hyperkinetische Form
- Massage-Therapie
- Therapeutische Gymnastik
- Gangveränderungen im Zusammenhang mit einer Hirnpathologie
- Wann wird Ihr Kind laufen können: Was sagen die Experten?
- Wann ist eine Verzögerung ein Zeichen für Probleme?
- Warum beeinträchtigt die zerebrale Kinderlähmung die Mobilität?
- Mobilitätsprobleme je nach Art der Zerebralparese
- Ursachen der Dyspraxie
- Behandlung von Dyspraxie
Gangstörungen bei Kindern: Ursachen und Symptome
Das Gehen ist ein vertrauter, aber schwieriger Vorgang. Wenn ein Mensch einen Schritt nach dem anderen macht, arbeiten alle Muskeln seines Körpers zusammen, und das zentrale Nervensystem und das Gehirn koordinieren die Bewegung. Mehrere Faktoren sind für einen effizienten Gang verantwortlich:
- Korrekter anatomischer Aufbau der beiden Beine.
- Abwesenheit von Muskelfunktionsstörungen.
- Korrekte Beweglichkeit der Gelenke.
- Gute neuromuskuläre Koordination zwischen dem Gehirn und dem Bewegungsapparat.
- Abwesenheit von Anomalien im Mittelohr, das für die Koordination verantwortlich ist.
Wenn mindestens ein Faktor abnormal ist, ist der Gang bis zu einem gewissen Grad beeinträchtigt.
Ursachen von Gangstörungen
Wenn ein Kind Schwierigkeiten beim Gehen hat, kann dies ein Hinweis darauf sein, dass etwas mit dem ZNS oder dem Gehirn nicht in Ordnung ist. Die Ursachen für Gangstörungen sind jedoch nicht immer mit Anomalien der inneren Organe verbunden. Es gibt eine Reihe von Faktoren, die nichts mit der Gehirnaktivität oder der Funktion des ZNS zu tun haben (hier treten Gangstörungen auf, weil das Kind beim Gehen einfach Schmerzen empfindet):
- Frühere Traumata. Wenn das Kind einen Bruch, eine Verrenkung oder eine Verstauchung erlitten hat, kann dies beim Gehen für einige Zeit Schmerzen verursachen.
- Bestehende Verletzungen.
- Ein eingewachsener Zehennagel.
- Schwielen, Sporne oder Warzen am Fuß.
- Lange Gehzeiten.
- Unbequeme Schuhe.
Schließlich sind auch orthopädische Probleme wie Klumpfüße oder Plattfüße Ursachen für Gangabweichungen.
Entwicklung der Arme und Beine
In diesem Stadium ist das Kind in der Lage, zwei Gegenstände gleichzeitig in einer Hand zu halten, z. B. zwei Würfel. Es lernt, die Spielzeuge an der Schnur zusammenzuziehen.
Eines der häufigsten Spiele ab dem 10. Monat sind Wurfspiele. Wenn das Baby groß genug ist, wird es Spaß daran haben, Spielzeug fallen zu lassen und zu beobachten, wie es wegfliegt und aus dem Blickfeld verschwindet. Und die bedingungslose Freude, die das Kind empfindet, wenn es das Spielzeug aufhebt, ihm zurückgegeben wird und es wieder zu spielen beginnt, bis es sich langweilt. Allerdings kann das Kind das Spielzeug noch nicht bewusst loslassen, sondern muss dabei unterstützt werden, indem man es ihm zum Beispiel sanft aus der Hand schlägt.
Im Alter von 10 Monaten entwickelt ein Baby oft den so genannten Zangengriff:
Diese zusätzliche Art des Greifens von Gegenständen ist vom Zangengriff abgeleitet und ermöglicht es dem Kind, kleine Gegenstände noch präziser zu greifen. Beim Zangengriff trifft die Spitze des Daumens auf die Spitze des Zeigefingers – Nagel an Nagel. Bei diesem Griff sollte es möglich sein, den Daumen weit zu strecken und zum Zeigefinger hin zu drehen. Die Gelenke beider Finger sind leicht gekrümmt und sehen beim Greifen wie Zangen aus. Diese Form des Greifens ist die komplexeste oder vielfältigste Greiffunktion, die ein Kind im ersten Lebensjahr beherrschen kann. Auch Erwachsene können den Zangengriff nicht immer richtig darstellen, da er eine vollständige Aufrichtung der Brustwirbelsäule erfordert. Je gebeugter ein Mensch ist und je runder die Brustwirbelsäule ist, desto eingeschränkter ist die Schulterbeweglichkeit.
Mit dieser Methode kann das Kind beim Essen zunehmend kleine Stücke Brot, Haferflocken oder Erbsen aufheben, untersuchen und in den Mund stecken. Bei der Wahrnehmung lernt das Kind nun, nur den Zeigefinger zu benutzen, zum Beispiel beim Drehen der Räder eines Spielzeugautos.
Andere Fähigkeiten
Sehen
Von diesem Stadium an bleibt dem Kind nichts mehr verborgen: Es kann nun in größerer Entfernung deutlich sehen.
Das Gehör
Das Kind beginnt, Geräusche wahrzunehmen, die außerhalb seines Blickfelds liegen. Wenn auf der Straße ein Auto vorbeifährt, hört es aufmerksam zu und hält vielleicht bald an.
Sprechen
Die sprachliche Nachahmung des Kindes wird immer genauer: Das Kind versucht, die ersten spontanen Wörter zu wiederholen. Das erste Wort ist oft ‚Mama‘ oder ‚Papa‘. Tiere werden mit den Lauten bezeichnet, die das Tier macht, z. B. wird ein Hund in diesem Alter ‚wuff wuff‘ genannt.
Soziales Verhalten
Das Kind beginnt, sein Spielzeug wiederzuerkennen, d. h. es kann sein eigenes von dem der anderen unterscheiden. Es lacht sein Spiegelbild an, untersucht es und berührt den Spiegel, erkennt oder identifiziert sich aber noch nicht. Allerdings reagiert es jetzt auf seinen Namen.
Vergessen Sie nicht, dass das Kind nun beginnt, die Hemmungen der Eltern zu überprüfen: wie konsequent oder inkonsequent die Erwachsenen in ihrem Verhalten sind; was wirklich nicht getan werden sollte und wo Mama und Papa und andere Erwachsene Schwäche zeigen können. Sie sind sich bewusst, wann und mit wem sie kuscheln wollen.
Außerdem versuchen Kinder in dieser Phase oft, die Handlungen anderer zu imitieren, z. B. aus einer Tasse zu trinken oder mit einem Löffel zu essen.
Wie erkennt man, ob ein Kind eine Gangstörung hat?
Um einen normalen Gang festzustellen, müssen drei Bedingungen erfüllt sein:
Es ist möglich, schon in jungen Jahren zu erkennen, dass ein Kind anfängt, abnormal zu gehen – und zu diesem Zeitpunkt einen Arzt um eine Diagnose zu bitten. Wie immer bei der Behandlung gilt: Je früher Sie einen Spezialisten aufsuchen, desto wirksamer ist die Behandlung.
Symptome für einen abnormalen Gang
1 Auf den Zehenspitzen gehen: Ein Kind, das bisher sicher auf einer Unterlage auf und ab ging, geht plötzlich nur noch auf den Zehenspitzen. Es ist wichtig, darauf zu achten, dass dieser Gang gleichmäßig ist und dass das Kind beim Joggen oder Treppensteigen mit dem ganzen Fuß auftritt.
2. wackeliger, unsicherer Gang: Das Kind versucht, seine Beine beim Gehen weiter zu spreizen, um nicht umzufallen. Unruhe, wenn das Kind bereits sicher laufen sollte. In den ersten Monaten des selbständigen Gehens ist eine gewisse Instabilität normal.
3. Asymmetrischer Gang: Das Kind stützt sich mehr auf einen Fuß, oder es setzt einen Fuß nach vorne und zieht den anderen nach oben, oder es dreht den Fuß nach oben, oder es setzt einen Fuß nach oben. Seien Sie nur dann nicht beunruhigt, wenn das Kind gerade laufen lernt und mit einem Laufband auf dem Fuß geht – das ist normal.
4 Zezen, das Drehen der Füße nach innen. Im Prinzip kann dies eine normale Variante bei Säuglingen sein, aber es ist besser, einen Arzt zu konsultieren.
5 Schlurfender‘ Gang des alten Mannes: ein verkürzter Schritt, bei dem das Kind seine Füße hinter sich herzuziehen scheint.
6. ‚Stufengang‘: Das Kind beugt die Knie leicht, als ob es eine Treppe hinaufsteigt, auch wenn es gerade geht.
7. der ‚Entengang‘: Das Kind geht von einer Seite zur anderen.
Im zarten Alter sollte man auf alles achten: plötzliche Veränderungen des Gangs, Unfähigkeit zu laufen ab 1,5 Jahren (vorausgesetzt, das Kind ist seit seinem ersten Lebensjahr oder früher selbstständig gelaufen), Unfähigkeit, Treppen zu steigen ab 2 Jahren, zu springen ab 2,5 Jahren, Unfähigkeit, auf Zehenspitzen zu gehen oder auf Fersen zu stehen. Obwohl scheinbar unbedeutend, kann jedes Detail auf den Beginn einer ernsthaften Beeinträchtigung hinweisen.
Osteopathie – eine schmerzfreie Methode zur Behandlung von Gangstörungen bei Kindern
Die Osteopathie behandelt Gangstörungen umfassend und berücksichtigt dabei das Gleichgewicht aller Körpersysteme, einschließlich der oben genannten. Ein Osteopath kann beauftragt werden, die Knöchel (Fuß – Schienbein – Hüfte – Becken) auszugleichen und Geburtsverletzungen zu korrigieren, die häufig die Ursache für Gangstörungen sind. Durch eine frühzeitige Korrektur wird das Risiko von Skelettdeformationen im Laufe des Heranwachsens vermieden oder verringert.
Wir empfehlen, einen Osteopathen zu konsultieren, wenn Ihr Kind nach dem Alter von 1,5 Jahren die oben genannten Ganganomalien aufweist.

Osteopathischer Arzt, orthopädischer Chirurg. Spezialisiert auf: Probleme des Bewegungsapparats bei Kindern, Kopfschmerzen, Neurosen bei Kindern, Behandlung von Stottern.
Doppelte Hämiplegie
Die schwerste und seltenste Form der Krankheit, bei der tiefgreifende Schäden am Bewegungsapparat und erhebliche geistige Beeinträchtigungen auftreten. Kinder, bei denen diese Form der Zerebralparese diagnostiziert wird, können nicht sitzen, nicht gehen, sich nicht selbst versorgen und haben keine Möglichkeit zu sprechen und zu verstehen.
Kinder, bei denen diese Form der Zerebralparese diagnostiziert wird, sind zwar zu primitiven emotionalen Reaktionen fähig, wie z. B. das Erkennen und Empfinden von Freude mit ihren Eltern, sind aber nicht in der Lage, selbst einfache Fertigkeiten zu beherrschen und können nicht lernen. Ziel der Behandlung ist es, den Zustand des Patienten insgesamt zu verbessern und seine Lebensqualität zu maximieren.

Hyperkinetische Form
Zu den Risikofaktoren für die hyperkinetische Form der Zerebralparese gehören eine hämolytische Erkrankung mit Gelbsucht, eine Frühgeburt, Infektionskrankheiten bei der Mutter und ein niedriges Geburtsgewicht des Kindes.
Die Symptome dieser Form der Zerebralparese äußern sich in einer verzögerten motorischen Entwicklung. Bei dem Kind werden träge Bewegungen, Wirbelsäulenanomalien und eine unregelmäßige Beinstellung festgestellt. Die geistige Entwicklung wird in der Regel nicht beeinträchtigt, das Kind entwickelt sich intellektuell gut und passt sich erfolgreich an das Leben in der Gesellschaft an. Diese Form der Zerebralparese wird bei 20-25 % der Patienten diagnostiziert.
Massage-Therapie
Therapeutische Massagen müssen in Zyklen durchgeführt werden. Sie sollte nur von einem ausgebildeten Therapeuten durchgeführt werden. Pro Jahr muss das Kind 4-5 Behandlungen erhalten. Die Dauer der Massagebehandlungen beträgt 15-30 Minuten. Die Dauer kann schrittweise erhöht werden. Die Eltern können die Füße ihres Kindes nach Rücksprache mit dem Arzt auch zu Hause massieren.
Die Massagen zielen darauf ab, die Muskeln des Oberschenkels und des Schienbeins zu stärken und sie an der Außenseite der Beine zu entspannen. Dies trägt dazu bei, dass die Knochen, aus denen das Gelenk besteht, wieder richtig zueinander ausgerichtet werden. Neben den Beinen werden auch das Gesäß, der untere Rücken und der obere Rücken massiert.
Therapeutische Gymnastik
Nach den Massagebehandlungen werden Gymnastikübungen durchgeführt. Sie werden unter der Aufsicht eines Fachmanns durchgeführt. Sobald das Kind die richtigen Bewegungen beherrscht, können die Eltern die Übungen selbst zu Hause durchführen. Um die Form der Beine zu korrigieren, werden Übungen ausgewählt, die den Muskeltonus an der Innenseite der Oberschenkel und des Schienbeins erhöhen und an der Außenseite verringern.
Als Grundübungen empfehlen die Experten Folgendes:
- Lotussitz, der für eine Entspannung der Muskelgruppe an der Außenseite der Oberschenkel sorgt. Wenn das Kind nicht in dieser Haltung sitzen kann, bringt es einfach die Füße zusammen und beugt und trennt die Knie;
- ‚Fahrrad‘, ausgeführt in der Rückenlage. Das Kind legt die Beine hoch, wobei der untere Rücken noch auf der Oberfläche liegt, und bewegt sie in einer Reihe von Bewegungen, die das Radfahren nachahmen;
- Gehen mit dem Gewicht des Körpers auf der Außenseite des Fußes. Bei jedem Schritt rollt das Kind zur Seite und schaukelt von einer Seite zur anderen;
- Fersen- und Zehengang;
- Das Gehen auf einer waagerechten Linie, einer Bordsteinkante oder einem anderen Gegenstand sorgt für eine enge Positionierung der Füße und beansprucht die Muskeln an der Innenseite der Beine.
Der Arzt wählt Übungen für das therapeutische Training aus. Andernfalls kann die Erkrankung zu Plattfüßen und anderen Komplikationen führen.
Physikalische Therapie ist eine ergänzende Maßnahme zur Therapie. Kinder mit Beinverkrümmung sollten sie täglich durchführen. Schwere Übungen, die mit Muskelschmerzen einhergehen, sollten vermieden werden. Dies kann zur Ablehnung durch das Kind führen oder negative Folgen für den Bewegungsapparat haben.
Gangveränderungen im Zusammenhang mit einer Hirnpathologie
Die Hauptursache für diesen Gang, der auch als seniler Gang bezeichnet wird, ist nicht das Alter des Patienten, sondern seine Angst, eine Phobie vor Stürzen. Wird dieses Problem nicht angegangen, wird die Beweglichkeit des Patienten immer mehr eingeschränkt und er wird immer weniger funktionstüchtig. Ein charakteristisches Symptom ist eine deutliche Verbesserung des Gangs, wenn die Hand einer Person gegeben wird.
Diese Veränderung des Gangs entwickelt sich vor dem Hintergrund der Kontraktion bestimmter Muskelgruppen. Je schneller der Betroffene versucht, sich zu bewegen, desto ausgeprägter werden sie. Man unterscheidet zwischen dem hämiplegischen Gang und dem spastischen paraparetischen Gang. Im ersten Fall wird die obere Extremität (Ellenbogen, Handgelenke, Finger) gebeugt und die Schulter des Patienten nach innen gedreht. Das Bein des Patienten ist in allen Gelenken gestreckt. Der paraparetische Gang entwickelt sich bei Rückenmarksverletzungen und Zerebralparese.
Bei Kleinhirnataxie (Schädigung des Kleinhirns) kommt es zu einem instabilen zerebellar-ataxischen Gang mit weit auseinander stehenden Beinen, unterschiedlich langen Schritten und seitlichen Schwingungen. Zu den Ursachen gehören Multiple Sklerose, Alkohol, Tumore usw.
Auch Rückenmarksverletzungen und sensorische Polyneuropathien können zu einem langsamen ataxischen sensorischen Gang führen – mit kurzen, unsicheren Schritten und hoher Fußhebung. Der Betroffene muss seine Bewegungen mit Hilfe seines Sehvermögens steuern.
Ist der Frontallappen-Kortex betroffen, entwickelt sich ein ataktischer kortikaler Gang (auch bekannt als ‚Fuchsgang‘). Die Person kann sogar mit den Füßen in einer geraden Linie gehen und ihre Beine können verdreht sein. Manchmal sind diese Patienten einfach nicht in der Lage, an einer Stelle zu stehen.
Dies ist charakteristisch für Patienten mit Parkinsonismus. Die Person beugt ihren Körper nach vorne und geht mit kleinen Schritten, wobei sie ihre Beine kaum vom Boden abhebt. Es sieht aus, als würde er oder sie fallen, und er oder sie versucht, vorwärts zu gehen, damit das nicht passiert. Die Hände werden gegen den Körper gepresst, und der Patient stolpert oft; manchmal bleibt er 10 Sekunden lang an einer Stelle stehen und kann keinen Schritt weitergehen.
Wann wird Ihr Kind laufen können: Was sagen die Experten?

Auch wenn es schwerfällt, nicht stolz darauf zu sein, dass Ihr Kind bereits flott alleine läuft, während andere noch krabbeln lernen, ist dies eine individuelle Eigenschaft. Manche Kinder lernen dank der Bemühungen ihrer Eltern tatsächlich schneller zu laufen, aber das ist meist Zufall.
Außerdem halten Kinderärzte und Orthopäden das frühe Stehen nicht für eine gute Leistung. Unreife Bänder sind möglicherweise nicht in der Lage, der Belastung standzuhalten, und Sie könnten es mit Plattfüßen und Fußdeformationen zu tun bekommen.
Die goldene Regel lautet: Ihr Kind wird laufen, wenn es dazu bereit ist. An dieser Bereitschaft kann man noch ein wenig feilen.
Die Norm für die ersten Schritte ist sehr breit und reicht von acht bis 18 Monaten. Einige Kinderärzte (Acta Paediatrica-Studie) sagen, die Norm sei, dass einige Kinder vor dem 20.
Es gibt jedoch Situationen, in denen eine Verzögerung Anlass zur Sorge geben sollte.
Wann ist eine Verzögerung ein Zeichen für Probleme?
Ein gesundes Kind wird mit Sicherheit im Alter von 20 Monaten seine ersten Schritte machen. In diesem Alter sind nicht nur Muskeln und Bänder, sondern auch das zentrale Nervensystem, der Gleichgewichtssinn und die geistige Gesundheit des Kindes bereits ausreichend entwickelt.
Wenn das Kind überhaupt nicht oder nur an der Hand läuft, sollte es von einem Kinderarzt untersucht werden, und dann ist wahrscheinlich die Hilfe von Spezialisten – einem Orthopäden und/oder Neurologen – erforderlich.
Der zweite wichtige Faktor ist die allgemeine Entwicklung vor dem Alter von 20 Monaten. In der Regel machen sich die Eltern in Russland bereits im Alter von 1 Jahr Sorgen, in den europäischen Ländern und den USA im Alter von 14 Monaten (ScienceDaily).
In diesem Fall raten Experten, das Gesamtbild zu beurteilen: Wenn das Kind aktiv ist, krabbeln kann, sich aufsetzen kann, versucht, mit Unterstützung zu stehen und sich mit Hilfe eines Laufbands zu bewegen, nach Spielzeug greift, versucht, auf das Bett zu klettern, springt, wenn man seine Hände hält, und die Fähigkeiten sich ständig verbessern – dann ist alles in Ordnung. Wenn die motorische Aktivität gering ist und keine Fortschritte zu verzeichnen sind, ist dies ein guter Grund für eine Untersuchung.
Warum beeinträchtigt die zerebrale Kinderlähmung die Mobilität?

Die zerebrale Lähmung ist eine neurologische Erkrankung, die durch eine Schädigung des Gehirns verursacht wird. Die Schädigung des zentralen Nervensystems, die ein Kind während oder kurz nach der Geburt erleidet, wirkt sich auf den Muskeltonus und die Beweglichkeit aus, was die Mobilität in jeder Hinsicht beeinträchtigt.
Die Zerebralparese verursacht unter anderem einen erhöhten Muskeltonus, abnorme Reflexe, einen eingeschränkten Bewegungsumfang, Koordinationsstörungen, Gleichgewichtsstörungen und verschiedene Haltungsschäden. All dies beeinträchtigt die Art und Weise, wie sich eine Person bewegt und von einem Ort zum anderen gelangen kann.
Mobilitätsprobleme je nach Art der Zerebralparese
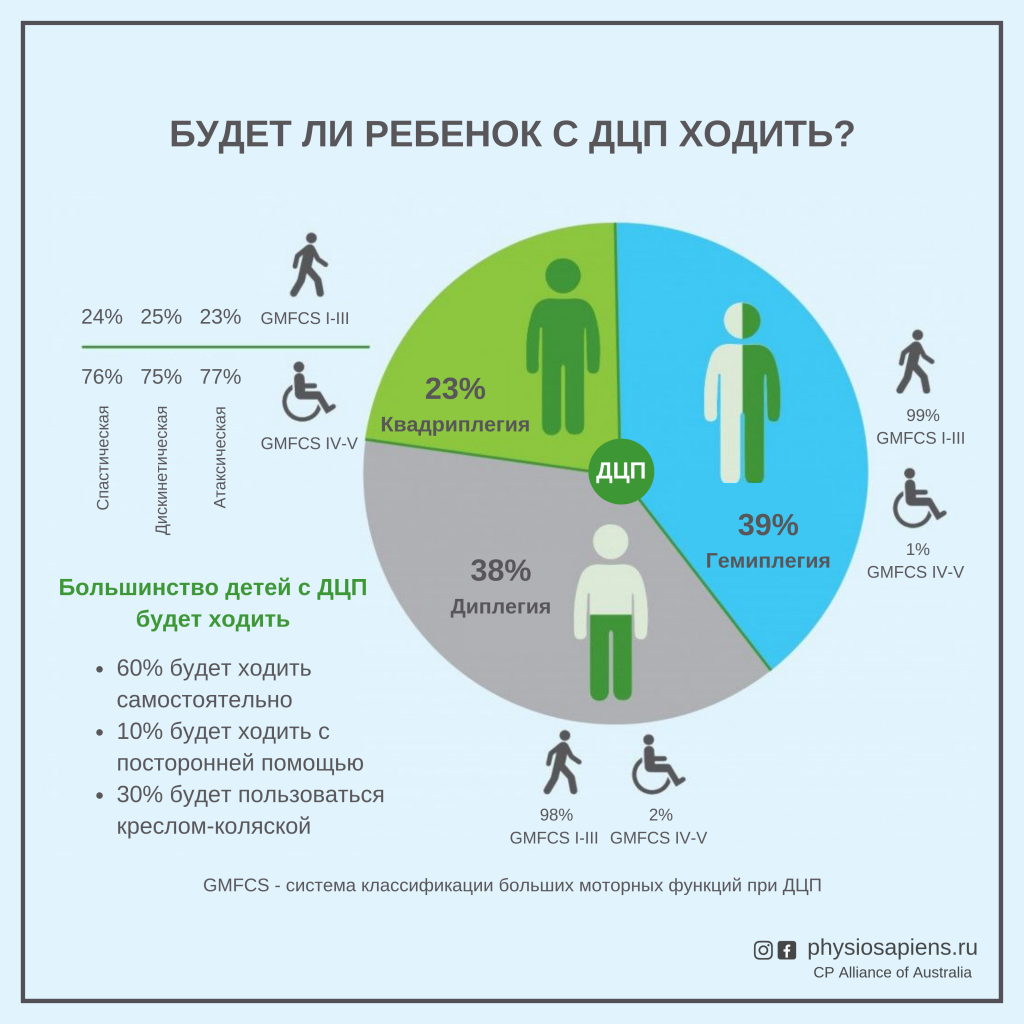
Alle Menschen mit Zerebralparese sind unterschiedlich und der Grad und die Art der Behinderung können erheblich variieren. Den meisten Menschen mit zerebraler Lähmung ist gemeinsam, dass sie Schwierigkeiten haben, sich zu bewegen, von einer Position in eine andere zu gelangen oder sich im Raum zu bewegen.
Die häufigste Form der zerebralen Lähmung ist die Spastik, die durch einen erhöhten Muskeltonus und spastische Bewegungen gekennzeichnet ist. Angespannte, steife, übermäßig angespannte Muskeln erschweren die Kontrolle der Bewegungen. Wenn die Muskeln der unteren Gliedmaßen gelähmt sind, erschwert dies das Gehen und verursacht einen ruckartigen und ungeschickten Gang.
Bei einer dyskinetischen Zerebralparese kämpft der Betroffene mit unwillkürlichen Muskelbewegungen. Die Muskelspannung reicht von übermäßig hoch bis zu übermäßig niedrig, was bedeutet, dass die Bewegung und Kontrolle der Gliedmaßen extrem schwierig ist. Die ataktische Zerebralparese führt zu wackeligen Bewegungen und Gleichgewichtsstörungen. Beim Gehen muss eine Person mit dieser Art von Zerebralparese ihre Beine weit spreizen, um ein gewisses Gleichgewicht zu halten. Die Mobilität hängt auch davon ab, welcher Teil des Körpers betroffen ist und wie stark er betroffen ist. Wenn zum Beispiel die Beine betroffen sind, wird die Mobilität zu einem großen Problem.
Ursachen der Dyspraxie
Obwohl die genauen Ursachen der Dyspraxie nicht bekannt sind, deuten neuere neurophysiologische Forschungen darauf hin, dass sie eher durch eine Unterentwicklung oder Unreife von Neuronen im Gehirn als durch eine Hirnschädigung verursacht wird. Hypoxisch-ischämische Hirnschäden während der Perinatalperiode spielen eine besondere Rolle bei der Entstehung der Erkrankung.
Dyspraxie (Beeinträchtigung der Fähigkeit, zielgerichtete Bewegungen auszuführen) kann erst nach dem siebten Lebensjahr diagnostiziert werden, wenn sie von koordinativ-motorischen Störungen unterschieden werden kann.
Dyspraxie kann nur von einem Kinderarzt oder einem Kinderneurologen oder Psychoneurologen diagnostiziert werden.

Manifestationen des Syndroms des ‚ungeschickten Kindes‘:
- Verzögerte körperliche Entwicklung.
- Das Kind lernt nur langsam, sich selbstständig anzuziehen und zu essen.
- Das Kind ist beim Essen nachlässig und benutzt Messer oder Gabel nur unzureichend
- Ungeschicklichkeit bei jeder zielgerichteten Tätigkeit
- Kann nicht oder nicht gut springen, fährt nicht gut Fahrrad, fällt oft hin und stolpert beim Gehen.
- Kann nicht gut Ball spielen.
- Hat Schwierigkeiten beim Schreiben und Zeichnen.
- Verschiedene psycho-emotionale und Verhaltenskomplexe.
- Unsichere und träge Körperhaltung.
Kinder mit dieser Diagnose haben einige Schwierigkeiten bei sozialen Interaktionen, oft weigern sich Gleichaltrige, mit ihnen zu interagieren. Für ein ‚instabiles‘ Kind ist es nicht leicht, sich im Alltag an gesunde Kinder anzupassen. Solche Kinder sind erschöpfter, weil ihr Energieaufwand für die Bewältigung normaler täglicher Aufgaben viel höher ist als der von gesunden Gleichaltrigen.

Behandlung von Dyspraxie
Die Behandlung von Dyspraxie sollte umfassend sein. Je nach Art und Schwere der Erkrankung sollten Neurologen, Psychologen und Sprachtherapeuten in die Behandlung einbezogen werden.
- Ermutigen Sie Ihr Kind und helfen Sie ihm, besondere Fähigkeiten zu erwerben.
- Loben Sie Ihr Kind für jeden Versuch, eine Tätigkeit auszuführen, ohne dabei auf das Ergebnis zu achten.
- Achten Sie auf eine tägliche Routine.
- Setzen Sie klare und verständliche Ziele für Ihr Kind.
- Beginnen Sie mit Aktivitäten, die Ihrem Kind Spaß machen.
- Seien Sie geduldig mit Ihrem Kind.
Spiele zur Förderung der Koordinationsfähigkeit bei Kindern mit Dyspraxie:
(Entwicklung der Feinmotorik, des Tastsinns, der taktilen Sensibilität).
Legen Sie bis zu 10 kleine Gegenstände in einen undurchsichtigen Stoffbeutel und zeigen Sie sie dem Kind vorher: Stift, Flaschenverschluss, Notizbuch, Fernbedienung usw. Das Kind identifiziert die Gegenstände im Beutel durch Ertasten.
(Entwickelt die feinen Handmuskeln, die verbale Kohärenz, das Gedächtnis und die Vorstellungskraft).
Indem es sagt: ‚Da ist ein Schloss an der Tür.
Wer kann es öffnen?
Ziehen Sie daran, drehen Sie es,
Klopft an und öffnet es!‘,
Rhythmisches schnelles Verschränken der Finger zu einem Schloss, dann Ziehen der Griffe in verschiedene Richtungen, Hände mit verschränkten Fingern bewegen sich von einer Seite zur anderen, Handflächen klopfen gegeneinander, Finger lösen sich, Handflächen ziehen sich auseinander. Mehrere Wiederholungen.
(fördert die Koordination und die Bewegungsgeschwindigkeit der großen und kleinen Muskelgruppen, entwickelt eine korrekte Körperhaltung, schult die Aufmerksamkeit, verbessert das Seh- und Hörvermögen, koordiniert die Bewegungen von Rumpf und Gliedmaßen).
Benötigt werden 20 cm lange Stöcke, Schnur oder Schnurstücke, Spielzeugpferde oder anderes Spielzeug Ihrer Wahl.
Die Kinder sitzen auf Stühlen und halten Stöcke, an die in einem Abstand von 15-20 Schritten Spielzeugpferde (oder anderes Spielzeug) mit Schnüren gebunden sind. Auf ein Zeichen hin beginnen die Kinder, die Schnur um den Stock zu wickeln und das Spielzeug näher zusammenzubringen.
Lesen Sie mehr:- Kind im Alter von 2 Jahren mit Klumpfuß.
- Ein Kind beginnt im Alter von 1 5 Jahren einen Klumpfuß zu haben.
- Eine Person geht auf Zehenspitzen.
- Das Kind läuft auf den Zehen.
- Äquino Valgus.
- Gehen auf Zehenspitzen.
- X-förmige Beine bei einem Kind.
- Kind mit Komarovsky-Klumpfuß.
