Bei der Lauterge-Operation handelt es sich um die vordere Stabilisierung des Gelenks mittels eines verschobenen Schulterblattfortsatzes an einem Sehnenstiel einer Leiche.
- Arthrose der kleinen Gelenke: wie man die Schmerzen in Händen und Füßen loswird
- Arten
- Arthrose in den Händen und Fingern
- Arthrose in den Fußgelenken
- Wann sollte man einer Operation zustimmen?
- Wenn eine Operation kontraindiziert ist
- Arten von Verletzungen der Schulterstrukturen
- Diagnose der Verletzung
- Indikationen und Symptome der Chopard-Arthrodese
- Arthrodese des Chopar-Gelenks – wo und wo in St. Petersburg?
- Kongenitale spondyloepiphyseale Dysplasie, kongenitale spondyloepiphyseale Dysplasie
- Behandlung
- Der Valgusfuß beim Ehlers-Danlos-Syndrom
- Behandlung
- Material und Methoden.
- Schlussfolgerungen
- RS85-Ultraschallgerät
- Beispiele
- Merkmale der Muskelstruktur und -funktion
- Gewöhnliche Schulterluxation
- Latarger-Operation
- Behandlung in der Health Energy Klinik
- Vorteile der Klinik
Arthrose der kleinen Gelenke: wie man die Schmerzen in Händen und Füßen loswird
Bei der Arthrose der kleinen Gelenke handelt es sich um eine Krankheit, bei der der Knorpel zwischen den Gelenken zerstört wird. Die Krankheit kann die Gelenke der Hände, Finger und Füße betreffen. Die Arthrose der kleinen Gelenke ist seltener als die Erkrankung der großen Gelenke. Die Krankheit tritt häufiger im höheren Lebensalter auf.
Die Arthrose beginnt mit einer gestörten Blutzirkulation in der subchondralen Schicht der Knochenhaut (Periost). Dadurch wird die Ernährung des Knorpels beeinträchtigt, er verliert an Elastizität, wird dünner und es entstehen Risse. Die Menge der Gelenkflüssigkeit nimmt ab, und durch die Reibung entwickelt sich eine Arthritis.
Eine fortschreitende Arthrose ist sehr gefährlich. Wenn die Arthritis der Hand oder des Fußes nicht rechtzeitig behandelt wird, nehmen die Gelenke eine unnatürliche, hässliche Form an und können ihre Beweglichkeit verlieren.
Diese Krankheit tritt bei Frauen häufig in den Wechseljahren auf. Die Hormone der Frauen verändern sich und sie produzieren weniger Östrogen. Dadurch verliert der Körper viel Feuchtigkeit, wodurch Knorpel und Gelenke brüchiger werden.
Arten
Es gibt zwei Arten von Osteoarthritis, je nach Lokalisation:
Arthrose in den Händen und Fingern
Arthrose an den Händen tritt häufig bei Schreibkräften, Pianisten, Computerprogrammierern und Sekretärinnen auf. Die Krankheit betrifft die Interphalangealgelenke. Bei der Arthrose der Finger trocknet das Gelenkgewebe aus und reißt. In den Gelenken der Hände bilden sich oft kleine Knötchen unter der Haut. Diese verschwinden in der Regel nicht wieder.
Mit dem Fortschreiten der Krankheit verdickt sich das Knochengewebe und es kommt zu einer Hypertrophie. Sie verursachen starke Schmerzen beim Bewegen der Finger. In fortgeschrittenen Fällen verliert der Betroffene die Fähigkeit, die Hand und die Finger zu bewegen.
Zu den Symptomen der Krankheit gehören ein Knirschen in den Gelenken beim Bewegen der Finger, Schmerzen in den Fingern bei Anstrengung, Verdickung der Fingergelenke und Schwellung des periartikulären Gewebes.
Die Ärzte im Gesundheitsstudio behandeln die Arthrose der Hand mit nicht-chirurgischen Methoden.
Arthrose in den Fußgelenken
Ballerinas, Tänzer, Turner, Ringer und Springer sind anfällig für Arthrose im Fuß. Die Krankheit betrifft die Gelenke der Zehen. An den kleinen Gelenken des Fußes bilden sich knöcherne Wucherungen. Diese machen das Bewegen des Fußes für den Betroffenen schmerzhaft. Wenn die Krankheit fortschreitet, ist die Verformung der Gelenke deutlich sichtbar und der Betroffene kann den Fuß kaum noch bewegen.
Die Arthrose der Großzehe ist die häufigste Form der Fußarthrose. Dabei bildet sich im Gelenkbereich der Großzehe ein ‚Ballen‘. Die Arthrose der Großzehe wird durch das Tragen enger Schuhe verursacht.
Symptome einer Arthrose des Fußes: Schmerzen im Fuß bei Belastung, Knirschen der Gelenke bei Bewegung, Vergrößerung der Gelenke. Der Betroffene humpelt und stützt sich auf die Außenkante des Fußes.
Zur Behandlung der Fußarthrose setzen die Ärzte der Gesundheitswerkstatt unter anderem die Lasertherapie und die Magnettherapie ein.
Wann sollte man einer Operation zustimmen?
Wenn sich krankhafte Veränderungen an Knorpel, Bändern oder Meniskus entwickeln, kommt es zu einem allmählichen Funktionsverlust des Gelenks – der Patient leidet unter Schmerzen, Schwellungen und Entzündungen. In vielen Fällen wird das Krankheitsbild durch eine schlechte Durchblutung des Gelenks noch verschlimmert. Infolgedessen wird der Knorpel zerstört, seine Oberfläche wird dünner und verformt sich.
Im Anfangsstadium kann das Gelenk mit herkömmlichen Medikamenten, Physiotherapie und Bewegung behandelt werden. Wenn der Patient in einen schlechten Zustand gerät, ist die einzige Lösung eine chirurgische Behandlung.
Wichtig!!!
Eine Arthrodese sollte nur dann durchgeführt werden, wenn der Patient aufgrund einer Schwächung des Knochens oder einer Abstoßung des Implantats durch den Körper keine künstliche Prothese erhalten kann.
- Erhebliche Gelenkinstabilität – mit dem Fortschreiten bestimmter pathologischer Erkrankungen verringert sich der Gelenkspalt. Die Bänder verkürzen sich nicht, die Befestigung der Knochen der Gliedmaße nimmt ab. Dies führt zu abnormen Verrenkungen und Subluxationen, die eine Operation erfordern;
- Arthrose – im Anfangsstadium kann ihr Fortschreiten durch Medikamente und allgemeine Korrekturbehandlungen verlangsamt werden, aber wenn der Patient den Rat des Arztes nicht befolgt, führt die Krankheit mit der Zeit zu irreversiblen Veränderungen im Gelenk, die eine Operation erfordern;
- Osteoarthritis ist eine schnell fortschreitende Krankheit, die oft schwer zu behandeln ist. Eine Arthrodese ist angezeigt, wenn es zu Mobilitätsproblemen und schweren Verformungen des Beins kommt;
- Arthrose – Schäden und Verschleiß des Knorpels verformen das Gelenk, was eine chirurgische Behandlung erforderlich macht;
- Gelenkstörungen bei periartikulären Frakturen – wenn der Knochen so verheilt ist, dass das Gelenk nicht beweglich ist, ist eine Arthrodese erforderlich;
- Entwicklungsanomalien – bei einigen angeborenen Anomalien funktionieren die Gelenke nicht richtig, und es kann zu einer Subluxation der Gelenke kommen. In diesen Fällen ist eine Operation angezeigt;
- Andere Ursachen – schwerwiegende Komplikationen bestimmter Krankheiten, die zu irreversiblen Schäden des Bindegewebes und damit zu Gelenkverformungen und Bewegungseinschränkungen bis hin zur Ankylose führen.
Wenn eine Operation kontraindiziert ist
Trotz der Einfachheit des Verfahrens gibt es mehrere Kontraindikationen für diese Art der Operation:
- Alterskriterien – Kinder unter 12 Jahren und ältere Menschen über 60 Jahre. Bei einem Kind ist die Knochenkomponente noch nicht vollständig ausgereift – eine künstliche Ankylose kann sich nicht bilden. In höherem Alter ist die Knochenregeneration schlecht – der postoperative Bereich kann der täglichen Belastung nicht standhalten;
- Es liegen Infektionen, Abszesse oder Fisteln vor – für eine Arthrodese ist eine hohe Knochenregeneration erforderlich, die bei diesen Bedingungen stark eingeschränkt ist;
- Der instabile und schwere Zustand des Patienten – die Rehabilitation wird langwierig sein und es besteht ein größeres Risiko von Nebenwirkungen.
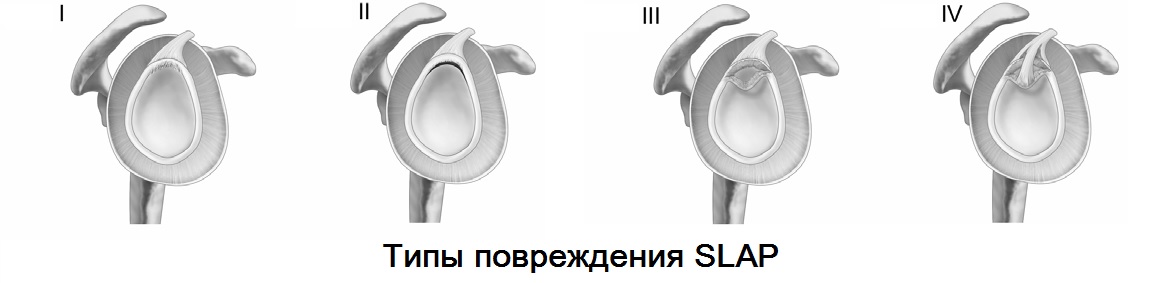
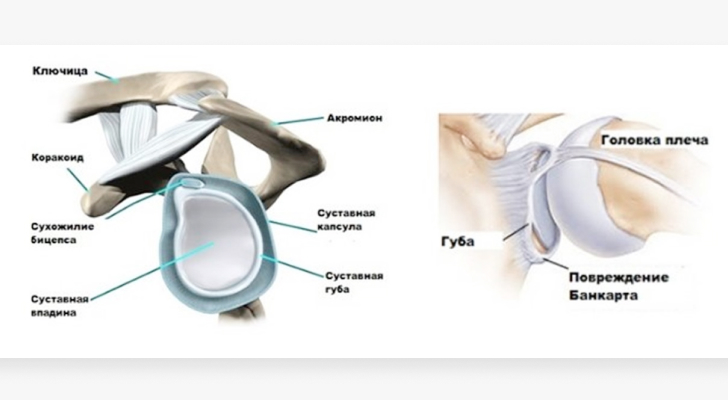
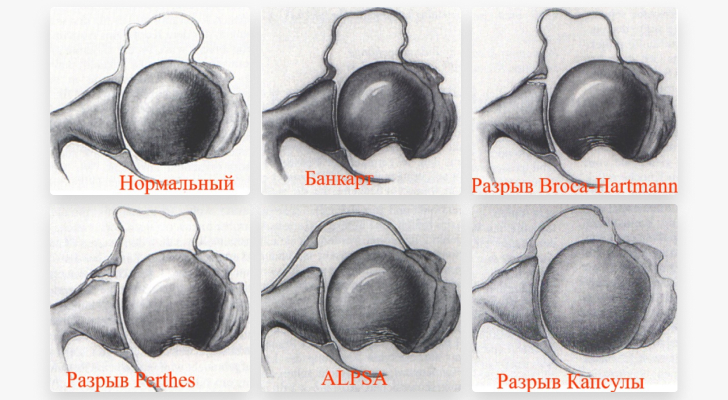
Arten von Verletzungen der Schulterstrukturen
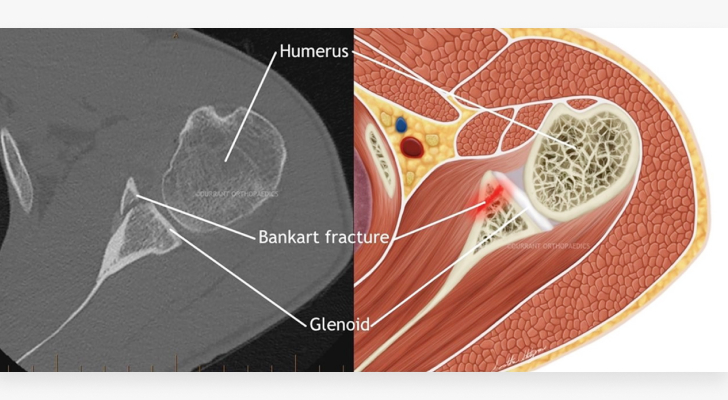
Bankart-Fraktur – klassischer Riss der vorderen Lippe des unteren Gelenkknorpels der Schultergelenkspfanne.
Bankart-Fraktur – verschobenes anterolaterales Fragment des Gelenkfortsatzes des Schulterblatts.
Verletzungen des Labrum articularis zusammen mit der Gelenkkapsel und den Bändern auf verschiedenen Ebenen und in verschiedenen Modifikationen sind Weichteilverletzungen des Schultergelenks.
In 80 bis 100 % der Fälle handelt es sich um eine Hill-Sachs-Fraktur, eine Fraktur der hinteren Spitze des Oberarmkopfes.
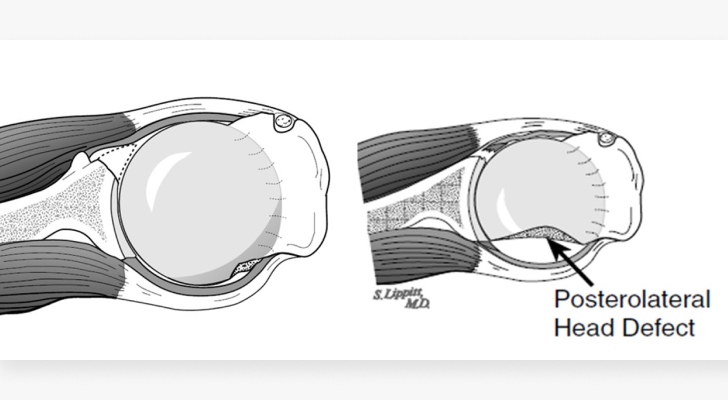
Diagnose der Verletzung
Bei der ersten Konsultation erhebt der Arzt eine ausführliche Anamnese: Er gibt an, unter welchen Umständen die primäre Schulterluxation aufgetreten ist – mit oder ohne Trauma, wer sie verursacht hat und wo (im Traumazentrum oder am Ort der Luxation), ob und wie lange die Extremität ruhiggestellt wurde.
Darüber hinaus sollte eine Untersuchung des verletzten Gelenks angeordnet und Tests zur Überprüfung der Instabilität durchgeführt werden. Zur objektiven Beurteilung der Schultergelenksverletzung können Röntgenaufnahmen, MRTs und in einigen Fällen auch CTs verwendet werden.
In der abschließenden Konsultation wird der Unfallchirurg über die Pathologie sprechen und die chirurgischen Behandlungsmöglichkeiten besprechen, die für diese Pathologie angezeigt sind.
Indikationen und Symptome der Chopard-Arthrodese
Die Hauptindikation für einen chirurgischen Eingriff sind Lähmungen des Fußes, Verrenkungen und Brüche des Schopargelenks. Bei schweren Verletzungen der Gelenkflächen kann es notwendig sein, unmittelbar nach der Verrenkung eine primäre Arthrodese durchzuführen.
Bei einer Verrenkung oder einem Bruch der Verrenkung ist die Form des Fußes erheblich gestört. Es kommt zu Schwellungen und starken Schmerzen, die das Auftreten des Fußes erschweren. Die Kante des Strahlbeines ist auf der Innenseite und der Rückseite des Fußes zu spüren. Die Blutzirkulation im betroffenen Bereich des Fußes ist stark beeinträchtigt.
Arthrodese des Chopar-Gelenks – wo und wo in St. Petersburg?
Bei Verletzungen dieser Art ist eine gute Notfallreposition notwendig. In dieser Situation liegt das Hauptaugenmerk auf der Korrektur der Verrenkung, gefolgt von der Behandlung von Frakturen anderer Knochen.
Bei diesem Eingriff hält ein Assistent das untere Drittel des Schienbeins fest, ein zweiter hält die Ferse und ein dritter hält den Vorderfuß und zieht kräftig daran. Der Chirurg der Klinik Andro Meda übt mit der ersten Zehe festen Druck auf die Innenseite des Fußes aus, während die andere Hand an der Innenseite der Ferse Druck in die entgegengesetzte Richtung ausübt. Dann geht der Chirurg mit der einen Hand zum Fußrücken und mit der anderen zum Sohlenbereich und übt festen Druck in Richtung Sohle aus.
Nachdem er den Fuß nach hinten geschoben hat, wird ein Gipsverband um das Kniegelenk angelegt. Der Fuß muss rechtwinklig positioniert werden; besonders wichtig ist es, das Fußgewölbe genau zu modellieren. Die Gliedmaße wird in eine Schiene gelegt und die Durchblutung des Gelenks wird überwacht.
Sollte dies nicht möglich sein, ist ein chirurgischer Eingriff erforderlich. Der chirurgische Eingriff wird unter Narkose oder in Vollnarkose auf der gesunden Seite des Fußes durchgeführt. Ein spezialisierter Chirurg wird einen Hautschnitt an der Außenseite des Fußes und weiter hinten am Fuß vornehmen.
Kongenitale spondyloepiphyseale Dysplasie, kongenitale spondyloepiphyseale Dysplasie
Bei der kongenitalen spondyloepiphysären Dysplasie handelt es sich um einen schweren und steifen Klumpfuß und schwere angeborene Knochendeformitäten, die mit zunehmendem Alter rasch fortschreiten. Charakteristisch sind Veränderungen an den Metaphysen der kurzen Röhrenknochen des Fußes. Im Allgemeinen ist jedoch das distale Skelett weniger stark betroffen als das proximale Skelett. Bei einigen Formen (Pseudo-Morchio-Syndrom) kommt es zu einer sehr starken Verkürzung der Mittelfußknochen und Zehenglieder, und die Füße sind eckig.
Behandlung
Die konservative Behandlung von groben knöchernen Fußdeformitäten ist nicht sehr wirksam. Die chirurgische Behandlung besteht aus einer Kombination von HTEP, Ilizarov-Apparat, simulierter Knochenresektion und Muskeltransplantaten des Tibialis anterior. Es ist ratsam, das Ergebnis durch die Schaffung künstlicher Bänder zu stabilisieren, und im Falle einer Talusdeformität ist eine Astragalektomie angezeigt. Mildere, funktionell unbedeutende Fußdeformitäten erfordern keine chirurgische Korrektur.
Der Valgusfuß beim Ehlers-Danlos-Syndrom
Ein charakteristisches Merkmal ist die Kombination von starren Deformitäten in einigen Gelenken mit Hypermobilität in anderen. Wenn mehrere Gelenke betroffen sind, ähnelt der Klumpfuß der Klumpfuß-Arthrogrypose.
Behandlung
Von den ersten Lebenswochen an sollten Gipsverbände angelegt werden. Es besteht jedoch ein hohes Risiko für die Entwicklung eines sekundären Klumpfußes, der sich ohne Behandlung aufgrund der statischen Belastung entwickeln kann, wenn die Deformität nicht korrigiert wird. Daher ist eine Ponseti-Gipsschiene mit chirurgischer Korrektur der Äquinuskomponente angezeigt. Bei den ersten Anzeichen einer sekundären Deformität muss die konservative Therapie abgebrochen und eine chirurgische Behandlung durchgeführt werden. Bei schwerer Hypermobilität wird die Sehnenverlängerung maßvoll angegangen, teilweise auf die Kapsulotomie verzichtet und die postoperative Ruhigstellung strikt in Mittelfußstellung durchgeführt. Aufgrund des unvollständigen Bindegewebes ist das Risiko einer postoperativen Neuropathie und von postoperativen Hämatomen erhöht.
Material und Methoden.
Die Ultraschalluntersuchung der Hüftgelenke wurde bei 395 Kindern im Alter von bis zu 6 Monaten nach der Methode von G. Reingard [3] mit gleichzeitiger Beurteilung der Entwicklung des osteochondralen Verhältnisses der Gelenke und Bestimmung der sonographischen Typen der Hüftgelenke durchgeführt.
Bei der Hüftuntersuchung wurden bei 395 Kindern die folgenden Hüftgelenktypen unterschieden.
Bei der Ultraschalluntersuchung von 286 (72,41%) Kindern wurden die Hüfttypen 1a und 1b (nach G. Reingard) festgestellt. Klinisch und sonographisch entsprechen die Typen 1a und 1b dem Alter des Kindes – es handelt sich um gesunde Gelenke. Der knöcherne Teil der Hüftpfanne ist gut definiert, der knöcherne Bogen ist leicht abgeflacht oder rechteckig, der knorpelige Teil des Dachs umschließt den Hüftkopf, und das Verhältnis von Knochen zu Knorpel ist größer oder gleich 2/3. Der Winkel α ist größer oder gleich 60°. Ein β-Winkel von weniger als 55° ist Typ 1a (Abbildung 1); ein β-Winkel von mehr als 55° ist Typ 1b.
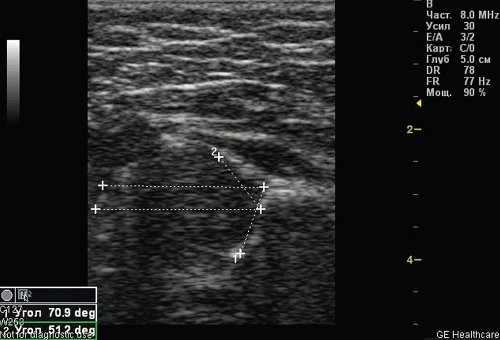
Abbildung 1. Hüftgelenk Typ 1a.
1 – Winkel α=70,9°;
2 – Winkel β=51,2°.
Fünfunddreißig (4,81 %) Kinder hatten eine einfache bilaterale Hüftdysplasie ohne räumliche Anomalien (Abbildung 2). Diese Pathologie führt zu einer verzögerten Verknöcherung (Nucleus-pulposus-Bildung), die mit einem verminderten Kalziumgehalt im Kind einhergeht (in der Folge kann es bei zunehmender körperlicher Belastung der Gelenke, wenn das Kind nach dem sechsten Lebensmonat zu sitzen und zu stehen beginnt, zu einer Deformierung des Hüftkopfes kommen).
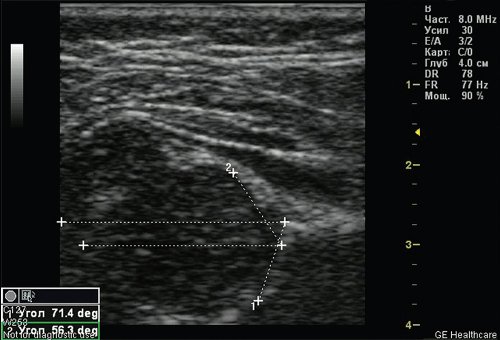
Abbildung 2. Einfache Dysplasie – verzögerte Verknöcherung ohne räumliche Anomalien (Kind 5 Monate).
Eine Hüftarthroplastik Typ 2a (Abbildung 3) wurde bei 46 (11,6 %) Kindern diagnostiziert. Dabei handelt es sich um eine Variante der physiologischen verzögerten Hüftentwicklung bei Kindern unter 12 Wochen, bei der der α-Winkel kleiner als 59°, aber größer als 50° ist bzw. der β-Winkel größer als 60° ist.
Schlussfolgerungen
Die vorliegende Studie bestätigt die Notwendigkeit von ambulanten Ultraschalluntersuchungen der Hüfte bei Kindern unter 6 Monaten, um eine unnötige Strahlenbelastung zu vermeiden. Die Nutzung der gewonnenen Informationen ermöglicht eine frühzeitige korrigierende Therapie für alle Arten von Hüftgelenken, gefolgt von einer korrekten Ausbildung.
- McNally J. Ultraschall des Bewegungsapparates: ein praktischer Leitfaden. Vidar-M Publishing. 2007. 400 с.
- Sinelnikov R.D., Sinelnikov Y.R. Atlas der menschlichen Anatomie. Zweite Auflage, Stereotyp. In 4 Bänden. Т. 1. Moskau: Medycyna, 1996. 344 с.
- Reingard G. Sonographie der neonatalen Hüfte. Diagnostische und therapeutische Aspekte: ein Leitfaden. 5. Auflage // Sonographische Typen der Hüftgelenke / Tom-University Press. 2005. 196 с.

RS85-Ultraschallgerät
Eine revolutionäre Veränderung in der Spezialdiagnostik. Tadellose Bildqualität, blitzschnelle Geschwindigkeit, Bildgebungstechnologie der nächsten Generation und quantitative Analyse von Ultraschallbildern.
Beispiele
1. Unikompartimentelle MuskelnZu den Oberschenkelmuskeln gehören der laterale breite Oberschenkelmuskel, der mediale breite Oberschenkelmuskel und der mittlere breite Oberschenkelmuskel. Diese Muskeln verlängern den Unterschenkel. Gekreuzt Überquert das Kniegelenk. Setzt am Oberschenkelknochen und Schienbein an.
2. Zweigelenkiger Muskel.Gerader Oberschenkelmuskel: M. rectus femoris. Übt die Beugung des Oberschenkels und die Streckung der unteren Gliedmaßen aus. Überquert zwei Gelenke: Hüfte und Knie. Er setzt am Hüftknochen (Becken) und am Schienbein (Tibia) an.
3. Einkompartimentelle MuskelnBrachialis, Brachioradialis, Pronator circularis. Sie führen die Beugung des Unterarms aus. Kreuz Ellenbogengelenk.
4. Biceps-Muskel (bikuspidale Sehne)Der lange Kopf des Musculus biceps brachii. Beugt die Schulter und beugt den Unterarm. Er kreuzt zwei Gelenke. Schulter und Ellenbogen.
5. Mehrgelenkige Muskeln.Radialbeuger des Handgelenks, oberflächlicher Beuger der Finger, tiefer Beuger der Finger. Übung: Beugung der Hand und der Finger. Überkreuzen des Ellenbogengelenks, des Handgelenks und der Fingergelenke.
Merkmale der Muskelstruktur und -funktion
1) Ein Muskel kann sowohl ein- als auch zweigelenkige Muskeln haben. Der Quadrizeps des Oberschenkels zum Beispiel besteht aus drei einseitigen Muskeln (seitlicher Oberschenkelmuskel, medialer Oberschenkelmuskel und mittlerer Oberschenkelmuskel) und einem zweigliedrigen Muskel (gerader Oberschenkelmuskel). Der Musculus triceps femoris setzt sich aus zwei zweigelenkigen Muskeln (seitlicher Kopf und medialer Kopf des Wadenmuskels) und einem eingelenkigen Muskel, dem Musculus hamstring, zusammen. Die Muskeln, die die Bewegung der Zehen ermöglichen, sind mehrgelenkig.
2. Die eingelenkigen Muskeln dienen der Kontrolle des Gelenkwinkels, da nur eingelenkige Muskeln einen bestimmten Winkel zwischen den Gelenken einstellen können. Die zweigelenkigen Muskeln können, da sie zwei Gelenke ‚kreuzen‘, keinen spezifischen Wert für den Gelenkwinkel an einem bestimmten Gelenk angeben. Sie erfüllen jedoch eine Reihe anderer Funktionen bei der menschlichen Bewegung.
3. V. M. Zatsiorski, A. S. Aruin und V. N. Seluyanov, (1981) weisen darauf hin, dass:
- Alle zweigelenkigen Muskeln erzeugen an den Gelenken, durch die sie verlaufen, entgegengesetzte Kraftmomente (z. B. Beugung des Kniegelenks und Streckung des Hüftgelenks). Daher sind diese Muskeln bei natürlichen Bewegungen wie Gehen und Laufen in den Bewegungsphasen aktiv, in denen solche multidirektionalen Kräfte erforderlich sind.
- Bei gleichzeitiger Beugung oder Streckung zweier benachbarter Gelenke ändert sich die Länge der Bizepsmuskeln nur sehr wenig (6-8 % der ursprünglichen Länge). Daher kann man davon ausgehen, dass diese Muskeln in einem nahezu isometrischen Modus arbeiten.
- Die Aktivität der bikompartimentalen Muskeln verringert die mechanische Arbeit, die mit der Bewegung verbunden ist, und reduziert somit den Energieaufwand. So kann die mechanische Energie von einem Glied auf das andere übertragen werden.
Gewöhnliche Schulterluxation
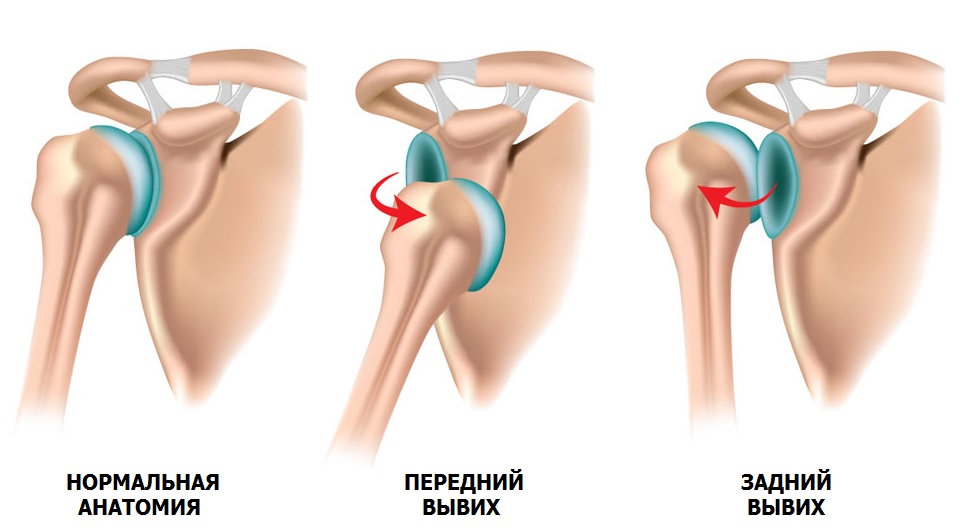
Es ist ein Irrglaube, dass eine Verrenkung besser ist als eine Fraktur. Die Folgen einer primären Auskugelung können sehr schwerwiegend sein und zu einem Wiederauftreten der Verletzung führen.
Die Luxation ist ein pathologischer Zustand, bei dem es zu einer Verschiebung des Oberarmkopfes gegenüber der Gelenkpfanne des Schulterblatts kommt (Instabilität des Schultergelenks). In 90 % der Fälle ist die Ursache der Luxation ein Trauma, z. B. ein Sturz mit ausgestrecktem Arm, ein Schlag auf das Schultergelenk, das Heben schwerer Gegenstände, eine übermäßige Bewegung des Arms und ein Muskelkrampf aufgrund von Epilepsie.
Eine Prädisposition für eine Luxation ist die Dysplasie, eine angeborene Bindegewebsstörung, bei der die Gelenke sehr beweglich sind (Hypermobilität).
Bei einer Verrenkung bewegt sich der Oberarmkopf gewaltsam, als ob er aus dem Gelenk gezogen würde. Die Folge ist eine Schädigung der stützenden Elemente: des Labrums und der Bänder des Wadenbeins. Mit zunehmender Anzahl von Verrenkungen erfolgt die Verrenkung mit geringerem Widerstand. Die Weichteilstrukturen bieten dem Gelenk keinen ausreichenden Halt, und allmählich beginnen die zusammenwirkenden Knochen zu versagen, wobei es zu Erosionen kommt. Die Instabilität des Schultergelenks schreitet mit der Zeit voran, und selbst im Schlaf kann es zu Verrenkungen kommen.
Die chirurgische Behandlung gilt als die wichtigste Methode zur Wiederherstellung der Stabilität des Schultergelenks. Die Arthroskopie (Bankart-Operation) ist die schonendste Methode. Wenn der Knochen intakt und das Labrum fibularis von guter Qualität ist, wird das Labrum fibularis mit speziellen verankerten resorbierbaren Implantaten refixiert. Die gesamte Operation wird über 3-4 Hautpunktionen von je 5-6 mm durchgeführt. Durch den ersten Einstich wird eine Kamera in die Gelenkhöhle eingeführt, deren Bild auf einen Monitor übertragen wird. Das Gelenk wird von innen betrachtet und die Faserlippe wird eingerissen. Durch die verbleibenden Einstiche wird es mit speziellen Mini-Instrumenten mobilisiert und die Oberfläche des Schulterblatts von Narbengewebe befreit. Es werden Kanäle in das Schulterblatt gebohrt, in die Anker eingesetzt und im Knochen verankert werden. Die Nähte dieser Implantate werden durch die Faserlippe genäht und auf die abgeschabte Oberfläche des Schulterblatts gezogen. Durch die Stabilisierung der Weichteilstrukturen wird so die durch die Verrenkung verlorene Anatomie wiederhergestellt. Die Faserlippe braucht Zeit, um sich einzuwurzeln, daher wird die Schulter nach der Operation für 4 Wochen in einen weichen Stützverband gelegt.
Latarger-Operation
Bei einer Instabilität des Schultergelenks aufgrund eines knöchernen Defizits des Schulterblatts wird eine Verlagerung des Schulterblattfortsatzes (Latargé-Operation) empfohlen.
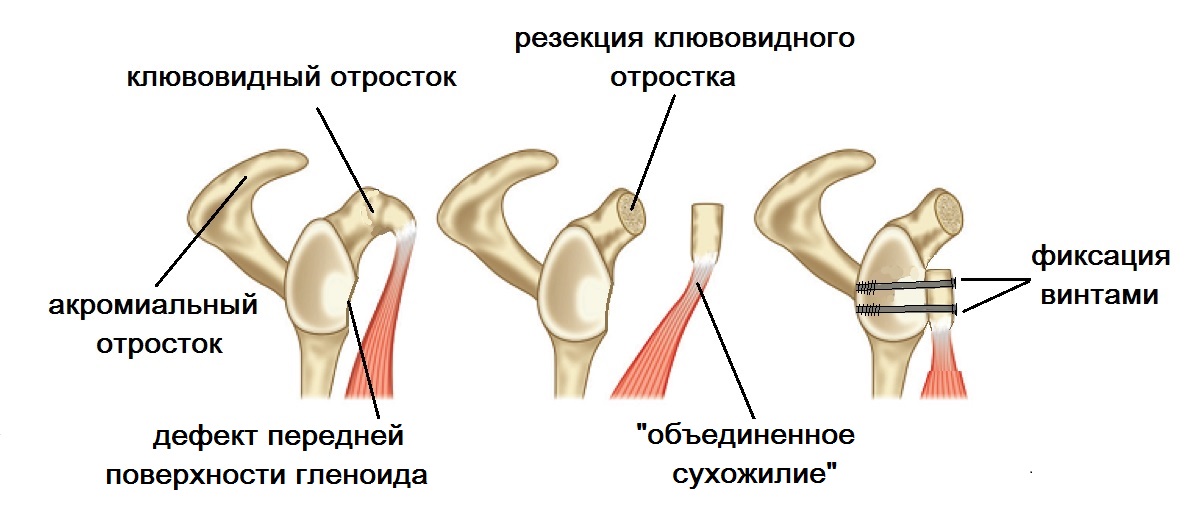
Die Operation wird auch bei schwachem Bandapparat des Schultergelenks, rezidivierender Verrenkung nach Bankart-Operation und fehlendem Labrum fibularis angewendet. Bei der Operation wird ein Stück des Gelenkfortsatzes (2×1 cm) herausgeschnitten. Mit den daran befestigten Muskeln wird er durch den Skapuliermuskel auf die vordere Fläche der Skapuliergelenkspfanne (Glenoid) übertragen. Nach der Präparation und korrekten Positionierung wird er mit 2 Schrauben fixiert.
Die Operation stellt den knöchernen Defekt im Glenoid wieder her, indem der Schädelfortsatz verlagert wird, und sorgt für eine stützende Wirkung, indem die Muskeln näher an den Oberarmkopf herangeführt werden.
Die Genesung und die Rückkehr zur früheren Arbeit ist bereits 3 Monate nach der Operation möglich.
Behandlung in der Health Energy Klinik
Die Podologen der Health Energy Clinic bieten den Patienten eine umfassende Behandlung der Schulterarthrose an:
- Moderne medikamentöse Therapieschemata, die eine hohe Wirksamkeit mit minimalen Nebenwirkungen verbinden;
- Bewährte und neue physiotherapeutische Techniken;
- PRP-Therapie;
- Therapeutische Übungen und Massagen zur Beseitigung der Bewegungseinschränkung im Gelenk.
Falls erforderlich, werden therapeutische Punktionen des Gelenks mit Verabreichung von Betäubungsmitteln oder künstlicher Gelenkflüssigkeit durchgeführt, um die Bewegung zu erleichtern.
Wir überwachen den Patienten während des gesamten Behandlungszeitraums, um die Krankheit unter Kontrolle zu halten.
Vorteile der Klinik
Die Energy Health Clinic bietet ihren Patienten.
- Umfassende Programme zur Gesundheitsüberwachung;
- Umfassende medizinische Untersuchungen, die eine genaue Diagnose ermöglichen;
- Konsultationen mit Spezialisten aus verschiedenen Bereichen;
- ein modernes Behandlungsprogramm, das nicht nur Medikamente, sondern auch Physiotherapie, Massagen und physikalische Therapie umfasst;
- erschwingliche Preise für alle Leistungen.
Arthrose in der Schulter ist ein Problem, das das Leben eines Menschen völlig verändern kann. Lassen Sie nicht zu, dass die Krankheit ein irreversibles Stadium erreicht, sondern kommen Sie zu Energy Health und lassen Sie sich von einem Orthopäden beraten.
Lesen Sie mehr:- Arthrodese des Subtalargelenks.
- Schopar- und Lisfranca-Gelenke sind.
- Becken-Oberschenkel-Gelenk.
- Shapar-Gelenk.
- Lisfranc-Gelenk.
- Zerrung der Gelenkkapsel.
- Der Schlüssel zu einem Chopper-Gelenk ist.
- Schopar'sches Gelenk.
