Obliterative Atherosklerose ist eine der häufigsten Erkrankungen, die eine schlechte Blutversorgung der unteren Gliedmaßen verursachen. Sie wird durch die Ansammlung von Cholesterin in der Arterienwand verursacht, das Plaques bildet, die das Arterienlumen blockieren. Die Arterien verhärten sich und ihre Durchlässigkeit wird beeinträchtigt. Dies kann zu einer Thrombose in der betroffenen Arterie führen, die eine akute Ischämie zur Folge hat. Die Krankheit tritt in der Regel in höherem Alter auf, oft aufgrund von Diabetes, auch wenn sich der Gefäßchirurg jetzt an einen relativ jungen Patienten wendet.
- Polytrauma
- Klassifizierung
- Klinische Formen der Atherosklerose
- Atherosklerose der unteren Gliedmaßen – Symptome und Behandlung
- Indikationen für die Osteosynthese von Oberschenkelhalsfrakturen
- Kontraindikationen
- Wie wird ein (postoperativer) Verband mit Ersatzdrainage durchgeführt?
- Postoperative Wundversorgung
- Unsere Ärzte
- Wann ist eine chirurgische Konsultation erforderlich?
- Arten von Oberschenkelhalsfrakturen
- Symptome eines Oberschenkelhalsbruchs
- Rehabilitation nach einer Bypass-Operation
- Schmerzen nach einer Bypass-Operation / Komplikationen nach einer Bypass-Operation
- Anzeichen von Krampfadern
- Ursachen der Krankheit
- Welcher Arzt wird die Ursachen von Krampfadern beseitigen?
- Unsere Spezialisten
- Preisgestaltung der Leistungen.
Polytrauma
Polytrauma – ist ein komplexer pathologischer Prozess, der durch die Schädigung mehrerer anatomischer Bereiche oder Gliedmaßenabschnitte mit einer ausgeprägten Manifestation des reziproken Syndroms verursacht wird, das das gleichzeitige Auftreten und die Entwicklung mehrerer pathologischer Zustände beinhaltet und durch tiefgreifende Störungen aller Arten des Stoffwechsels, Veränderungen des zentralen Nervensystems (ZNS), des Herz-Kreislauf-Systems, des Atmungssystems und des Hypophysen-Nebennieren-Systems gekennzeichnet ist [1].
Multiples Trauma – Verletzung von zwei oder mehreren Organen derselben Körperhöhle, von zwei oder mehreren anatomischen Einheiten des Bewegungsapparats, Schädigung der großen Gefäße und Nerven in verschiedenen anatomischen Abschnitten.
Kombinierte Verletzung – Verletzung innerer Organe verschiedener Körperhöhlen, gemeinsame Verletzung innerer Organe und des Bewegungsapparats, gemeinsame Verletzung des Bewegungsapparats und der Stammgefäße und -nerven.
Das Konzept der traumatischen Krankheit impliziert die Untersuchung und Bewertung des gesamten Komplexes von Phänomenen, die bei einem schweren mechanischen Trauma auftreten, in einer untrennbaren Beziehung zu adaptiven Reaktionen in ihren komplexen Beziehungen in allen
Das Konzept der traumatischen Erkrankung beinhaltet die Untersuchung und Bewertung des gesamten Komplexes von Phänomenen, die bei schweren mechanischen Traumata in untrennbarem Zusammenhang mit adaptiven Reaktionen in ihren komplexen Beziehungen in allen Stadien der Erkrankung auftreten – vom Moment der Verletzung bis zu ihrem Ausgang: Genesung (vollständig oder unvollständig) oder Tod [2].
T 03 – Verstauchungen, Verrenkungen und Zerrungen des Kapsel- und Bandapparates der Gelenke, die mehrere Körperregionen betreffen
T 03.2 – Verstauchungen, Verrenkungen und Zerrungen des Kapsel- und Bandapparates der Gelenke in mehreren Bereichen der oberen Extremität(en)
T 03.3 – Verstauchungen, Verrenkungen und Zerrungen des Kapsel- und Bandapparates der Gelenke, die mehrere Bereiche der unteren Gliedmaße(n) betreffen
T 03.4 – Verstauchungen, Zerrungen und Züge des Gelenkkapsel- und Bandapparates an mehreren Stellen der oberen und unteren Extremität(en)
Klassifizierung
1. Zeitraum der akuten Reaktion auf das Trauma: entspricht dem Zeitraum des traumatischen Schocks und der frühen Post-Schock-Phase; ist als Zeitraum der SPSS-Induktionsphase zu betrachten.
2. die Periode der frühen Manifestationen der Traumaerkrankung: die Anfangsphase des SPSS – gekennzeichnet durch eine beeinträchtigte oder instabile Funktion bestimmter Organe und Systeme.
3. der Zeitraum der Spätmanifestationen der Traumaerkrankung: die Entwicklungsphase der SPSS – wenn der Patient die Anfangsphase der Traumaerkrankung überlebt hat, ist dies der Zeitraum, der die Prognose und den Ausgang der Erkrankung bestimmt.
4. die Rehabilitationsphase: wenn der Ausgang günstig ist, gekennzeichnet durch eine vollständige oder unvollständige Genesung.
Das obige Konzept besagt, dass traumatischer Schock, Blutverlust, posttraumatische Toxikose, thromboembolische Störungen, posttraumatische Fettembolie, PWS und Sepsis nicht als Komplikationen eines Multitraumas, sondern als pathogenetisch zusammenhängende Glieder eines einzigen Prozesses – der traumatischen Erkrankung – betrachtet werden sollten [3].
Abbildung 1: Klassifizierung von Traumata [4].



Abbildung 2: Klassifizierung von kombinierten mechanischen Verletzungen [4].
Klinische Formen der Atherosklerose
Die obliterative Atherosklerose der unteren Extremitäten wird in verschiedene klinische Formen unterteilt, die von der Lokalisation und dem Grad der chronischen Arterieninsuffizienz der Extremität abhängen.
- Obliterative Atherosklerose der unteren Extremitäten mit Läsionen im aorto-iliakalen Segment. Läsionstyp der oberen Extremität, wenn die Beckenarterien oder die Aorta verschlossen sind. Diese Lokalisation ist durch Schmerzen im Gesäß beim Gehen und Impotenz gekennzeichnet. Dieser Ort der Atherosklerose ist gefährlich und birgt das Risiko des Verlusts von Gliedmaßen. Das Amputationsrisiko liegt bei etwa 20 % pro Jahr.
- Atherosklerose der unteren Gliedmaßen mit Läsionen im femoroacetabulären Segment. Es kommt zu Stauungen in den oberflächlichen und tiefen Oberschenkelarterien. Am häufigsten kommt es zu Muskelschmerzen im Unterschenkel beim Gehen. Diese Arten von Läsionen sind eher gutartiger Natur. Das Amputationsrisiko beträgt nicht mehr als 5 % pro Jahr.
- Atherosklerose mit Läsionen im Poplitea-Segment. Stauung in der Kniekehlenarterie und den Unterschenkelarterien. Die Symptome dieser lokalisierten Atherosklerose der unteren Gliedmaßen sind Fußschmerzen, trophische Geschwüre in den Zehen. Sehr viel häufiger kommt es zu kritischer Ischämie und Gangrän. Das Amputationsrisiko liegt bei 40 % pro Jahr.
- Atherosklerose mit mehrstöckigen Läsionen in mehreren Segmenten. Gangrän tritt häufiger auf. Das Amputationsrisiko liegt bei mindestens 50 % pro Jahr.
Atherosklerose der unteren Gliedmaßen – Symptome und Behandlung
Die Hauptsymptome sind häufig Schmerzen und Ermüdung der Beinmuskulatur beim Gehen über eine bestimmte Strecke, die nach einigen Minuten Ruhe wieder verschwinden. Anfänglich sind diese Symptome nicht bedrohlich und treten nur bei starker körperlicher Anstrengung auf, schreiten aber allmählich fort, wenn sich die schmerzfreie Strecke verringert.
Die Atherosklerose der Arterien der unteren Gliedmaßen schreitet oft mit einer allmählichen Zunahme der klinischen Symptome über viele Jahre hinweg voran. Wenn jedoch das iliakal-emorale Segment betroffen ist, kann sich die Durchblutung der Beine aufgrund einer arteriellen Thrombose rasch verschlechtern.
Eine kritische Ischämie der unteren Gliedmaßen tritt innerhalb eines Jahres bei etwa 10 % aller Patienten auf, bei denen eine Atherosklerose der unteren Gliedmaßen diagnostiziert wird. Eine pharmakologische Behandlung kann in erster Linie die Symptome der Atherosklerose lindern, hat aber keinen Einfluss auf das Auftreten einer kritischen Ischämie.
Fünf Jahre nach der Diagnose einer obliterativen Atherosklerose ist bei der Hälfte der Patienten eine Gefäßoperation erforderlich, um sie vor einer Amputation zu bewahren, und ein Viertel der Patienten hat bereits eine Gliedmaße durch Gangrän verloren.
Die restaurative Gefäßchirurgie bei Atherosklerose der unteren Gliedmaßen reduziert die Notwendigkeit einer Amputation um das Zehnfache und erhält die Gliedmaße bei 90 % der Patienten mit kritischer Ischämie.
Indikationen für die Osteosynthese von Oberschenkelhalsfrakturen
Die meisten Verletzungen des Oberschenkelknochens betreffen die Halsregion, auch im Zusammenhang mit altersbedingten Veränderungen. In den meisten Fällen betreffen die Frakturen den Trochanter und sehr selten den subtrochantären Teil. Außerdem ist eine Schenkelhalsfraktur intraartikulär, so dass eine frühzeitige Behandlung unerlässlich ist. Eine solche Fraktur heilt fast nie spontan aus, wenn die anatomische Integrität des Knochens im Gelenk nicht sorgfältig wiederhergestellt wird. Diese Verletzung ist daher eine der Hauptindikationen für eine chirurgische Behandlung. Darüber hinaus ist eine chirurgische Behandlung in den folgenden Fällen erforderlich:
- bei Erkennung und Verschiebung von Knochenfragmenten, auch wenn sie nur geringfügig sind;
- wenn ein Splitterbruch vorliegt, insbesondere wenn mehr als zwei Splitter vorhanden sind;
- wenn die Fraktur vertikal verläuft;
- Kombinierte Verletzung, kombiniert mit einer Verlagerung des Knochenkopfes;
- es liegt eine unregelmäßige Knochenfusion vor; nach Versuchen der konservativen Behandlung oder der chirurgischen Korrektur entwickelt sich eine Pseudarthrose.
Der Arzt kann auch weitere Indikationen für eine Osteosynthese-Operation bei einem Oberschenkelhalsbruch feststellen. Die Art des Eingriffs hängt weitgehend vom Alter, der Art der Verletzung und den Begleitumständen ab.
Kontraindikationen
Wie bei jedem anderen chirurgischen Eingriff gibt es auch bei der Osteosynthese des Oberschenkelhalses mit einem Stab oder einer anderen Art der Fixierung eine Reihe von Kontraindikationen. Der Eingriff ist äußerst schwierig und geht mit einem Trauma des umliegenden Gewebes, einem hohen Blutverlust und einer Beschädigung der Gelenkkapsel einher. Daher wird die Operation untersagt, wenn:
- der Zustand des Patienten schwer ist;
- die Person sich in einem Schockzustand oder Koma befindet;
- bei dem Patienten wurde ein Diabetes mellitus im fortgeschrittenen Stadium diagnostiziert;
- Sie haben eine aktive Tuberkuloseinfektion;
- akute Infektionskrankheiten diagnostiziert werden;
- es liegen infizierte, eitrige Haut-, Weichteil- und Knochenläsionen im Eingriffsbereich vor;
- schwerwiegende kardiale oder vaskuläre Probleme diagnostiziert worden sind;
- es liegt eine Thrombophlebitis der unteren Extremitäten vor;
- der Patient eine Unverträglichkeit gegenüber einer Vollnarkose aufweist;
- psychische Probleme festgestellt wurden;
- es liegen Blutgerinnungsprobleme vor;
- der Patient ist über 70 Jahre alt;
- die Fraktur ist subacetabulär, die Läsion befindet sich in der Nähe des Kopfes und eine Endoprothese ist erforderlich.
Nutzen Sie diese einmalige Gelegenheit und lassen Sie sich kostenlos über die geplante Operation beraten.

Wie wird ein (postoperativer) Verband mit Ersatzdrainage durchgeführt?
Es gibt zwei Arten von Drainagen. Der erste (aktive) wird verwendet, um die eitrige Flüssigkeit durch eine spezielle Öffnung oder durch Saugen in ein spezielles Rohr von unten nach oben abzuleiten. Der zweite Typ (passiv) wird nach unten hin angebracht.
Die Wahl der Drainage richtet sich nach dem Zustand des Patienten, den Schwierigkeiten bei der Operation, dem Schweregrad der Pathologie und dem Vorhandensein bzw. Fehlen von Entzündungssymptomen.
Das Fehlen oder die unzureichende Anbringung einer Drainage, aus welchem Grund auch immer, verlängert die Wundheilungszeit erheblich, was wiederum zum Eindringen von Mikroorganismen in die chirurgische Naht (Wunde) beitragen kann, die in der postoperativen Phase ein erhöhtes Risiko für den Patienten darstellen.
Die Abfolge der Schritte beim Wechsel der Drainagen während eines Verbandwechsels:
- Vorbereitung der Wundpflegeprodukte;
- Händedesinfektion mit warmem Seifenwasser am Tag vor und nach der Handhabung, gefolgt von einer antiseptischen Behandlung;
- Entfernung der alten Verbände und Drainagen;
- Reinigung der Wundhöhle mit einem Antiseptikum oder z.B. 0,9%iger Kochsalzlösung;
- Verabreichung von Antibiotika (falls erforderlich);
- Einsetzen einer neuen Drainage und anschließendes Anlegen eines sterilen Verbandes.
In einigen Fällen kann der Arzt dem Patienten zur raschen Heilung der Wunde die Einnahme von antibakteriellen und entzündungshemmenden Medikamenten empfehlen, sich für eine Physiotherapie entscheiden oder die Behandlung der Wunde mit speziellen Polyethylenoxidgelen und -salben empfehlen.
Postoperative Wundversorgung
Die nach der Operation entstandene Wunde wird als Inzisionswunde bezeichnet. Die ordnungsgemäße Pflege und postoperative Genesung dauert durchschnittlich 14-21 Tage.
Nach der Operation wird empfohlen, die Wunde gründlich mit einer aseptischen Lösung zu reinigen, die Verbände rechtzeitig zu wechseln und visuell auf Anzeichen einer Infektion zu achten. Eine ordnungsgemäße Wundbehandlung gewährleistet eine schnelle und rechtzeitige Heilung.
Unsere Ärzte
Hallo, ich werde versuchen, alle Ihre Fragen zu beantworten, da die Situation sehr ernst ist und eine sofortige chirurgische Behandlung erforderlich ist. Die Nekrektomie ist eine der Stufen der chirurgischen Wundbehandlung, d. h. die Exzision und Entfernung von nekrotischem, abgestorbenem Gewebe. Das nekrotische Gewebe ist in der Regel unempfindlich. Daher wird dieser Eingriff ohne Narkose durchgeführt. Dieses Verfahren wird am häufigsten bei Verbrennungen und Erfrierungen angewandt, aber auch bei Tuberkulose der Knochen und Gelenke sowie bei der chirurgischen Behandlung eitriger Wunden. Die Exzision von Nekrosen kann mit verschiedenen Methoden durchgeführt werden, z. B. mit der instrumentellen Exzision, der Laserexzision und der enzymatischen Exzision. Zunächst sollte eine Diagnose durchgeführt werden, um das Ausmaß der Nekrose und ihre Grenzen zu bestimmen. Da dies mit dem Auge nicht immer genau möglich ist, muss der Patient einer umfassenden diagnostischen Untersuchung unterzogen werden. Bei der instrumentellen Exzision von nekrotischem Gewebe wird wie folgt vorgegangen. Das nekrotische Gewebe wird seziert oder geöffnet, so dass die Flüssigkeit abfließt und das nekrotische Gewebe trocknet, mumifiziert und die genaue Linie der Läsion erscheint. Bei diesem Verfahren kommt es nicht zu Blutungen; wenn punktuelle Blutstropfen auftreten, deutet dies darauf hin, dass das Skalpell noch lebendes Gewebe erwischt hat. Bei der Laserexzision wird das Verfahren auf die gleiche Weise durchgeführt, allerdings mit einem Laser anstelle eines Skalpells. Es gibt auch eine enzymatische Behandlung von Nekrosen. Dabei werden proteolytische Enzympräparate verwendet, die das nekrotische Gewebe abtöten. Das nekrotische Gewebe wird in seiner gesamten Tiefe entfernt, so dass nur noch lebendes Gewebe übrig bleibt. Die Operation wird mit dem Anlegen von Nähten, einer Hauttransplantation oder eines Verbandes abgeschlossen.
Unsere Klinik führt diesen Eingriff durch, aber ich kann nicht sagen, ob Ihr Mann eine Amputation vermeiden kann, da ich den vollständigen Zustand seiner Gliedmaßen nicht sehen kann. Ich schlage daher vor, dass Sie sich in unserer Klinik fachärztlich behandeln lassen.
Wann ist eine chirurgische Konsultation erforderlich?
- Schmerzen im Unterbauch, im Rücken, in den Gliedmaßen oder in der Brust.
- Eine neue Wucherung im Gesicht oder am Körper.
- Blutungen bei der Defäkation, Erbrechen.
- Steifheit im Rücken.
- Anschwellen der Gliedmaßen.
- Beulen in der Analgegend, am Unterleib.
- Eitrige Prozesse, sowohl im Gesicht als auch am Körper.
- Übelkeit, Erbrechen, Bewusstlosigkeit, Schwäche.
- Blähungen des Bauches, Spannung der vorderen Bauchwand.
Arten von Oberschenkelhalsfrakturen
Anhand des Aussehens und des Verlaufs der Verletzungslinie werden drei Arten von Oberschenkelhalsbrüchen unterschieden:
- Schenkelhalsbruch – die Verletzungsstelle befindet sich oberhalb des Oberschenkelwirbels;
- Transzervikal – die Verletzungsstelle befindet sich auf der medialen Seite des Halses;
- Subkapitale – die Verletzungslinie befindet sich in der Nähe des Oberschenkelkopfes.
Die Pauls-Klassifikation hilft bei der Bestimmung der relativen Prognose der Verletzung (je größer der Winkelwert zwischen den Brüchen ist, desto geringer ist die Wahrscheinlichkeit einer Verrenkung und desto geringer ist das Risiko eines nicht verheilten Bruchs):
- Kategorie eins – der Winkelwert beträgt weniger als 30 Grad;
- Kategorie zwei – der Winkelwert liegt zwischen 30-50 Grad;
- Kategorie drei – der Winkelwert übersteigt 50 Grad.
Symptome eines Oberschenkelhalsbruchs
Die Symptome eines Oberschenkelhalsbruchs sind in der Regel wie folgt
- Mäßige Schmerzen in der Leisten-Oberschenkelgegend, die sich verstärken, wenn die Hüfte bereit ist, ihre Position zu verändern;
- Unfähigkeit, das verletzte Bein abzustützen;
- Einschränkung der körperlichen Aktivität des Beins und Unfähigkeit, die Ferse freiwillig vom Boden abzuheben;
- Verlust der Beinlänge (um mehrere Zentimeter);
- Verminderte Beinadduktion und -adduktion (Adduktion bzw. Abduktion);
- Schmerzen, die bei mäßiger Perkussion im Bereich der Ferse in die Leiste ausstrahlen.
Bei dieser Art von Fraktur gibt es keine visuell erkennbare lokale Schwellung, da die verletzte Stelle auf allen Seiten von einer großen Muskelmasse umgeben ist, die die Schwellung verdeckt. Die klinischen Anzeichen eines Oberschenkelhalsbruchs und die Tatsache, dass es sich um eine Verletzung handelt, ermöglichen eine vorläufige Diagnose zu stellen. Zur Bestätigung der Diagnose werden bildgebende Untersuchungen durchgeführt, um die Lage der Knochenfragmente sichtbar zu machen.
Rehabilitation nach einer Bypass-Operation
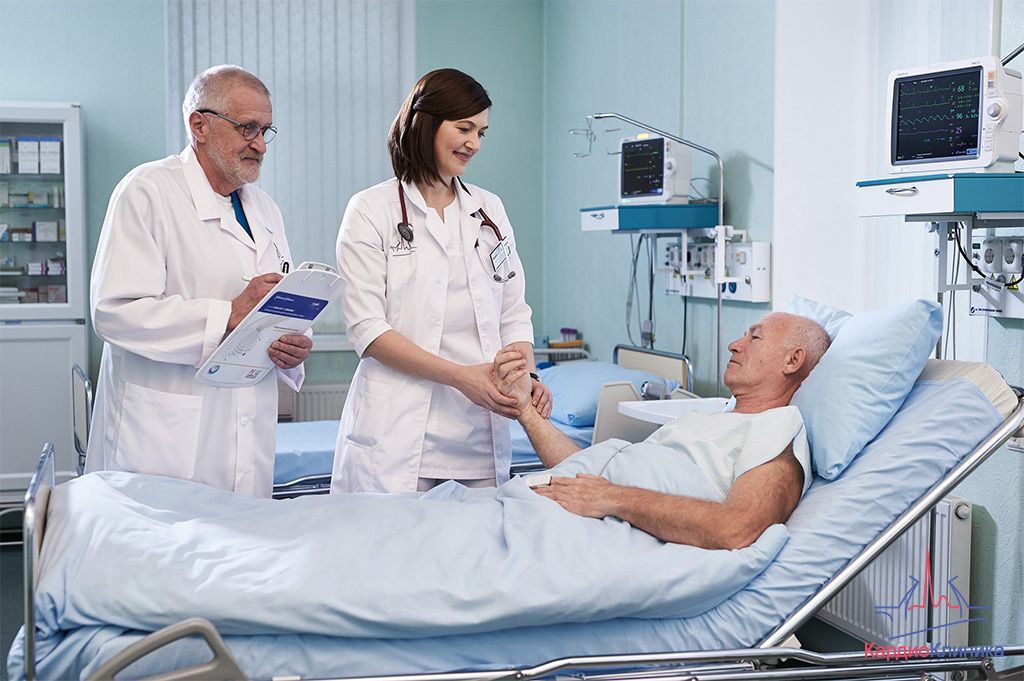
Die Rehabilitationsphase nach einer Bypass-Operation ist sehr wichtig. Im Allgemeinen hängt die weitere Behandlung davon ab, wie gut diese Phase der Behandlung durchgeführt wird. Die Rehabilitation nach einer Bypass-Operation sollte in drei Phasen eingeteilt werden. Die erste Phase beginnt bereits auf der stationären Station, wo der Patient unter Anleitung eines Physiotherapeuten mit Atemübungen und Spaziergängen beginnt. Die zweite Phase wird im Sanatorium fortgesetzt, wo die Belastung in Form von angeleiteten Spaziergängen allmählich gesteigert und der Patient an das tägliche Leben angepasst wird. Wenn die Bypass-Operation geplant war und die postoperative Phase reibungslos verlaufen ist, steigt die Belastungstoleranz des Patienten allmählich und wird besser als vor der Operation. Das ist ja auch das Ziel der Operation. Obwohl das Brustbein während der Operation häufig geöffnet und dann mit Metallklammern verbunden wird, muss man nicht befürchten, dass es sich auflöst. In dieser Zeit sollten Sie asymmetrische Bewegungen im oberen Teil des Schulterkranzes einschränken und die Gewohnheit vermeiden, die Hände hinter den Rücken zu legen oder etwas Schweres in einer Hand oder auf einem Arm zu tragen. Patienten, die sich einer minimalinvasiven Operation unterzogen haben, haben das große Glück, dass sie mit diesen Problemen nicht konfrontiert werden. Die dritte Phase ist die ambulante Phase. Sie trainieren zu Hause unter der strengen Aufsicht Ihres behandelnden Kardiologen, der mit Hilfe von Belastungstests beurteilt, ob Ihr Trainingsprogramm richtig ist oder nicht.
Im Normalfall ist körperliche Betätigung nicht kontraindiziert und sogar förderlich. Wichtig ist, dass der behandelnde Arzt und der Patient sicherstellen, dass sie sicher ist. Die wichtigste Methode hierfür ist ein Belastungstest (in der Regel ein echokardiographischer Belastungstest). Dieser Test sollte wie vom Kardiologen empfohlen 3-4 Wochen nach dem Eingriff durchgeführt werden. Der Test hilft, die Reaktion des Körpers auf die Belastung zu beurteilen, Rhythmusstörungen und Anzeichen einer Myokardischämie (mangelnde Blutversorgung des Herzens) zu erkennen. Fällt der Test negativ aus (d. h.. keine Ischämie feststellt) und der Arzt die Veränderungen des Blutdrucks und der Pulsfrequenz während des Trainings für ausreichend hält, empfehlen wir dem Patienten, regelmäßig Herz-Kreislauf-Training zu betreiben.
Schmerzen nach einer Bypass-Operation / Komplikationen nach einer Bypass-Operation
Alle Patienten leiden in der frühen postoperativen Phase nach einer Bypass-Operation unter Schmerzen. Es treten Schmerzen in der Operationswunde auf. Es ist wichtig zu wissen, dass das Herz einige Tage nach einer koronaren Bypass-Operation fast ’normal‘ funktioniert. Neben den Schmerzen ist das Unwohlsein des Patienten auch mit einem Abfall des Hämoglobins verbunden, manchmal eine Reaktion des Gehirns auf den künstlichen Blutkreislauf. Das ist wichtig:
- Wenn die Schmerzen schwer zu ertragen sind, Schmerzmittel einnehmen (in der Regel setzen alle Patienten die Schmerzmittel nach 7-10 Tagen ab)
- Anstieg des reduzierten Hämoglobins. Dies erfordert oft die langfristige Einnahme von Eisen.
- Prüfen Sie auf Anzeichen einer Myokardischämie (Belastungstest) und kehren Sie zu körperlicher Aktivität zurück.
- Bleiben Sie in Kontakt mit Ihrem Kardiologen, um alle Fragen rechtzeitig zu klären.
Anzeichen von Krampfadern
Eines der ersten Anzeichen für ein Problem ist das Anschwellen der Beine am Ende des Tages. Längeres Stehen oder Sitzen kann ein Gefühl von Dehnung und Schwere in den Waden verursachen. In der Anfangsphase verschwinden die Symptome vollständig oder werden nach dem Schlafen oder Gehen deutlich weniger. Später beginnt der Patient zu fühlen:
Kleine blaue und rote Teleangiektasien werden sichtbar. Dunkelblaue intradermale Venen werden sichtbar. Und dann erweitern sich die subkutanen Gefäße und sehen aus wie überreife Weintrauben. Wenn die Erkrankung unbehandelt bleibt und der Patient es versäumt, einen Spezialisten aufzusuchen, besteht die Gefahr, dass sich ein Ekzem entwickelt.
Es gibt eine internationale Systematisierung von Krampfadern, die CEAP, die sechs Stadien umfasst. In jedem Stadium gibt es spezifische Symptome von Krampfadern:
- Stadium 0: Asymptomatischer Verlauf oder Auftreten von Schwellungen, Schmerzen, ohne durch die Diagnose bestätigte Vergrößerung.
- Stadium 1: Gefäßnetz, schwere Beine, nächtliche Krämpfe.
- Stadium 2: Vergrößerte Venen, blaue ‚Knötchen‘, die sich nach dem Sitzen oder Stehen vergrößern.
- Stadium 3: Regelmäßige Schwellungen, die nach dem Schlafen abklingen können.
- Stadium 4: Trophische Prozesse im Beingewebe, Dermatitis, Verfärbung.
- Stadium 5. heilende trophische Geschwüre.
- Stadium 6. aktive, schwer heilende Geschwüre.
Ursachen der Krankheit
Experten gehen davon aus, dass die Hauptursachen für Krampfadern in einer genetischen Veranlagung und einer angeborenen Gefäßschwäche liegen. Es ist jedoch nicht immer so, dass die schwachen Venenwände gedehnt werden und ein krankhaftes Aussehen annehmen. Der Beginn und das Fortschreiten der Krankheit hängen eng mit den auslösenden Faktoren zusammen. Pathologische Veränderungen werden ausgelöst durch:
- Übergewicht;
- Übermäßige körperliche Aktivität, einschließlich Gewichtheben;
- schlechte Gewohnheiten, insbesondere Rauchen und Alkoholkonsum;
- Statische Belastung der Beine;
- Bewegungsarmut.
Bei Frauen entstehen Krampfadern oft als Folge eines hormonellen Ungleichgewichts. Ungeeignete Verhütungsmittel können Venenprobleme verursachen. Häufig erweitern sich die Blutgefäße der unteren Extremitäten und des Beckens während der Schwangerschaft. Bei chronischer Verstopfung ist das Risiko einer Funktionsstörung der Venenklappen recht hoch.
Die Symptome dieses irreversiblen Prozesses treten häufig bei Menschen auf, die jeden Tag auf den Beinen sind. Auch Verkäufer, Friseure und Ärzte sind anfällig für Venenerweiterungen. Darüber hinaus können Störungen der normalen Funktion der Blutgefäße bei älteren Patienten aufgrund einer allgemeinen Verschlechterung des Gesundheitszustands auftreten.
Welcher Arzt wird die Ursachen von Krampfadern beseitigen?
Eine frühzeitige Diagnose spielt eine wichtige Rolle, um einen weiteren Verlust der Venenelastizität und die Bildung von Blutgerinnseln zu verhindern. Bei den ersten Symptomen sollte ein Arzt aufgesucht werden:
Unsere Spezialisten
Die auf unserer Website angegebenen Preise sind kein öffentliches Angebot. Bitte rufen Sie unter 8 (495) 255-37-37 an, um die Kosten für die Leistungen zu klären und einen Termin mit Ihrem Arzt zu vereinbaren.
Preisgestaltung der Leistungen.
Für den Arzt ist es wichtig, sich ein objektives Bild über den Zustand des Patienten zu machen. Zu diesem Zweck wird er/sie:
Lesen Sie mehr:- Verletzung des Sprunggelenks, ICD-Code 10.
- Die Reamputation ist.
- Technik der Schienbeinamputation.
- Der Knochen, an dem sich der Knöchel befindet.
- Einschnitt am Bein.
- Plastische Amputation des Schienbeins nach Pirogov.
- Was könnte die Ursache für die Amputation sein?.
- Indikationen für eine Amputation.
