Die Behandlung richtet sich nach dem gebrochenen Knochen und der Art des Bruchs, umfasst aber in der Regel das Tragen einer Schiene oder spezieller Schuhe zum Schutz des Fußes.
- Knochenbrüche des Fußes
- Arten
- Epidemiologie / Ätiologie
- Klinische Manifestationen
- Symptome
- Anzeichen einer Fraktur
- Klassifizierung
- Symptome eines Fersenbeinbruchs
- Pathogenese
- Symptome des Osteoms der Knochen
- Knochenbrüche im Fuß
- Diagnose von Frakturen der Fußknochen
- Symptome und Diagnose eines Ellbogenbruchs
- Konservative Behandlung einer Fraktur des Ellbogens
- Klassifizierung von Handknochenbrüchen
- Frakturen des Handgelenks
- Frakturen der Strahlbeinknochen
- Chirurgie bei Brüchen der Beinknochen
- Rehabilitation
Knochenbrüche des Fußes
Ein Fußknochenbruch ist ein Zustand, bei dem ein oder mehrere Knochen des menschlichen Fußes gebrochen sind. Diese Verletzung ist sehr häufig und macht ein Zehntel aller Frakturen aus.
Die Ursachen für eine Störung der Fußanatomie lassen sich in zwei Gruppen einteilen – direkte und indirekte Gewalteinwirkung, wobei folgende Faktoren hinzukommen können
- Kompression des Fußes durch enges Schuhwerk;
- Quetschen des Fußes mit einem schweren Gegenstand oder einem scharfen Schlag auf den Fuß;
- Aufrollen des Fußes;
- Unsachgemäße Landung nach einem Sturz oder Sprung;
- Verletzungen zu Hause;
- Quetschen der Zehen (z. B. durch einen kräftigen Tritt auf den Fuß);
- Katastrophen (Sturz vom Fahrrad, Autounfall, missglückter Fallschirmsprung usw.);
- Knochenkrankheiten, die die Knochenstruktur zerstören und die Knochenstärke verringern;
- Knochentumore.
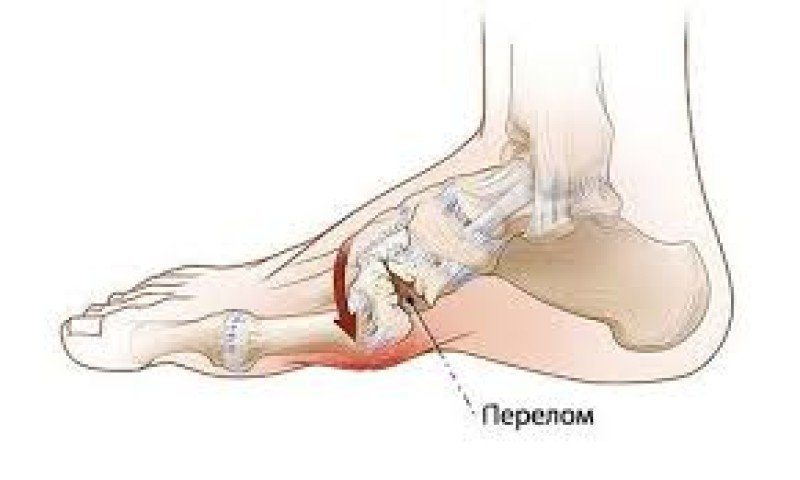
Arten
Die folgenden Arten dieser Erkrankung werden unterschieden:
- offen;
- geschlossen;
- solitär;
- mehrfach;
- mit oder ohne Verschiebung von Knochenfragmenten;
- Dislokationen von Brüchen.
Die Frakturen dieser Knochen werden nach ihrer Lage unterschieden:
Unabhängig von der Art der Läsion sollten die Folgen nicht unterschätzt werden, da der Fuß die Stütze für den gesamten Körper ist und jede Anomalie zu Störungen führen kann – die Entwicklung von Plattfüßen oder sekundärer Arthritis.
Epidemiologie / Ätiologie
Schätzungen zufolge handelt es sich bei 15-20 % der traumatischen Frakturen um Stressfrakturen. Diese Art von Frakturen steht im Zusammenhang mit körperlicher Aktivität, die mit anhaltender Anstrengung verbunden ist (z. B. Laufen oder Gehen). Etwa 50 % der Stressfrakturen treten im Schienbein auf; eine Stressfraktur kann jedoch überall auftreten. Der Fuß (insbesondere der zweite Mittelfußknochen) ist ein weiterer häufiger Ort für Stressfrakturen. Es wurde festgestellt, dass Frauen ein 1,5- bis 12-mal höheres Risiko für Stressfrakturen haben als Männer.
Georgy Temichevs Seminar ‚Diagnose und Therapie von Problemen der unteren Gliedmaßen. Gang- und Laufanalyse‘. Erfahren Sie mehr…
Stressfrakturen können aufgrund einer Reihe von Faktoren auftreten, darunter Aktivitätsniveau, Knochenstärke, entzündungshemmende Medikamente, Strahlung, Ernährungszustand, Osteoporose, endokrine Störungen, Schlafmangel und Kollagenanomalien. Die Wiederholungsrate von Stressfrakturen hängt von der Knochenchemie, den benachbarten Muskelansätzen, dem Gefäßnetz, systemischen Faktoren und der sportlichen Betätigung ab. Weitere mögliche Risikofaktoren sind Alter, Geschlecht, Schuhwerk und Trainingsregime. Weibliche Athleten sind besonders anfällig für die sportliche ‚Triade‘ (Amenorrhoe, Essstörungen und Osteoporose), aber auch männliche Ausdauersportler mit abnorm niedrigen Sexualhormonspiegeln sind dem Risiko von Stressfrakturen ausgesetzt.
Aus biomechanischer Sicht können Stressfrakturen durch Muskelermüdung verursacht werden, die den Knochen überlastet. Außerdem wurde vermutet, dass die Position der unteren Gliedmaßen das Risiko von Stressfrakturen beeinflusst. Darüber hinaus haben frühe Studien gezeigt, dass eine geringe Tibiadicke, eine starke Außenrotation des Oberschenkels, eine Varusstellung des Sprunggelenks und eine Ausrichtung der Mittelfußknochen, eine Hyperpronation des Sprunggelenks, ein Hohlfuß und eine Beinlängendifferenz das Risiko für Stressfrakturen bei Sportlern erhöhen können (die Daten für einige Faktoren sind nicht schlüssig).
Klinische Manifestationen
Das klinische Bild kann von Patient zu Patient variieren, daher sollte eine vollständige Anamnese erhoben werden, um die Wahrscheinlichkeit einer Stressfraktur zu bestimmen. Eine Person kann eine Verschlimmerung der Symptome während der Aktivität beschreiben und die Art der Verletzung nicht genau angeben. Der Schmerz kann zunächst bei Aktivität auftreten, dann aber konstant werden. Es kann sein, dass der Patient dem Physiotherapeuten wichtige Informationen über eine Steigerung oder Änderung der Aktivität nicht mitteilt. Der Patient kann eine leichte Schwellung und Rötung am Ort des Schmerzes, eine fokale oder punktuelle Schmerzempfindlichkeit (mit einem Finger berührbar), eine Beinlängendifferenz und verstärkte Schmerzen beim Stehen auf dem Bein aufweisen, was einen antalgischen Gang provoziert. Die Prüfung mit einer Stimmgabel entlang der schmerzhaften Stelle sollte im Falle einer Fraktur ein starkes Schmerzempfinden hervorrufen. Leichtathleten und Militärangehörige leiden in der Regel unter Stressfrakturen. Das Risiko für die Patienten steigt, wenn zwischen dem Training oder den Wettkämpfen nicht genügend Ruhepausen eingelegt werden. Junge weibliche Athleten (in dieser Stichprobe) sind aufgrund der Triade von Knochenmasseschäden anfälliger für Stressfrakturen.
Je nach Ort des Schmerzes werden unterschiedliche Diagnosen gestellt. Andere mögliche Diagnosen sind Infektion, Tumor, Kompartmentsyndrom, Arthritis, Nervenkompressionsläsion, mediales tibiales Stresssyndrom und andere Weichteilverletzungen.
Das Kompartmentsyndrom wird durch eine Kompression innerhalb der Muskelhüllen (Kompartimente) des Unterschenkels verursacht, die durch Faszienschichten getrennt sind. Die Kompression in den Hüllen kann durch einen erhöhten Sauerstoffbedarf und den damit verbundenen erhöhten Blutfluss in den angespannten Muskel verursacht werden. Bei den Patienten können Wadenkrämpfe, Muskelverspannungen, starke Schmerzen, ein Hängenbleiben des Fußes und Fußparästhesien auftreten. Ein akuter Anfall eines Kompressionssyndroms ist ein Notfall, und die chirurgische Fasziotomie ist die wichtigste Behandlungsoption.
Symptome
Alle Arten von Knochenbrüchen haben einige gemeinsame Symptome:
- Schmerzen. Er ist zum Zeitpunkt der Verletzung stark und stechend und wird danach dumpf. Die Schmerzen nehmen bei axialer Belastung zu.
- Deformität. Wenn sich die Frakturen gegeneinander verschieben, nimmt das Bein oder der Arm eine unnatürliche Form an.
- Schwellung. Die Schwellung beginnt unmittelbar nach der Verletzung zuzunehmen.
- Subkutane Blutungen – Hämatome. Scharfe Knochen quetschen kleine Blutgefäße, wodurch sich Blut unter der Haut ansammelt.
- Funktionelle Beeinträchtigung. Wenn der Verletzte aufgefordert wird, das verletzte Bein oder den verletzten Arm zu bewegen, kann er dies aufgrund von starken Schmerzen, Muskelzerrungen und Bänderschäden nicht tun.
Die schwersten Frakturen betreffen Schädelknochen, Wirbel, Rippen und Beckenknochen. Diese können Schäden an den inneren Organen und dem Nervensystem verursachen. Gefährlich sind auch Mehrfachbrüche, die zu einem Schock führen können.
Anzeichen einer Fraktur
Es gibt relative und absolute Anzeichen für eine Fraktur. Zu den relativen Anzeichen gehören:
- Hämatome durch innere Blutungen infolge von Gefäßverletzungen. Eine Schwellung und ein großes Hämatom an der Bruchstelle, das bei Berührung starke Schmerzen verursacht.
- Stechende und unerträgliche Schmerzen an der verletzten Stelle. In seltenen Fällen verlieren die Betroffenen aufgrund des Schmerzschocks das Bewusstsein.
- Unfähigkeit, die Gliedmaße zu bewegen (vollständiger Verlust der motorischen Funktion).
- Schwellungen der Weichteile deuten auf einen Bruch oder eine Verrenkung hin.
- Bei offenen Frakturen sind Splitter deutlich sichtbar, während bei geschlossenen Frakturen eine Krümmung des Knochens und eine unnatürliche Ausrichtung (kein Bruch der Weichteile) zu erkennen sind.
- Knacken und Knirschen sowie übermäßige Beweglichkeit im betroffenen Bereich.
- Verlust der motorischen Funktion (die Person kann die Gliedmaße nicht bewegen und leidet unter akuten Schmerzen). Oft ähneln die Symptome einer schweren Prellung oder Verstauchung, so dass eine Differenzialdiagnose erforderlich ist.
Klassifizierung
Bei Fersenbeinbrüchen kann es sich um Kompressionsfrakturen, isolierte Frakturen und Randfrakturen, ohne Verschiebung und mit Verschiebung der Fragmente handeln. Die moderne Traumatologie und Orthopädie unterscheidet zwei Hauptgruppen von Verletzungen:
- Intraartikuläre – Intraartikuläre Frakturen machen 80 % aller Fersenbeinverletzungen aus und umfassen Frakturen, die bis zum Sprunggelenk reichen.
- Extra-artikuläre – Zu den extraartikulären Frakturen gehören Frakturen des Fersenbeins und der Tuberositas, die 20 % aller Fersenbeinfrakturen ausmachen.
Die Knötchenfrakturen werden wiederum in vier Gruppen unterteilt:
Computertomographie des Fußes (3D-Rekonstruktion). Fragmentarische Fraktur des Fersenbeins mit multidirektionaler Verschiebung der Fragmente.
Symptome eines Fersenbeinbruchs
Der Patient klagt über Schmerzen im Bereich der Ferse. Die Untersuchung zeigt eine Schwellung im Fersenbereich, die sich schnell auf die Achillessehne ausbreitet, eine Abflachung und Verbreiterung der Ferse und ein Hämatom in der Zwischensohle. Die Konturen der Achillesferse sind abgeflacht. Die Höhe des Fußes nimmt ab und die Breite im hinteren Bereich nimmt zu. Einige Stunden nach der Verletzung treten manchmal Blutergüsse an den Seitenflächen des Fußes (unterhalb der Knöchel) auf.
Ein Abstützen des Fußes ist nicht möglich. Die Beweglichkeit des Sprunggelenks ist erhalten. Die Palpation der Ferse ist schmerzhaft. Wenn der Fersenbereich seitlich zusammengedrückt wird, nehmen die Schmerzen zu und werden unerträglich. Bei Kompressionsfrakturen und Verletzungen ohne Frakturverschiebung ist die Krepitation nicht wahrnehmbar. In anderen Fällen ist das Vorhandensein von Knochenknorpel ein variables Symptom.
Pathogenese
Bis vor relativ kurzer Zeit galt die Osteochondrose als eine der Erscheinungsformen der chronischen sklerosierenden Osteitis und wurde nicht als eigenständige Pathologie behandelt. Das erste Osteoidosteom, das als eigenständige Krankheit anerkannt wurde, war das Osteoidosteom des Knochens. Dieser Tumor entwickelt sich in röhrenförmigen Strukturen und erscheint als kleines, diffuses Fragment von Knochengewebe mit einem Durchmesser von bis zu 20 mm. Bei genauerer Bildgebung ist eine deutliche sklerotische Reaktion am Rand des Tumors zu erkennen. Diese Osteome können kortikal oder zellulär sein. Die histologische Untersuchung zeigt zahlreiche Osteoblasten und Osteoklasten.
Die mikroskopische Untersuchung der Pathologie zeigt klare Konturen, die diffuses, von Blutgefäßen durchzogenes Gewebe abgrenzen. Im zentralen Teil des Osteoms befinden sich osteoide Trabekel und Stränge, die miteinander verwachsen sind. Das veränderte Gewebe enthält große Osteoblasten mit einem großen Zellkern.
In der Osteomstruktur sind keine Hämozytoblasten oder Lipidgewebe vorhanden. Osteoklasten können in isolierten Bereichen, einzeln oder in Gruppen angeordnet, identifiziert werden. Wenn die Integrität des Knochens an der Stelle des Osteoms beeinträchtigt ist, ist innerhalb des Osteoms Knorpelgewebe zu sehen, das auch in Massen vorkommt, die sich unterhalb des Gelenkknorpels entwickeln. Dies ist die Struktur des zentralen Teils des Tumors. An der Peripherie ist faseriges Bindegewebe vorhanden, das das Aussehen von bis zu zwei Millimeter breiten Bändern hat. Dann ist eine dünne Schicht der Kortikalis zu sehen – dies ist jedoch nicht immer der Fall.
[32], [33], [34], [35], [36], [37], [38]
Symptome des Osteoms der Knochen
Osteome entwickeln sich in der Regel langsam und ohne eindeutige Anzeichen oder Symptome. Osteome treten vor allem an der Außenfläche des Knochens auf. Der Tumor kann in jedem Teil des Skelettsystems auftreten (Ausnahme: Brustbein). Am häufigsten befindet er sich an den knöchernen Oberflächen der Blinddarmhöhlen, der Schädelknochen, der Schulter und der Hüfte.
Das Osteom erscheint meist als harte und glatte Ausstülpung am äußeren Teil des Knochens, die unbeweglich und schmerzlos ist. Entwickelt sich die Masse an der Innenseite des Schädels, sind die ersten Symptome besonders ausgeprägt und äußern sich in Form von Kopfschmerzen, erhöhtem Hirndruck, Gedächtnisstörungen und Krampfanfällen. Entwickelt sich das Osteom im Bereich des Türkensattels, kann es sich als endokrine Störungen äußern.
Das Osteom der Nasennebenhöhlen wird häufig von diesen Symptomen begleitet:
Befindet sich das Osteom in der Wirbelsäulenregion, klagt der Patient über Schmerzen. Diagnostisch werden eine Kompression des Rückenmarks und eine Deformierung der Wirbelsäule festgestellt.
[39], [40], [41]
Knochenbrüche im Fuß
Zu den Knochenbrüchen des Fußes gehören auch Zehenbrüche Zehenbrüche können in jedem Zeh und in jedem Teil des Zehs auftreten. In der Regel ist der gebrochene Zeh schmerzhaft, geschwollen und beim Abtasten wund, und der Nagel kann verfärbt sein. Häufig. Mehr lesen und Frakturen der Mittelfußknochen (Mittelfußknochenfrakturen) Mittelfußknochenfrakturen können an den langen Knochen des Mittelfußes (Mittelfußknochen) auftreten. Es gibt verschiedene Arten von Mittelfußknochenfrakturen, darunter Stressfrakturen, Lisfranc-Frakturen mit. Lesen Sie mehr. ), die beiden kleinen runden Knochen an der Basis der ersten Zehe (Sesambeine) Frakturen der Sesambeine können an den beiden kleinen runden Knochen an der Basis der ersten Zehe (Sesambeine) auftreten. Diese Sesambeine können beim Laufen, Wandern und bei sportlichen Aktivitäten gebrochen werden. Lesen Sie mehr ) oder Knochen im hinteren Teil des Fußes, einschließlich Fersenbeinfrakturen Fersenbeinfrakturen treten im Fersenbein auf, das sich im hinteren Teil des Fußes befindet. Fersenbeinbrüche werden in der Regel durch eine hohe Krafteinwirkung verursacht und gehen daher häufig mit einem Trauma einher. Lesen Sie mehr .
Frakturen der Fußknochen können durch Stürze, Umkippen oder direktes Aufschlagen des Fußes auf einen harten Gegenstand entstehen.
Fußknochenbrüche sind sehr schmerzhaft, und die Schmerzen nehmen oft zu, wenn man versucht, den Fuß zu belasten.
Diagnose von Frakturen der Fußknochen
Zur Diagnose von Frakturen der Fußknochen sind in der Regel Röntgenaufnahmen erforderlich, mit Ausnahme einiger Zehenbrüche. In seltenen Fällen kann eine Computertomografie (CT) oder eine Magnetresonanztomografie (MRT) erforderlich sein.
Die Behandlung von Fußbrüchen hängt vom gebrochenen Knochen und der Art des Bruchs ab, umfasst aber in der Regel das Anlegen einer Schiene (und eventuell eines Gipses) an Fuß und Knöchel oder das Tragen eines maßgefertigten Schuhs oder von Schuhen mit offener Spitze, Klettverschluss und fester Sohle, um weitere Verletzungen zu vermeiden.
Häufig wird dem Patienten geraten, den Fuß für eine gewisse Zeit nicht zu belasten. Die Dauer dieser Maßnahme hängt von der Verletzung ab und kann bis zu mehreren Wochen dauern. Oft raten Ärzte den Patienten, den Fuß und das Sprunggelenk zu bewegen – bis die Schmerzen erträglich werden.
Häufig sind therapeutische Übungen erforderlich. Dazu gehören spezielle Übungen zur Verbesserung der Flexibilität und Beweglichkeit des verletzten Fußes und zur Stärkung der Stützmuskulatur.
Copyright © 2023 Merck & Co, Inc, Rahway, NJ, USA und seine Tochtergesellschaften. Alle Rechte vorbehalten.
Symptome und Diagnose eines Ellbogenbruchs
Die Hauptsymptome einer Kubitalfraktur sind:
- starke Schmerzen, die sich beim Drücken des 4. und 5. Mittelfußknochens und beim Versuch, den Fuß zu bewegen, verstärken;
- Schwellung an der Verletzungsstelle;
- Subkutane Blutungen;
- Veränderte Fußkontur (Verlagerung, Verschiebung oder Subluxation der Knochen);
- Anomalien im Bewegungsumfang des Fußes.

Um eine Diagnose zu stellen, tastet der Arzt (Traumatologe, Chirurg) die Verletzungsstelle ab und untersucht den Grad der Bewegungseinschränkung des Fußes. Die Differenzierung der Verletzung erfolgt anhand des Röntgenbildes.
Konservative Behandlung einer Fraktur des Ellbogens
Wenn der Bruch des Ellbogens als mittelschwer eingestuft wird, besteht die Behandlung in einem Gipsverband für 3-6 Wochen. Dies ermöglicht eine ordnungsgemäße Verwachsung und Knochenmarkbildung. Außerdem werden Medikamente verschrieben, um Schmerzen und Entzündungen zu beseitigen, Schwellungen zu dämpfen und den Heilungsprozess zu beschleunigen.

Als zusätzliche Therapie werden ein Vitamin- und Mineralstoffkomplex, Kalziumpräparate und eine spezielle, eiweiß-, kalzium-, magnesium- und ballaststoffreiche Ernährung verordnet. Die Dauer der Behandlung hängt von den Merkmalen des Bruchs und den individuellen Eigenschaften des Körpers ab.
Klassifizierung von Handknochenbrüchen
Je nach Vorhandensein oder Nichtvorhandensein einer Hautschädigung über der Fraktur wird unterschieden zwischen:
- geschlossene Frakturen – die Integrität der Haut ist intakt;
- offene Frakturen – an der Verletzungsstelle befindet sich eine Wunde, die durch Knochenfragmente definiert werden kann.
- Keine Verschiebung – der gebrochene Knochen behält seine Position bei und die Fragmente liegen entlang der Frakturlinie genau aneinander an;
- verschoben – die Knochenfragmente bewegen sich auseinander und können sich entlang der Frakturlinie nicht wieder verbinden, ohne dass sie neu verbunden werden – Repositionierung.
Durch Beteiligung von Gelenkstrukturen an der Fraktur:
- Extraartikuläre Frakturen – die Frakturlinie verläuft außerhalb der Gelenkhöhle;
- Intraartikuläre Frakturen – die Frakturlinie verläuft innerhalb der Gelenkhöhle;
- Frakturdislokationen – Störung der Knochenintegrität in Verbindung mit der Dislokation eines benachbarten Gelenks.
Handfrakturen können auch nach der Anzahl der Fragmente, dem Grad der Verschiebung und dem Vorhandensein einer Infektion klassifiziert werden. Auch die Ätiologie des Bruchs ist wichtig – ob er traumatisch oder pathologisch, also durch eine Knochenerkrankung verursacht ist. All diese Faktoren haben Einfluss auf die Wahl der Behandlungstaktik für die Fraktur und letztlich auf die Fähigkeit, die Funktion des verletzten Handgelenks vollständig wiederherzustellen.
Frakturen des Handgelenks
Die Knochen des Handgelenks sind aufgrund ihrer Form, Struktur und Lage selten gebrochen. Das Kahnbein, der große Knochen an der Basis des Daumens, ist am anfälligsten für Frakturen. Auch der Halbmond- und der Erbsenknochen des Handgelenks werden häufig beschädigt. Das Dreiecksbein sowie die Knochen der distalen Reihe – Vieleck-, Trapez-, Scheitel- und Hakenbein – sind äußerst selten und gehen meist mit Verrenkungen der entsprechenden Gelenke einher.
Frakturen der Strahlbeinknochen
Verursacht durch einen Sturz mit gebeugter Hand, einen Faustschlag oder ein direktes Trauma des Handgelenks. Mögliche Varianten sind:
- Intraartikuläre Fraktur des Kahnbeins – die Bruchlinie liegt innerhalb der Gelenkhöhle des Handgelenks;
- Extraartikuläre Fraktur – ein Riss des Strahlbeinknochens;
- De Kerwen-Fraktur – gleichzeitiger Bruch des Strahlbeins und Verlagerung seines proximalen Fragments und des sichelförmigen Knochens aus dem Karpalgelenk.
Zu den Symptomen gehören Schmerzen und Schwellungen an der Daumenwurzel, die Unfähigkeit, die Hand im Handgelenk zu bewegen und eine Faust zu machen. Die Diagnose wird auf der Grundlage der Beschwerden des Patienten, der Art der Verletzung, der Untersuchung und der Röntgenaufnahmen der Handwurzelknochen gestellt. Wenn keine Verschiebung der Fragmente vorliegt, kann die Bruchlinie manchmal nicht anhand aller Anzeichen bestimmt werden. In diesem Fall wird die Ruhigstellung beibehalten und die Röntgenaufnahmen nach 7-10 Tagen wiederholt, wenn die Bruchlinie aufgrund der Aktivierung der Regenerationsprozesse deutlich sichtbar wird.
Die Behandlung besteht aus einer Ruhigstellung im Gipsverband für 4 Wochen, gefolgt von einer Nachuntersuchung und einer Verlängerung der Ruhigstellung, wenn die Konsolidierung der Fraktur unzureichend ist. Bei einer Verschiebung und Ausbreitung des Bruchs ist eine geschlossene Fixierung unwirksam und eine Fixierung des Strahlbeinbruchs mit einer Speiche angezeigt. Brüche des Sprunggelenks werden häufig durch die Bildung eines falschen Gelenks oder durch die Lyse von Knochenfragmenten aufgrund von Schäden an den Blutgefäßen, die sie während der Verletzung versorgen, kompliziert. Deshalb ist es so wichtig, alle Anweisungen des Arztes zu befolgen und rechtzeitig Röntgenaufnahmen zu machen, um Komplikationen und eine Verschlechterung der Funktion des Handgelenks zu vermeiden. Nach der Wiederherstellung des Kahnbeins sind Physiotherapie und physikalische Therapie angezeigt, um die Funktion des Handgelenks wiederherzustellen.
Chirurgie bei Brüchen der Beinknochen
Eine konservative Behandlung ist nur bei geschlossenen, einfachen Verletzungen möglich, die nicht verschoben sind und bei denen keine Gefahr einer Verrenkung und eines möglichen Blutverlusts besteht. In diesem Fall wird eine vollständige Ruhigstellung der Gliedmaße mit einem Gipsverband durchgeführt.
In allen anderen Fällen ist eine chirurgische Behandlung angezeigt. Je nach Art des Beinbruchs und den wahrscheinlichen negativen Folgen für die allgemeine Gesundheit werden in der Traumatologie verschiedene Arten von chirurgischen Eingriffen eingesetzt.
- Osteosynthese. Diese Technik zielt darauf ab, die Integrität der Knochenstrukturen wiederherzustellen, indem die Fragmente mithilfe spezieller Fixateure – Platten, Speichen, Stifte – zusammengefügt werden.
- Knochentransplantation. Eine chirurgische Behandlungsmethode, bei der beschädigte Bereiche durch andere Materialien ersetzt werden: Eigen- oder Spenderknochen, biosynthetische Analoga.
- Neupositionierung. Eine Operation, bei der die anatomisch korrekte Position von knöchernen Strukturen in offener oder geschlossener Stellung wiederhergestellt und anschließend durch externe Fixierung mit einem Gips oder einer Schiene gesichert wird.
In komplexen Fällen mit Mehrfacherkrankungen, insbesondere bei älteren Patienten, wird eine Endoprothese eingesetzt.
Rehabilitation
Die Dauer der stationären Behandlung liegt zwischen 1 und 5 Tagen, je nach Komplexität des Bruchs und des Behandlungsverfahrens. Während dieser Zeit erfolgt eine antimikrobielle und entzündungshemmende Behandlung sowie Maßnahmen zur Verhinderung von Thrombosen und Ödemen.
Nach der Entlassung aus dem Krankenhaus müssen grundlegende Empfehlungen beachtet werden:
- die verletzte Gliedmaße nicht belasten;
- Bewegen Sie sich nur mit Hilfsmitteln (Krücken, Stöcke oder andere Hilfsmittel);
- Verordnete Medikamente einnehmen;
- Gehen Sie regelmäßig zum Arzt, um die Heilung der Verletzung zu überwachen;
- Die physiotherapeutischen Behandlungen dürfen nicht vernachlässigt werden.
Die Dauer der Rehabilitation hängt von mehreren Faktoren ab, vor allem von der Schwere des Bruchs. Im Durchschnitt liegt sie zwischen 1,5 und 7 Monaten.
Rufen Sie zuerst den Notdienst: Nur ein qualifizierter Arzt kann anhand der charakteristischen Symptome feststellen, welche Art von Beinverletzung der Patient erlitten hat und wie schwer die Fraktur ist. Bewegen oder drehen Sie den Verletzten nicht selbst, geben Sie ihm keine persönlichen Medikamente und versuchen Sie nicht, die Wundränder zu verschmelzen, wenn die Fraktur offen ist. Stellen Sie die Gliedmaße nur ruhig und decken Sie die Wunde mit einem sauberen Tuch ab, um das Eindringen von Fremdkörpern zu verhindern.
Nein. Es gibt Fälle, in denen der Patient nach Stürzen, Prellungen und Verkehrsunfällen keine Schwellung oder Schmerzen hatte, aber eine tatsächliche Fraktur festgestellt wurde. Manchmal entwickelt sich in solchen Fällen die Symptomatik nicht sofort, sondern erst 1-2 Tage nach der Verletzung.
Kornilow, N.V. Traumatologie und Orthopädie: ein Lehrbuch / herausgegeben von N.V. Kornilov, A.K. Dulaeva. – 4. überarbeitete und aktualisierte Auflage – Moskau: GEOTAR Media, 2020.
Rudy T.P., Buckley R.E., Moran K.G.. – AO – Principles of fracture management, 2. Auflage, 2013.
Lesen Sie mehr:- Knochenstruktur des Strahlbeinfußes.
- Schienbein und Wadenbein.
- Bruch des Sprunggelenks.
- Fraktur des seitlichen Gelenkkopfes.
- Verschiebungsfraktur des Fersenbeins.
- Knochen des Fußwurzelknochens der Hand.
- Fraktur des Fersenbeins des Fußes.
- Gesprungener Mittelfußknochen.
