Frakturen des Fersenbeins sind schwerwiegende, aber seltene Verletzungen; sie machen nur 1-2 % aller Frakturen aus. Wenn sie jedoch nicht rechtzeitig diagnostiziert und behandelt werden, können sie zu langfristigen Behinderungen führen. Bis zu 10 % dieser Frakturen werden bei der Erstuntersuchung in der Notaufnahme übersehen.

- Morbus Severe
- Epidemiologie/Ätiologie
- Fersenosteotomie
- Doppelte Fersenbein-Osteotomie.
- Behandlung von Fersenbeinfrakturen
- Wichtigste Punkte
- Wichtige Punkte
- Rehabilitation und physikalische Therapie
- Vorbeugung von Verletzungen
- Chirurgische Behandlung
- Verbesserung der Durchblutung
- Therapeutische Übungen
- Ursachen
- Behandlung
- Symptome
- Diagnose
- Chirurgische Technik
- Osteosynthese des Fersenbeins im Chirurgischen Zentrum der SM-Clinic
Morbus Severe
Der Morbus Severe ist ein missbräuchliches Syndrom, das am häufigsten bei jungen Sportlern auftritt, die Sprung- und Laufwettbewerbe bestreiten. Andere Bezeichnungen sind Fersenbeinentzündung oder Osgood-Schlatter-Fußsyndrom. Die Krankheit wurde erstmals 1912 von James Warren North beschrieben. Das Problem hängt mit dem ständigen Auftreten von Mikrotraumata durch Zug an der Achillessehne zusammen. Der Zug an der Sehne erfolgt am sekundären Verknöcherungszentrum des Fersenbeins, was zu einer Schädigung der Apophyse führt. Die Ursache für diese Traktionsapophysitis ist ein wiederholtes Mikrotrauma oder eine Überbeanspruchung der Ferse durch junge Sportler.
Das Fersenbein befindet sich in der hinteren Plantarseite des Fußes. Die Achillessehne setzt unten, hinter und ungefähr in der Mitte des Fersenbeins an. Die Plantarfaszie beginnt an der Tuberositas medialis im plantaren Bereich des Fersenbeins. Näher an der Epiphyse befindet sich die Apophyse, um die sich die Achillessehne eigentlich wickelt. Der Wachstumsbereich des Fersenbeins und seine Apophyse werden durch die Plantarfaszie und die Achillessehne stark belastet. Darüber hinaus kann die unterschiedliche Wachstumsgeschwindigkeit von Muskel und Knochen zu einer Verkürzung des Musculus tibialis triceps führen, was eine geringere Dämpfung zwischen Fuß und Untergrund zur Folge haben kann. Darüber hinaus hat die Achillessehne einen relativ breiten Ansatzbereich, der anatomisch mit der Plantaraponeurose verbunden ist. Sie trägt nämlich dazu bei, traumatische Risse im Verknöcherungszentrum zu verhindern.
Epidemiologie/Ätiologie
Der Morbus Sever ist eine Osteochondrose, die durch eine übermäßige Belastung des Ansatzbereichs der Achillessehne am Fersenbein und der Wachstumsplatte des Epikondylus verursacht wird. Dieser Wachstumsbereich ist C-förmig und kann sich durch wiederholte Zugbelastungen der Achillessehne entzünden. Eine Entzündung der Fersenepiphyse betrifft häufig junge Sportler und wird vermutlich durch Laufen und Springen verursacht.
Freunde, das Webinar von Olga Glamazdina ‚Füße: Praxis‘ steht kurz bevor. Erfahren Sie mehr…
Schwere Fußerkrankungen treten am häufigsten bei aktiven Kindern und Jugendlichen im Alter von 7-15 Jahren auf. Sie tritt besonders häufig während des pubertären Wachstumsschubs oder zu Beginn der Sportsaison bei Turnern, Basketball- und Fußballspielern auf. Die Erkrankung tritt meist zu Beginn der Wachstumsperiode auf. Jungen sind häufiger betroffen (Verhältnis 2-3:1).
Keiner dieser ätiologischen Faktoren wurde bisher prospektiv untersucht. Außerdem wurden die verfügbaren Studien nicht systematisch durchgeführt, so dass die Zuverlässigkeit oder Gültigkeit der Messungen nicht ausreichend untersucht wurde.
Fersenosteotomie
Die Indikation zur Fersenosteotomie ist eine flache Valgusdeformität des Fußes und ein Klumpfuß.
Ziel der Operation ist die Beseitigung des Längsplattfußes und der Valgusabweichung des Fußes mit anschließender Fixierung der verschmolzenen Fragmente in einer anatomisch korrekten Position mit Platten und Stufenschrauben.
Doppelte Fersenbein-Osteotomie.
Kombiniert die beiden oben genannten Methoden.
Letzte Nachrichten
‚Ausgezeichnetes Zentrum. Besonderen Dank an Oleg Ivanovich Dulub – ein sehr aufmerksamer und verantwortungsvoller Arzt. Vielen Dank an Svetlana Kucherina für ihre Aufmerksamkeit und Professionalität. Sie haben mich wieder auf die Beine gebracht und mir meinen Lebenswillen zurückgegeben! ‚
‚Dies ist ein wunderbares Zentrum, dessen Ärzte Wunder vollbringen. Ich wurde am Knie operiert und kann jetzt wieder arbeiten und gehen. Ich danke Ihnen! ‚
‚1. die Neurochirurgie – vielen Dank und nochmals vielen Dank an alle! Das gesamte Team arbeitet zusammen, der gesamte Prozess – von der Aufnahme bis zur Lösung der Probleme – wird fachmännisch abgewickelt. Nicht ein einziges Mal bin ich auf Unhöflichkeit oder Geschrei, Ungeduld oder Unhöflichkeit gestoßen. Wenn man etwas braucht, wird man beim RNPC immer nach bestem Wissen und Gewissen unterstützt.
‚Hallo, ich möchte ein paar nette Dinge über die 2. orthopädische Klinik sagen. Ich wurde in dieser Abteilung vom 15.04 bis 22.04 behandelt und es war einer der angenehmsten Krankenhausaufenthalte! Vielen Dank für das hochprofessionelle Team von Ärzten, Schwestern und Pflegern. Besonderen Dank an meinen behandelnden Arzt Roman Sirotkin! Bereits im Sommer 2018 hat er meinen Sohn nach seiner Verletzung medizinisch betreut und jetzt mich. Er ist ein engagierter und fürsorglicher Arzt. Keine meiner Fragen blieb unbeantwortet. Nochmals vielen Dank! ‚
‚Ich möchte mich bei Swetlana Wiktorowna Kutscherowna, der Leiterin der Abteilung für Physiotherapie, und den Therapeutinnen bedanken: Voronyuk Tatiana Ivanovna und Danilenko Natalia Anatolievna, für ihre Professionalität, Unterstützung und Fürsorge für unseren Sohn Ivan Andreyevich Dubogria während seiner Behandlung in der neuesten Kinesiotherapieabteilung ‚Exarta‘. Trotz der Schwierigkeit der Übungen arbeitet unser Sohn eifrig an der Therapie und genießt das Wohlbefinden der Ärzte. ‚
‚ Guten Morgen!!! Ich bin seit April im RNPC in Behandlung und wurde im Mai operiert (lumbosakrale Wirbelsäule). Ich möchte der 1. neurochirurgischen Abteilung danken, und zwar dem Abteilungsleiter Makarevich Sergey Valentinov, dem operierenden Chirurgen Pustovoytov Kirill Vasilievich, dem behandelnden und operierenden Arzt Krivorot Kirill Anatolievich. Für all ihre Hilfe bei meiner Gesundheit und ihre aufmerksame und fürsorgliche Haltung! Ich möchte Ihnen gute Gesundheit wünschen! Erfolg im Beruf! Wohlstand für Ihre Familie! Und nur dankbare Patienten! ‚
Behandlung von Fersenbeinfrakturen
Die Frage, ob eine Behandlung von intraartikuläre Frakturen des Fersenbeins chirurgisch oder nicht-operativ zu behandeln ist, wird kontrovers diskutiert.
Eine extraartikuläre Fraktur des Fersenbeins wird symptomatisch mit Schutz, Ruhe (Vermeidung von schwerem Heben), einem Druckverband (der auch Schutz bietet), Eis und Hochlagerung der Gliedmaßen behandelt (Behandlungsschema [ PRICE Eine Fraktur ist ein Bruch der Integrität des Knochens. Die meisten Frakturen entstehen durch eine einmalige erhebliche Krafteinwirkung auf einen normalen Knochen. Neben Frakturen gibt es auch Verletzungen des Muskel-Skelett-Systems. Lesen Sie mehr Informationen ]). Sobald die Schwellung abgeklungen ist, wird ein Gipsverband angelegt.
Wichtigste Punkte
Werden Frakturen des Fersenbeins nicht rechtzeitig diagnostiziert und behandelt, können sie zu langfristigen Behinderungen führen.
Da diese Frakturen in der Regel durch eine energiereiche axiale Belastung der Füße verursacht werden, sind auch andere Verletzungen (z. B. Kompressionsfrakturen der Brustwirbelsäule) häufig; zu den weiteren Komplikationen gehört das Kompartmentsyndrom (in bis zu 10 % der Fälle).
Es ist umstritten, ob intraartikuläre Frakturen des Fersenbeins chirurgisch oder nicht-chirurgisch behandelt werden sollten.
Bei der Diagnose eines Fersenbeinbruchs sollte immer geprüft werden, ob eine Lendenwirbelfraktur vorliegt.
Extraartikuläre Frakturen des Fersenbeins werden symptomatisch mit PRICE und einem Gipsverband behandelt.
Copyright © 2023 Merck & Co, Inc, Rahway, NJ, USA und seine Tochtergesellschaften. Alle Rechte vorbehalten.
Wichtige Punkte
Wenn Fersenbeinbrüche nicht rechtzeitig diagnostiziert und behandelt werden, können sie zu langfristigen Behinderungen führen.
Da diese Frakturen in der Regel durch eine hohe axiale Belastung der Füße verursacht werden, sind auch andere Verletzungen häufig (z. B. Kompressionsfraktur der Brustwirbelsäule); weitere Komplikationen sind Kompartmentsyndrome (in bis zu 10 % der Fälle).
Ob intraartikuläre Frakturen des Fersenbeins chirurgisch oder nicht-chirurgisch behandelt werden sollten, ist umstritten.
Bei der Diagnose einer Fersenbeinfraktur sollte immer geprüft werden, ob eine Lendenwirbelfraktur vorliegt.
Extraartikuläre Frakturen des Fersenbeins werden symptomatisch mit PRICE und einem Gipsverband behandelt.
Copyright © 2023 Merck & Co, Inc, Rahway, NJ, USA und seine Tochtergesellschaften. Alle Rechte vorbehalten.
Rehabilitation und physikalische Therapie

Die Rehabilitation ist eine der wichtigsten Phasen der Therapie. Nach zwei Monaten kann der Patient die betroffene Gliedmaße allmählich belasten: Es wird empfohlen, zunächst 5-15 Minuten auf einer ebenen Fläche zu gehen und dann allmählich auf Krücken, Gehhilfen und Stöcke zu verzichten. Auch eine physikalische Therapie wird empfohlen:
Physiotherapeutische Behandlungen und Massagen sind ebenfalls sehr hilfreich. Sie verbessern die Blut- und Lymphzirkulation, stellen die Funktion der Gliedmaßen wieder her und verhindern Kontrakturen und Verformungen. Dem Patienten wird empfohlen, mit Übungen unter Anleitung eines Facharztes zu beginnen, danach können einfache Übungen und Selbstmassagen zu Hause durchgeführt werden.
Vorbeugung von Verletzungen
Die Genesung nach einer Fraktur ist ein langer und mühsamer Prozess. Bei rechtzeitiger Behandlung ist die Prognose günstig: Die Funktion der Gliedmaßen wird innerhalb weniger Monate wiederhergestellt. Ist der Bruch jedoch durch eine Infektion oder Kontraktur kompliziert, kann dieser Zeitraum mehr als ein Jahr dauern. Es ist daher viel einfacher, sich im Voraus um seine Gesundheit zu kümmern, indem man einige einfache Regeln befolgt:
- Halten Sie sich an die Sicherheitsvorschriften, wenn Sie gefährliche Sportarten ausüben;
- Tragen Sie bequeme Schuhe mit einer dicken Sohle und guter Dämpfung;
- vermeiden Sie Sprünge mit gestreckten Beinen;
- auf eine gesunde Ernährung achten, nicht auf Milch- und Fleischprodukte verzichten;
- regelmäßige körperliche Betätigung trägt dazu bei, den Körper zu stärken und widerstandsfähiger gegen äußere Einflüsse zu machen.
Chirurgische Behandlung
- Eine chirurgische Behandlung wird nur bei schweren Deformitäten angewandt: alle knöchernen und knorpeligen Überwucherungen werden entfernt;
- es wird eine Keilresektion des Tubers durchgeführt;
- Manchmal (bei starken Schmerzen) werden die Nerven, die den Fersenbereich versorgen, durchtrennt (Neurotomie), aber diese Methode ist unerwünscht und bei Diabetikern und Menschen, die an Neuropathie leiden, überhaupt nicht akzeptabel, da sie zu einem Verlust der Sensibilität in der Ferse führt.
Bei einer Verschlimmerung der Schmerzen kann die Oberfläche der Ferse mit Salben auf der Basis von Diclofenac, Indomethacin, Ibuprofen, Fastum-Gel oder Quinoa-Salbe eingerieben werden.
- Warme Bäder mit Meersalz, Abkochung von Kiefernnadeln oder Eukalyptus;
- durchdringende wärmende Umschläge mit halbwegs mit Wasser verdünntem Dimethoxyd;
- Apotheken-Galle-Kompressen.
Verbesserung der Durchblutung
- Um die Durchblutung der Fersen zu verbessern, sollten sie täglich gerieben und geknetet werden, wobei die Muskeln, die die Fußgewölbe bilden, massiert werden.
- Die Massage mit Salben (Viprosal, Apisartron, Heparin) verstärkt die Wirkung.
- Auch die Verwendung von Nadelmassagebällen ist sinnvoll.
Therapeutische Übungen
Physikalische Therapie bei Morbus Schinz trägt dazu bei, den Prozess der Osteochondropathie zu verlangsamen, da Bewegung die Knochennahrung verbessern und aseptische Nekrosen verhindern kann.
Die Übungen sollten jedoch so gewählt werden, dass die Ferse nicht zu stark belastet wird, und bei Exazerbationen sollte die Belastung ganz weggelassen werden. Daher wird in dieser Zeit das Sitzen (im Liegen) auf dem Boden oder auf einem Stuhl ohne Belastung der Ferse empfohlen.
- Auf einem Stuhl sitzend, bewegen Sie den Fuß, indem Sie ihn beugen und strecken.
- Heben und senken Sie die Zehen, wobei die Fersen auf dem Boden bleiben.
- Ziehen Sie die Zehen an und entspannen Sie sie wieder.
- Stellen Sie sich im Sitzen auf die Zehen und senken Sie sich ab.
- Drehen Sie die Fußgelenke im Sitzen.
Ursachen
Schlaganfallfrakturen im Nackenbereich verursacht durch einen Sturz auf das abduzierte Bein. Dadurch wird der Kopf in den Nacken eingedrückt und es entsteht eine Valgusdeformität. Valgusdeformität – Der Kopf wird nach außen und oben verlagert und der Winkel zwischen Oberschenkelschaft und Hals vergrößert sich. Die Verletzung beeinträchtigt nicht die Blutzufuhr zum Hüftkopf und verursacht keine Nekrose oder Zerstörung des Hüftgelenks.
- Starke Schmerzen beim Bewegen des schmerzenden Beins und beim Versuch, sich auf die Ferse zu stützen.
- Blutergüsse oder Schwellungen in der Leiste und Hüfte.
- Verkürzung der unteren Gliedmaßen um 1-4 cm.
- In der Rückenlage steht der Fuß des verletzten Beins hervor.
- Beim Klopfen auf die Ferse kommt es zu verstärkten Schmerzen an der Verletzungsstelle.
- Unfähigkeit, den Fuß vom Bett zu lösen und aufrecht zu halten (Fersenklemmsyndrom).
Bei älteren Menschen mit geringer körperlicher Aktivität spaltet sich die Fraktur langsamer. Nach der Verletzung ist es notwendig, sich in ein Traumazentrum zu begeben, um eine RÖNTGEN. Durch diese Untersuchung kann der Bruch rechtzeitig erkannt und behandelt werden. Wenn die Fraktur aufbricht, wird die Behandlungstaktik wesentlich komplizierter, die Rehabilitationszeit verlängert sich und das Risiko von Komplikationen steigt.
Behandlung
Wie bei anderen Hüftfrakturen können eingebettete Verletzungen konservativ oder chirurgisch behandelt werden. Bei der konservativen Behandlung wird eine Bellaire-Schiene um das verletzte Bein gelegt. Bei der konservativen Behandlung kommen die Bellaire-Schiene und die Skeletttraktion zum Einsatz..
Bei der chirurgischen Behandlung werden die gebrochenen Knochen mit Schrauben, Speichen oder Platten fixiert.
Bei älteren Patienten wird eine chirurgische Behandlung empfohlen, es sei denn, es bestehen Kontraindikationen. Ein chirurgischer Eingriff ermöglicht eine kürzere Bettruhe und verhindert Komplikationen wie z. B.. Wundliegen, thromboembolische Erkrankungen, kongestive Lungenentzündung, Verschlimmerung chronischer Krankheiten. Zwei Wochen nach der Operation können die Patienten Krücken benutzen, ohne das betroffene Bein zu stark zu belasten.
In den ersten Tagen nach einer skelettalen Traktion oder Operation sollten die Patienten therapeutische Übungen. In der ersten Phase werden das Drehen im Bett, das Bewegen der Zehen und das Anheben des Beckens empfohlen. Danach ist es erlaubt, sich im Bett aufzusetzen, das Kniegelenk zu beugen und die Muskeln der betroffenen Gliedmaße anzuspannen und zu entspannen. Die Wiederherstellung der Mobilität erfolgt durch Gehen an Krücken, Überwinden von Hindernissen und Verschreibung von Massage und physikalische Therapie.
Die Prognose nach einer Verletzung ist bei Jugendlichen und älteren Menschen günstig, bis der Bruch aufbricht. Gebrochene Knochenfragmente erhöhen die Sterblichkeit bei Patienten über 60 Jahren in den ersten Jahren nach einer Hüftverletzung.
Symptome
Bei verschiedenen Personen können unterschiedliche Symptome auftreten, sowohl akut als auch schleichend.
- Zunehmende Schmerzen in der Ferse während oder nach der Bewegung;
- Akuter Schmerz in der Ferse bei Berührung der betroffenen Stelle;
- Schwierigkeiten beim Beugen/Strecken des Fußes;
- Schwellungen im betroffenen Gelenkbereich;
- Rötung der Haut und erhöhte Körpertemperatur an der Problemstelle;
- Unfähigkeit, auf dem betroffenen Bein zu stehen, ohne eine zusätzliche Stütze (Krücken oder Stock) zu benutzen;
- Hinken beim Gehen;
- Schmerzen im Bereich des Achillessehnenansatzes;
- Wenn man waagerecht steht, lässt der Schmerz nach oder verschwindet ganz;
- Der Patient versucht unbewusst, sich beim Gehen auf den Vorfuß zu stützen, um den Schmerz zu lindern.
In einigen Fällen kann es zu einer Atrophie und Hyperästhesie der Fersenhaut und sogar zu einer Atrophie der Unterschenkelmuskulatur kommen. Die oben genannten Symptome bleiben in der Regel über einen langen Zeitraum bestehen.
Diagnose
Der Podologe stellt die Diagnose unter Berücksichtigung des klinischen Bildes, der Anamnese und der Röntgenbilder.
1. Röntgendiagnose. Das Röntgenbild wird aus der seitlichen Ansicht aufgenommen – dieser Winkel ist am aussagekräftigsten.
Bei einer Erkrankung im Stadium 1 zeigt die Aufnahme eine Verdickung des Tubers und eine Vergrößerung des Spalts zwischen Tuber und Fersenbein. Außerdem sind eine lückenhafte und unregelmäßige Verknöcherung sowie Knochen- und Kortikalisauflockerungen zu erkennen.
In den späteren Stadien der Erkrankung sind auf dem Röntgenbild Fragmente des Tubers und Anzeichen von neu gebildeter Knochensubstanz zu erkennen. Ein gesundes Fersenbeinhöckerchen kann bis zu vier Verknöcherungskerne aufweisen, was die Diagnose oft erschwert.
2 MRT- und CT-Untersuchung. Im Zweifelsfall wird eine vergleichende Untersuchung der Fersenknochen beider Füße durchgeführt und die Patienten werden zu einer MRT- oder CT-Untersuchung des Fersenbeins geschickt.
3 Differenzialdiagnose. Darüber hinaus wird eine Differenzialdiagnose durchgeführt, um Krankheiten wie Osteitis, Synovitis, Bursitis, Tuberkulose des Fersenbeins oder bösartige Neubildungen auszuschließen und sicherzustellen, dass die Diagnose richtig gestellt wird.
Eine gesunde Hautfarbe an der betroffenen Stelle sowie das Fehlen bestimmter Blutveränderungen (normales Sediment, keine Leukozytose) können eine Entzündung ausschließen. Im Falle eines bösartigen Tumors oder einer Knochentuberkulose zeigt der Patient Symptome wie Reizbarkeit und Lethargie sowie erhöhte Müdigkeit. Die oben genannten Symptome treten bei der Schinz-Krankheit nicht auf.
Erkrankungen wie Periostitis und Fersenbeinhöcker treten am häufigsten bei Erwachsenen auf, die morgens akute Schmerzen haben, die erste Aktivität nach einer kurzen Pause, nach der sich der Patient daran gewöhnt und die Schmerzen nachlassen.
Im Zweifelsfall kann eine Konsultation mit einem Onkologen oder Phthesiologen erforderlich sein.
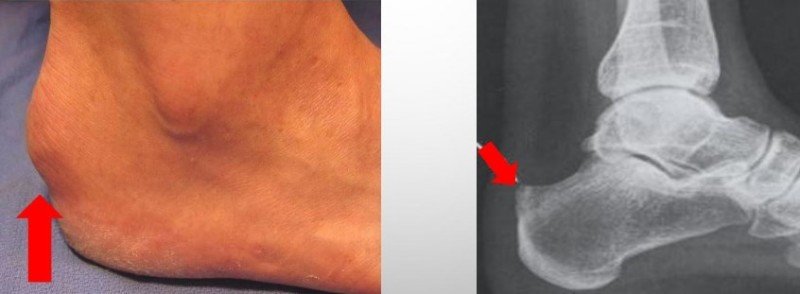
Chirurgische Technik
Die Osteosynthese ist ein offener Eingriff, der unter Narkose durchgeführt wird. Nach dem Auftragen von Antiseptika macht der Chirurg einen Einschnitt im Gewebe, um Zugang zum Knochen zu erhalten. Anschließend werden die Knochenfragmente neu positioniert und mit einer Metallorthese fixiert. Nach Abschluss des Eingriffs wird die Wunde vernäht und das Bein mit einem Gips oder einer starren Orthese versorgt.
Nutzen Sie diese einmalige Gelegenheit für eine kostenlose Beratung zur elektiven Chirurgie. Lesen Sie mehr.

Osteosynthese des Fersenbeins im Chirurgischen Zentrum der SM-Clinic
Die Osteosynthese ermöglicht dem Patienten eine schnellere Genesung und die Wiederherstellung der Funktion der Gliedmaßen nach einem langwierigen Knochenbruch. Dank der Fixierung kann der Patient früher therapeutische Übungen durchführen und vermeidet so Muskelschwund und Gelenkkontrakturen.
In den ersten 1-3 Tagen bleibt der Patient unter ärztlicher Aufsicht in der Klinik. Wenn die Gewebeheilung normal verläuft, wird der Patient nach Hause entlassen und erhält ausführliche Anweisungen zur medikamentösen Behandlung und zur postoperativen Wundpflege. Vor der Entfernung der Fäden sind alle Wärmebehandlungen (heiße Bäder, Bäder oder Saunen), das Baden in offenen oder öffentlichen Gewässern und körperliche Aktivitäten verboten. Die Fäden werden nach 2 Wochen und der Gipsverband nach 4-6 Wochen entfernt. Nach dieser Zeit beginnt der Patient mit der Physiotherapie, Krankengymnastik und Massagekursen. Volles Stehen auf dem Bein ist erst möglich, wenn die Frakturen vollständig verheilt sind, d. h. nach 4-6 Monaten. Bis dahin sollten Gehstützen verwendet werden.
Auf der Website des SM-Clinic Surgery Centre können aktuelle Informationen zu allen Operationen abgerufen, Preise ermittelt und Termine mit dem Chirurgen vereinbart werden. Auch im Kontaktzentrum des Dienstes beantworten die Mitarbeiter alle Ihre Fragen.
Lesen Sie mehr:- Verletzung des Fersenbeins.
- Anatomie des Fersenbeins Röntgenbild.
- Anatomie des Fersenbeins.
- Fraktur des Fersenbeins.
- Verschiebungsfraktur des Fersenbeins.
- Fraktur des Fersenbeins des Fußes.
- Osteophyt des Fersenbeins.
- Fraktur des Gelenkfortsatzes des Fersenbeins.
